Врожденная кишечная непроходимость реферат
Обновлено: 04.07.2024
Кафедра детских хирургических болезней с курсом урологии и андрологии Владивостокского государственного медицинского университета
кафедра детских хирургических болезней с курсом урологии и андрологии Владивостокского государственного медицинского университета
Детская городская клиническая больница, Владивосток
Детская городская клиническая больница, Владивосток
Врожденная кишечная непроходимость у детей старшего возраста
Журнал: Хирургия. Журнал им. Н.И. Пирогова. 2011;(2): 67-68
Шапкина А. Н., Шапкин В. В., Матвейчук М. В., Бондарчук О. Б. Врожденная кишечная непроходимость у детей старшего возраста. Хирургия. Журнал им. Н.И. Пирогова. 2011;(2):67-68.
Shapkina A N, Shapkin V V, Matveĭchuk M V, Bondarchuk O B. The in-born bowel obstruction in elder children. Pirogov Russian Journal of Surgery = Khirurgiya. Zurnal im. N.I. Pirogova. 2011;(2):67-68. (In Russ.).
Кафедра детских хирургических болезней с курсом урологии и андрологии Владивостокского государственного медицинского университета





Кафедра детских хирургических болезней с курсом урологии и андрологии Владивостокского государственного медицинского университета
кафедра детских хирургических болезней с курсом урологии и андрологии Владивостокского государственного медицинского университета
Детская городская клиническая больница, Владивосток
Детская городская клиническая больница, Владивосток
Врожденная кишечная непроходимость у детей старше 1 года, а тем более у взрослых является редким заболеванием. Как правило, это связано с нарушением вращения кишечника во внутриутробном периоде, наличием синдрома Ледда, внутренних грыж. Клинически у больных наблюдаются хронические боли в животе или проявления бывают в виде остро возникшей кишечной непроходимости, как правило, сопровождающейся заворотом кишечника. В диагностике чаще всего используют различные рентгенологические методы 2. Но даже хирургу, а тем более врачу другой специальности бывает сложно заподозрить врожденное заболевание у взрослого.
Приводим собственные наблюдения.
Состояние тяжелое, положение пассивное, сознание заторможено. При объективном обследовании обращают на себя внимание форма и размеры живота больного: живот асимметричный, запавший в нижних отделах и выбухающий в эпигастральной области за счет желудка больших размеров. Контур желудка определяется на передней брюшной стенке, визуализируется перистальтика органа. На коже конечностей множественные раны вследствие скусывания ребенком собственной кожи, обработаны краской Кастеллани.

Заподозрена высокая кишечная непроходимость, выполнена серия рентгенограмм с пассажем сернокислого бария по желудочно-кишечному тракту, на которых диагноз подтвержден. На обзорной рентгенограмме органов брюшной полости определялись уровни жидкости в тонкой кишке. На серии рентгенограмм через 3, 6 и 12 ч после приема бариевой взвеси отмечены наличие бариевой взвеси в желудке, уровни жидкости в двенадцатиперстной кишке (ДПК) (рис. 1). Рисунок 1. Рентгенограмма органов брюшной полости больного Д.С. через 6 ч после приема сернокислого бария. В нижележащих отделах кишки бариевая взвесь мелкими порциями. Заключение: высокая частичная тонкокишечная непроходимость.
При УЗИ выявлены признаки перерастяжения и гиперперистальтики желудка. ФГДС неинформативна из-за гиперсекреции перерастянутого желудка. На обзорной рентгенограмме грудной клетки признаки пневмонии (возможно, аспирационной). Больной осмотрен педиатром, неврологом. В процессе обследования выявлены вторичная энцефалопатия, кардиопатия, пневмония.
Заключительный диагноз: высокая врожденная кишечная непроходимость; внутренняя грыжа, заворот средней кишки; гипотрофия; вторичные энцефалопатия, кардиопатия, панкреатическая недостаточность; левосторонняя очагово-сливная пневмония.
Послеоперационный период протекал без осложнений. Швы сняты на 10-е сутки, рана зажила первичным натяжением, состояние на момент выписки удовлетворительное. Живот мягкий, безболезненный, прибавка в массе 4 кг, физиологические отправления не нарушены. Контрольная рентгенограмма 09.04: пневмония в фазе разрешения.

31.07 - операция. Верхнесрединная лапаротомия. При осмотре выявлен синдром Ледда. Вокруг тяжей имелся заворот тонкой кишки и правой половины толстой на 720° (рис. 2). Рисунок 2. Интраоперационная картина синдрома Ледда у больной В.С. Петли тонкой кишки небольшого диаметра. Эмбриональные тяжи и спайки рассечены, ДПК освобождена из сращений. Петли кишки уложены в нормальное положение. Проходимость тонкой кишки восстановлена. Заключительный диагноз: синдром Ледда; гипотрофия, вторичные энцефалопатия и панкреатическая недостаточность. Послеоперационный период протекал без осложнений, препараты крови не переливали. Швы сняты на 10-е сутки, рана зажила первичным натяжением. На фоне лечения состояние с явным улучшением, на момент выписки удовлетворительное. Живот мягкий, безболезненный, прибавка в массе 2 кг, физиологические отправления не нарушены. Через 1 мес после выписки пациентка прибавила в массе еще 3 кг.
Таким образом, врожденная кишечная непроходимость у детей старшего возраста, а иногда и у взрослых - очень редкое заболевание, которое может проявляться симптомами, сходными с таковыми при других заболеваниях желудочно-кишечного тракта. Правильная оценка и интерпретация таких признаков должны осуществляться врачом любой специальности, что позволит снизить количество диагностических и тактических ошибок в случае синдрома упорной рвоты у детей и взрослых.
Врожденная непроходимость кишечника до настоящего времени остается главной причиной, требующей экстренного хирургического вмешательства в периоде новорожденности.
По уровню расположения препятствия различают непроходимость кишечника высокую и низкую, каждая из них имеет характерную клиническую картину.
Высокую непроходимость вызывает обструкция на уровне двенадцатиперстной и начальных отделов тощей кишки, низкую – на уровне дистальных отделов тощей, а так же подвздошной и толстой кишок.
Непроходимость двенадцатиперстной кишки
Учитывая анатомические особенности двенадцатиперстной кишки, непроходимость этого отдела может быть вызвана следующими причинами:
- стеноз
- атрезия
- сдавление просвета аномально расположенными сосудами (предуоденальной воротной веной, верхней брыжеечной артерией), эмбриональными тяжами брюшины (синдром Ледда) и кольцевидной поджелудочной железой.
Частота выявления в среднем составляет 1 на 5000-10000 живорожденных детей.
Особое внимание при атрезии 12-перстной кишки следует уделять пренатальному кариотипированию, так как хромосомные аномалии обнаруживаются в 30-67% случаев. Наиболее часто встречается синдром Дауна.
Симптомы высокой кишечной непроходимости обнаруживают уже в первые часы после рождения ребенка. Наиболее ранними и постоянными признаками являются повторные срыгивания и рвота, при этом в желудочном содержимом может обнаруживаться небольшая примесь желчи.
Вместе с желудочным содержимым ребенок теряет большое количество жидкости. При отсутствии терапии быстро наступает дегидратация. Ребенок становится вялым, адинамичным, происходит патологическая потеря веса.
Для подтверждения диагноза после рождения ребенка применяют рентгенографическое исследование. С целью диагностики выполняют рентгенографию брюшной полости в вертикальном положении, на которой определяют два газовых пузыря и два уровня жидкости, соответствующие растянутым желудку и двенадцатиперстной кишке. У большинства пациентов этого исследования бывает достаточно для постановки диагноза.
При высокой кишечной непроходимости ребенку необходима операция, которую выполняют на 1-4 сутки жизни ребенка, в зависимости от тяжести состояния при рождении и сопутствующих заболеваний.
В нашем отделении операции по коррекции непроходимости двенадцатиперстной кишки проводятся исключительно лапароскопическим методом, в том числе и в случае, если ребенок рождается недоношенным и с малым весом. Выполняется обходной кишечный анастомоз по методике Кимура для восстановления проходимости двенадцатиперстной кишки.
Врожденные аномалии тонкой кишки в большинстве случаев представлены атрезиями на различных ее уровнях, наиболее часто встречается атрезия подвздошной кишки.
Большинство случаев атрезии тонкой кишки бывают спорадическими. В отличие от атрезии двенадцатиперстной кишки, при атрезии тонкой кишки хромосомные аберрации встречаются редко. От пренатального кариотипирования можно воздержаться в связи с низкой частотой хромосомных аномалий при этом пороке. При пролонгировании беременности и наличии выраженного многоводия для предупреждения преждевременных родов показан лечебный амниоцентез.
Поведение ребенка в первые часы после рождения не отличается от здорового. Основным признаком низкой кишечной непроходимости является отсутствие стула - мекония. При выполнении очистительной клизмы получают только слепки неокрашенной слизи.
К концу первых суток жизни состояние ребенка постепенно ухудшается, появляется беспокойство, болезненный крик. Быстро нарастают явления интоксикации – вялость, адинамия, серо-землистая окраска кожных покровов, нарушение микроциркуляции. Прогрессирует равномерное вздутие живота, петли кишечника контурируют через переднюю брюшную стенку. Отмечается рвота застойным кишечным содержимым. Течение заболевания может осложниться перфорацией петли кишечника и каловым перитонитом, в этом случае состояние ребенка резко ухудшается, появляются признаки шока.
Обструкция тонкой кишки антенатально у плода визуализируется в виде множественных расширенных петель кишечника, при этом количество петель отражает уровень непроходимости. Увеличение количества вод и множественные дилатированные петли тонкой кишки, особенно с усиленной перистальтикой и плавающими частицами мекония в просвете кишки, позволяет заподозрить атрезию тонкого кишечника.
Прямая обзорная рентгенография брюшной полости в вертикальном положении демонстрирует значительное расширение петель кишечника и уровни жидкости в них. Чем больше петель визуализируется, тем ниже располагается препятствие.
Новорожденный с признаками низкой кишечной непроходимости нуждается в экстренном хирургическом лечении. Предоперационная подготовка может проходить в течение 6-24 ч, что позволяет дополнительно обследовать ребенка и устранить водно-электролитные нарушения. Продливать предоперационную подготовку не следует в связи с высоким риском развития осложнений (перфорация кишечника и перитонит). Целью хирургического вмешательства является восстановление целостности кишечника при возможном сохранении максимальной его длины.
В нашем отделении оперативное лечение проводится не позднее, чем 1-е сутки жизни. При этом приоритетным является максимальное сохранение длины имеющейся кишки и наложение одномоментного прямого адаптрированного кишечного анастомоза, что избавляет ребенка от необходимости повторных операций и носительства кишечных стом.
Врожденная кишечная непроходимость наблюдается при аномалиях развития кишечника, из которых наибольшее значение имеют атрезии (отсутствие или полное заращение просвета) и стенозы (неполные атрезии). Эта патология относится к довольно редким заболеваниям и встречается примерно у одного из 20000 новорожденных. Атрезии и стенозы могут локализоваться в любом отделе кишечной трубки, однако подвздошная кишка поражается чаще всего.
Одним из ранних и наиболее частых симптомов кишечной непроходимости при атрезин является рвота. Она возникает в первые часы жизни новорожденного при высоком расположении препятствия и в более поздние сроки, если она находится в дистельных отделах кишечника. Профузная рвота довольно быстро приводит к нарушению водно-электролитного баланса, расстройству питания, появлению интоксикации и смерти ребенка.
Диагностика проводится на основании клинической картины: появления упорной рвоты вскоре после рождения, задержки стула или выделения его в небольшом количестве, вздутия живота и видимой кишечной перистальтики, наличия на рентгенограмме раздутой кишечной петли с уровнем газа и жидкости проксимальиее атрезин и отсутствием газа дистальнее ее. Врожденную кишечную непроходимость необходимо дифференцировать с атрезией пищевода, пилороспазмом и пилоростенозом, меконневой непроходимостью, болезнью Гиршпрунга, атрезией заднего прохода, пневмонией.
Лечение. Хирургическое вмешательство является основным и наиболее рациональным метолом лечения. Операция производится сразу после распознавания заболевания н заключается в восстановлении проходимости кишечника.
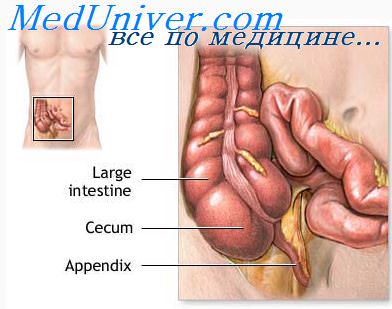
Анатомия и физиология червеобразного отростка
Червеобразный отросток (processus vermicularls, s. appendix) является трубчатым или конусовидным органом, отходящим от нижней полу-кружности купола слепой кишки в месте слияния трех продольных мышечных лент. В его устье заложена полулунная дупликатура слизистой оболочки (клапан Гарлаха). Длина червеобразного отростка варьирует от 2 до 25 см, а толщина — от 0,4 до 0.8 см. Если его основание имеет постоянное прикрепление к слепой кишке, то положение тела и верхушки подвержено большой изменчивости, что обусловливает многообразие клинических проявлений и нередко является источником диагностических ошибок.
Различают шесть основных положений червеобразного отростка: 1) тазовое, когда он свободно свисает и находится в непосредственном контакте с органами малого таза; 2) в правой подвздошной ямке; 3) медиальное с расположением верхушки червеобразного отростка в области крестца; 4) позади слепой кишки (ретроцекальное, внутрибрюшинное или забрюшинное); 5) под терминальным отделом подвздошной кишки и се брыжейки; 6) латеральное, по наружному краю слепой кишки. Левостороннее расположение аппендикса встречается весьма редко. Положение слепой кишки подвержено большой вариабельности из-за особенностей эмбрионального развития, что иногда приводит к определенным трудностям в распознавании острого аппендицита.
Червеобразный отросток вместе с куполом слепой кишки со всех сторон покрыт брюшиной и имеет брыжейку, в которой проходят кровеносные, лимфатические сосуды и нервы. Кровоснабжение червеобразного отростка осуществляется посредством a. appendicularis, проходящей по свободному краю его брыжейки. Она относится к артериям концевого типа. Нервы проникают во все слон отростка и образуют хорошо выраженные подслизнстое и межмышечное нервные сплетения. Стенка аппендикса имеет такое же строение, как и слепая кишка, и состоит из серозной, мышечной и слизистой оболочек, а также подслизистого слоя.
Функция червеобразного отростка мало изучена и относительно нее в литературе существуют довольно противоречивые точки зрения. Из большого числа теорий относительно его физиологии наибольшее признание получили барьерная, секреторная, гормональная и иммунологическая.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.

Кишечная непроходимость — патология, при которой происходит нарушение продвижения ранее съеденной пищи в ЖКТ с полной или частичной закупоркой пути выхода кала. Заболевание чаще бывает врожденным, но иногда имеет приобретенный характер. Непроходимость кишечника у детей в 25% случаев может возникать внутриутробно. Составляет 1,5-9% от всех болезней, локализованных в брюшной полости и 3-5 % случаев обращений в хирургические отделения.
Классификация
Если рассматривается кишечная непроходимость у детей, классификация учитывает много моментов.
В зависимости от механизма развития:
- Динамическая кишечная непроходимость у детей появляется, если нарушена регуляция моторики, она бывает: спастической (возникает спазм кишки) паралитической (полностью исчезает перистальтика).
- Механическая — создается препятствие в кишечнике, которое мешает прохождению его содержимого. Такой вид подразделяется на следующие подвиды: странгуляционный — сдавливается кишка, ее брыжейка, нервы и сосуды; обтурационный — развивается в результате перекрытия просвета кишечника из-за разных причин (глисты, каловые камни); смешанный — есть признаки странгуляции и обтурации (примерами такого вида является инвагинация и спаечная кишечная непроходимость у детей).
В зависимости от уровня, на котором возникла непроходимости:
- высокая (тонкокишечная);
- низкая (толстокишечная).
По характеру непроходимости — частичная и полная.
По происхождению:
- врожденная кишечная непроходимость у детей;
- приобретенная.
По течению:
- острая — развивается в случае полной непроходимости кишечника;
- хроническая — возникает, если кишечник не проходим частично, при данной форме присутствуют периоды обострения и ремиссии;
- рецидивирующая — симптомы не постоянные, заболевание имеет перемежающийся характер.
Причины возникновения
Так как существует врожденная и приобретенная кишечная непроходимость у детей, нужно отдельно рассмотреть причины каждой из форм болезни.
К основным причинам, из-за которых может возникать врожденная болезнь, относятся:
- аномалии развития, при которых происходит сдавление части кишки (например, деформированные органы — кольцевидная форма поджелудочной железы, аберрантный сосуд);
- врожденные атрезии и стенозы кишечника;
- мекониальный илеус (закупорка тонкой кишки у маленьких детей), при котором вязкий меконий закупоривает просвет кишки;
- врожденные пороки, нарушающие поворот и фиксацию брыжейки;
- аномальное развитие стенки кишки (болезнь Гиршпрунга).
Приобретенная непроходимость кишечника у детей возникает по таким причинам:
- образование спаек после перенесенных ранее травм, операций;
- выраженная глистная инвазия;
- инвагинация — развитие болезни происходит, если один участок кишечника внедряется в другой;
- некротический энтероколит в период новорожденности;
- новообразования кишечника;
- отравления токсинами;
- метаболические нарушения.
Симптоматика
Симптомы непроходимости кишечника у детей могут отличаться, в зависимости от формы болезни, но можно выделить ряд общих признаков для каждой из них.
Врожденная кишечная непроходимость у детей:
- в зависимости от локализации препятствия, бывает низкой или высокой;
- по времени возникновения — постнатальной и внутриутробной;
- по выраженности сужения — частичной и полной.
Высокая непроходимость возникает в первые часы жизни, характеризуется упорной рвотой с примесью желчи, быстрой потерей веса, при полной обтурации (закупорке) — отсутствием мекония (первого кала новорожденных). При этом малыш беспокойный, живот запавший.
Если развивается врожденная низкая непроходимость кишечника, симптомы у ребенка немного другие. Сразу же видно выраженное вздутие живота, усиленную, определяемую даже визуально перистальтику. Рвота не настолько частая, застойного характера, с неприятным запахом. При подозрении на врожденную непроходимость кишечника, новорожденного нужно срочно перевести в специализированное хирургическое отделение.
Чем опасна кишечная непроходимость для детей
При данной проблеме у детей часто развиваются выраженные нарушения водно-электролитного баланса, приводящее к обезвоживанию. Так как клетки и ткани организма очень чувствительны к любым изменениям внутренней среды, может возникнуть нарушение функции почти всех систем и органов.
Непроходимость кишечника у детей может осложняться различными угрожающими жизни патологическими процессами, среди них:
- некроз стенки кишечника и ее дальнейшая перфорация;
- перитонит;
- сепсис.
Чтобы предотвратить риск осложнений, при малейшем подозрении на возникновение непроходимости важно срочно обратиться к доктору.
Диагностические мероприятия
Врожденная кишечная непроходимость у детей предусматривает диагностику еще в роддоме. Она включает в себя:
- оценку анамнеза: многоводие, патологическое течение беременности;
- оценку общего состояния новорожденного: большая физиологическая потеря веса, признаки интоксикации, высокие показатели гематокрита и гемоглобина;
- пальпацию живота;
- ректальное исследование — нет мекония;
- зондирование желудка для оценки его содержимого.
Если диагноз подтвердился, малыша в экстренном порядке переводят в хирургический стационар, в котором проводится рентгенологическое исследование, позволяющее рассмотреть уровень препятствия.
Приобретенная кишечная непроходимость у детей требует таких методик:
- опрос ребенка или родителей: выясняют жалобы, время начала заболевания и его развитие, особенности организма в конкретном случае;
- осмотр — позволяет оценить общее состояние, обнаружить вздутие живота, локализацию боли, характер стула и рвотных масс, состояние других систем;
- лабораторная диагностика: общеклинические анализы мочи, крови;
- инструментальные методики: рентгенографию, УЗИ органов брюшной полости.
В сложных случаях для диагностики может понадобиться лапароскопия.
Лечение и диета
Лечение кишечной непроходимости у детей включает такие моменты:
- при подозрении на данную патологию показана госпитализация в хирургический стационар;
- пока не установлен диагноз окончательно, нельзя принимать слабительные, исключены клизмы и промывание желудка;
- лечение может быть консервативным и оперативным.
Метод лечения выбирается в зависимости от формы болезни и сроков обращения к врачу. При врожденной непроходимости кишечника, мекониальном илеусе, пилоростенозе, показано хирургическое лечение.
Если возникла спаечная кишечная непроходимость у детей, обязательно проводится оперативное вмешательство. Это самая опасная форма заболевания. Иногда возникает необходимость выведения кишки на брюшную стенку.
При развитии некроза кишечника, в случае позднего обращения, при операции удаляется область поражения. Если возник перитонит, показано комплексное лечение с использованием дезинтоксикационных препаратов, антибиотиков, общеукрепляющих препаратов, обезболивающих, симптоматических средств.
При непроходимости кишечника, спровоцированной глистами, сначала ее пробуют лечить консервативно. При неэффективности такой терапии проводится операция.
Динамическая кишечная непроходимость у детей лечится консервативно: устраняется вызвавшая ее причина.
Диета
Чтобы восстановить здоровье после болезни, показано диетическое питание. Кушать нужно небольшими порциями и часто. Из рациона исключаются сдоба, хлеб, молочные продукты, бобовые, капуста, сладкие, жирные и соленые блюда.
Рекомендована пища, приготовленная на пару, нежирная, с высоким содержанием грубых волокон. Овощи и фрукты в свежем виде есть не желательно. Из напитков можно пить отвары трав, зеленый некрепкий чай, воду, кисели. Следует исключить газировки, сладкие и холодные напитки.
Профилактические меры
Непроходимость кишечника у детей — серьезная патология, поэтому следует обратить внимание на ее профилактику. Она включает в себя такие меры:
- полноценное здоровое питание;
- прикорм малышу следует вводить постепенно, небольшими порциями, важно следить, как организм реагирует на такую пищу;
- избегать травм;
- бороться с запорами — в рационе должно быть достаточное количество растительных масел, клетчатки, при необходимости принимают слабительные средства;
- профилактика гельминтов.
Важную роль играют своевременная диагностика и лечение болезней пищеварительных органов.
Читайте также:

