Врожденная гиперплазия надпочечников реферат
Обновлено: 05.07.2024
Дефицит 21-гидроксилазы (CYP21A2) вызывает дефектное преобразование адренальных предшественников в кортизол,и в некоторых случаях в альдостерон, что иногда приводит к тяжелой гипонатриемии Гипонатриемия Гипонатриемия – снижение концентрации натрия в сыворотке до 136 мЭкв/л ( 136 ммоль/л), обусловленное избытком воды по отношению к растворенным в ней веществам. К наиболее частым причинам гипонатриемии. Прочитайте дополнительные сведения и гиперкалиемии Гиперкалиемия Гиперкалиемия (концентрация калия в сыворотке > 5,5 мЭкв/л [> 5,5 ммоль/л]) обычно связана со сниженной экскрецией калия почками или аномальным выходом калия из клеток. Обычно в развитии гиперкалиемии. Прочитайте дополнительные сведения . Накопленные предшественники гормонов используются в производстве андрогенов, что приводит к вирилизации. Диагноз ставят на основании измерения уровня кортизола, его предшественников и андрогенов надпочечников, иногда после введения адренокортикотропного гормона. Лечение проводят глюкокортикоидами в сочетании при необходимости с минералокортикоидами, а для некоторых новорожденных девочек с половой неоднозначностью – с хирургической реконструкцией.
Синтеза гормонов надпочечников
* Ферменты, стимулируемые адренокортикотропным гормоном (АКТГ).
11β = 11β-гидроксилаза (Р-450c11); 17α = 17α-гидроксилаза (Р-450c17); 17,20 = 17,20-лиаза (Р-450c17); 18 = альдостеронсинтаза (Р-450aldo); 21 = 21-гидроксилаза (Р-450c21); ДГЭА = дегидроэпиандростерон; ДЭА = ДГЭА сульфат; 3β-HSD = 3β-гидроксистероиддегидрогеназа (3β2-HSD); 17β-HSD = 17β-гидроксистероиддегидрогеназа (17β-HSD); SCC = расщепление боковой цепи (Р-450scc); SL = сульфотрансфераза (SULT1A1, SULT1E1).
Классический дефицит 21-гидроксилазы
Выделяют 2 формы классического дефицита 21-гидроксилазы:
При обеих формах, уровни андрогенов надпочечников повышены, что приводит к вирилизации.
Сольтеряющая форма является наиболее тяжелой и составляет 70% случаев классического дефицита 21-гидроксилазы; существует абсолютный дефицит активности фермента, обуславливающий очень низкие уровни кортизола и альдостерона. Поскольку выделяется минимальное количество альдостерона, соль теряется, что приводит к гипонатриемии, гиперкалиемии, и увеличению активности ренина плазмы.
При простой вирильной форме нарушается синтез кортизола, что приводит к увеличению активности андрогенов, но активность фермента остается достаточной, чтобы поддерживать продукцию альдостерона на нормальном или незначительно сниженном уровне.
Неклассический дефицит 21-гидроксилазы
Неклассической дефицит 21-гидроксилазы является более распространенным, чем классический дефицита 21-гидроксилазы. Заболеваемость составляет от 1/1000 до 1/2000 живорожденных в европеоидных популяциях (0,1–0,2%) до 1–2% в некоторых этнических группах (например, у евреев-ашкенази). Неклассической дефицит 21-гидроксилазы вызывает менее тяжелую форму заболевания, при которой сохраняется 20 - 50% активности 21-гидроксилазы (по сравнению с 0 - 5% активности при классическом дефицита 21-гидроксилазы). Потеря солей не происходит, так как уровни альдостерона и кортизола в норме; однако, уровень андрогенов надпочечников незначительно повышен, что приводит к небольшому избытку андрогенов у детей или взрослых.
Общие справочные материалы
1. Witchel SF: Congenital adrenal hyperplasia. J Pediatr Adolesc Gynecol 30(5):520–534, 2017. doi: 10.1016/j.jpag.2017.04.001
2. El-Maouche D, Arlt W, Merke DP: Congenital adrenal hyperplasia. Lancet 390(10108):2194–2210, 2017. doi: 10.1016/S0140-6736(17)31431-9
Клинические проявления
Сольтеряющая форма вызывает гипонатриемию (иногда тяжелую), гиперкалиемию и гипотонию, а также вирилизацию. Если не диагностирована и не леченная, эта форма может привести к опасной для жизни острой надпочечниковой недостаточности со рвотой, диареей, гипогликемией, гиповолемией и шоком.
При любой форме классического дефицита 21-гидроксилазы, новорожденные женского пола имеют двойственные наружные половые органы, с увеличением клитора, сращением больших половых губ, а также урогенитальным синусом, а не отдельными уретральным и вагинальным устьями. У младенцев мужского пола, как правило, гениталии развиты нормально, что может отсрочить постановку диагноза сольтеряющей формы; часто, у мальчиков болезнь выявляется лишь при плановом неонатальном скрининге. Если болезнь не обнаружена при неонатальном скрининге, мальчикам с простой вирильной формой, не могут поставить диагноз в течение нескольких лет, пока у них не начнут развиваться признаки избытка андрогенов. Признаки избытка андрогенов могут включать раннее появление волос на лобке и увеличение скорости роста у обоих полов, увеличение клитора у девочек и увеличение полового члена и более раннее огрубение голоса у мальчиков.

Дети с неклассическим дефицитом 21-гидроксилазы не имеют симптомов при рождении и, обычно, болезнь у них не проявляется до детского или подросткового возраста. У пострадавших девочек могут возникать раннее появление лобковых волос, опережение костного возраста, гирсутизм, олигоменорея и/или акне; эти симптомы могут напоминать проявления синдрома поликистозных яичников Cиндром поликистозных яичников (СПЯ) Синдром поликистозных яичников – клинический синдром, характеризующийся умеренным ожирением, нерегулярными менструациями или аменореей и признаками избытка андрогенов (например, гирсутизм, угри). Прочитайте дополнительные сведения . У пострадавших мальчиков могут возникать раннее появление лобковых волос, ускорение роста и опережение костного возраста.
У пострадавших женщин, особенно с сольтеряющей формой, репродуктивная функция может быть нарушена, когда они достигают совершеннолетия; они могут иметь слияние половых губ и ановуляторные циклы или аменорею. Некоторые мальчики с сольтеряющей формой в зрелом возрасте фертильны, но у некоторых в яичках могут развиваться опухоли добавочных надпочечников (доброкачественные интратестикулярные массы, состоящие из ткани надпочечников, гипертрофированные из-за хронической стимуляции АКТГ), дисфункции клеток Лейдига, снижение тестостерона и нарушение сперматогенеза. Большинство пострадавших мальчиков с не-сольтеряющей формой, даже при отсутствии лечения, остаются фертильными, но у некоторых нарушается сперматогенез.
Врожденная гиперплазия надпочечников – увеличение объема надпочечников вследствие дефекта ферментов стероидогенеза в корковой зоне, приводящего к компенсаторному росту органа для устранения гормональной недостаточности. Проявляется признаками гиперандрогении у детей обоих полов, вследствие чего наружные половые органы развиваются неправильно. Также характерно нарушение водно-солевого обмена и регуляции артериального давления со склонностью к его снижению. Врожденная гиперплазия надпочечников диагностируется на основании данных лабораторного обследования. Проводится заместительная гормональная терапия и хирургическая коррекция наружных половых органов.
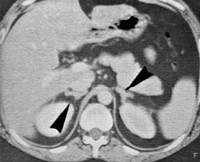
Общие сведения
Врожденная гиперплазия надпочечников представляет собой целую группу заболеваний со схожей клиникой, однако лежащие в основе генетические мутации могут быть разными. Раньше нозология носила название адреногенитальный синдром. Частота встречаемости клинически выраженных форм составляет примерно 1 случай на 12 тысяч новорожденных. Около 0,01% в структуре заболеваемости приходится на стертые формы, проявляющиеся в подростковом возрасте, часто клинически незначимые. Врожденная гиперплазия надпочечников является актуальной проблемой в педиатрии, поскольку продуцируемые надпочечниками гормоны имеют множество органов-мишеней, а значит, последствия их недостатка в организме проявляются масштабно. Дефицит гормонов оказывает влияние на рост и развитие ребенка, приводя к серьезным последствиям.

Причины врожденной гиперплазии надпочечников
Заболевание развивается вследствие генетического дефекта в каком-либо звене стероидогенеза в надпочечниках. Повреждение может коснуться одного или нескольких ферментов, которые участвуют в синтезе гормонов, продуцируемых в коре надпочечников. Мозговой слой, как правило, не затрагивается. Причины мутаций в генах, отвечающих за синтез участников стероидогенеза и их правильную работу, остаются неизвестными. В настоящее время доказан аутосомно-рецессивный механизм наследования, то есть для манифестации врожденной гиперплазии надпочечников необходимо, чтобы оба родителя имели дефектный ген.
Патогенез заболевания сводится к нарушению синтеза глюкокортикоидов, минералкортикоидов и других гормонов, продуцируемых надпочечниками. Как следствие, возрастает концентрация адренокортикотропного гормона (АКТГ), поскольку именно он является предшественником вышеперечисленных гормонов и стимулирует их усиленное образование. Результатом влияния АКТГ на орган-мишень становится увеличение корковой зоны надпочечников, то есть гиперплазия. Несмотря на увеличение размеров, концентрация продуцируемых надпочечниками гормонов не возрастает, поскольку имеет место нарушение цепочки их синтеза. Таким образом, врожденная гиперплазия надпочечников в клинике проявляется симптомами дефицита гормонов на фоне избытка их гормона-предшественника – АКТГ.
Классификация врожденной гиперплазии надпочечников
Клиническая классификация имеет менее сложную структуру. Выделяют три формы врожденной гиперплазии надпочечников: простую (вирильную), сольтеряющую, неклассическую (стертую, позднюю). Простая форма заболевания сопровождается нарушением развития первичных половых признаков у детей обоих полов – гиперандрогенией у девочек, и макрогенитосомией у мальчиков. Для сольтеряющей формы характерны те же симптомы, уже в период новорожденности возможны приступы острой надпочечниковой недостаточности (адреналовые кризы). Неклассическая врожденная гиперплазия надпочечников проявляется отсрочено, чаще всего – в период полового созревания. Ввиду позднего начала раньше эта форма считалась приобретенной, однако в настоящее время доказано, что в ее основе лежит генетический дефект.
Симптомы врожденной гиперплазии надпочечников
Заболевание (за исключением поздней формы) проявляется с рождения, хотя первые признаки можно заметить еще антенатально, во время проведения УЗИ-скрининга. После родов педиатр сразу может диагностировать неправильное развитие наружных половых органов у девочек. Как правило, речь идет об увеличенном клиторе, но иногда может встречаться и полностью сформированный половой член, а также недоразвитие или полное отсутствие влагалища и матки. Что касается мальчиков, то у них отмечается усиленное развитие наружных половых органов и увеличенные их размеры. Иногда при врожденной гиперплазии надпочечников у детей обоих полов наблюдается гиперпигментация кожи. Это связано с избыточным синтезом меланина, предшественником которого также является АКТГ.
Помимо нарушения полового развития, отмечаются симптомы недостаточности глюкокортикоидов или минералкортикоидов либо обеих групп гормонов (в зависимости от уровня генетического дефекта). Характерно пониженное давление при учащенном сердцебиении, бледность или мраморный оттенок кожи. В то же время, такие дети кажутся физически более развитыми в сравнении со здоровыми новорожденными, отличаются крупными размерами, усиленным развитием мышц и скелета, небольшим размером родничков. Врожденная гиперплазия надпочечников впоследствии может проявляться преждевременным половым созреванием с ранним оволосением, которое у пациентов всегда предшествует развитию вторичных половых признаков.
Острая надпочечниковая недостаточность может возникать при любой форме заболевания, однако при сольтеряющей форме она отмечается достаточно рано, примерно на второй неделе жизни. Осложнение сопровождается критическим падением артериального давления, тахикардией, срыгиваниями или рвотой. Наблюдается диарея и прогрессирующая потеря массы тела. Адреналовый криз требует немедленного лечения в отделении интенсивной терапии, поскольку данное осложнение врожденной гиперплазии надпочечников часто приводит к летальному исходу. Симптомы заболевания также могут усиливаться после стрессовых ситуаций, например, в подростковом возрасте.
Диагностика врожденной гиперплазии надпочечников
Первичная диагностика проводится во время УЗИ-обследования беременных. Иногда во время первого или (чаще) второго акушерского УЗИ можно заметить неправильное развитие половых органов. При подозрении на врожденную гиперплазию надпочечников возможно проведение дополнительных лабораторных исследований, позволяющих определить уровень гормонов и концентрацию различных ферментов адреналового стероидогенеза. Ранняя диагностика позволяет специалистам определиться с дальнейшей тактикой ведения беременности, а также начать терапевтические мероприятия еще до родов.
В настоящее время осуществляется массовое обследование новорожденных на некоторые наследственные патологии, в число которых входит врожденная гиперплазия надпочечников. После рождения ребенка заболевание диагностируется на основании неправильного развития наружных половых органов, но подтвердить диагноз и установить конкретную форму этого состояния можно только на основании результатов лабораторной диагностики. Золотым стандартом является проба с АКТГ, позволяющая достоверно определить его высокую концентрацию. Кроме того, данная проба необходима для того, чтобы исключить вторичный дефицит гормонов надпочечников.
Дополнительные анализы выявляют гиперкалиемию и гипонатриемию, метаболический ацидоз и снижение концентрации глюкозы в крови. Уровень продуктов метаболизма надпочечников определяется также в моче. Проводится определение костного возраста, который у пациентов значительно ускорен. Установить его позволяет серия рентгенограмм области запястья. Кроме того, возможна генетическая диагностика заболевания, однако данный метод является дорогостоящим, и его использование обосновано только в случае установленного семейного анамнеза, то есть случаев врожденной гиперплазии надпочечников в семьях родителей больного.
Лечение и прогноз
Проводится заместительная гормональная терапия. Корректируется уровень глюкокортикоидов, минералкортикоидов. Назначение гормонов возможно также при установлении врожденной гиперплазии надпочечников до родов. В этом случае устраняется гиперандрогения у девочек, поэтому наружные половые органы формируются правильно. Однако антенатальная гормональная терапия в настоящее время является предметом дискуссии. Основные ее осложнения для матери – отеки, артериальная гипертензия и значительная прибавка массы. Отдаленное влияние на плод в настоящее время изучается. Кроме гормональной терапии, осуществляется хирургическая коррекция половых органов. Операцию лучше провести как можно раньше, однако ее срок обязательно оговаривается с родителями.
Прогноз заболевания сомнительный. Своевременная диагностика и терапия позволяют в значительной мере скорректировать гормональные нарушения и предотвратить их дальнейшее развитие. Однако необходим постоянный контроль концентрации гормонов, поскольку любой внешний или внутренний стрессовый фактор становится причиной изменения усвояемости препаратов. Результатом может быть развитие острой надпочечниковой недостаточности, часто приводящей к летальному исходу ввиду стремительного течения осложнения. В целом можно сказать, что врожденная гиперплазия надпочечников поддается контролю, но заболевание представляет серьезную опасность на протяжении всей жизни. Профилактика заключается в медико-генетическом консультировании родителей, имеющих данную патологию в анамнезе.
Определённое количество аутосомно-рецессивных нарушений биосинтеза стероидов надпочечников приводит к врождённой гиперплазии надпочечников. Её распространённость составляет приблизительно 1 на 5000 новорождённых и чаще встречается в потомстве от близкородственных браков. Свыше 90% имеют недостаточность фермента 21-гидроксилазы, которая необходима для биосинтеза кортизола, а в 80% случаев также присутствует неспособность к продуцированию альдостерона. У плода недостаточность кортизола стимулирует гипофиз к секреции адренокортикотропного гормона (АКТГ), который вызывает гиперпродукцию надпочечниковых андрогенов.
Клинические признаки врожденной гиперплазии надпочечников:
• Вирилизация наружных половых органов у младенцев женского пола с гипертрофией клитора и различными вариантами сращения половых губ.
• У младенцев мужского пола могут наблюдаться увеличенный пенис и пигментированная мошонка, однако эти признаки выявляются редко.
• Адреналовые кризы наблюдаются у 80% мальчиков с потерей солей, это происходит на 1-3-й неделе жизни, проявляясь рвотой и потерей веса, мышечной вялостью и сосудистым коллапсом.
• Высокий рост у 20% мальчиков, не испытывающих потерю солей. У мальчиков и девочек без потери солей одинаково развиваются мускулатура, тело имеет запах взрослого человека, появляются волосы на лобке и акне от избытка продукции андрогенов, что приводит к преждевременному пубархе.
В семье могут быть случаи гибели новорождённого от криза с потерей солей, который вовремя не распознали и не купировали.
Диагностика врожденной гиперплазии надпочечников
Диагностику проводят путём установления значительно повышенных уровней метаболических предшественников 17а-гидроксипрогестерона в крови. У детей с потерей солей биохимические изменения следующие:
• низкий уровень натрия в плазме;
• высокий уровень калия в плазме;
• метаболический ацидоз;
• гипогликемия.
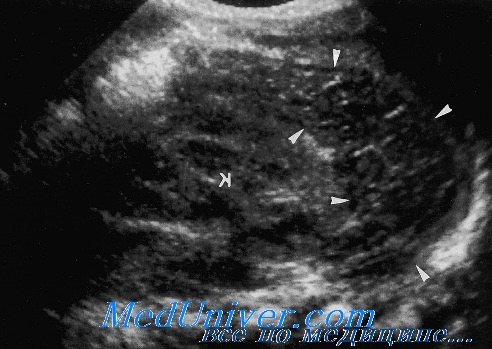
Пример неопределенных гениталий при рождении у ребенка с врожденной гиперплазией надпочечников. Обследование выявило:
• нормальный женский кариотип 46 XX;
• наличие матки при УЗИ;
• значительное увеличение концентрации 17а-гидроксипрогестерона в плазме, что подтвердило врождённую гиперплазию надпочечников.
Электролиты плазмы определяли каждые несколько дней в течение первых 4 нед для выявления потери солей, которой не было. После разговора с родителями девочка начала получать заместительную терапию гидрокортизоном внутрь. Хирургическое лечение было проведено на 9-м месяце жизни для уменьшения размера клитора и разделения половых губ. За развитием ребёнка, его биохимическими показателями и костным возрастом в дальнейшем внимательно наблюдали. Девочка достигла нормального роста во взрослом возрасте. В пубертатном периоде её проконсультировал психолог. В дальнейшем хирургическое вмешательство потреб! лось для того, чтобы она стала сексуально активной.
Лечение врожденной гиперплазии надпочечников
Дети с подобными нарушениями нуждаются в хирургической коррекции наружных половых органов. Поскольку у них есть матка и яичники, в будущем они могут иметь детей; их нужно воспитывать как девочек. Мальчикам при кризе с потерей солей требуется внутривенное введение солей, декстрозы и гидрокортизона.
Долгосрочное лечение детей обоих полов следующее:
• Пожизненная терапия глюкокортикоидами для снижения уровня АКТГ (и, следовательно, тестостерона), чтобы дети могли нормально развиваться и созревать.
• Минералокортикоиды (флудрокортизон) — если имеется потеря солей, то до окончания грудного вскармливания младенцам может потребоваться дополнительное введение хлорида натрия.
• Мониторинг развития, созревания скелета, уровня андрогенов и 17а-гидроксипрогестерона в крови. Недостаточная заместительная гормональная терапия приводит к увеличению секреции АКТГ и избытку андрогенов в крови, что вызывает быстрый рост и созревание скелета за счёт окончательного роста. Избыточная гормональная заместительная терапия приводит к отставанию развития скелета и медленному росту.
• Дополнительная гормональная заместительная терапия при перенесённом заболевании или хирургическом вмешательстве вследствие невозможности усилить ответную реакцию и повысить уровень кортизола.
Адреналовый кризис может привести к гибели во время болезни или травмы. Девочкам требуются хирургическое лечение для уменьшения клиторомегалии и вагинопластика до начала половой жизни. Девочки часто страдают от психосексуальных проблем, обусловленных высоким уровнем андрогенов, который присутствовал у них с внутриутробного периода до постановки диагноза и начала лечения.
Пренатальная диагностика и лечение возможны для пары, уже имевшей ребёнка с подобным нарушением. Матери назначается дексаметазон в период зачатия и далее, если установлено, что плод женского пола, для того чтобы снизить уровень фетального выброса АКТГ и, следовательно, вирилизацию.
Врождённая гиперплазия надпочечников:
• Аутосомное рецессивное нарушение биосинтеза стероидов надпочечниками.
• У девочек отмечается вирилизация наружных гениталий.
• У мальчиков — потеря солей (80%) или высокий рост и раннее половое созревание (20%).
• Показано длительное лечение с пожизненным приёмом глюкокортикоидов, минералокортикоидов и хлорида натрия при потере солей.
• Дополнительное назначение глюкокортикоидов во время болезни или хирургического вмешательства.
• Адреналовый кризис с потерей солей требует неотложного внутривенного введения гидрокортизона, растворов хлорида натрия и глюкозы.
• Мониторинг развития, созревания скелета, уровней андрогенов и 17а-гидроксипрогестерона в крови.
• Хирургическое лечение у девочек.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Гиперплазия надпочечников – очень опасная патология. Это обусловлено особенностями функции парных желез. Они продуцируют особые гормоны – глюкокортикоиды, андрогены, альдостерон, адреналин, норадреналин, – которые, в свою очередь, регулируют жизнедеятельность организма человека.
Гиперплазия – это чрезмерное и быстрое увеличение тканей клеток. Если подобное происходит с органом, он сохраняет свою форму, но приобретает значительно больший объем. Надпочечники состоят из коры и мозгового вещества. Патологический процесс при гиперплазии чаще всего происходит в коре надпочечников. В мозговом веществе чаще всего диагностируют различного рода опухоли.
В большинстве случаев болезнь врожденная, носит наследственный характер или может возникнуть как следствие разного рода неблагоприятных факторов, как внутренних, так и внешних. Также гиперплазия надпочечников может быть сопутствующей патологией некоторых заболеваний. Ее выявляют у 40% больных с синдромом Кушинга, который диагностируется в старческом или даже в пожилом возрасте. Если наличествует узловая форма гиперплазии, то выявляют одно или несколько новообразований, величина которых может достигать нескольких сантиметров.
Причины гиперплазии надпочечников
Причины возникновения заболевания обусловлены типом патологии. Если во время беременности у будущей матери наблюдались тяжелые формы функциональных расстройств организма, то у ребенка могут выявить врожденные патологии.
Гиперплазия надпочечников может быть нескольких видов:
- Гипертоническая.
- Вирильная.
- Сольтеряющая.
Вирильный тип обусловлен активностью секрета андрогена, что приводит к заметному увеличению размеров наружных половых органов. Кроме того, гораздо раньше и в большем количестве появляются оволосение, акне, очень активно развивается мускулатура. Гипертонический подтип диагностируется, если слишком активно вырабатываются андрогены и минералокортикоиды. Этот процесс отрицательно влияет на сосуды глазного дна и почек и приводит к развитию гипертензионного синдрома.
Сольтеряющий тип гиперплазии вызывается увеличенной выработкой андрогенов при недостатке прочих гормонов, которые продуцирует кора надпочечников. Такой тип изменений приводит к гипогликемии и гиперкалиемии. Они, в свою очередь, опасны тем, что вызывают обезвоживание организма, потерю веса и рвоту.
Гиперплазию надпочечников могут спровоцировать и следующие факторы:
- стресс,
- нервные и психологические перегрузки,
- нестабильное эмоциональное состояние.
Они могут привести к переизбытку кортизола – важнейшему гормону среди глюкокортикоидов.
Симптомы
При болезни отмечаются сбои в процессах обмена веществ в организме и обнаруживаются симптомы, обусловленные недостатком или, наоборот, увеличением того или иного глюкокортикоида.
При неклассических типах гиперплазии выявляют такие симптомы:
- Рано вырастают волосы на лобке и в подмышечной зоне.
- Слишком высокий для своего возраста рост.
- Чрезвычайно большое количество андрогенов. – терминальное оволосение тела.
- Слишком рано закрываются ростковые зоны.
- Отсутствуют месячные.
- Бесплодие.
- Акне.
- Залысины на висках.
Проявления гиперплазии надпочечников очень разные и зависят от того, какой патологией вызваны. Чаще всего врачи выявляют такие:
Если человек часто испытывает жажду и позывы к мочеиспусканию ночью, это должно быть причиной скорейшего обращения к врачам.
Узелковая гиперплазия надпочечника
Этот вид гиперплазии является наследственным, передается по аутосомно-доминантному типу. Нет характерной симптоматики. Предположительно, патогенез имеет аутоиммунную основу. Чем старше пациент, тем более выражена клиническая картина. Возможные симптомы:
Диффузная гиперплазия надпочечников
Гиперплазия диффузного вида характеризуется сохранением формы надпочечников и образованием 1 или большего количества узелков. УЗИ почти не применяется для диагностики, поскольку не дает достоверных точных результатов. А методы КТ и МРТ актуальны на сегодняшний день для обнаружения патологии. Обнаруживают гипоэхогенные структуры треугольной формы и окружением из жировой клетчатки.
Гиперплазия надпочечников может быть смешанной формы: диффузно-узелковой. У человека проявляются такие симптомы:
- панические атаки
- слабость в теле, даже после хорошего отдыха , периодически проявляющаяся
- лишний вес
- излишнее количество волос на теле и проч.
Нодулярная гиперплазия надпочечников
Нодулярная гиперплазия надпочечников также известна как узловая. Большинство больных находятся в детском или подростковом возрасте. Болезнь имеет связь с синдромом Иценко-Кушинга и гиперкортицизмом. Причины: разлад деятельности надпочечников или прием излишнего количества ГКС.
- мышечная атрофия (на нижних конечностях преимущественно)
- неравномерное ожирение (лицо, грудная клетка, абдоминальный жир, шея)
- остеопороз груди и поясницы
- компрессионные переломы с сильной болью
- тонкая и очень сухая кожа
- сосудистый рисунок на кожных покровах
- формирование стриев фиолетового или багрового оттенка
- зоны с гиперпигментацией
- депрессия и заторможенность, но может быть и противоположное состояние: очень сильной радости и эмоциональности
- нарушения биения сердца
- отсутствие менструального цикла
- большое количество волос на теле у женщины
Если очень рано обнаружить болезнь и правильно лечить, прогноз будет благоприятным.
Гиперплазия коры надпочечников
Вместе с гиперплазией коры данного органы может быть также расстройство выработки гормонов, которые влияют на половую сферу человека. Врожденная патология возникает из-за ненормальных изменений в генах, что ведет к нарушению выработки такого гормона как кортизол. Снижается его уровень в организме, а в крови увеличивается АКГТ, фиксируют двухстороннюю гиперплазию.
- пигментация зоны внешних половых органов выше нормы
- превалируют мужские черты
- появляются угри
- в раннем возрасте начинают расти волосы под мышками и на лобке больного
- критические дни первый раз начинаются в позднем возрасте
Заболевание напоминает опухоль надпочечников. Потому важно проверить уровень гормонов в организме, для чего исследуют кровь и мочу пациента.
Врожденная гиперплазия надпочечников
Течение врожденной гиперплазии может быть классическим или неклассическим. К первому типу относят липоидную форму, диффузную, с выраженной потерей соли и с недостатком 21-гидроксилазы. Случаи липоидной гиперплазии надпочечников фиксируют очень редко, в организме не хватает стероидных гормонов и 20.22 десмолазы, что часто кончается летально. Если же больной малыш не умер, у него значительно тормозится половое развитие, а также фиксируют тяжелую недостаточность органа. При врожденной патологии с солевой потерей, когда в организме есть дефицит 3β-гидроксистероиддегидрогеназы, у младенцев женского пола могут появиться мужские внешние половые органы. А мальчики при такой патологии очень похожи на детей противоположного пола.
Диффузная врожденная гиперплазия надпочечников развивается с дефицитом 17α-гидроксилазы, такие случаи весьма редки. У детей развивается гипотония, а также нехватка калия в организме. У больных женского пола задерживается половое развитие, а для больных мужского пола характерны проявления так называемого псевдогермафродитизма.
Врожденная гиперплазия надпочечников в большинстве случаев выявляется после рождения или же на протяжении 12-24 месяцев после рождения. В основном патология характерна для девочек. Страдает не только половая сфера, но и другие системы в организме. Предотвратить печальные последствия может только ранняя диагностика и профессиональная терапия.
Диагностика
Врач должен произвести клинический осмотр, назначить лабораторные исследования, в том числе на гормоны, а также биохимию. Определяют функциональные показатели надпочечников по специальным методикам, возможно функциональное тестирование. Среди лабораторных методов выделяют РИА и ИФА. При проведении радиоиммунологического анализа определяют свободный кортизол в моче больного и его крови. При проведении ИФА исследуют сыворотку крови на количество присутствующих гормонов.
Для диагностики гиперплазии надпочечников применяют рентгенографию, включая аортографию, ангиографию и томографию. На сегодня форму и размер надпочечника можно определить при помощи радионуклидного сканирования, а также МРТ. В части случаев врачи говорят о необходимости аспирационной пункции, которая проводится под контролем УЗИ.
Лечение
Лечение проводится почти всегда гормональными средствами. До сих пор не определена ведущая тактика лечения, которая дает результат в большинстве случаев. Применяют глюкокортикоиды:
Также актуальны комбинации данных препаратов. При нехватке соли в организме (выше описан такой тип гиперплазии надпочечников) терапия проводится минералокортикоидами, а суточное потребление соли увеличивают до 1-3 грамм. Чтобы у больных подросткового возраста нормально формировались вторичные половые признаки, мальчикам назначают терапия андрогенами, а девочкам лечение эстрогенами.
В тяжелых случаях патологии прибегают к хирургическим методам. Они необходимы, если обнаружены наружные половые органы, которые нельзя дифференцировать как мужские или женские. Половые признаки следует привести в норму, пока малышу нет и одного года. Если же его состояние тяжелое, коррекцию проводят в более позднем возрасте.
Профилактика
Если у вас в семье были случаи врожденной гиперплазии, нужно обратиться к квалифицированному генетику. Для профилактики важно пренатальное диагностирование (диагностика, когда ребенок находится еще в утробе матери). Проводят биопсию хориона в первые 3 месяца беременности. Во второй половине делают анализ амниотической жидкости, определяя уровень гормонов.
Важное значение для профилактики рассматриваемой патологии имеет и скрининговое тестирование новорожденных детей. Для этого из пятки ребенка берут кровь из капилляра. Когда мать еще беременна, нужно исключить действие на ее организм ядов в различной форме и радиации.
Читайте также:

