Топографическая анатомия желудка и двенадцатиперстной кишки реферат
Обновлено: 30.06.2024
Замятин Павел Викторович
Соловьёва Маргарита Олеговна
Ход брюшины в верхнем этаже. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . .4
Клиническая анатомия печени. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . .6
Клиническая анатомия желчного пузыря и внепочечных желчных путей. . . . 8
Клиническая анатомия желудка. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . .10
Клиническая анатомия 12-ти пёрстной кишки. . . . . . . . . . . . . . . . . . . . . . . . . .15
Клиническая анатомия селезёнки. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 16
Клиническая анатомия поджелудочной железы. . . . . . . . . . . . . . . . . . . . . . . . 19
Ход брюшины в нижнем этаже. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 21
Клиническая анатомия тонкой и толсто кишок. . . . . . . . . . . . . . . . . . . . . . . . .22
Кава и порто – кавальные межвенозные анастомозы. . . . . . . . . . . . . . . . . . . . 25
Список литературы. . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 29
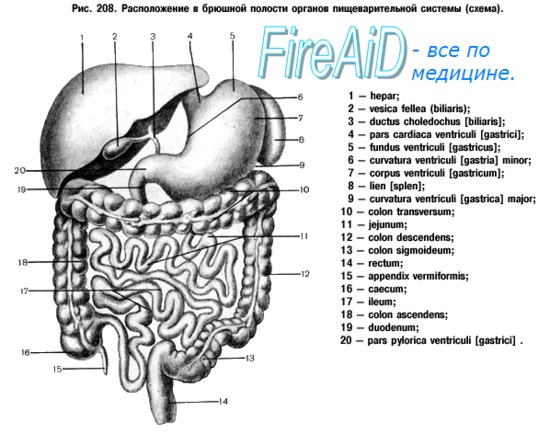
Брюшная полость — самая большая полость тела человека. Ее окружают внутрибрюшная и внутритазовая фасции, покрывающие изнутри следующие анатомические образования: вверху — диафрагму, спереди и с обеих сторон — мышцы стенки живота, сзади — поясничные позвонки, квадратную мышцу поясницы и подвздошно-поясничные мышцы, снизу — диафрагму таза. В брюшной полости находится брюшинная полость (cavitas peritonei) — щелевидное пространство между листками париетальной (peritoneum parietale) и висцеральной (peritoneum viscerale) брюшины, содержащее небольшое количество серозной жидкости. Следует заметить, что в практической хирургии часто употребляется понятие “брюшная полость” вместо “брюшинной”. На начальных этапах развития органы брюшной полости располагаются рядом с брюшинным мешком и, постепенно вращаясь, погружаются в него. Листок париетальной брюшины выстилает стенки брюшной полости, а листок висцеральной — покрывает органы: одни — со всех сторон (так называемое интраперитонеальное расположение органов), другие — лишь с трех (мезоперитонеальное), некоторые — только с одной стороны (ретроперитонеальное). В случае, если органы не покрыты листком висцеральной брюшины, речь идет об их экстра перитонеальном расположении.
Интраперитонеально расположены следующие органы или части органов брюшной полости: желудок, тощая, подвздошная, поперечная ободочная, сигмовидная кишка, а также слепая кишка с червеобразным отростком, селезенка, верхняя часть ДПК, маточные трубы. Мезоперитонеально расположены печень, желчный пузырь, нисходящая часть ДПК, восходящая ободочная кишка и нисходящая ободочная кишка, средняя треть прямой кишки, матка и мочевой пузырь. Поджелудочная железа покрыта брюшиной только спереди и занимает ретроперитонеальное положение. Предстательная железа, горизонтальная часть ДПК и нижняя треть прямой кишки, почки, надпочечники и мочеточники расположены экстраперитонеально.
ХОД БРЮШИНЫ В ВЕРХНЕМ ЭТАЖЕ
Ход брюшины в верхнем этаже, сумки, связки, малый сальник, его содержимое.
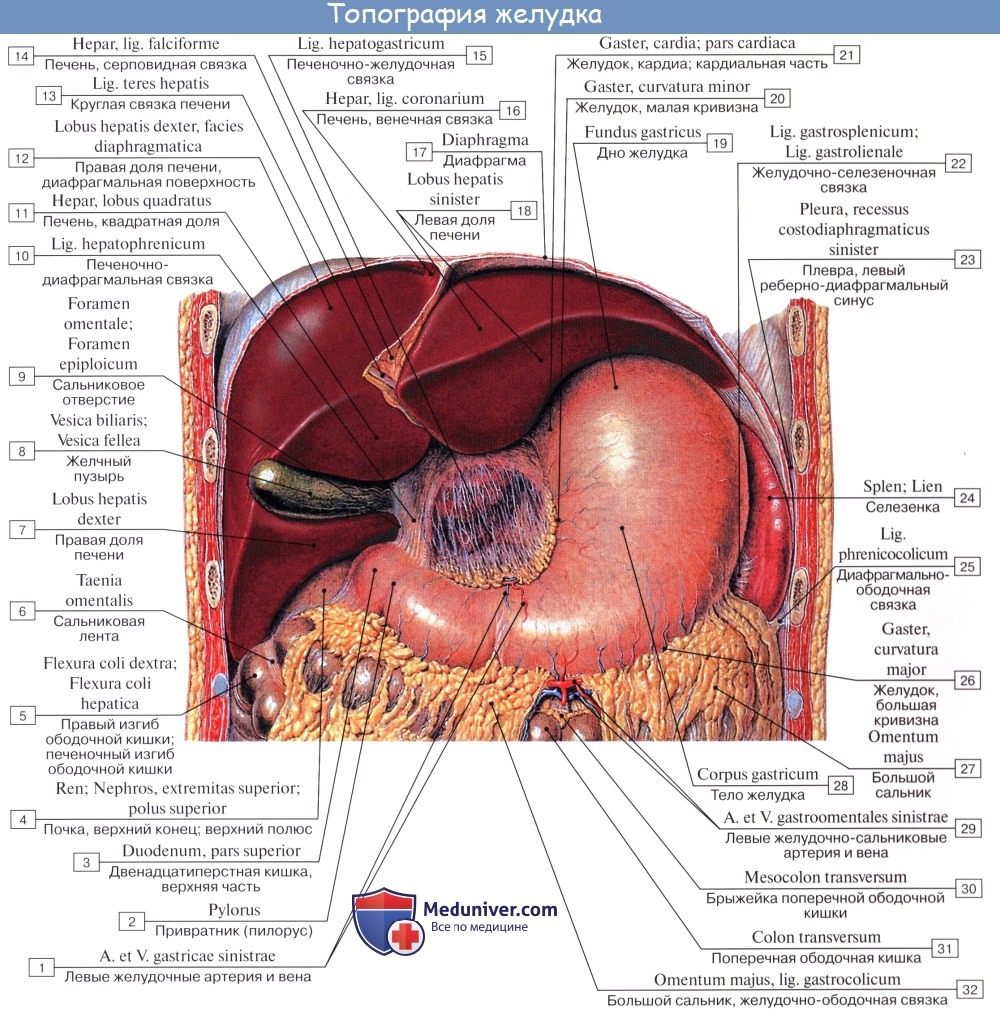
Париетальный листок покрывает переднюю и заднюю брюшные стенки, вверху переходит на нижнюю поверхность диафрагмы, а затем на диафрагмальную поверхность печени, образуя при этом серповидную, венечную и треугольные связки . Висцеральный листок брюшины покрывает печень интраперитонеально (со всех сторон), кроме участка, прилегающего к диафрагме - голое поле . На висцеральной поверхности оба листка сходятся у ворот и направляются к малой кривизне желудка и верхней части двенадцатиперстной кишки, где расходятся, покрывая их со всех сторон (интраперитонеально). При этом между воротами печени, малой кривизной желудка и верхней частью двенадцатиперстной кишки образуется дубликатура брюшины - малый сальник , который представлен двумя связками: печеночно-желудочной и печеночно-двенадцатиперстной . В последней справа налево расположена важная жизненная триада печени: желчеприемный проток, воротная вена, собственная печеночная артерия . У большой кривизны желудка оба листка брюшины сходятся вновь и спускаются вниз впереди поперечной ободочной и петель тонкой кишки, образуя при этом переднюю пластинку большого сальника . Дойдя до уровня пупка, а иногда и ниже, эти два листка подворачиваются назад и поднимаются вверх, формируя заднюю пластинку большого сальника . Затем передний листок задней пластинки покрывает переднюю поверхность поджелудочной железы и переходит на заднюю стенку брюшной полости и диафрагму. Задний же листок покрывает нижнюю поверхность поджелудочной железы и возвращается к поперечной ободочной кишке, которую он покрывает со всех сторон, формируя при этом брыжейку . Нисходящая часть двенадцатиперстной кишки, которую пересекает брыжейка поперечно-ободочной кишки, брюшиной не будет покрыта. Задний листок возвращаясь на заднюю брюшную стенку, покрывает тонкую кишку интраперитонеально , восходящую и нисходящую ободочные кишки - мезоперитонеально (с трех сторон), сигмовидную кишку и верхнюю часть прямой кишки - интраперитонеально. Средняя часть прямой кишки покрывается мезоперитонеально, а нижняя часть - экстраперитонеально (с одной стороны). У мужчин брюшина переходит с передней поверхности прямой кишки на верхнюю стенку мочевого пузыря и продолжается в париетальную брюшину, выстилающую переднюю стенку брюшной полости. Между мочевым пузырем и прямой кишкой образуется прямокишечно-пузырное углубление. У женщин брюшина с передней поверхности прямой кишки переходит на заднюю стенку верхней части влагалища, затем поднимается вверх, покрывая сзади, а затем спереди матку, и переходит на мочевой пузырь. Между маткой и прямой кишкой образуется прямокишечно-маточное углубление (Дугласово пространство) - самая низкая точка полости брюшины, а между маткой и мочевым пузырем - пузырно-маточное углубление .

В полости брюшины выделяют верхний, средний и нижний (тазовый) этажи. Верхний этаж ограничен сверху париетальной брюшиной, прилежащей к диафрагме, а снизу - поперечной ободочной кишкой и ее брыжейкой. Данный этаж делится на три относительно ограниченные сумки: печеночную, сальниковую, преджелудочную. Печеночная сумка находится вправо от серповидной связки и охватывает правую долю печени и желчный пузырь. Преджелудочная сумка располагается влево от серповидной связки, в ней располагается желудок, левая доля печени и селезенка. Сальниковая сумка находится позади желудка и малого сальника. Она ограничена сверху хвостатой долей печени, снизу - задней пластинкой большого сальника, сросшейся с брыжейкой поперечной ободочной кишки. Спереди сальниковой сумки располагается задняя поверхность желудка, малый сальник, желудочно-поперечная связка , которая представляет собой 5 листков брюшины (4 листка большого сальника и 1 листок брыжейки поперечной ободочной кишки), и является местом оперативного доступа к сальниковой сумке, а сзади - листок брюшины, покрывающий аорту, нижнюю полую вену, верхний полюс левой почки, левый надпочечник и поджелудочную железу. Сальниковая сумка посредством сальникового отверстия (Винслово отверстие) сообщается с печеночной сумкой. Сальниковое отверстие сверху ограничено хвостатой долей печени, снизу - верхней частью двенадцатиперстной кишки, сзади - париетальной брюшиной, которая образует печеночно-почечную связку . Средний этаж полости брюшины расположен книзу от поперечной ободочной кишки и ее брыжейки и простирается до входа в малый таз (пограничная линия) . В этом этаже выделяют правый боковой канал, который ограничен париетальной брюшиной, с одной стороны, слепой и восходящей ободочной кишками, с другой. Этот канал сообщается с печеночной и сальниковой сумками, что важно знать в хирургической практике, т.к. при воспалении червеобразного отростка гнойное содержимое может затекать в вышеперечисленные сумки, вызывая абсцессы. Левый боковой канал расположен между нисходящей, сигмовидной ободочной кишками и париетальной брюшиной. В отличие от предыдущего канала, он не сообщается с верхним этажом, т.к. отделен от него диафрагмально-ободочной связкой . Пространство, заключенной между восходящей, поперечной и нисходящей ободочными кишками, разделяется посредством корня брыжейки тонкой кишки на два синуса: правый и левый брыжеечные синусы . Правый брыжеечный синус - замкнутый, а левый сообщается с полостью малого таза. В левом синусе располагаются петли тощей кишки, а в правом - подвздошной кишки. Брюшина, спускающаяся в нижний этаж брюшной полости или полости малого таза, покрывает не только верхний, частично средний и нижний отделы прямой кишки, но органы мочеполового аппарата, образуя при этом углубления
КЛИНИЧЕСКАЯ АНАТОМИЯ ПЕЧЕНИ
Анатомическая характеристика
Печень представляет собой крупный паренхиматозный орган клиновидной или треугольно-уплощенной формы. Она имеет две поверхности: верхнюю, или диафрагмальную, и нижнюю, или висцеральную. В печени выделяют правую, левую, квадратную и хвостатую доли.
Топография печени
Толотопия. Печень располагается в правом подреберье, частично в эпигастрии и частично в левом подреберье.
Скелетотопия. Верхняя граница проекции печени на брюшную стенку соответствует высоте стояния купола диафрагмы справа, нижняя же крайне индивидуальна и может соответствовать краю реберной дуги либо быть выше или ниже.
Синтопия. Диафрагмальная поверхность печени тесно прилежит к диафрагме, через которую соприкасается с правым легким и частично с сердцем. Место соединения диафрагмальной поверхности печени с висцеральной сзади называется задним краем. Он лишен брюшинного покрова, что позволяет говорить о безбрюшинной поверхности печени, или pars nuda. В этом участке к печени тесно прилегают аорта и особенно нижняя полая вена, которая иногда оказывается погружена в паренхиму органа. Висцеральная поверхность печени имеет ряд борозд и впадин, или вдавлений, расположение которых крайне индивидуально и закладывается еще в эмбриогенезе, борозды формируются проходящими сосудистыми и протоковыми образованиями, а вдавления - нижележащими органами, которые поддавливают печень кверху. Различают правую и левую продольные борозды и поперечную борозду. Правая продольная борозда содержит желчный пузырь и нижнюю полую вену, левая продольная - круглую и венозную связки печени, поперечная борозда называется воротами печени и является местом проникновения в орган ветвей воротной вены, собственной печеночной артерии и выхода печеночных протоков (правого и левого). На левой доли можно обнаружить вдавление от желудка и пищевода, на правой - от двенадцатиперстной кишки, желудка, ободочной кишки и правой почки с надпочечником.
Связочный аппарат представлен местами перехода брюшины с печени на другие органы и анатомические образования. На диафрагмальной поверхности выделяют печеночно-диафрагмальную связку, состоящую из продольной (серповидная связка) и поперечной (венечная связка с правой и левой треугольными связками) частей. Данная связка является одним из основных элементов фиксации печени. На висцеральной поверхности располагаются печеночно-двенадцатиперстная и печеночно-желудочная связки, которые представляют собой дупликатуры брюшины с расположенными внутри сосудами, нервными сплетениями и клетчаткой. Две эти связки, наряду с желудочно-диафрагмальной связкой, составляют малый сальник.
Кровоснабжение и венозный отток
Кровь попадает в печень по двум сосудам - воротной вене и собственной печеночной артерии. Воротная вена формируется путем слияния верхней и нижней брыжеечных вен с селезеночной веной. В результате воротная вена несет кровь от непарных органов брюшной полости - тонкой и толстой кишки, желудка, селезенки. Собственная печеночная артерия является одной из конечных ветвей общей печеночной артерии (первая ветвь чревного ствола). Воротная вена и собственная печеночная артерия располагаются в толще печеночно-двенадцатиперстной связки, при этом вена занимает промежуточное положение между стволом артерии и общим желчным протоком.
Недалеко от ворот печени указанные сосуды делятся каждый на две свои конечные ветви - правую и левую, которые проникают в печень и делятся на более мелкие ветви. Параллельно сосудам в паренхиме печени располагаются и желчные протоки. Близость и параллельность указанных сосудов и протоков позволила выделить их в функциональную группу, так называемую глиссонову триаду, ветви которой обеспечивают функционирование строго определенного, обособленного от других участка паренхимы печени, называемого сегментом. Сегмент печени - участок паренхимы печени, в котором разветвляется сегментарная ветвь воротной вены, а также соответствующая ей ветвь собственной печеночной артерии и сегментарный желчный проток. В настоящее время принято деление печени по Couinaud, согласно которому выделяют 8 сегментов (рис. 13).
Венозный отток от печени осуществляется по системе печеночных вен, ход которых не соответствует расположению элементов глиссоновой триады. Особенностями печеночных вен являются отсутствие клапанов и прочная связь с соединительнотканной стромой органа, в результате чего эти вены не спадаются при повреждении. В количестве 2-5 эти вены открываются устьями в проходящую позади печени нижнюю полую вену.
Иннервация печени
Иннервация печени осуществляется блуждающими нервами, чревным сплетением и правым диафрагмальным нервом.В нижнем отделе пищевода правый и левый блуждающие нервы образуют передний и задний блуждающие стволы, которые располагаются на соответствующих поверхностях нижнего отдела пищевода.От переднего блуждающего ствола отходит печеночная ветвь, направляющаяся в составе печеночно-желудочной связки к левой доле и воротам печени. Задний блуждающий ствол отдает ветви к чревному сплетению. Возникающие из этого сплетения ветви направляются в печеночно-двенадцатиперстную связку по ходу общей и собственной печеночной артерии, воротной вены, а также желчных протоков.В печеночно-двенадцатиперстной связке ветви, идущие от чревного сплетения, а также печеночная ветвь переднего блуждающего ствола образуют переднее и заднее печеночные сплетения, которые соединены между собой многочисленными нервными ветвями Переднее печеночное сплетение делится на два нервных пучка, которые по ходу правой и левой ветвей печеночной артерии идут в паренхиму печени. Заднее сплетение прилежит к воротной вене сзади и вблизи ворот печени располагается между воротной веной и печеночным протоком, затем ветви его направляются в печень.
КЛИНИЧЕСКАЯ АНАТОМИЯ ЖЕЛЧНОГО ПУЗЫРЯ И ВНЕПОЧЕЧНЫХ ЖЕЛЧНЫХ ПРОТОКОВ
Анатомия желчного пузыря
Голотопия . Желчный пузырь (ЖП) и протоки проецируются в правую подреберную и собственно надчревную области.
Скелетотопия . Дно ЖП проецируется чаще всего в углу, образованном наружным краем правой прямой мышцы живота и реберной дугой, на уровне переднего конца IX реберного хряща (у места, где с ним сливается хрящ X ребра). ЖП может также проецироваться в месте, где реберную дугу пересекает линия, соединяющая вершину правой подмышечной впадины с пупком.
Желудок. Топография желудка
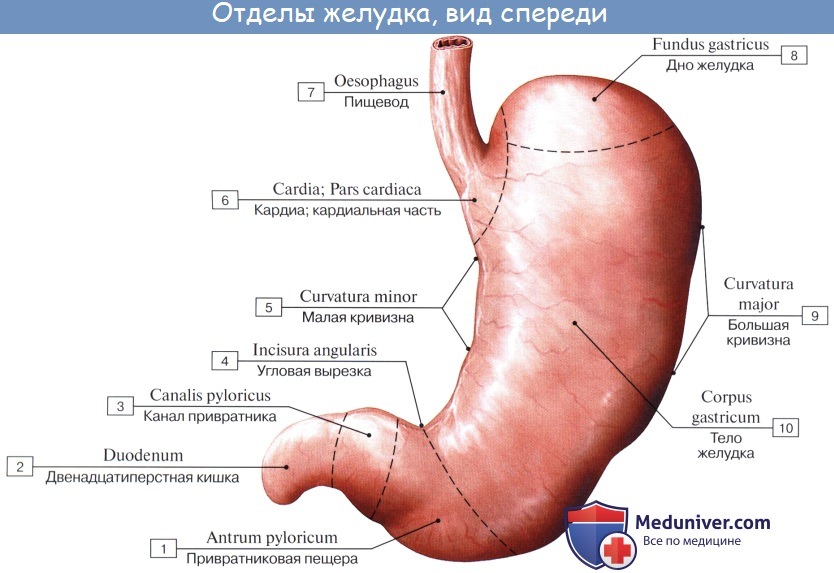
Ventriculus (gaster), желудок, представляет мешкообразное расширение пищеварительного тракта. В желудке происходит скопление пищи после прохождения ее через пищевод и протекают первые стадии переваривания, когда твердые составные части пищи переходят в жидкую или кашицеобразную смесь.
В желудке различают переднюю стенку, paries anterior, и заднюю, paries posterior. Край желудка вогнутый, обращенный вверх и вправо, называется малой кривизной, curvatura ventriculi minor, край выпуклый, обращенный вниз и влево, — большой кривизной, curvatura ventriculi major.
На малой кривизне, ближе к выходному концу желудка, чем к входному, заметна вырезка, incisura angularis, где два участка малой кривизны сходятся под острым углом, angulus ventriculi.
В желудке различают следующие части: место входа пищевода в желудок называется ostium cardiacum (от греч. cardia — сердце; входное отверстие желудка расположено^ ближе к сердцу, чем выходное); прилежащая часть желудка — pars cardiaca; место выхода — pylorus, привратник, его отверстие — ostium pyloricum, прилежащая часть желудка — pars pylorica; куполообразная часть желудка влево от ostium, cardiacum называется дном, fundus, или сводом, fornix.
Тело, corpus ventriculi, простирается от свода желудка до pars pylorica. Pars pylorica разделяется в свою очередь на antrum pyloricum — ближайший к телу желудка участок и canalis pyloricus — более узкую, трубкообразную часть, прилежащую непосредственно к pylorus.
Рентгеноанатомически corpus ventriculi обозначается как saccus digestorius (пищеварительный мешок), a pars pylorica — как canalis egestorius (выводной канал). Границей между ними служит физиологический сфинктер, sphincter antri.
Топография желудка
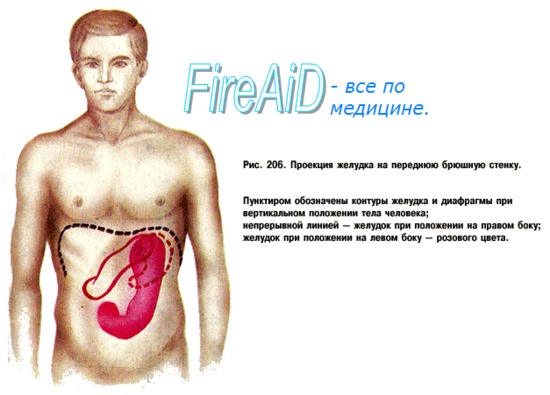
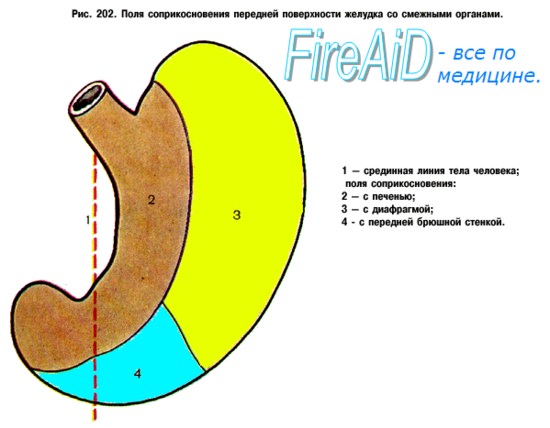
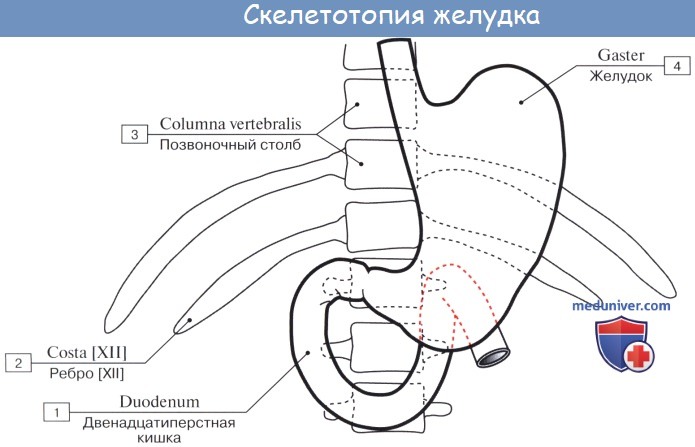
Желудок располагается в epigastrium; большая часть желудка (около 5/6) находится влево от срединной плоскости; большая кривизна желудка при его наполнении проецируется в regio umbilicalis.
Своей длинной осью желудок направлен сверху вниз, слева направо и сзади наперед; при этом ostium cardiacum располагается слева от позвоночника позади хряща VII левого ребра, на расстоянии 2,5 — 3 см от края грудины; его проекция сзади соответствует XI грудному позвонку; оно значительно удалено от передней стенки живота. Свод желудка достигает нижнего края V ребра по lin. mamillaris sin.
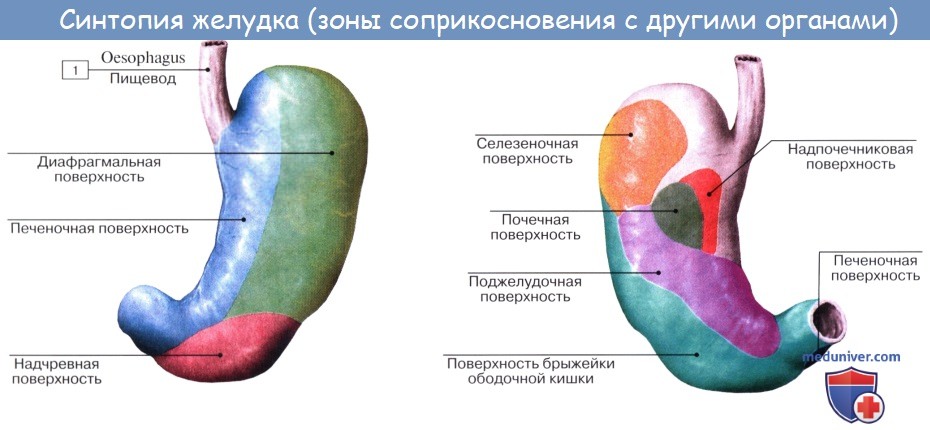
Привратник при пустом желудке лежит по средней линии или несколько вправо от нее против VIII правого реберного хряща, что соответствует уровню XII грудного или I поясничного позвонка. При наполненном состоянии желудок вверху соприкасается с нижней поверхностью левой доли печени и левым куполом диафрагмы, сзади — с верхним полюсом левой почки и надпочечником, с селезенкой, с передней поверхностью поджелудочной железы, далее внизу — с mesocolon и colon transversum, спереди — с брюшной стенкой между печенью справа и ребрами слева.
Когда желудок пуст, он вследствие сокращения своих стенок уходит в глубину и освобождающееся пространство занимает поперечная ободочная кишка, так что она может лежать впереди желудка непосредственно под диафрагмой. Величина желудка сильно варьирует как индивидуально, так и в зависимости от его наполнения. При средней степени растяжения его длина около 21 — 25 см.
Емкость желудка в значительной степени зависит от диетических привычек субъекта и может колебаться от одного до нескольких литров. Размеры желудка новорожденного очень невелики (длина равна 5 см).
Учебное видео по анатомии желудка
Анатомия желудка на препарате трупа от доцента Т.П. Хайруллиной и профессора В.А. Изранова разбирается Здесь
Редактор: Искандер Милевски. Дата последнего обновления публикации: 23.07.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Двенадцатиперстная кишка у белой крысы имеет полукольцевидную форму и три части – краниальную, нисходящую и каудальную, занимает правостороннее положение.

Двенадцатиперстная кишка (ДК) как часть кишки, в которую впадают протоки печени и поджелудочной железы, обосабливается у высших позвоночных, у амфибий она имеет углообразную форму и 2 части [4]. У человека форма ДК очень вариабельна, общепринятой классификации форм ДК до сих пор нет. Различают чаще четырехугольную, подковообразную и кольцевидную ДК человека, которая при этом состоит из 4 частей - верхней, нисходящей, нижней и восходящей. ДК может иметь полукольцевидную, C-, V-, U-, L-образную или иную форму [3]. Мои собственные наблюдения [2] свидетельствуют, что все разнообразие дефинитивных форм ДК возникает у плодов человека в связи с вариабельным течением вторичных сращений брюшины, сохраняются также эмбриональные формы ДК. Исходной для дефинитивного морфогенеза ДК у плодов человека является эмбриональная полукольцевидная форма. Восходящая часть ДК дифференцируется у плодов, начиная с конца 9-й - начала 10-й нед., и в результате орган приобретает кольцевидную, а затем и подковообразную форму у большинства плодов человека 3-5 мес. При этом ДК располагается обычно большей частью вправо от средней линии, влево от нее находится область двенадцатиперстно-тощекишечного изгиба (ДТКИ). ДК окружает головку поджелудочной железы. Верхняя часть ДК прикрыта нижним краем правой доли печени, которая сбоку примыкает к нисходящей части ДК.
Форма и топография ДК у белой крысы описаны в литературе ограничено и противоречиво. ДК крысы находится между пилорусом желудка и ДТКИ, границей которого служит резкое начало брыжейки тонкой кишки. ДК крысы образует изгибы, острый краниальный и U-образный каудальный. Между ветвями последнего изгиба определяется головка поджелудочной железы. Нисходящая часть ДК направляется каудально и слегка вправо. Далее ДК идет поперек до правого подреберья - горизонтальная часть [1].
Материал и методы исследования
Работа выполнена на 20 белых крысах 1-2-го мес., фиксированных в 10% растворе нейтрального формалина, путем послойного препарирования и фотографирования органов брюшной полости.
Результаты исследования и их обсуждение
ДК крысы имеет вид полукольца (рис. 1-4), которое:
U-образно справа охватывает головку поджелудочной железы и (проекционно) правую почку, расположенную дорсальнее.
ДК крысы имеет 3 части и 2 изгиба:
краниальная часть - самая короткая, начинается от пилорического сужения желудка под углом, открытым каудально, идет вправо и вентрокаудально;
около краниального полюса правой почки ДК поворачивает каудально (краниальный изгиб в виде сглаженного тупого угла);
нисходящая часть - самая длинная (≈ в 2,5 раза длиннее верхней части), направляется каудально, а также немного вправо и дорсально;

Рис. 1. Белая крыса 8 недель: 1 - печень; 2 - желудок, пилорическая часть, и фрагмент большого сальника; 3 - двенадцатиперстная кишка, нисходящая часть; 4 - подвздошная кишка; 5 - слепая кишка; 6 - восходящая ободочная кишка, начальный отрезок
К каудальной и вентральной поверхностям каудальной части ДК прилежат петли тощей кишки, а к ее вентрокраниальной поверхности - восходящая ободочная кишка. Последняя около каудального изгиба ДК поворачивает в краниальную сторону и идет медиальнее нисходящей части ДК, а затем поворачивает влево около краниальной части ДК. Корень брыжейки поперечной ободочной кишки прикрепляется к головке поджелудочной железы, около (каудальнее) ее предпилорического (сальникового) выступа и пилорической части желудка, к которой прикрепляется большой сальник. Краниальная часть ДК прикрыта каудальной лопастью правой доли печени. В целом ДК располагается вправо от средней линии, косо (краниальная часть ДК наклонена вентрокаудально, нисходящая часть отходит от дорсальной стенки вентрально и влево), ближе к фронтальной плоскости. ДТКИ имеет форму короткой дуги, которая располагается по средней линии, чаще - косопродольно, реже - поперечно, дорсокаудальнее изгиба восходящей ободочной кишки при переходе ее (косо)сагиттального среднего отрезка в ее фронтальную дистальную петлю. Начальный отрезок тощей кишки чаще всего направляется краниально от ДТКИ, отделен от головки поджелудочной железы общим корнем брыжеек восходящей ободочной и тонкой кишок, межкишечными краниальными брыжеечными лимфоузлами. Реже, когда поджелудочная железа имеет форму трилистника, а первая петля тощей кишки находится влево от средней линии, начальный отрезок тощей кишки направляется от косопоперечной дуги ДТКИ в вентрокаудальную сторону. ДК имеет в таких случаях соответственно более округлые или выпрямленные изгибы (С- и L-варианты полукольца).


Рис. 2. Белая крыса 6 недель: а: 1 - желудок; 2-4 - краниальная (печеночно-дуоденальная связка), нисходящая и каудальная части двенадцатиперстной кишки; 5 - начальный отрезок тощей кишки; 6, 7 - восходящая ободочная кишка (отведена вправо), средний и дистальный сегменты; 8 - поперечная ободочная кишка; 9 - головка поджелудочной железы и ее 10 - предпилорический выступ; б: 1 - желудок (отвернут краниально); 2-4 - краниальная (печеночно-дуоденальная связка), нисходящая и каудальная части двенадцатиперстной кишки (полукольцевидная форма, С-вариант); 5, 6 - восходящая ободочная кишка (отведена вправо), средний и дистальный сегменты

Рис. 3. Белая крыса 8 недель: 1-3 - краниальная, нисходящая и каудальная части двенадцатиперстной кишки (полукольцевидная форма, L-вариант); 4 - двенадцатиперстно-тощекишечный изгиб; 4-5 - первая петля тощей кишки (левосторонний вариант); 6-9 - головка, желудочно-селезеночная, межободочная и тощекишечная пластинки поджелудочной железы

Рис. 4. Новорожденная белая крыса: 1-3 - краниальная, нисходящая и каудальная части двенадцатиперстной кишки; 4 - головка поджелудочной железы; 5 - ободочная кишка; 6 - начальный отрезок тощей кишки; 7,8 - межкишечный и околоободочные (в адвентициальной капсуле) лимфоузлы; 9 - петли тонкой кишки; 10 - правая почка
ДК белой крысы имеет полукольцевидную форму, которая встречается у человека, начиная с эмбриональной стадии развития, но не является основной в его дефинитивном состоянии. ДК крысы отклонена от дорсальной стенки. ДТКИ у крысы всегда слабо изогнут, без подвыворота начального отрезка тощей кишки. Это связано с полным отсутствием у крысы вторичных сращений брюшины в области ДК, которые развиваются у плодов человека [2]. ДК крысы имеет три части - краниальная, нисходящая и каудальная (у человека - верхняя, нисходящая, нижняя). Они переходят друг в друга посредством краниального и каудального изгибов, округлых (С-вариант) или выпрямленных (L-вариант). Эти варианты полукольцевидной формы ДК встречаются у плодов человека [2]. Несмотря на относительно большие размеры печени у крысы, она, как и у человека, прикрывает краниальную часть ДК и прилежит справа к нисходящей части ДК, но также значительно вклинивается между ДК и правой почкой крысы. Восходящая ободочная кишка у крысы прилежит к каудальной и нисходящей частям ДК с медиальной стороны, что у человека встречается крайне редко, при необычном течении вторичных сращений брюшины [2]. ДК крысы находится вправо от средней линии, как и у человека, что связано с преимущественным ростом правой доли печени и отклонением вправо от средней линии ее ворот. ДТКИ крысы располагается по средней линии (у человека чаще всего - влево от нее), что обусловлено гораздо более интенсивным вентрокаудальным ростом ретропортальных отделов печени в эмбриогенезе крысы.
Петренко В.М. Эмбриональные основы возникновения врожденной непроходимости двенадцатиперстной кишки человека. - СПб.: Изд-во СПбГМА, 2002. - 150 с.
- Для учеников 1-11 классов и дошкольников
- Бесплатные сертификаты учителям и участникам

Описание презентации по отдельным слайдам:

Топографическая анатомия и оперативная хирургия ЖЕЛУДКА
(часть 1)
Желудок располагается в верхнем этаже брюшной полости.
Имеет 2 стенки: переднюю и заднюю, два края – верхний(малая кривизна) и нижний (большая кривизна).
Отделы: кардиальный, дно, тело, пилорический (привратниковый)

Фиксация желудка
Поверхностные связки:
Желудочно-ободочная (ветви желудочно-сальниковых сосудов, опасность повреждения a.colica media в mezocolon);
Желудочно-селезеночная (короткие желудочные сосуды); Левая желудочно-диафрагмальная (без сосудов);
Печеночно-желудочная (левая и правая желудочные артерии).
Печеночно-12-перстная (привратниковая) связка (проходят печеночная артерия, общий желчный проток и воротная вена) – 3 связки образуют малый сальник.

Глубокие связки желудка
– между задней стенкой и телом поджелудочной железы: верхняя (левая) желудочно-поджелудочная связка (проходят левые желудочные сосуды); /1/
Нижняя (правая) привратниково-поджелудочная связка./2/;
Боковые диафрагмально-пищеводные связки.

Кровоснабжение желудка
Артерии малой кривизны –
Левая желудочная – в 75% от чревного ствола (имеет забрюшинный, внутрисвязочный и сальниковый отделы);
Правая желудочная – чаще от собственной печеночной – в составе печеночно-привр.связки анастомозирует с левой;
Артерии большой кривизны –
Левая желудочно-сальниковая /ЖСА/ (ветвь селезеночной) образует анастомозы с правой ЖСА;
Правая ЖСА - от желудочно-12-перстной артерии между листками желудочно-ободочной связки.
Короткие – из селезеночной артерии - кровоснабжают тело и дно.

Вены желудка
Левая желудочная вена – дренирует верхние 2/3 желудка, впадает в воротную;
Правая желудочная – кровь от пилор.отдела и части 12-перстной, впадает в воротную вену.
Правая ЖСВ – кровь от части желудка и привратника, впадает в верхнюю брыжеечную;
Левая ЖСВ – от дна и б.сальника – в селезеночную вену.
Короткие вены – отток в селезеночную вену.

Иннервация
(ветви блуждающего нерва и чревного сплетения)
Передний (левый) ствол блуждающего нерва – на передней поверхности пищевода и кардии, по малой кривизне;
Дистальная ветвь - n.Letarge - иннервирует антральный и пилорический отделы
Задний ствол (правый)– по задней поверхности пищевода, у кардии по малой кривизне в виде ветвей к печени;
Ветви большого и малого внутренностных нервов, диафрагмального нерва.


Разрезы при вмешательствах на желудке
- Верхняя срединная лапаротомия;
- Параректальный доступ;
- Комбинированный (продольно-поперечный) разрез.

Гастротомия
- это операция, при которой производится вскрытие просвета желудка с последующим зашиванием данного разреза.
(Д. Швабе,1635 г., кенигсбергский мед. факультет)

Показания к гастротомии:
Полипы желудка
Ущемление в привратнике пролабирующей слизистой желудка
Трещины слизистой желудка (синдром Маллори-Вейса)
Доброкачественные опухоли
Инородные тела желудка
Кровоточащая язва (в случаях когда резекция не показана)


Наложение наружного искусственного свища при непроходимости пищевода или его функциональном выключении.
Показания:
* Ранения грудного отдела пищевода;
* Наличие пищеводно-трахеального(бронхиального) свища;
* Рубцовые стриктуры пищевода (ожоги);
* Злокачественные опухоли с обтурацией просвета.
Методы гастростомии:
Создание временной гастростомы (трубчатый или каналовидный свищ);
Формирование постоянной гастростомы (формирование губовидного свища).

Гастростомия по Витцелю

Гастростомия по Штамму-Кадеру

Гастростомия по Г.С. Топроверу

ГАСТРОЭНТЕРОСТОМИЯ
- наложение соустья между желудком и тонкой (тощей) кишкой.
Показания: стеноз выходного отдела желудка язвенной или раковой природы.
Варианты:
передняя впередиободочная ГЭС;
задняя впередиободочная;
передняя позадиободочная;
задняя позадиободочная.


Задняя позадиободочная ГЭС
(по Гаккеру в модификации Петерсена).
Оперативный прием:
Петля тощей кишки на 10 см. от связки Трейца на держалки;
В бессосудистой зоне делают окно в брыжейке ПОК;
Располагая приводящий конец выше отводящего накладывают задний позадиободочный ГЭА по описанной методике (без брауновского).

Резекция желудка - это удаление части желудка с восстановлением непрерывности желудочно-кишечного тракта
Показания:
Язвенная болезнь и ее осложнения;
Опухоли желудка.
Оперативный доступ: верхняя срединная,поперечная лапаротомия и тораколапаротомия.
Оперативный прием:
Мобилизация желудка;
Резекция желудка;
Наложение анастомоза.

Резекция желудка
ЭТАПЫ:
1. Мобилизация желудка.
Границы резекции – по малой кривизне – на уровне 1-й поперечной ветви левой желудочной артерии;
- по большой кривизне – на 1-2 см. выше нижней ветви желудочно-сальниковой артерии.
2. Отсечение желудка :
а) пересечение связок желудка – по большой кривизне пересечение желудочно-ободочной связки; по малой кривизне - печеночно-желудочной.;
б) перевязка и пересечение основных сосудов желудка на уровне резекции: по малой кривизне – правую и левую желудочные артерии и вены, по большой кривизне – правую и левую желудочно-сальниковую артерии и вены.
3. Резекция желудка после наложения зажимов - кишечного жома Пайра и желудочного жома Пайра, на сосуды зажимов Кохера скальпелем резецируют часть желудка.


Особенности операции по Бильрот–II
Культю 12-перстной кишки после резекции ушивают наглухо;
после ушивания культи желудка накладывают гастроеюнальный анастомоз (различные варианты).
Способы закрытия культи: двухрядный шов (непрерывный кетгутовый и кисетный серо-серозный), либо узловыми швами. Культю желудка после наложения гемостатических швов погружают серозно-мышечными швами.
Типы ГЕ-анастомозов: конец желудка в бок кишки; бок желудка в бок кишки; бок желудка в конец кишки.
- различное расположение анастомоза по отношению к ПОК; направление изо- и антиперистальтическое.

Читайте также:

