Тепловой удар солнечный удар реферат
Обновлено: 28.06.2024
Тепловой удар- общее перегревание организма. Признаками могут быть тяжелая физическая работа в стесняющей движении одежде, в душном, плохо проветриваемом, влажном помещении, нарушение пищевого и питьевого режима в условиях высокой температуры окружающей среды.
Солнечный удар- перегревание головного мозга, проявляется спустя 2-10 часов после длительного пребывания на солнце. Солнечный и тепловой удары имеют схожие проявления. Вначале возникает слабость, головная боль, головокружение, боли в ногах и спине, рвота, шум в ушах, потемнение в глазах, чувство нехватки воздуха, мучительное ощущение жажды. Затем лицо пострадавшего синеет, частота дыхания резко увеличивается до 60-75 вдохов/выдохов в минуту, человек может терять сознание, могут наблюдаться судороги, бред. Температура тела может повышаться до 41-42 град. С, вслед за этим может наступить отсутствие дыхания и сердца.
Порядок оказания пострадавшему первой помощи:
Меры предосторожности:
1. Пострадавшего ни в коем случае нельзя помещать в очень холодное место и поить очень холодными напитками.
2. Недопустима задержка обращения к врачу, чем раньше начать лечение, тем лучше прогноз.
Мероприятия по оздоровлению условий труда в условиях нагревающего микроклимата
Метеорологические условия внутренней среды производственных помещений (микроклимат) определяется сочетаниями температуры, влажности, скорости движения воздуха и температуры поверхностей. На формирование производственного микроклимата существенное влияние оказывает технологический процесс и климат местности.
В помещениях, где нормативные требования к микроклимату обеспечить не представляется возможным, должны быть предусмотрены мероприятия по защите работающих от возможного перегревания в следующих направлениях:
- совершенствование технологических процессов с учетом гигиенических требований;
-снижение интенстивности тепловых излучений, тепловыделений, влаговыделений от оборудования путем его герметизации;
- термо-,влагоизоляция, экранирование, устройство местных отсосов, кондиционирования;
-организация физиологически обоснованных режимов, сокращение рабочей смены.
При выполнении работ (категории 2) на открытой территории при температуре 360 С продолжительность непрерывного прбывания людей на рабочем месте 25 минут при продолжительности отдыха 27 минут, отношение времени пребывания в нагревающей среде по времени отдыха должно соответствовать 0, 92.
Выполнение необходимых требований санитарного законодательства при организации работ в условиях нагревающего микроклимата работодателем обязательна.
Профилактические меры недопущения теплового и солнечного удара.
- в яркую солнечную погоду носить головной убор (панаму, бейсболку, шляпу и др.);
- не находиться в активное время под солнцем (с 10 до 16 часов);
- обильное питье до 3-3,5 литров воды, травяной чай, настои и др.;
- носить лучше всего не светлую одежду, а цветную, т.к. белая одежда больше пропускает ультрафиолетовые лучи;
- одежда должна быть не обтягивающей, не стесняющей в движении и из натуральных тканей;
-употреблять легкую пищу, фрукты, овощи, подсоленные продукты для восстановления водно-электролитного баланса организма.
© Управление Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека по Чувашской Республике - Чувашии , 2022
Разработка и продвижение сайта – FMF
Почтовый адрес:
428018, г. Чебоксары, Московский пр., 3Д
Солнечный и тепловой удар – это опасные состояния, которые требуют своевременного оказания помощи и могут напрямую угрожать жизни человека. Поэтому необходимо разобраться, как оказывать первую помощь пострадавшим и предупредить развитие данных состояний.

Разница между солнечным и тепловым ударом
Тепловой удар – это симптомокомплекс, который возникает вследствие сильного перегревания организма. Суть теплового удара заключается в ускорении процессов образования тепла при параллельном снижении теплоотдачи организмом.
- Солнечный удар – разновидности или частый случай теплового удара, который возникает вследствие воздействия прямых солнечных лучей. На фоне перегрева возникает расширение сосудов головы, таким образом, увеличивается приток крови к голове.
- Тепловой удар может случиться в жаркую погоду, также причиной может стать повышенная температура в транспорте, жарком цеху, сауне, бане.
Тепловой удар гораздо коварнее и опаснее, вследствие того, что пациент не всегда может связать собственное состояние с перегревом организма, тогда как при солнечном ударе причины очевидны. Некоторые специалисты идут по ложному диагностическому пути и пытаются обнаружить патологию сердца, сосудов, желудочно-кишечного тракта, тогда как больной на самом деле страдает от резкого нарушения терморегуляции.
Что происходит с человеческим организмом при тепловом ударе?
Терморегуляция человеческого организма протекает в нормальных физиологических реакциях при температуре около 37 градусов с допустимым колебанием в полтора градуса. При изменении условий внешней среды меняется и механизм теплоотдачи, запускаются патологические реакции:
- сначала возникает короткая компенсация, на данном этапе организм еще не справляется с внешним перегревом;
- на фоне перегрева компенсаторные действия приводят к срыву терморегуляционного механизма;
- нарастает температура тела, и организм пытается создать баланс, сравнивая температуру тела с температурой окружающей среды;
- адаптационные механизмы истощаются, и начинается стадия декомпенсации;
- развивается общая интоксикация организма, сердечная и почечная недостаточность, ДВС-синдром, ацидоз. В крайних случаях прекращается электропитание головного мозга, что провоцирует кровоизлияние и отек.
Причины солнечного и теплового удара
Что вызывает тепловой удар:
- чрезмерное кутание маленьких детей;
- плохая приспособленность организма к повышению температуры внешней среды;
- длительное пребывание на прямых солнечных лучах в случае солнечного удара;
- продолжительное нахождение в условиях повышенной температуры, плохое кондиционирование воздуха или его полное отсутствие.
Факторы риска развития солнечного и теплового удара:
- детский и пожилой возраст, беременность;
- избыточный вес;
- гипергидроз и ангидроз;
- аллергия;
- гормональные нарушения;
- инфаркт или инсульт в анамнезе;
- наличие хронических патологий: ишемическая и гипертоническая болезнь сердца, психические заболевания, гепатиты, бронхиальная астма, сахарный диабет, патологии щитовидной железы;
- синтетическая, прорезиненная, плотная одежда;
- прием определенных препаратов: ингибиторы МАО, амфетамины, трициклические антидепрессанты;
- повышенная влажность воздуха;
- интенсивный физический труд;
- прием мочегонных препаратов, недостаточный питьевой режим;
- наркотическое или алкогольное опьянение;
- повышенная метеочувствительность.
Симптомы теплового удара у детей и взрослых:
- покраснение покровов кожи;
- кожа становится холодной на ощупь, в некоторых случаях присутствует синюшный оттенок;
- сонливость, слабость;
- одышка, помутнение сознания;
- головокружение, сильная головная боль, холодный пот;
- потемнение в глазах, расширение зрачков;
- ослабление и учащение пульса;
- повышение температуры тела до 40 градусов;
- боли в животе, тошнота, рвота;
- задержки мочеиспускания;
- наличие шаткой походки;
- в особенно тяжелых случаях судороги и потеря сознания.
Симптомы теплового удара у ребенка – аналогичные, однако клиника не всегда выражена, тогда как состояние более тяжелое. Единственным симптомом, который более характерен для ребенка, является носовое кровотечение вследствие теплового удара.
Симптомы солнечного удара
Признаки солнечного удара у взрослого человека аналогичны клинике теплового удара. Может присутствовать сразу несколько симптомов, однако пациент всегда укажет на длительное нахождение на солнце. Чаще всего пагубное воздействие солнечных лучей, помимо общего состояния, повлияет еще и на кожные покровы, которые становятся красными, отекают, прикосновение к коже при этом является неприятным и болезненным.
Симптоматика солнечного удара у ребенка не сильно отличается от взрослых. Дети гораздо тяжелее переносят перегрев, становятся плаксивыми или апатичными, отказываются от еды и питья. Детский организм имеет еще не до конца сформированный механизм терморегуляции, поэтому для ребенка достаточно 15 минут пребывания на открытом солнце для получения солнечного удара..
В зависимости от степени тяжести состояния классифицируют тепловой удар легкой, средней и тяжелой степени. Тяжелая степень в 30% случаев заканчивается смертью пациента.
Первая помощь
Действия, направленные на оказание первой помощи, играют важнейшую роль в профилактике прогрессирования нарушений регуляции температуры. Они должны быть оперативными, слаженными и своевременными.
Тепловой удар – патологическое состояние, возникающее из-за выраженного перегревания организм, в результате чего происходит нарушение функций жизненно-важных органов (сердца, кровеносных сосудов, центральной нервной системы и т.д.). Это может сопровождаться выраженным ухудшением общего самочувствия человека, а в тяжелых случаях привести к смертельному исходу (если пострадавшему не будет своевременно оказана необходимая помощь).
При температуре окружающей среды 20° посредством испарения человеческий организм теряет всего лишь 20% тепла. При повышении температуры воздуха боле 37° (то есть выше температуры тела) вся теплоотдача начинает обеспечиваться исключительно за счет испарения воды с поверхности кожных покровов.
Испарение воды с поверхности тела будет происходить только в том случае, если окружающий воздух будет "сухим". Если же влажность воздуха будет высокой жидкость не сможет испаряться с поверхности кожных покровов. Следствием этого будет быстрое и выраженное повышение температуры тела, что и приведет к развитию теплового удара, сопровождающемуся нарушением функций многих жизненно-важных органов и систем (в том числе сердечно-сосудистой, дыхательной, водно-электролитного баланса и так далее).
Стоит отметить, что при солнечном ударе также происходит перегревание всего организма, в результате чего у пострадавшего могут отмечаться признаки не только солнечного, но и теплового удара.
Единственной причиной развития солнечного удара является длительное воздействие прямых солнечных лучей на голову человека. В то же время, тепловой удар может развиться и при других обстоятельствах, способствующих перегреванию организма и/или нарушению процессов теплоотдачи (охлаждения): пребывание на солнце во время жары, работа вблизи источников тепла (работники промышленных цехов, пекари, работники металлургической промышленности и другие профессии, чья деятельность связана с пребыванием вблизи источников тепла (печей, жаровых шкафов и т.д.), утомительная физическая работа, высокая влажность воздуха, недостаточное потребление жидкости, неправильное использование одежды, приём некоторых медикаментов.Существуют лекарственные средства, которые могут нарушать (угнетать) функции потовых желез.
Факторы, способствующие развитию солнечного или теплового удара: детский возраст, когда механизмы терморегуляции ребенка еще полностью не сформированы; пожилой возраст, когда механизмы терморегуляции начинают угасать; заболевания щитовидной железы; ожирение, когда нарушается процесс охлаждения организма; прием мочегонных препаратов.
Признаки теплового удара: ухудшение общего самочувствия, покраснение кожи, повышение температуры тела, увеличение частоты пульса, снижение давления, головная боль, головокружение, обморок (потеря сознания), одышка, тошнота и рвота, судороги.
Признаки теплового удара могут отмечаться и при солнечном ударе, однако в последнем случае на первый план будут выступать симптомы поражения центральной нервной системы.
Если у человека обнаружены признаки теплового или солнечного удара, рекомендуется вызвать скорую помощь. В то же время, начинать оказывать неотложную помощь пострадавшему нужно как можно скорее, не дожидаясь приезда врачей. Это позволит предотвратить дальнейшее повреждение организма и развитие грозных осложнений.
Первая помощь при тепловом и солнечном ударе:
1. Устранение причинного фактора – переместить человека в тень, в прохладное помещение. В случае теплового удара на производстве пострадавшего следует отнести как можно дальше от источника тепла.
2. Обеспечение пострадавшему покоя. Любые движения будут сопровождаться усиленной продукцией тепла (в результате мышечных сокращений), что замедлит процесс охлаждения организма.
3. При наличии признаков нарушения сознания следует приподнять ноги пострадавшего на 10 – 15 см выше уровня головы. Это увеличит приток крови к головному мозгу, и предотвратит кислородное голодание нервных клеток.
4. Снятие с пострадавшего одежды. Любая одежда (даже самая тонкая) будет нарушать процесс теплоотдачи, тем самым, замедляя охлаждение организма.
5. Прикладывание холодного компресса на лоб, что способствует охлаждению тканей головного мозга. При тепловом ударе также эффективным будет прикладывание холодных компрессов на конечности (в области запястий, голеностопных суставов), каждые 2 – 3 минуты рекомендуется вновь смачивать полотенца в холодной воде. Продолжать прикладывание компрессов следует в течение максимум 30 – 60 минут либо до приезда врачей скорой помощи.
6. Обрызгивание тела пострадавшего прохладной водой. Температура воды при этом не должна быть ниже 20°.
7. Профилактика обезвоживания. Если пациент в сознании, ему следует сразу дать выпить несколько глотков прохладой воды (не более 100 мл), в которую нужно добавить немного соли (четверть чайной ложки на 1 стакан).
8. Обеспечение притока свежего воздуха.
9. Использование нашатырного спирта. Если пострадавший находится в бессознательном состоянии необходимо несколько капель нанести на ватный тампон или платок и поднести к носу. Вдыхание паров спирта сопровождается стимуляцией дыхания и центральной нервной системы, а также умеренным повышением артериального давления.
10. Защита дыхательных путей. Если у пациента имеется тошнота и рвота, а сознание его нарушено, следует повернуть его на бок, слегка наклонив голову лицом вниз и подложив под нее небольшой валик (например, из сложенного полотенца). Такая позиция пострадавшего позволит предотвратить попадание рвотных масс в дыхательные пути, что могло бы вызвать развитие грозных осложнений со стороны легких (воспаление легких).
11. Искусственное дыхание и массаж сердца. Если пострадавший без сознания, не дышит или у него отсутствует сердцебиение, следует немедленно начинать реанимационные мероприятия (искусственное дыхание и непрямой массаж сердца). Выполнять их следует до приезда бригады скорой помощи. Это единственный способ спасти жизнь больного.
При тепловом и солнечном ударе категорически запрещается: помещать пациента в холодную воду, что может привести к выраженному переохлаждению организма (из-за расширенных кровеносных сосудов кожи); принимать ледяной душ и прикладывать холодные компрессы на грудь и спину, что может способствовать воспалению легких; употреблять алкоголь.
Профилактика теплового и солнечного удара включает: ограничение времени пребывания на солнце.Не рекомендуется находиться на жаре или вблизи источников тепла в течение длительного времени (взрослым – более 1 – 2 часов подряд, детям – более 30 – 60 минут),использование головного убора, ограничение физической активности на жаре. При выполнении тяжелой физической работы в жаркое время рекомендуется соблюдать режим труда и отдыха, делая перерывы каждые 30 – 60 минут; обильное питье. В нормальных условиях человеку рекомендуется употреблять не менее 2 литров жидкости в сутки. При повышенном риске развития теплового удара количество употребляемой в сутки жидкости следует увеличить примерно на 50 – 100%, что позволит предотвратить обезвоживание организма. При этом рекомендуется пить не только обычную воду, но и чай, кофе, нежирное молоко, соки и так далее; правильное питание с ограничением употребления высококалорийной пищи. Основной упор при этом рекомендуется делать на растительные пищевые продукты (овощные и фруктовые салаты и пюре, картофель, морковь, капусту, свежевыжатые соки и так далее); ограничение употребления алкогольных напитков.

Изменения температуры и влажности в связи с климатическими переменами влияют на условия жизни и работы. В исследовании, опубликованном в журнале The Lancet, ученые изучили влияние изменения климата на работоспособность и выживаемость людей в рамках эксперимента с климатическими моделями. Согласно результатам исследования, угрозы для нормальной работоспособности людей существенно возрастут с увеличением средней температуры поверхности земли в климатических моделях, при этом примерно 1 миллиард человек в мире окажется в зоне риска при повышении средней температуры поверхности земли на 2,5°C в сравнении с температурой поверхности в доиндустриальное время. Число людей, которые могут подвергнуться тепловому стрессу, превышающему порог выживаемости, достигнет примерно 20 миллионов человек во всем мире при глобальном увеличении температуры на 2,5°C. Такие оценки сделаны на основании медианы климатических моделей с учетом большой погрешности моделирования. Очевидно, что городские жители более подвержены тепловому стрессу, чем люди в сельской местности. Вопрос об оказании медицинской помощи при тепловом ударе, несомненно, является актуальным.
Определение и классификация теплового удара
Тепловой удар может быть обусловлен воздействием высокой температуры окружающей среды или напряженной физической нагрузкой. Отличия классического теплового удара и теплового удара, обусловленного физической нагрузкой, представлены в таблице 1.
.
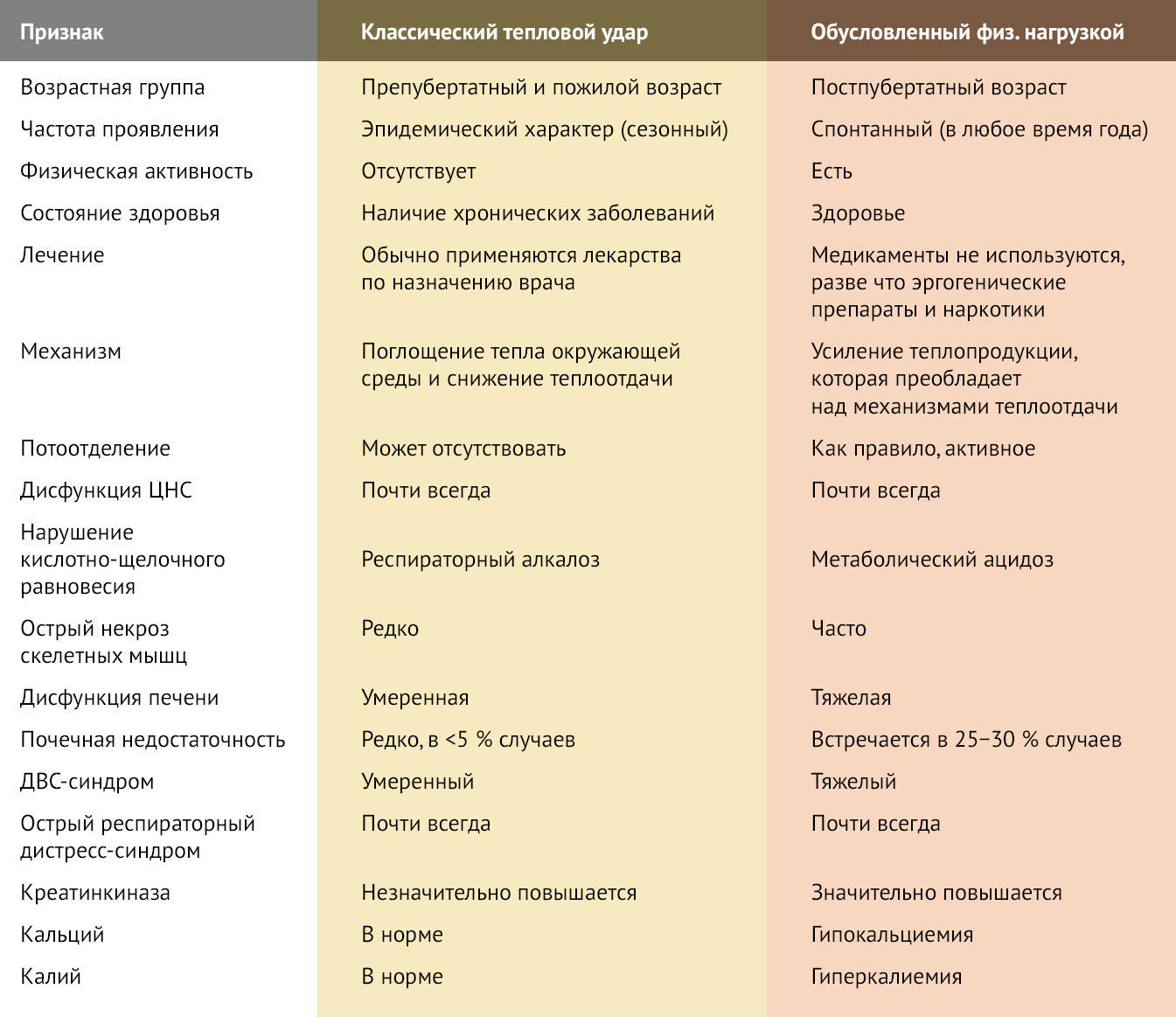
Таблица 1. Эпидемиологические и клинические особенности классического теплового удара и теплового удара, обусловленного физической нагрузкой.
Определение Абдеррезака Бушамы и критерии JAAM (Japanese Association For Acute Medicine — Японская ассоциация неотложной медицины) являются наиболее общепринятыми. Согласно определению Бушамы, тепловой удар — это повышение температуры внутри тела выше 40°C, сопровождающееся сухостью кожи и нарушениями функций центральной нервной системы, такими как бред, судороги или кома. Тепловой удар может являться формой гипертермии, связанной с системным воспалительным ответом, который приводит к синдрому полиорганной дисфункции.
Более современное определение теплового удара JAAM включает следующие критерии:
- ≤ 14 по шкале комы Глазго;
- уровень креатинина или общего билирубина ≥ 1,2 мг/дл;
- оценка стадии ДВС-синдрома по шкале JAAM ≥ 4.
Основы терморегуляции
Температура тела регулируется механизмом обратной связи, опосредованным нервной системой. Центр терморегуляции находится в гипоталамусе. Для обеспечения механизма обратной связи должна быть возможность обнаружить отклонения температуры от нормы. Преоптическая область переднего гипоталамуса содержит большое количество чувствительных к теплу и холоду нейронов (более 30 % всех чувствительных нейронов). Данные нейроны, предположительно, выполняют функцию термосенсоров, контролирующих температуру тела. Нейроны, чувствительные к теплу, при повышении температура тела на 10 градусов увеличивают частоту разряда в 2–10 раз. Нейроны, чувствительные к холоду, напротив, увеличивают частоту разряда при снижении температуры тела. При нагревании преоптической области вся поверхность кожи начинает покрываться потом вследствие резко выраженной дилатации сосудов кожи. Эта немедленная реакция обеспечивает теплоотдачу и позволяет вернуть температуру тела к нормальным значениям. Кроме того, блокируется избыточная теплопродукция. Таким образом, преоптическая область гипоталамуса выполняет функции центра, контролирующего постоянство температуры тела. Передняя доля гипоталамуса поддерживает температуру ядра тела на уровне 37°С. Несколько механизмов, связанных с потоотделением, такие как испарение, излучение, конвекция и проводимость, также функционируют для охлаждения поверхности тела.
Патогенез теплового удара
Патогенез теплового удара схематично представлен на рисунке 1.
.
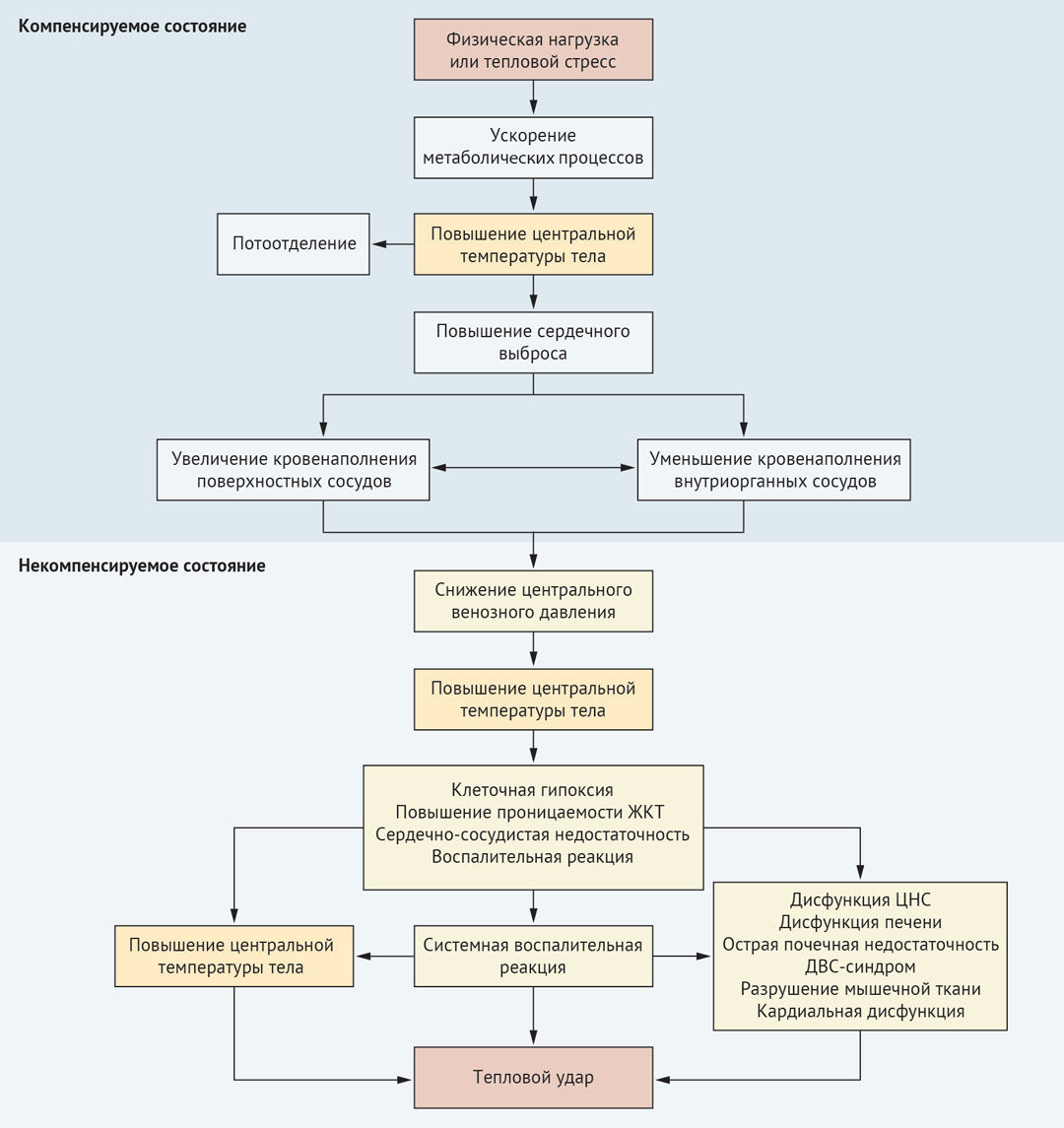
Последовательность событий, которая приводит к тепловому удару, включает переход из компенсированного состояния к декомпенсированному. Тепловой стресс инициирует увеличение сердечного выброса и перераспределение кровотока. Когда центральное венозное давление значительно снижается, температура ядра тела начинает быстро расти и становится некомпенсируемой. Терморегуляторная недостаточность усугубляет патофизиологические процессы, включая воспалительную реакцию, на клеточном уровне. В результате сочетания высокой температуры тела и нарушения кровообращения возникает полиорганная недостаточность, которая в конечном итоге проявляется в виде теплового удара.
Гипертермия, вызванная пассивным воздействием тепла, способствует попаданию эндотоксина слизистой оболочки кишечника и интерлейкинов 1 и 6 из мышц в циркулирующую кровь, что индуцирует избыточную активацию лейкоцитов и эндотелиальных клеток, и высвобождение цитокинов, в том числе белка HMGB1 (high-mobility group protein B1), который секретируется активированными макрофагами и моноцитами. Так же, как ядерный белок, HMGB1 высвобождается при некрозе клеток и тканей, после чего связывается с рецептором врожденного иммунитета TLR4 (толл-подобный рецептор 4), что приводит к секреции цитокинов макрофагами и синдрому системного воспалительного ответа. Воспалительные и коагуляционные реакции и прямое цитотоксическое действие тепла повреждают эндотелий сосудов, что приводит к микротромбозам. Из-за микротромбоза, вторичного снижения количества тромбоцитов и вызванной гипертермией агрегации тромбоцитов их количество уменьшается. Тепловой удар также подавляет высвобождение тромбоцитов из костного мозга из-за чувствительности мегакариоцитов к воздействию высоких температур. Клинически это проявляется активацией коагуляции, вызванной тепловым ударом, и образованием фибрина.
Лечение
Быстрое и эффективное охлаждение является краеугольным камнем лечения, поэтому его следует откладывать только для проведения сердечно-легочной реанимации (СЛР). При отсутствии определенной конечной температуры целевая температура для безопасного прекращения охлаждения составляет 39°C (лучше 38,5–38,0°C), чтобы снизить риск последствий. При тепловом ударе, обусловленном физической нагрузкой, скорость охлаждения, превышающая 0,10°C в минуту, является безопасной и желательной для улучшения прогноза. Погружение в холодную воду при тепловом ударе, обусловленном физической нагрузкой, является приемлемым методом для достижения скорости охлаждения от 0,20 до 0,35°C в минуту. В полевых условиях, когда лед недоступен, скорость охлаждения приблизительно 0,10°C в минуту может быть достигнута путем обливания большим количеством воды и обеспечения циркуляции свежего воздуха. У пожилых людей с классическим тепловым ударом погружение в холодную воду может наладить приемлемую скорость охлаждения, но тактика лечения включает использование одного или нескольких типов кондуктивного или испарительного охлаждения, таких как инфузия холодных жидкостей (внутрисосудистый контроль температуры), прикладывание пакетов со льдом или влажных марлевых салфеток, проветривание помещения. Данные методы не самые эффективные, но лучше переносятся пожилыми людьми, легко доступны и применимы во время жаркого сезона, когда отделения неотложной помощи переполнены пациентами.
Фармакологические препараты не ускоряют процесс охлаждения. Жаропонижающие, такие как аспирин и ацетаминофен, неэффективны при тепловом ударе, поскольку лихорадка и гипертермия повышают температуру тела через различные патофизиологические пути. Кроме того, жаропонижающие средства усиливают коагулопатию и дисфункцию печени у пациентов с тепловым ударом. Антагонист рецепторов рианодина дантролен, используемый при лечении злокачественной гипертермии, проходит клинические испытания в отношении терапии теплового удара, но в настоящее время нет доказательств его эффективности.
Первая помощь при тепловом ударе на догоспитальном этапе
В случае необходимости СЛР действовать согласно протоколу интенсивной терапии по поддержанию сердечной деятельности на догоспитальном этапе (ACLS protocol), обеспечить оксигенацию 4 л/мин, чтобы поднять уровень сатурации до >90 %. Охлаждение: при тепловом ударе, обусловленном физической нагрузкой, — погружение в холодную воду; при классическом тепловом ударе — кондуктивное или испарительное охлаждение. Ввести изотонический солевой раствор (1−2 л/час), хотя обезвоживание не является главной проблемой. При судорогах: бензодиазепины (5 мг) до прекращения судорог (не более 20 мг). При классическом тепловом ударе немедленно транспортировать пациента в пункт оказания неотложной помощи, при тепловом ударе, обусловленном физической нагрузкой, — транспортировать после снижения температуры до В пункте оказания неотложной помощи
Необходим мониторинг ректальной или интравезикальной температуры и обеспечение снижения центральной температуры тела 65 мм рт. ст. (или > 75 мм рт. ст. у пожилых или гипертоников). Все это необходимо, чтобы нормализовать уровень молочной кислоты и диурез (> 50 мл/кг/час), можно применять вазопрессоры в случае неудачной терапии.
Лечение дисфукции органов в ОРИТ
Быстрая диагностика и эффективное охлаждение в большинстве случаев устраняют дисфункцию органов. Тем не менее охлаждения может быть недостаточно для полного восстановления. Своевременное применение адъювантной терапии может иметь решающее значение. Стандартом медицинской помощи является симптоматическое поддержание функций органов и учет возможности развития синдрома системного воспалительного ответа.
При сердечной недостаточности: в случае необходимости выполнить СЛР в соответствии с протоколом ACLS, обеспечить инвазивный гемодинамический мониторинг, сделать эхокардиографию. При легкой полиорганной недостаточности назначают добутамин (1 мкг/кг/мин, затем 2–20 мкг/кг/мин при необходимости) или милринон (ударная доза — 50 мкг/кг, затем 0,2–0,75 мкг/кг/мин) и адреналин (1 мкг/мин); при тяжелой полиорганной недостаточности возможна экстракорпоральная мембранная оксигенация.
При острой почечной недостаточности показано введение кристаллоидного раствора для обеспечения диуреза > 50 мл/кг/час, введение фуросемида (10–20 мг у пациентов без предварительного воздействия диуретиками, последующая доза зависит от количества мочи). При тяжелом ацидозе, гиперкалиемии или уремии обеспечить гемодиализ или продолжительную вено-венозную гемофильтрацию, отрегулировать скорость инфузии жидкости в соответствии с артериальным давлением и объемом мочи, контролировать электролиты и корректировать при необходимости.
При энцефалопатии и отеке мозга 6,5). Учитывать возможность миоглобинурии, избегать гиперкальциемии и метаболического алкалоза (рН > 7,5).
При ДВС-синдроме и других патологиях коагуляции: при кровотечении и тромбозе вводят свежезамороженную плазму (болюсная доза 10–15 мл/кг, затем 200–400 мл в соответствии с показателями коагуляции). Вводить криопреципитат (5–10 ед. каждый раз) для уровня фибриногена 3 или если имеется кровотечение и количество тромбоцитов 3 . У пациентов с печеночной недостаточностью считают критическую концентрацию клеточной популяции для достижения целевого международного нормализованного индекса ≤ 1,5, избегать применение гепарина, развития гипотермии и метаболического ацидоза.
При остром респираторном дистресс-синдроме: провести интубацию и механическую вентиляцию, избегать перегрузки жидкостью. При дисфункции печени: контролировать функцию печени и психическое состояние в течение не менее 4 дней. Обеспечить поддерживающее лечение: гемодинамическая стабильность, N-ацетилцистеин (начальная доза — 50 мг/кг в 200 мл 5 % раствора глюкозы болюсно в течение 20 минут, затем 50 мг/кг в 500 мл 5 % раствора глюкозы в течение 4 часов, затем 100 мг/кг в 1000 мл 5 % раствора глюкозы в течение 16 часов). Ввести гипертонический раствор 3 % или маннитол (0,25–2 г/кг в 30 мин в 20 % растворе), гемофильтрация, слабительные (например, оральная лактулоза, 30 мл каждые 2 часа до возникновения диареи), пероральный рифаксимин (400 мг 3 раза в день) при развитии спонтанной печеночной недостаточности; пересадка печени редко требуется, и нет никаких доказательств ее эффективности.
Непрерывный мониторинг ЭКГ на предмет возможных аритмий. Изменения на ЭКГ неспецифичны. При синдроме системной воспалительной реакции: лечить так же, как сепсис, рассмотреть применение антибиотиков.
Профилактика
Профилактика теплового удара более эффективна, чем лечение, и, безусловно, проще. Во время жары важно помнить о мерах снижения риска классического теплового удара. Эти меры включают акклиматизацию к изменившимся условиям окружающей среды, избегание тренировок в условиях жары. Не стоит носить одежду, которая препятствует испарению пота. Людям с ранними признаками болезни не следует активно заниматься физическими упражнениями. Важно знать о побочных эффектах лекарств, которые могут вызвать потерю жидкости, снижение потоотделения или снижение частоты сердечных сокращений. Не оставлять без присмотра взрослых или детей в автомобиле.
Читайте также:

