Современные методы диагностики онкологических заболеваний реферат
Обновлено: 05.07.2024
Комплексная диагностика рака (желудка, матки, предстательной железы и других органов) используется для подтверждения и мониторинга онкозаболевания, а также планирования лечения и оценки его эффективности.
Важно понимать, что нет единого теста, который сможет абсолютно точно, на 100% диагностировать рак или подтвердить его отсутствие. Здесь важна комплексная оценка состояния пациента: тщательный сбор анамнеза, внимательное наружное обследование, выполнение ряда лабораторных анализов, аппаратных и инструментальных процедур.
- Лабораторная диагностика
- Диагностическая визуализация
- Эндоскопические исследования
- Генетическое тестирование
- Биопсия опухоли
Лабораторная диагностика рака
Высокий или низкий уровень определенных веществ в организме может говорить о наличии (или отсутствии) злокачественной опухоли и/или метастазов. В лабораторной диагностике рака легких, желудка, простаты и других органов исследуется кровь, моча и прочие биологические жидкости. Анализы также являются важным методом диагностики рака крови на ранних стадиях — лейкозов, миеломной болезни и др.
Диагностическая визуализация
- Ирригоскопия — изучение толстого кишечника в реальном времени с помощью бария, который вводится через прямую кишку.
- Рентгеноскопия пищевода и желудка — исследование пищевода и желудка в реальном времени путем проглатывания пациентом жидкого бария.
- Экскреторная урография — изучение прохождения рентгенконстрастного вещества через почки и мочевыводящие пути с помощью серии последовательных снимков.
Позитронно-эмиссионная томография, совмещенная с компьютерной томографией (ПЭТ-КТ) — метод ядерной медицины, основанный на введении в организм пациента радиофармацевтического препарата, состоящего из радиоактивного изотопа, прикрепленного к сахару (глюкозе). Глюкоза нужна клеткам тела для получения энергии, поэтому активно захватывается ими, а в особенности — опухолевыми клетками (поскольку они требуют много энергии для быстрого деления). Присоединенный к глюкозе радиоактивный материал испускает крошечные положительно заряженные частицы (позитроны), которые улавливаются аппаратом по время КТ-сканирования. Через некоторое время активность препарата снижается и исчезает вовсе, поэтому ПЭТ-КТ считается безопасным методом.
- диагностики рака поджелудочной железы, простаты и других органов;
- определения степени распространения рака (метастазов);
- контроля лечения и последующего наблюдения за состоянием пациента;
- поиска рецидива онкологии;
- диагностики нераковых заболеваний и состояний.
Остеосцинтиграфия — метод радионуклидной диагностики, основанный на введении в организм пациента радиофармацевтического препарата, тропного к костной ткани (т.е. склонного к соединению с ней). С помощью специальных датчиков врач регистрирует его распределение в скелете и накопление в опухоли кости. Через некоторое время радиофармацевтический препарат теряет свою активность и выводится из организма.
Ультразвуковая диагностика (УЗИ) — в Индии применяются аппараты последнего поколения, обладающие полным набором датчиков и всеми современными опциями, включая доплеровское сканирование сосудов и др.
Эндоскопические исследования
Эзофагогастродуоденоскопия (ЭФГДС) — метод изучения пищевода, желудка и двенадцатиперстной кишки особо тонким и многофункциональным эндоскопом. Новые технологии в индийских клиниках делают эту процедуру гораздо более комфортной и менее длительной, чем в большинстве медцентров мира.
Колоноскопия — осмотр толстого кишечника и прямой кишки эндоскопическим устройством через задний проход. В индийских клиниках используют современные колоноскопы, которые не только достаточно тонкие, чтобы безболезненно перемещаться по кишечнику, но и обладают максимальным оснащением, включая HD-видеокамеру с LED-подсветкой и передачей изображения на монитор в режиме реального времени, а также набор захватов для взятия биопсии во время процедуры. Это позволяет выполнять качественную диагностику рака прямой кишки и толстого кишечника за одно обследование.
Кольпоскопия — процедура, при которой врач осматривает вульву, влагалище и шейку матки с помощью специального устройства в поисках аномально измененных участков.
Цистоскопия (цистоуретроскопия) — осмотр мочевого пузыря и уретры изнутри при помощи. Это устройство в виде небольшой и очень тонкой трубки, которое вводится в мочеиспускательный канал и через него попадает в мочевой пузырь.
Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) — процедура, которая сочетает в себе эндоскопию и рентгенографию. Оптимальна для изучения желчных протоков, желчного пузыря и печени.
Сигмоидоскопия — исследует слизистую нижних отделов толстой кишки (сигмовидную кишку) для выявления причин болей в животе, ректального кровотечения и др.
Генетическое тестирование
Расширенное геномное тестирование — оценка генома опухоли помогает выявить изменения ДНК, которые ведут к росту данного злокачественного новообразования. Этот метод глубоко изучает молекулярную структуру рака и помогает адаптировать методы лечения, направленные на удаление конкретного новообразования у данного пациента. Является частью таргетной терапии, активно используемой в Индии.
Mammaprint® — тест, определяющий вероятность рецидива рака молочной железы на основании анализа 70 генов.
Blueprint® — позволяет установить, какие из мутаций определяют текущее поведение рака у данного пациента на основе изучения 80 генов. При использовании вместе с Mammaprint®, метод Blueprint® может детально определить подтип опухоли, что делает лечение гораздо более эффективным.
Oncotype DX®— используется для анализа того, может ли химиотерапия быть полезной конкретному пациенту с ранней стадией рака молочной железы. Данный тест также помогает оценить вероятность рецидива опухоли.
CA-125 тест — измеряет количество углеводного антигена 125 (CA-125) в крови. Это белок, который присутствует на поверхности раковых клеток яичников.
Генетический скрининг — картирует генетический профиль человека для выявления наследственной предрасположенности к раку того или иного органа.
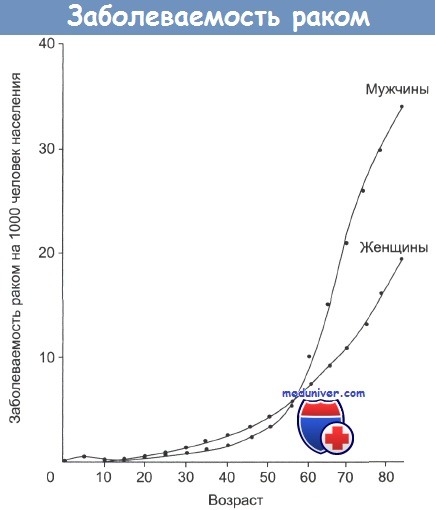
Онкологические заболевания требуют проведения дорогостоящих диагностических процедур, лечение их занимает много времени и сил, кроме того, больные, как правило, нуждаются в госпитализации. Среди населения западных стран наибольшее распространение получили рак легкого, кожи, желудочно-кишечного тракта и рак простаты. Вероятность заболеваний раком различной этиологии в течение своей жизни представлена на рисунке.
Многие годы основными способами лечения онкологических заболеваний были хирургия и радиотерапия. Большое значение имеет идентификация первичного очага, так как это зачастую является основным диагностическим критерием течения болезни. В то же время локальные метастазы существенно осложняют клинический процесс и, будучи вовремя не замеченными, могут стать причиной летального исхода.
Для многих типов рака, таких как рак молочной железы, основное внимание в клинической политике уделяется своевременной локализации и удалению именно первичного очага. Тем не менее даже успешные действия врачей по удалению первичной опухоли зачастую не ведут к радикальному улучшению течения болезни, так как основной причиной последующей смертности является метастатический рост опухоли. Таким образом, хотя эффективное удаление первичной опухоли значительно снижает риск рецидивов, в большинстве случаев метастазы присутствуют уже до постановки диагноза и начала лечения. В таких случаях удаление первичной опухоли оказывает минимальный позитивный эффект на общее течение болезни, хотя острые симптомы заболевания могут быть сняты.
Все это значительно осложняет дальнейшее лечение. Таким образом, отсутствие базовых знаний и навыков по принципам лечения онкологических больных у врачей неонкологических специальностей ведет к увеличению вероятности неблагоприятного исхода болезни и негативно сказывается на общем процессе лечения онкологических больных. Если лечащие врачи и хирурги любых специальностей хотят добиться наилучших результатов в лечении своих пациентов, они должны быть знакомы с основными принципами диагностики и лечения рака.
На фоне современных достижений в лечении как относительно редких заболеваний, таких как болезнь Ходжкина или гермогенная опухоль яичников, а также внедрения комплексных методов лечения таких распространенных заболеваний, как рак молочной железы, все больше назревает необходимость разработки планового комплексного подхода лечения онкологических пациентов. Эта проблема касается не только конкретных больных, но и требует тщательного планирования клинического процесса и подготовки персонала. Совершенно ясно, что для проведения адекватного лечения каждого конкретного пациента необходимо четко определить как тип опухоли, так и ее локализацию и стадийность.
Если какие-либо детали вызывают сомнение, это может фатально сказаться на всем лечебном процессе. Неполная или некорректная оценка типа опухоли и стадии заболевания у пациента может привести к назначению неправильного или избыточного лечения, что ведет к резкому падению шансов на успешность всего лечебного процесса. Например, известно, что при лечении таких заболеваний, как плоскоклеточный рак легкого или аденокарцинома поджелудочной железы, химиотерапия не дает выраженных положительных результатов, однако во многих онкологических клиниках находятся врачи, прописывающие ее своим пациентам, несмотря на прекрасную осведомленность о высокой токсичности и рискованности данного лечения. Иногда понимание того, как не надо лечить, не менее важно знания, как надо лечить.
Применение химиотерапии в лечении различных типов рака вообще сильно усложняет комплексность всего лечебного процесса. Принимая во внимание высокую токсичность химиотерапии, врачи должны всегда очень точно оценивать необходимость ее применения и рассчитывать ожидаемые результаты лечения. Во многих случаях для достижения положительных результатов применения химиотерапии необходимо провести предварительный анализ ожидаемых последствий в сочетании с оценкой совместимости метода и предыдущих лечебных мероприятий. Примером положительного результата данного подхода могут служить недавние успехи в лечении злокачественного лимфогранулематоза. В лечении применяется химиотерапия с последующим предотвращением рецидивов лейкемии в центральной нервной системе путем профилактических мероприятий.
Однако такие ярко выраженные прорывы в лечении онкологических заболеваний довольно редки. В большинстве случаев мы наблюдаем постепенное, шаг за шагом усовершенствование лечебного процесса с длительным и внимательным контролем каждого вносимого нововведения. Раз за разом появляются многочисленные незначительные улучшения того или иного способа лечения, но они не носят прорывный характер. Достоверные улучшения, вносимые такими изменениями в лечебный процесс, могут быть замечены только при широкомасштабных сравнительных оценках состояния больных. В этом направлении большую положительную роль играет как взаимодействие исследований национальных онкологических центров, так и международное сотрудничество. Примером большого успеха такого взаимодействия может служить разработка комплексного лечения при оперируемом раке молочной железы.
В то же время в онкологии существует тенденция объявлять о нахождении новых способов лечения рака без их всесторонней комплексной оценки. Энтузиазм исследователей может быть понятен, но необходимо критически относиться к таким нововведениям, так как поспешное внедрение непроверенных способов лечения может не дать положительных результатов или даже нанести вред пациентам. Существует целый ряд примеров, когда новые способы лечения поспешно внедрялись в клиническую практику без всесторонней оценки их влияния на здоровье больных и проверки эффективности этих методов как таковых. Это и применение адъювантной химиотерапии при немелкоклеточном раке легкого, и проведение перфузии конечностей при саркомах и меланоме, и радикальное хирургическое удаление рака желудка, и адьювантная химиотерапия рака мочевого пузыря. Аналогично следует учитывать высокую токсичность многих видов химиотерапии, применение которой может быть показано только в случае, если она действительно увеличивает выживаемость или повышает качество жизни пациента.
Возрастание комплексности лечения онкологических заболеваний приводит к необходимости тесного сотрудничества самых разных специалистов в ходе лечебного процесса. В настоящее время в специализированных онкологических клиниках уже широко применяется совместное со сторонними специалистами планирование лечения таких заболеваний, как лимфомы, опухоли мозга и шейно-лицевого отдела, различные гинекологические виды рака. В свою очередь многие хирурги и гинекологи в обычных клиниках сейчас активно обучаются работать с онкологическими аспектами на своем поле деятельности. Такой координационно-плановый подход позволяет наиболее эффективно проводить лечение конкретных пациентов.
Перед тем как приступить к лечению больного, необходимо установить у него факт наличия опухоли, определить опухолевую патологию и оценить степень развития болезни как по состоянию первичного очага, так и по наличию метастазов. Для достижения всех этих целей онкологи должны опираться на заключения своих коллег из других областей медицины, таких как гистологи, специалисты по компьютерной томографии, гематологи и клинические биохимики. Нередко случается, что к онкологам поступают пациенты, у которых диагноз рака не был поставлен напрямую, но существуют четкие подозрительные симптомы наличия опухоли. Бывает, что поставленный диагноз рака впоследствии не подтверждается. В этой связи онкологам необходимо работать в тесном контакте с гистопа-тологами и цитологами, чтобы постоянно получать четкие диагностические заключения. Во многих онкологических клиниках проводятся постоянные семинары, на которых лечащие врачи знакомятся с особенностями постановки диагнозов патологами, а патологи изучают методы работы клиницистов.
Современные методы неинвазивного сканирования позволяют более точно оценивать ход течения болезни в предоперационном и послеоперационном периодах, хотя данная техника помогает получать данные только для конкретных больных (типичный пример: ультразвуковое сканирование брюшной полости). При этом онколог должен совершенно ясно представлять все преимущества и недостатки современных диагностических методов, а так как эта техника является весьма дорогостоящей, он должен уметь интерпретировать данные, полученные при исследованиях больных в других медицинских учреждениях. Очень приветствуется практика регулярных семинаров-консультаций врачей онкологов со специалистами центров компьютерной томографии.
Современные методы лечения рака нередко высокотоксичны для организма в целом. Из-за сложности и высокой степени риска такого лечения оно должно проводиться в специализированных лечебных учреждениях хорошо подготовленным персоналом. Централизация комплексного лечения позволяет персоналу таких учреждений наиболее серьезно подойти к решению физиологических и эмоциональных проблем, которые могут возникать у пациентов в результате проведения такого лечения. Кроме того, в случае возникновения осложнений, таких, например, как иммунодепрессия у пациентов, на помощь к специалистам всегда могут придти коллеги из других учреждений: гематологи, биохимики или бактериологи.
Последние 20 лет наблюдается все возрастающий поток новых исследований природы рака и предложений новых клинических протоколов лечения. Это налагает на лечащих врачей дополнительную ответственность в выборе конкретного способа лечения для конкретного пациента. Радикальная и агрессивная терапия показана в тех случаях, когда ожидается хороший прогноз излечения. Если вероятность излечения пациента оценивается как очень низкая, рекомендуется паллиативное лечение. Для врача всегда наиболее сложным является решение о переходе от агрессивных методов лечения к паллиативу, во избежание высокой токсичности первых для организма в целом. Для примера, интенсивная комбинированная химиотерапия широко применяется при лечении запущенных форм лимфом, но при лечении рака молочной железы она не дает значимого эффекта. В последнем случае для избежания интоксикации организма рекомендуется лишь паллиативное лечение. Оценка приемлемости предлагаемого в том или ином случае лечения является краеугольным камнем современного лечебного процесса.
Такую оценку можно проводить, только всесторонне изучив все возможные подходы к лечению, оценив природу опухоли и особенности ее развития у конкретного пациента.
Современные методы лечения рака часто включают в себя высокотехнологичные интенсивные медицинские процедуры. Проведение таких процедур бывает весьма дорогостоящим, требует больших затрат времени и нередко само по себе рискованно для пациента. Пациенты очень болезненно реагируют на ухудшение самочувствия, если оно наступает не из-за самой болезни, а в результате лечения. Широкое внедрение новых технологий в онкологическую практику, меняющееся общественное мнение по проблеме рака и развитию профессионального подхода к лечебному процессу приводят к смене отношений между лечащим врачом и его пациентом. Происходит заметный сдвиг в сторону честного обсуждения с больным природы его заболевания и возможных способов его лечения. Это, конечно, ни в коей мере не означает, что врач должен сообщать больному его полный диагноз и возможный исход болезни. Врач в полной мере должен поддерживать своего пациента и вселять в него надежды в этот период, чреватый для больного серьезными депрессиями.
Также это не означает, что врач может в какой-то мере переложить на плечи больного вопрос о применении того или иного способа лечения. Опытные онкологи пытаются объяснять своим пациентам целесообразность и эффективность применяемых ими методов лечения болезни.
Одним из наиболее сложных вопросов в лечении онкологических больных является принятие врачом решения, какую информацию о болезни он может сообщить пациенту и в какой момент времени ее подавать так, чтобы, с одной стороны, способствовать успешному проведению процесса лечения, а с другой стороны оправдать ожидания и надежды пациента.
Необходимо учитывать возможность эмоционального потрясения от осознания своего диагноза как у пациента, так и у его родственников. Кроме того, успех лечения онкологических больных в немалой степени зависит от того, как они сами относятся к факту наличия у них рака и каково их эмоциональное состояние. Все члены медицинского коллектива, работающего с онкологическими больными, должны быть готовы к тому, что им придется проводить много времени в беседах с больными и их родственниками, объясняя природу болезни и предпринимаемые меры к ее излечению. Так как многие онкологические больные в итоге умирают, медперсонал должен знать, как себя вести с безнадежными больными, быть готов к вспышкам страха, безысходности и отчаяния у родственников своих пациентов.
Современный коллектив по лечению онкологических больных формируется как команда профессионалов, в которой каждый член отвечает за свой участок работы. Такой коллектив должен работать как единое целое, осуществлять совместное планирование лечебного процесса и решать множественные задачи. За последние 10 лет существенно улучшились методики как радикального, так и поддерживающего лечения, произошли позитивные сдвиги в преодолении сопутствующих раку симптомов, таких как болевой синдром и тошнота. Данные аспекты лечения рака были усовершенствованы благодаря совместной работе многих медицинских сотрудников. Так, в штаты многих онкологических отделений сейчас входят медсестры, которые специализируются на помощи больным в облегчении протекания заболевания, и психологи, оказывающие помощь по преодолению депрессивных состояний. Широкое развитие сети хосписов позволяет улучшить условия ухода за безнадежными больными по сравнению с условиями стандартных клиник.
Многие онкологические подразделения сейчас содержат специальные команды поддержки. Последние, хотя и формируются на госпитальной базе, могут оказывать своим пациентам поддерживающую терапию на дому, существенно помогая семьям в уходе за больными.
Последние 10 лет мы также являемся свидетелями революционных достижений в области клеточной и молекулярной биологии, что значительно продвинуло нас в понимании природы и механизмов злокачественной трансформации. Рост знаний в этой области продолжается, что выдвигает дополнительные требования к онкологам, которые хотят оставаться в курсе всех современных научных достижений и уметь применять их на практике. Большое число исследований по выявлению фундаментальных механизмов злокачественной трансформации говорит о росте академического интереса к этой проблеме со стороны ученых, занимающихся медицинскими изысканиями. Это в свою очередь ведет к росту критических замечаний по поводу традиционных методов лечения онкологических заболеваний. Проблема рака и организация его адекватного лечения в настоящее время являются одной из основных комплексных программ современной медицины.
Все большее число медицинских работников различных специализаций ищут возможности применения своих знаний в лечении онкологических больных, что безусловно приветствуется, так как ведет к дальнейшему совершенствованию лечебных процессов в данной области.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Ранняя диагностика рака позволяет выявить заболевание на первой стадии и подобрать эффективное лечение. В данных целях помогают различные типы исследований, начиная от профилактического сканирования и заканчивая анализами на конкретные онкомаркеры.
Проходить профилактические осмотры особенно важно для пациентов, находящихся в группе риска:
- Работающих на вредном производстве
- Злоупотребляющих курением, алкоголем и иными токсическими веществами
- Имеющих наследственную предрасположенность
- Проживающих на экологически неблагоприятных территориях
По статистике, раковое заболевание, выявленное на ранней стадии, возможно вылечить или купировать в большинстве случаев. Это позволяет значительно снизить смертность от данной группы патологий, а также сохранить пациентам высокое качество жизни.
Сканирование организма
Для сканирования тела человека в целях выявления раковой опухоли применяются следующие методы:
- Магнитно-резонансная томография (МРТ)
- Компьютерная томография (КТ)
- Ультразвуковая диагностика (УЗИ и эндо-УЗИ)
- Мультиспиральная компьютерная томография (МСКТ)
Профилактическое сканирование организма назначают в следующих случаях:
- При появлении общего недомогания, если нет ясности, какой именно орган доставляет болевые ощущения
- Для выявления заболеваний на ранней стадии, протекающих бессимптомно
- При необходимости обнаружить метастазы опухоли
- При поиске системного заболевания
Как диагностировать рак? Методы диагностики
Для диагностики онкологии применяются следующие методы:
- Обследование на наличие онкомаркеров
- Маммография (при подозрении на опухоль молочной железы)
- Диагностика с помощью эндоскопии
- МРТ
- УЗИ
- Рентгенодиагностика
- Гистология
Анализ крови на онкомаркеры производится следующим образом: в кровь пациента вводится специальное вещество, способное выделить онко-клетки среди всех прочих, затем производится забор крови и исследование полученного образца на предмет наличия онкомаркеров. Основные из них – это
Высокая концентрация AFP может стать сигналом о наличии рака печени.
Маркер СА 19-9 может оказаться признаком появления опухоли в следующих органах:
- Поджелудочной железе
- Желчном пузыре
- Желудке
- Толстой или прямой кишке
СА 15-3 может стать сигналом о наличии рака в таких органах, как:
- Молочные железы
- Матка и яичники
- Желудок и поджелудочная железа
- Печень
Наличие высокого уровня СА 12-5 – свидетельство об онко-поражении:
- Матки
- Яичников
- Молочной железы
Маммография представляет собой выполнение снимка молочных желез при помощи небольшой дозы рентгеновского излучения. Данное исследование позволяет обнаружить признаки образования раковых клеток за 1–2 года до момента образования опухоли.
Данный метод применяется в следующих случаях:
- При появлении уплотнений в молочной железе
- При деформации соска
- При наличии покраснения и отека
- При наследственной предрасположенности
Диагностика рака с помощью эндоскопии осуществляется посредством введения в организм гибкого эндоскопа, который может быть оснащен фото- и видеокамерой и прибором для биопсии. Данный вид обследования помогает выявить начальную стадию таких онко-поражений, как: рак гортани, желудка, легких и кишечника.
Ранняя диагностика онкологии не обходится без применения МРТ. Магнитно-резонансная томография позволяет выявить опухоль чрезвычайно малых размеров (0,1–0,3 мм), определить наличие метастазов и наблюдать за эффективностью применяемого лечения.
МРТ позволяет выявить раковое образование следующих органов:
- Головного мозга
- Гортани
- Матки и ее шейки
- Поджелудочной железы
- Печени и почек
- Мочевого пузыря
- Предстательной железы и простаты
Принцип УЗИ основан на возможности отражения звуковых волн тканями разных типов. Данное исследование применяется для диагностики рака, поражающего следующие органы:
- Молочные железы
- Матка
- Щитовидная железа
- Сердце и др.
Часто результаты УЗИ требуют проведения дополнительных типов обследований, чтобы уточнить диагноз, локализацию и вид опухоли.
Современная диагностика рака позволяет применять щадящую рентгенодиагностику, не оказывающую серьезного негативного влияния на организм, но помогающую уточнить контуры опухоли. Данный метод подходит для пациентов с большой массой тела, поскольку не требует полного погружения в аппарат (в отличие от МРТ).
Гистология позволяет исследовать образцы тканей опухоли, взятых при помощи биопсии, и установить природу и тип новообразования. Также данный способ позволяет заранее оценить, насколько эффективны будут выбранные методы лечения, и скорректировать программу терапии еще до ее начала.
Какие существуют анализы на онкологию
При проведении дифференциальной диагностики рака обязательно назначаются следующие типы лабораторных исследований:
- Анализы крови:
- Биохимический
- Общий
- Исследование на онкомаркеры
- АСТ и АЛТ
- Содержание калия
- Белков
- Креатинина
- Мочевины и др.
- Фосфатазы
- Пункция лимфатических узлов
- Биопсия молочных желез (у женщин)
- Исследование образцов тканей плевральной и брюшной полости
- Соскоб слизистой шейки матки (у женщин)
- Мазок и секрет простаты (у мужчин)
Все необходимые виды анализов назначает врач, который затем изучает результаты и назначает лечение в соответствии с клинической картиной.
Где пройти обследование на онкологию
Клиник диагностики рака в современном мире много. В крупных частных клиниках (таких, как МЕДСИ) существуют отдельные эффективные центры для диагностики и лечения раковых заболеваний.
В целом, для диагностики ракового заболевания необходимо сдать ряд анализов крови, мочи, кала и иных жидкостей. Также следует пройти исследование следующих органов:
- Щитовидной железы
- Молочных желез
- Простаты и предстательной железы
- Почек
- Матки и ее шейки
- Брюшной полости
- Забрюшинных лимфатических узлов
- Органов мошонки
Если есть риск развития ракового заболевания или подозрение на него, следует записаться на комплексное обследование в крупную клинику с большим количеством разнопрофильных специалистов и современным оборудованием для исследований.
Таким образом удастся получить наиболее точный результат и выявить заболевание даже на самой ранней стадии, чтобы вовремя принять необходимые меры.
Одной из важных проблем в совершенствовании оказания специализированной медицинской помощи онкологическим больным является создание унифицированной системы стандартизации методов диагностики злокачественных новообразований. Стандарты - это нормативные документы, которые определяют требования к диагностике и лечению больного с определенным диагнозом, синдромом или при той или иной клинической ситуации. Стандартный подход к диагностике злокачественных новообразований предусматривает использование тех или иных методов с позиций их медицинской эффективности, экономической целесообразности в той или иной клинической ситуации.
Прикрепленные файлы: 1 файл
ФГБОУ ВПО.docx
ФГБОУ ВПО «Чувашский государственный университет
Принципы диагностики и лечения злокачественной опухоли
Проверил: Долгов О.Ю.
МЕТОДЫ ДИАГНОСТИКИ ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ
Одной из важных проблем в совершенствовании оказания специализированной медицинской помощи онкологическим больным является создание унифицированной системы стандартизации методов диагностики злокачественных новообразований. Стандарты - это нормативные документы, которые определяют требования к диагностике и лечению больного с определенным диагнозом, синдромом или при той или иной клинической ситуации. Стандартный подход к диагностике злокачественных новообразований предусматривает использование тех или иных методов с позиций их медицинской эффективности, экономической целесообразности в той или иной клинической ситуации.
Диагностика онкологических заболеваний связана с применением комплекса различных методов исследований.
- по обращаемости
- при активном выявлении - скрининге (целенаправленное проведение осмотров населения с целью выявления опухоли).
- Случайное обнаружение опухолей при параллельном обследовании больного в медицинском учреждении по поводу другого заболевания
Выявление рака в доклиническом периоде возможно, как уже говорилось выше, при активном скрининге или при случайном обнаружении. Отсутствие клинических симптомов не означает, что новообразование находится в ранней стадии развития, - возможно бессимптомное течение даже запущенного рака. Но шансы обнаружить опухоль именно на ранней стадии значительно выше. Следует хорошо представлять себе разницу в этих понятиях:
• выявление новообразования в доклиническом периоде - обнаружение его до появления клинических признаков, свидетельствующих о наличии определенного заболевания;
• раннее выявление опухоли - соответствует такому моменту ее развития, когда еще нет распространения на соседние анатомические структуры, а появление местных и отдаленных метастазов маловероятно (T1-2N0M0);
• своевременное выявление - соответствует стадии развития опухоли, при которой выполнимо специальное радикальное лечение, но нет уверенности в отсутствии макро- и микрометастазирования (T1N1-2M0, T2N1-2M0);
• позднее выявление соответствует запущенной стадии развития опухоли, при которой радикальное лечение невыполнимо, а болезнь уже вошла в финальную фазу. Основные усилия врачей направляются на продление жизни больного на приемлемо качественном уровне (T3-4N0-2M0-1 или T1N3M0-1).
Скрининг может проводиться на постоянной основе в рамках ежегодной диспансеризации или как разовая акция с определенным контингентом обследуемых. Система скрининга может быть организована комплексно, с охватом различных органов и систем организма или по отдельным, наиболее вероятным локализациям новообразований. Широко известная и давно применяемая система осмотров, направленная на обнаружение патологических изменений в легких и средостении, - профилактическая флюорография. Оптимальной системой скрининга является работа с группами повышенного риска на постоянной основе. Существуют как стандартизированные программы такой работы, так и отдельные оригинальные проекты, учитывающие местные территориальные особенности.
Любое деление на группы повышенного риска по онкологическим заболеваниям обязательно учитывает:
• половозрастные характеристики (возрастной интервал с наибольшей заболеваемостью определенными опухолями у женщин или у мужчин);
• особенности жизни и труда (химические и другие виды производства, связанные с вредными выбросами, как место работы или близкого проживания);
• наличие вредных привычек (с учетом интенсивности и стажа злоупотребления табакокурением, алкоголем, токсическими веществами, наркотиками);
• наследственность (проявления онкологических заболеваний в 3-4 поколениях с учетом локализаций);
При объективном осмотре после оценки состояния сознания, положения больного, телосложения и общего строения тела, конституции, осанки и т.д. следует начать с самого простого - осмотра внешних кожных покровов и слизистой оболочки полости рта. Деформация конечности или другого участка тела может оказаться проявлением опухоли, растущей в мягких тканях. Под видом участков пигментации и разного вида язвочек и эрозий могут скрываться различные новообразования - меланома кожи, рак нижней губы, языка и др. Припухлости в местах расположения поверхностных лимфатических узлов должны натолкнуть врача на мысль об их поражении.
Перкуссия и аускультация могут выявить косвенные признаки опухолей внутренних органов, пальпация помогает прощупат новообразования самых разных локализаций. В некоторых случаях, например при раке молочной железы, при поражении поверхностных лимфатических узлов, это самый простой и эффективный метод обследования. Пальцевое исследование прямой кишки часто оказывается эффективным в диагностике рака этого органа и простаты. Вагинальное исследование нередко бывает весьма информативным в распознавании новообразований женской половой сферы и других органов малого таза.
Основные принципы и этапы обследования с применением методов визуализации
Основные принципы обследования продиктованы патолого-анатомическими особенностями распространения злокачественных новообразований. Общепринятая классификация злокачественных опухолей Международного противоракового союза - TNM - описывает 3 основных параметра распространения опухоли:
T - первичная опухоль;
N - регионарные лимфатические узлы;
M - отдаленные метастазы.
Условно в плановом обследовании больных с подозрением на злокачественную опухоль, в том числе выявленных во время скрининга, можно выделить 4 этапа:
- рентгеновская КТ (РКТ);
Ирригоскопия - контрастное исследование прямой и толстой кишок (ретроградная контрастная клизма). С помощью аппарата Боброва под контролем рентгеноскопии через прямую кишку вводят бариевую взвесь. По традиционной методике сначала получают тугое заполнение толстой кишки, для чего требуется до 4,5 л контрастной массы. После опорожнения кишечника на рентгенограммах виден рельеф слизистой оболочки. Для двойного контрастирования вновь устанавливают аппарат Боброва и вводят воздух для раздувания петель толстой кишки. На рентгенограммах видны контуры раздутого органа за счет контрастирования его стенок остатками бариевой взвеси. Существует также менее сложная процедура одномоментного двойного контрастирования толстой кишки, при которой попеременно отдельными порциями вводят бариевую взвесь и воздух. Газ, введенный в толстую кишку, расправляет ее петли и как бы прижимает бариевую взвесь к стенкам, за счет чего получается яркая картина внутреннего рельефа и всех анатомических особенностей. На одно исследование требуется до 1,5 л взвеси сульфата бария. Следует отметить, что ирригоскопии должны предшествовать пальцевое исследование прямой кишки и ректороманоскопия, осуществляемые врачом-проктологом. Злокачественное или иное новообразование может локализоваться именно в этом органе, который плохо виден при ирригоскопии.
Рентгеноскопия органов грудной клетки в онкологической практике применяется как дополнительный метод исследования при дифференциальной диагностике. Врачи-рентгенологи могут применять рентгеноскопию грудной клетки при периферических образованиях в легких, если таковые видны только на прямой рентгенограмме, но не определяются в других проекциях, - для выбора оптимального среза линейной томографии.
Линейная томография - доступный метод изучения тонких срезов внутренних органов при исследовании легких, средостения и костно-суставной системы.
Линейная томография применяется в диагностике:
• периферического рака легкого или опухолей плевры
• центрального рака легкого - для получения изображения опухоли в корне легкого, долевого или сегментарного бронха
• корневой или медиастинальной лимфоаденопатии (поражение лимфатических узлов корня легкого или средостения при метастатическом поражении)
• опухолей костей и суставов для уточнения симптомов
Компьютерная томография (КТ), или рентгеновская компьютерная томография (РКТ) - рентгеновский метод исследования, основанный на компьютерной обработке данных о степени поглощения рентгеновского излучения в разных точках изучаемого пространства. КТ как бы отражает поверхностное строение атомов вещества (рентгеновскую или электронную плотность), так как поглощение рентгеновского излучения в значительной степени связано с переходом электронов с орбиты на орбиту: чем ярче выглядит ткань на КТ, тем она плотнее.
Ультразвуковая диагностика (УЗД, сонотомография) стала одним из ведущих методов лучевой диагностики. Физической основой данного метода является получение изображения от отраженного органами и тканями УЗ-сигнала. В УЗД используются продольные УЗ-волны, в которых направление смещения отдельных частиц среды параллельно направлению распространения волн.
Радионуклидная диагностика (РНД) - группа методов, основанная на регистрации изображений от объектов, излучающих гамма-кванты. Чтобы человеческий организм стал источником гамма-излучения, в него вводят радиофармацевтические препараты (РФП), различные химические или биологические субстанции, меченные радионуклидами. Органотропные РФП распределяются преимущественно в пределах органов и систем, изображение которых необходимо получить одно из основных предназначений РНД - оценка функции органов и систем.
Для подтверждения злокачественной природы выявленного новообразования необходимо морфологическое исследование ткани. В настоящее время имеется ряд способов получения материала для исследования: биопсия, браш-биопсия, тонкоигольная пункция. Обязательный клинический минимум обследования в амбулаторных условиях
На догоспитальном этапе обследования больных с новообразованиями различной локализации должны быть использованы все доступные методы исследования в соответствии с общепринятыми алгоритмами. Каждому больному должны быть выполнены анализы крови и мочи: общий или специальный - в зависимости от патологии. До направления пациента в специализированное учреждение производят ЭКГ, флюорографию или рентгенографию легких, УЗИ брюшной полости, забрюшинного пространства и малого таза - для исключения сопутствующих заболеваний. Женщин осматривает гинеколог. Пациенту выдают все снимки и копии протоколов проведенных исследований.
Диагностика опухолей трахеи, бронхов и легких - полипроекционная флюорография или рентгенография легких, рентгеноскопия (по показаниям), линейная томография патологического образования в паренхиме или в корне легкого, фибробронхоскопия с биопсией (при наличии кабинета).
Читайте также:

