Сочетанная травма современный подход к лечению реферат стоматология
Обновлено: 04.07.2024
Травмы челюстно-лицевой области (чло). Клиника ( признаки ) травмы челюстно-лицевой области (чло). Неотложная ( первая ) помощь при травме челюстно-лицевой области (чло).
Выделяют открытые и закрытые повреждения лица. Для открытых ран характерно выстояние костных фрагментов челюстно-лицевой области (чло) черепа в раневую поверхность. К закрытым повреждениям относятся ушибы, кровоизлияния, разрывы мышц, сухожилий и нервов, переломы костей и вывих нижней челюсти.
Этиология травм челюстно-лицевой области (чло). Повреждения челюстно-лицевой области (чло), как правило, являются результатом механического воздействия тупого или плоского ранящего предмета. Наиболее частые виды травм: бытовая (62%), транспортная (17%). производственная 12% (промышленная и сельскохозяйственная), уличная (5%) и спортивная (4%).
Патогенез травм челюстно-лицевой области (чло). Анатомической особенностью челюстно-лицевой области является мощная сосудистая сеть наряду с наличием большого массива рыхлой подкожной клетчатки. Это обуславливает значительный отек и кровоизлияния в области лица при травме и кажушееся несоответствие между размером раны и объемом кровотечения. Ранения лица часто сочетаются с повреждением ветвей лицевого нерва и околоушной слюнной железы, а ранения нижней челюсти с повреждением крупных сосудов и нервов гортани, глотки.
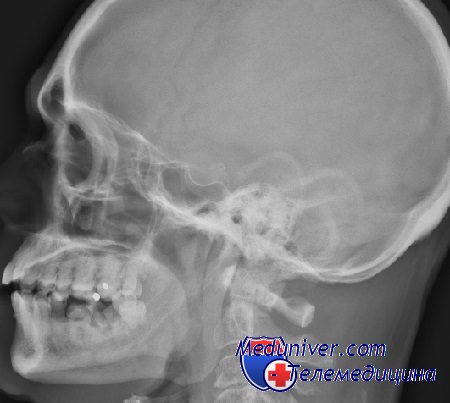
Клиника ( признаки ) травмы челюстно-лицевой области (чло)
Диагностика травмы челюстно-лицевой области (чло) не представляет затруднений. Характерно наличие зияния раны и кровотечения, боль, нарушение функции открывания рта, приема пищи, дыхания. Возможны осложнения: шок, асфиксия, кровотечение, закрытая или открытая травма головного мозга.
Неотложная ( первая ) помощь при травме челюстно-лицевой области (чло)
При наличии показаний — купирование признаков ОДН и ОССН. С целью предупреждения асфиксии раненого укладывают лицом вниз и поворачивают голову набок. Производят санацию ротовой полости. При угрозе обтурационной асфиксии в ротовую полость устанавливается S-образный воздуховод. При ушибах мягких тканей накладывают давящую повязку, ме-стно — холод. Остановка кровотечения достигается при помощи давящей повязки, тугой тампонады раны, наложения кровоостанавливающего зажима или в экстремальной обстановке — пальцевого прижатия артерий. На рану накладывается асептическая повязка. Госпитализация в специализированное учреждение.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
В последние годы наблюдается значительный рост общего травматизма, при этом увеличивается тяжесть повреждений. Сочетанная травма является одной из основных причин смертности и инвалидизации лиц трудоспособного возраста. Задачи исследования: изучение динамики и характеристики сочетанных повреждений челюстно-лицевой области у взрослого населения;анализ тактики лечения сочетанной травмы челюстно-лицевой области с использованием объективной оценки тяжести повреждений и состояния пострадавших; определение зависимости ближайших исходов лечения пострадавших с сочетанной травмой челюстно-лицевой области от общей тяжести повреждений и состояния пострадавших. Проанализировано 129 историй болезней, для исследования отобрано 37 историй болезней пострадавших с сочетанной травмой. Пациенты были разделены на 3 группы в зависимости от прогноза течения травматической болезни. Первая группа (благоприятный прогноз) – 9 пациентов; вторая группа (положительный прогноз) – 22 пациента; третья группа (неблагоприятный прогноз) – 6 пациентов. Для объективной оценки тяжести состояния при поступлении была использована шкала ВПХ-СП, для определения тяжести повреждения – шкала ВПХ-П (МТ) (разработаны проф. Гуманенко Е.К. и соавт. на кафедре Военно-полевой хирургии ВМедА им. С.М. Кирова). В результате проведенного исследования было установлено, что средний балл тяжести состояния при поступлении всего массива наблюдений составил 24,2±0,95 балла. Средний балл тяжести повреждений по шкале ВПХ-П(МТ) всего массива составил 3,58±0,36 балла. Средний возраст пострадавших составил 36,8+-1,05 лет. среди пострадавших количество мужчин составило 75,7%, женщин – 24,3%. Ведущей причиной возникновения сочетанной травмы являлись дорожно-транспортные происшествия, на втором месте – падения с высоты, на третьем – побои и ранения. Наиболее частым компонентом сочетанной травмы являлась голова – 62,2% случаев. На втором месте – грудь и конечности (по 10,8%). На третьем месте – таз (8,1%), на четвёртом – живот (5,4%), частота повреждения позвоночника составила 2,7% случаев. Благоприятный прогноз наблюдался у пациентов с общей тяжестью повреждений в интервале 0,4 - 0,9 балла. Положительный – в интервале 1,1 - 8,6 балла. Неблагоприятный – 10,1 – 13,9 балла. Установлена достоверная взаимосвязь (p Детализация
Категории МКБ: Множественные переломы черепа и лицевых костей (S02.7), Перелом неуточненной части костей черепа и лицевых костей (S02.9), Перелом нижней челюсти (S02.6), Перелом скуловой кости и верхней челюсти (S02.4), Переломы других лицевых костей и костей черепа (S02.8)
Общая информация
Краткое описание
Сочетанная черепно - лицевая травма (СЧЛТ). Сотрясение (СГМ), Ушиб (УГМ) головного мозга.
Сочетанные повреждения – это одновременные повреждения тканей или органов нескольких анатомических областей тела одним поражающим фактором. К сочетанным повреждениям челюстно-лицевой области относится травма мягких тканей или костей лица, сочетающаяся с черепно-мозговой травмой.
Сочетанное повреждения может быть одиночным, если оно нанесено одним ранящим агентом, или множественным, если ранящих агентов было два или больше. В свою очередь множественные повреждения могут быть изолированными, когда в одной анатомической области наблюдаются повреждения, нанесенные несколькими ранящими агентами, и сочетанными, когда две анатомические области или более поражены одновременно несколькими ранящими агентами.
Наблюдается зависимость между характером переломов костей лица и тяжестью повреждений других областей тела, в первую очередь тяжестью черепно-мозговой травмой.
Особенностью переломов костей лицевого скелета является возможность одновременной травмы головного мозга, периферических ветвей нервной системы, кровеносных сосудов, нижнечелюстного сустава, зуба, мягких тканей лица и полости рта. Установлено, что повреждения челюстно-лицевой области сопровождаются изменениями интракраниальной гемодинамики и функциональными сдвигами в центральной нервной системе, поэтому этот вид травмы следует считать сочетанным [1] (УД – С).
Название протокола: Множественные (сочетанные) переломы лицевых костей и костей черепа. Сочетанная черепно-лицевая травма.
Код протокола:
Код(ы) МКБ-10:
S02.40 Перелом скуловой кости и верхней челюсти-закрытый
S02.41 Перелом скуловой кости и верхней челюсти-открытый
S02.60 Перелом нижней челюсти-закрытый
S02.61 Перелом нижней челюсти-открытый
S02.70 Множественные переломы костей черепа и лицевых костей-закрытый
S02.71 Множественные переломы костей черепа и лицевых костей-открытый
S02.80 Переломы других лицевых костей и костей черепа-закрытый
S02.81 Переломы других лицевых костей и костей черепа-открытый
S02.90 Перелом неуточненной части костей черепа и лицевых костей-закрытый
S02.91 Перелом неуточненной части костей черепа и лицевых костей-открытый
Сокращения используемые в протоколе:
ACT – аспартатаминотрансфераза;
AЛT – аланинаминотрансфераза;
ВИЧ – вирус иммунодефицита человека.
ВНЧС – височно-нижнечелюстной сустав;
МРТ – магнитоно-резонансная томография;
КТ – компьютерная томография;
ЛФК – лечебная физкультура;
ОАК – общий анализ крови;
ОАМ – общий анализ мочи
СОЭ – скорость оседания эритроцитов;
УВЧ – ультравысокие частоты;
УЗИ – ультразвуковое исследование;
УФО – ультрафиолетовое облучение;
ЭКГ – электрокардиограмма;
ЭХОКГ – эхокардиограмма.
Дата разработки протокола: 2015 год.
Категория пациентов: дети и взрослые.
Пользователи протокола: врачи челюстно-лицевые хирурги, врачи скорой неотложной помощи, травматологи, нейрохирурги.
Оценка на степень доказательности приводимых рекомендаций.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с не высоким (+) риском систематической ошибки. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). |
| D | Описание серии случаев или неконтролируемое исследование, или мнение экспертов. |
| GPP | Наилучшая фармацевтическая практика |

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация.
Множественные (сочетанные) переломы лицевых костей и костей черепа. Сочетанная черепно - лицевая травма (СЧЛТ).
А. Перелом скуловой кости и верхней челюсти:
- Перелом скуловой кости и дуги.
- Перелом альвеолярного отростка верхней челюсти.
- Перелом верхней челюсти по Ле-Фор – ІІІ.
- Перелом верхней челюсти по Ле-Фор – ІІ.
Б. Переломы нижней челюсти:
- Переломы тела нижней челюсти.
- Переломы ветви нижней челюсти.
- Множественные переломы (тела и ветви) нижней челюсти.
В. Множественные переломы костей черепа и лицевых костей:
- Перелом верхней челюсти по Ле-Фор - І.
- Множественные переломы черепа и лицевых костей с упоминанием
внутричерепной травмы [5].
Г. Переломы других лицевых костей и костей черепа:
- Перелом альвеолярного отростка нижней и верхней челюстей.
- Перелом небной кости.
- Перелом передней стенки верхнечелюстного синуса.
Диагностика
Перечень основных и дополнительных диагностических мероприятий
Основные (обязательные) диагностические обследования на амбулаторном уровне при обращении в травматологический пункт [9,11]:
· рентгенография костей лицевого скелета.
· ОАК;
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: нет.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне (при экстренной госпитализации проводятся диагностические обследования не проведенные на амбулаторном уровне:
· ОАК;
· ОАМ;
· Определение группы крови по системе ABO;
· Определение резус-фактора крови;
· биохимический анализ крови (белок, билирубин, АЛТ, АСТ, глюкоза, тимоловая проба, мочевина, креатинин, остаточный азот)
· коагулограмма (ПТИ, протромбиновое время, МНО, фибриноген, АЧТВ, тромбиновое время, этаноловый тест, тромботест);
· КТ костей лицевого скелета;
· ЭКГ.
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи:
· ЭКГ.
Диагностические критерии постановки диагноза [2,3,11,12,23]:
Жалобы и анамнез:
Жалобы:
· боль и припухлость в области мягких тканей;
· кровотечение из полости рта и/или носа;
· головокружение, тошнота, рвота;
· нарушение функции жевания, глотания, дыхания, речи, зрения.
Анамнез:
· время получения и обстоятельства травмы;
· механизм получения травмы:
· вид повреждающего агента;
Лабораторные исследования:
· ОАК: низкий гематокрит в следствии кровопотери, повышение количества лейкоцитов крови - указывает на воспалительный процесс.
С учетом коагулограммы
Инструментальные исследования:
· Рентгенография костей лицевого скелета: нарушение целостности костей лицевого скелета, изменение пропорций глазниц, верхнечелюстных синусов. Снижение пневматизации верхнечелюстных, лобных синусов.
· КТ костей лицевого скелета: повреждение костной ткани лица.
Показания для консультации специалистов:
· врача-нейрохирурга – при наличии симптомов повреждения головного мозга
· врача-оториноларинголога – при сочетанном повреждении ЛОР-органов;
· врача-офтальмолога – при повреждении стенок глазницы;
· врача травматолога – при сочетанном повреждении костей скелета;
· врача анестезиолога – реаниматолога – с целью определения тактики анестезиологического пособия.
· консультации других специалистов при наличии сопутствующей
патологии.
Дифференциальный диагноз
Дифференциальная диагностика [4,8].
Лечение
Цели лечения:
· окончательная стабилизация состояния пострадавшего (ликвидация болевого синдрома, кровотечения, отсутствие и предупреждение асфиксии, шока).
· устранение нарушении функции (репозиция, иммобилизация, фиксация костных отломков).
· нормализация функции (профилактика воспалительных осложнений).
Тактика лечения [4,19,20,21,22] (УД-В).
ПРИНЦИПЫ ЛЕЧЕНИЕ ПЕРЕЛОМА КОСТЕЙ ЛИЦА С ЗСЧМТ
- Оперативные методы отсрочены до восстановления нормального общего состояния 10-12 дней.
- При отсутствии прогрессирования внутричерепной клиники повреждения на 5-7 день можно использовать малоинвазивные методы фиксации отломков костей лицевого скелета.
- Первые три суток используют временные виды иммобилизации отломков костей лица.
- Раннее одномоментное устранения переломов (остеосинтез) у пациентов со сложными краниофасциальными повреждениями острого периода течения.
- Открытая репозиция и внутренняя фиксация фрагментов переломов лицевого скелета являются важными противошоковыми мероприятиями.
- Создание алгоритма лечения больных с сочетанными повреждениями ввиду разнообразия клинической картины, общего состояния пациентов и местных проявлений травм средней зоны лица, к сожалению практически невозможно [1,2,3,4,5,6,7,8,9,10,11].
В отношении адекватной организации неотложной помощи и участия различных специалистов врачей в процессе диагностики и лечения сочетанной травмы челюстно-лицевой области нами разработана адекватная рабочая классификация. Учитывая сложность организации медицинской помощи при сочетанной челюстно-лицевой и черепно-мозговой травмах и, дополняя сокращенными абривиатурами (ОРОТ- орофациальная травма, ОТОТ-оториноларингологическая травма, ОФТАТ-офтальмологическая травма), мы предлагаем алгоритм, однотипную систему классификации с сокращенной формой заполнения телемедицинской документации: Легкую степень травмы, мы предлагаем отметить в документации буквой "Л "и знаком "+" (" Л +"). Среднюю степень - ("С++"). Тяжелую степень - (" Т+++").
И тогда, при сочетанной челюстно-лицевой травме различной степени тяжести и черепно-мозговой травме легкой степени тяжести (ЧМТ-1), предложенная рабочая модификация классификации СЧЛТ поможет определить "адреса" телемедицинской диагностики и помощи (см приложение 04).
Немедикаментозное лечение:
· Режим при консервативном лечении – общий, в ранний послеоперационный период – полупостельный, с последующим переходом на общий;
Диета с учетом особенностей детского возраста:
· для детей до 3х летнего возраста диета молочная.
· для детей с 3х летнего возраста и подростков челюстная диета.
· взрослым стол №1, с последующим переходом на стол №15.
· больных с челюстно-лицевой травмой кормят 5 раз в сутки.
Специальный уход за полостью рта.
· необходимо не реже 3 раз в сутки протирать зубы и слизистую оболочку полости pтa раствором фурацилина, калия перманганата.
· для очистки рта должны применять зубные щетки, у которых пучки срезаны через ряд.
· после шинирования следует тщательно не реже 6 раз в сутки проводить ирригацию полости рта.
· рациональная психотерапия с момента обращения больного до полной реабилитации.
Медикаментозное лечение:
Медикаментозное лечение, оказываемое на амбулаторном уровне: нет;
Медикаментозное лечение, оказываемое на стационарном уровне:
| № | Препарат, формы выпуска | Дозирование | Длительность и цель применения |
| Антибиотикопрофилактика | |||
| 1 | Цефазолин порошок для приготовления раствора для инъекций 500 мг и 1000 мг | 1 г в/в (детям из расчета 50 мг/кг однократно) | 1 раз за 30-60 минут до разреза кожных покровов; при хирургических операциях продолжительностью 2 часа и более – дополнительно 0,5-1 г во время операции и по 0,5-1 г каждые 6-8 часов в течение суток после операции с целью профилактики воспалительных реакций |
| 2 | Цефуроксим + Метронидазол | ||
Другие виды лечения:
Другие виды лечения, оказываемые на амбулаторном уровне: нет.
Другие виды лечения, оказываемые на стационарном уровне:
По показаниям:
· противошоковая терапия по схеме, интубация трахеи с проведением ИВА.
· операция ручная репозиция и иммобилизация отломков челюсти с помощью назубных щин;
· Физиолечение;
· Магнитотерапия;
· Механотерапия;
· ЛФК.
Другие виды лечения оказываемые на этапе скорой медицинской помощи:
По показаниям: - интубация трахеи с проведением ИВА, катетеризация центральных вен с проведением инфузионной терапии, совершенствование средств транспортной иммобилизации (см. приложение 01-03).
Хирургическое вмешательство:
Хирургическое вмешательство, оказываемое в амбулаторных условиях: не проводится.
Хирургическое вмешательство, оказываемое в стационарных условиях:
· Открытая костная пластика [остеотомия] ветвей нижней челюсти – при открытом переломе ветви нижней челюсти.
· Закрытая костная пластика [остеотомия] ветвей нижней челюсти при –закрытом переломе ветви нижней челюсти.
· Локальное иссечение или деструкция пораженного участка кости лицевого черепа – при мелькооскольчатых переломах, при удалении зуба из линии перелома, иссечение деструктивных участков кости.
· Иссечение и реконструкция костей лицевого черепа – при смещениях отломков сломанной кости, при образовании дефекта и деформации.
· Другие виды рассечения кости лицевого черепа – при вколоченных переломах костей лицевого скелета.
· Открытая репозиция височно-нижнечелюстного вывиха – при внутрисуставных вывихопереломах со смещением отломков.
· Внедрение синтетического имплантата в кость лицевого черепа –при смещениях отломков и при образовании дефекта костной непрерывности.
· Костный трансплантат в кость лицевого черепа – при образовании большого дефекта неустранимой обычным остеосинтезом.
Профилактика осложнений:
1. Необходима скоординированная работа команды специалистов:
челюстно-лицевого хирурга, невролога, нейрохирурга,
офтальмолога, оториноларинголога, стоматолога.
2. Оперативное лечение должно производиться в максимально ранние сроки с учетом состояния пациента. Своевременность лечения.
3. Профилактика функциональной перегрузки пародонта, жевательного аппарата.
4. ЛФК, физиолечение, соблюдение специальной гигиены, санации и протезирования полости рта.
Дальнейшее ведение (см. Приложение 05):
· диспансерное наблюдение у врача челюстно-лицевого хирурга – 2 раза в год;
· контрольный осмотр через 1-3,6,12 месяцев;
· рациональное протезирование через 6-8 месяцев;
Индикаторы эффективности лечения:
· восстановление целостности костной ткани костей лицевого скелета;
· восстановление физиологического прикуса пациента;
· восстановление функции челюстей;
Препараты (действующие вещества), применяющиеся при лечении
| Амоксициллин (Amoxicillin) |
| Ванкомицин (Vancomycin) |
| Ибупрофен (Ibuprofen) |
| Кетопрофен (Ketoprofen) |
| Клавулановая кислота (Clavulanic acid) |
| Линкомицин (Lincomycin) |
| Метронидазол (Metronidazole) |
| Парацетамол (Paracetamol) |
| Трамадол (Tramadol) |
| Тримеперидин (Trimeperidine) |
| Цефазолин (Cefazolin) |
| Цефтазидим (Ceftazidime) |
| Цефуроксим (Cefuroxime) |
| Ципрофлоксацин (Ciprofloxacin) |
| Этамзилат (Etamsylate) |
Госпитализация
Показания для госпитализации.
Показания для экстренной госпитализации:
· Нарушение общего состояния пациента (шок, кома, асфиксия, кровотечение).
· Нарушение целостности челюстных и лицевых костей в результате травмы;
Показания для плановой госпитализации: нет.
Информация
Источники и литература
Информация
Список разработчиков протокола с указание квалификационных данных:
Указание на отсутствие конфликта интересов: нет.
Рецензент: Уразалин Жаксылык Бекбатырович – врач челюстно-лицевой хирург высшей категории, д.м.н. профессор кафедры хирургической стоматологии КазНМУ им. С.Д. Асфендиярова.
Условия пересмотра протокола: Пересмотр протокола через 3 года и/или при появлении новых методов диагностики/ лечения с более высоким уровнем доказательности.
Проведен анализ 90 пациентов с травмой челюстно-лицевой области (ЧЛО) в остром периоде. Среди обследованных были 80 мужчин и 10 женщин в возрасте от 18 до 60 лет. Наиболее частыми причинами получения травм скуловой кости и нижней челюсти являлись ссоры на бытовой почве и дорожно-транспортные происшествия. Сочетание челюстно-лицевой травмы и сотрясения головного мозга выявлены в 33,3 % случаев, в 66,6 % – отмечались изолированные травмы челюстно-лицевой области. Для прогнозирования наличия черепно-мозговой травмы (ЧМТ) у лиц с травмой ЧЛО использовали параметрический метод оценки достоверности результатов статистического исследования. Выявлено, что в большинстве случаев травмы ЧЛО сопровождаются ЧМТ. Частым индикатором повреждения мозговых структур является рвота и тошнота в остром периоде травмы ЧЛО, с высокой долей вероятности которые позволяют прогнозировать наличие ЧМТ у пациентов с травмой ЧЛО.

1. Карпов С.М., Христофорандо Д.Ю. Сочетанная травма челюстно-лицевой области, вопросы диагностики, нейрофизиологические аспекты. Российский стоматологический журнал. – 2011. – № 6. – С. 23–24.
2. Карпов С.М., Гандылян К.С., Суюнова Д.Д., Елисеева Е.В., Христофорандо Д.Ю., Волков Е.В., Карпова Е.Н. Механизмы адаптации у больных с сочетанной черепно-лицевой травмой. Кубанский научный медицинский вестник. – 2014. – № 3. – С. 61–65.
3. Ульянченко М.И., Ходжаян А.Б., Апагуни А.Э., Карпов С.М., Назарова Е.О., Шишманиди А.К., Сергеев И.И., Власов А.Ю. Анализ дорожно-транспортного травматизма у жителей г. Ставрополя. Фундаментальные исследования. – 2013. – № 5-2. – С. 427–430.
4. Христофорандо Д.Ю., Карпов С.М., Батурин В.А., Гандылян К.С. Особенности течения сочетанной челюстно-лицевой травмы. Институт стоматологии. – 2013. – № 2 (59). – С. 59–61.
5. Яхьяев С.Х., Хадж Е.А.С., Долгова И.Н., Карпов С.М. Основные причины и распространенность хронических болевых синдромов среди неврологических больных. Международный научно-исследовательский журнал. – 2013. – № 10-5 (17). – С. 39.
6. Karpov S.M., Ulyanchenko M., Hodzhayan A., Apaguni A., Vishlova I., Dolgova I., Shevchenko P., Karpova E. Structure of road traffic injuries at residents of the industrial city. European science review. – 2015. – № 3-4. – С. 23–24.
7. Karpov S.M., Dolgova I.N., Vishlova I.A. The main issues of topical diagnosis of nervous system diseases. Ставрополь, 2015.
В последнее десятилетие в связи с урбанизацией населения, увлечением активными видами спорта, беспрепятственной продажей алкогольных напитков, была отмечена тенденция к увеличению травм челюстно-лицевой области (ЧЛО), в частности, сочетанных травм с сотрясением головного мозга [1, 2, 3, 4]. При диагностике травм сочетанного характера врач сталкивается со многими трудностями. Диагностика острого периода легкой черепно-мозговой травмы(ЧМТ) часто носит субъективный, неспецифический характер, где травма ЧЛО создает дополнительные сложности, приводящие к гиподиагностике неврологической симптоматики и, соответственно, к отсутствию своевременного лечения ЧМТ [5, 6, 7]. В этой связи большое количество ЧМТ остаются без внимания.
Цель исследования
Прогнозирование диагноза ЧМТ у лиц с травмами ЧЛО в остром периоде.
Материалы и методы исследования
Индивидуальный ответ в виде сосудистых, ликвородинамических, иммунологических и метаболических нарушений, приводит к развитию апоптоза, степень выраженности которого определяет индивидуальную динамику процесса в последующем.
Проявляется данное состояние главным образом признаками астено-невротического синдрома, головной болью, головокружением, астенией, когнитивными нарушениями, аффективными нарушениями, нарушениями сна, церебрально-очаговыми нарушениями в виде рассеянной органической недостаточности, нейропсихологическими расстройствами, вегетативными дисфункциями, ликворологическими нарушениями, посттравматической эпилепсией, сосудистыми осложнениями, симптоматической артериальной гипертензией, возможно развитие посттравматического церебрального арахноидита, нейроэндокринно-обменной формы гипоталамического синдрома. Со временем проявления травматической энцефалопатии могут меняться в степени выраженности в ту или другую сторону. По данным ряда авторов посттравматическая энцефалопатия – состояние, вызываемое тяжелой или среднетяжелой ЧМТ, субстратом которой являются очаговые и диффузные изменения вещества мозга, которые можно выявить при КТ или МРТ.
По мнению других авторов целесообразно выделять ПТЭ нетяжёлых травм мозга, для которых характерен корковый уровень повреждений. Клинико-нейрофизиологические различия между ними прослеживаются только в течение первого года от момента травмы, в последующие периоды достоверные отличия не выявляются.
Для прогнозирования наличия ЧМТ у лиц с травмой ЧЛО был использован параметрические метод оценки достоверности результатов статистического исследования. Для этого был применен метод оценки достоверности разности между сравниваемыми выборочными результатами- критерий достоверности (Стьюдента), предложенный В. Госсетом. Критерий Стьюдента рассчитывается по формуле
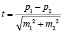
,
где p – относительный показатель, исчисляемый в процентах, m – ошибка средней арифметической.Разница между сравниваемыми выборочными величинами существенна и статистически достоверна при вероятности безошибочного прогноза 95 %, т.е. величина критерия Стьюдента должна быть равна или больше 2 (при n > 30). Только при этих условиях прогноз считается безошибочным, свидетельствующим о надежности используемого метода. Средняя ошибка относительных показателей рассчитывается по формуле:
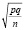
m = ,
где р – соответствует величине относительного показателя, q = 100 – p, если относительный показатель выражен в процентах, 1000 – р, если показатель вычислен в промилле и т.д. С увеличением числа наблюдений достоверность выборочного результата увеличивается, но это не значит, что следует стремиться бесконечно увеличивать число наблюдений. Это не нужно, а иногда и практически неосуществимо. Относительно небольшой, но качественно однородный статистический материал дает достаточно надежные выводы. Оценить достоверность результатов исследования – значит, установить вероятность прогноза, с которой результаты исследования на основе выборочной совокупности можно перенести на генеральную совокупность. С помощью критерия tмы осуществили сравнение между двумя выборочными по принципу наличия и отсутствия ЧМТ группами с наличием жалоб на потерю сознания, тошноту, рвоту, у пациентов с травмой ЧЛО. Поочередно нами были проанализированы эти три симптома в данных группах.
Результаты исследования и их обсуждение
При проведении статистической оценки достоверности, с помощью критерия Стъюдента, в обеих выборочных группах, по всем трем признакам он равен или больше 2. Исходя из этого следует, что с достоверной вероятностью в 99,9 % можно утверждать, что диагноз ЧМТ, основанный на совокупности субъективных данных, таких как: рвота, тошнота, потеря сознания, выставленный в выборочной группе является верным.
Нами выявлено, что в подавляющем большинстве случаев у пациентов наблюдалось наличие сочетания этих трех симптомов, что позволяет прогнозировать наличие ЧМТ у пострадавших с травмами ЧЛО. Изложенные обстоятельства заставляют всех пострадавших с признаками неврологических расстройств, а также на основании сведений о механизме травмы расценивать как пациентов с острой черепно-мозговой травмой. Диагностика ЧМТ в первые минуты и часы оказания помощи при сочетанных повреждениях значительно затруднена необходимостью проведения экстренных лечебно-диагностических мероприятий, направленных на основную травму. В заключение хочется сказать, что при травмах ЧЛО необходимо уделять должное внимание неврологическому статусу и осмотру.
Выводы
1. Повреждения челюстно-лицевой области в большинстве своем сопровождаются ЧМТ 2. Потеря сознания, как индикатор повреждения мозговых структур, встречается при травмах ЧЛО в 25 % случаев, тошнота в 25 % случаев, а рвота – в 3 %.
3. Сочетание клинических симптомов тошноты, рвоты и потери сознания в 100 % может прогнозировать наличие ЧМТ у лиц с травмой ЧЛО.
Читайте также:

