Роль гигиены полости рта в профилактике кариеса зубов реферат
Обновлено: 01.07.2024
Профилактика имеет огромное значение в нашей повседневной жизни.
Все, что мы делаем, так или иначе связано с профилактикой. В быту профилактику обычно называют безопасностью. Ремень безопасности и надувная подушка безопасности успешно служат для профилактики автомобильных травм; защищенные домашние электрические схемы и предохранители – для профилактики травм и ожогов электротоком и т.д. Мы наносим на кожу солнцезащитный крем для профилактики солнечных ожогов и рака, зимой носим теплую одежду для профилактики переохлаждения и простудных заболеваний, будучи за рулем, избегаем алкоголя для профилактики дорожных аварий. Этот список можно продолжать бесконечно.
В стоматологии профилактике всегда отводилось особое значение, причем ведущие роли принадлежат диспансеризации и гигиене. Несоблюдение или вовсе отсутствие гигиены полости рта приводит к скоплению бактерий и ведет к развитию воспалительного процесса, формированию пародонтальных карманов, провоцирует обострение заболеваний слизистой оболочки, способствует разрушению зубов, вызывает их подвижность, а впоследствии и выпадение, и как следствие, атрофию костной ткани. Отмечается плохой запах изо рта. Не секрет, что 90% населения всего мира в той или иной степени страдают заболеваниями, связанными с неадекватным уходом за полостью рта. Качество гигиены во многом зависит от самих пациентов, однако сам человек с помощью пасты, щетки и полосканий не может решить все проблемы. Чтобы снять зубные отложения и налет, необходимо применение специальных средств и навыки врача.
Зубной налет начинает формироваться уже на второй час после чистки зубов. Если от него не избавляться - не чистить зубы, то он переходит в зубной камень. Как правило, зубной камень образуется в труднодоступных для зубной щетки местах. И существуют факторы, которые способствуют его образованию:
1. Неправильная гигиена;
2. Употребление слишком мягкой пищи (твердая пища очищает зубы);
3. Жевание только на одной стороне челюстей: на стороне, которой не пользуетесь, камней откладывается намного больше - она не очищается естественно во время приема пищи. Вообще, жевать на одной стороне очень вредно: зубы изнашиваются неравномерно, а мышцы на одной половине лица развиваются сильнее, чем на другой, страдает височнонижнечелюстной сустав;
4. Неправильный прикус и скученность зубов осложняет их очищение;
6. Нарушение обмена веществ;
7. Наследственные факторы.
Твердые зубные отложения отмечаются практически у 70% взрослого населения. Первым этапом проведения профессиональной гигиены является снятие наддесневых и поддесневых твердых зубных отложений.
В течение очень многих лет в стоматологических клиниках проводилось снятие зубных отложений и кюретаж специальными металлическими инструментами. Этот метод позволил сохранить зубы многим пациентам, однако он очень травматичен, результат его недолговечен, требует высокой квалификации врача, и что немаловажно, эффективен только, если качество применяемых инструментов очень высоко, рабочая поверхность идеально заточена. Реабилитация после такой процедуры проходит долго и требует применения серии медикаментозных средств и повязок. Короче говоря, это сложно и дорого.
Самым популярным и самым эффективным мероприятием в профилактике заболеваний пародонта на сегодняшний день является профессиональная чистка зубов.
Профессиональная гигиена заключается в удалении твердого и мягкого зубного налета и зубных камней, которая выполняется стоматологом или врачом-гигиенистом. Такая процедура предшествует терапевтическим, ортопедическим, хирургическим и ортодонтическим мероприятиям.
На сегодняшний день самым эффективным способом является применение ультразвукового аппарата. Удаление зубного камня с помощью ультразвукового аппарата компании EMS и оригинального метода Piezon - процедура практически безболезненная, атравматичная, не вредна для эмали зубов.
Рис. 1 До обработки ультразвуковым аппаратом
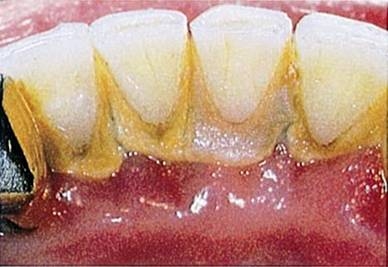
Рис. 2 После частичной обработки ультразвуковым аппаратом
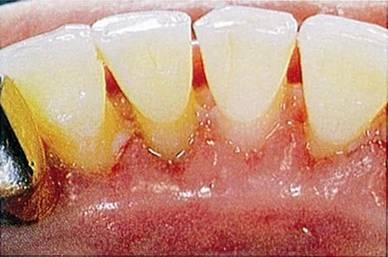
Удаление зубных отложений производится безопасно для здоровья зубов и безболезненно (при необходимости или по просьбе пациента проводится местное обезболивание) ультразвуковым аппаратом. Инструменты для снятия отложений имеют особую заточку, что предотвращает повреждение эмали зуба.
Но не любому пациенту показано применение ультразвука, существуют противопоказания, в их число входит наличие:
1. сердечных заболеваний;
2. хронического бронхита или астмы;
3. острых респираторных заболеваний;
После удаления над- и поддесневых камней, целесообразно удалить мягкий и пигментированный зубной налет. Для этой процедуры применяется воздушно-абразивный метод, оригинальная технология Air-Flow компании EMS.
Рис. 3 До обработки воздушно-абразивным аппаратом
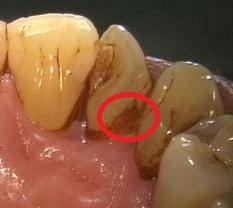
Рис. 4 После обработки воздушно-абразивным аппаратом
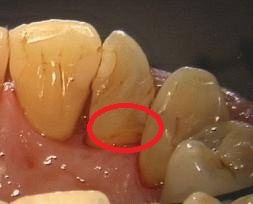
Специальный порошок Air-Flow в сочетании с водой и воздухом под давлением направляется на поверхность зуба, обеспечивая очищающий и полирующий эффект. Частички порошка на основе бикарбоната натрия имеют округлую форму, чтобы избежать повреждения эмали. Более того у компании EMS представлены порошки с различными вкусовыми добавками в зависимости от Ваших предпочтений, чтобы сделать процедуру еще приятнее. Если же Вы относитесь к группе пациентов, которые страдают аллергией на цитрусовые, и по этой причине избегали процедуры воздушно-абразивной полировки зубов, то именно для Вас у компании EMS существует порошок Air-Flow Classic без вкусовых добавок. Теперь и у Вас есть возможность достигнуть естественной белизны зубов без химических вмешательств.
Если у Вас есть проблема, по которой отказываетесь в проведении таких процедур: чувствительные десна, соблюдение бессолевой диеты, в таком случае рекомендуется использование менее абразивного порошка Air-Flow Soft на основе глицина.
Пациентам с ортодонтическими конструкциями необходимо регулярно проводить профессиональную чистку, потому что наличие в полости рта ортодонтических аппаратов и брекетов затрудняют качественный доступ зубной щетки ко всем поверхностям зубов, и только благодаря процедуре Air-Flow и порошку Air-Flow Soft будет достигнут качественный результат.
Рис. 5 До обработки воздушно-абразивным аппаратом и порошком Air-Flow Soft
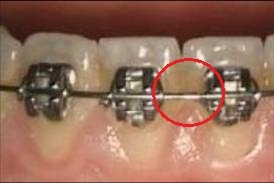
Рис. 6 После обработки воздушно-абразивным аппаратом и порошком Air-Flow Soft
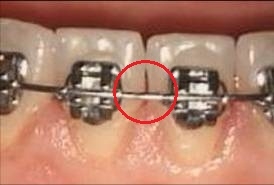
Очень важно иметь в виду, что у процедуры Air-Flow есть как показания, так и противопоказания.
Показания к проведению процедуры Air-Flow:


- Пищевой налет (чай, кофе, красное вино, кока-кола, зеленый чай, карри, растительные масла, ягоды, свекла, красители);
- Мягкий зубной налет;
- Пигментированный налет от приема лекарственных препаратов;
- Несъемная ортодонтическая конструкция;
Противопоказания к проведению процедуры Air-Flow:

- при заболеваниях дыхательной системы (бронхиальная астма) - есть угроза развития приступа затрудненного дыхания;
- хронические заболевания в стадии обострения;
- острые инфекционные заболевания, герпетический стоматит;
- эрозии, язвы, трещины в полости рта;
- венерические заболевания, туберкулез, гепатит, ВИЧ-инфекция.
Поддесневая поверхность корня зуба не должна оставаться без внимания, она тоже нуждается профилактике. Биопленка, образующаяся на поверхности корня в пародонтальных карманах, представляет собой симбиоз различных бактерий, защищенных снаружи и быстро размножающихся внутри, и является причиной обострения пародонтита – наиболее распространенной причины потери зубов. С помощью нового носика Perio и специального мелкодисперсного порошка Air-Flow Perio обеспечивается доступ в самые глубокие пародонтальные карманы со значительно большим комфортом по сравнению с ручными инструментами.
Рис. 7 Технология Perio-Flow
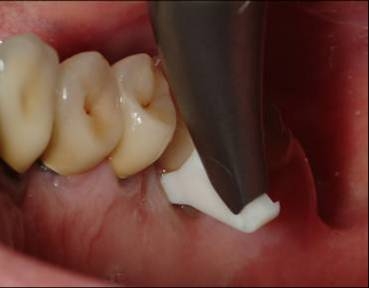
В результате такой процедуры объем патологических пародонтальных карманов сокращается и биопленка удаляется полностью (100%), (лазер позволяет удалить ее только на – 94%).
Пациентам с имплатнатами без регулярной профилактики грозит периимплантит – причина потери имплантата. Имплантаты имеют тенденцию аккумулировать больше зубного налета и камня, чем натуральные зубы, и требуют большего ухода. Научно доказано, что регулярная профилактика с использованием оригинальной технологии Air-Flow предотвращает периимплантит и его последствия, лечение которых требует больших затрат.
Наддесневый налет и поддесневый налет

Налет на ножке имплантата
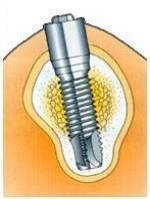
Важно понять, что зубные отложения могут стать как причиной возникновения, так и причиной обострения и прогрессирования заболеваний пародонта. Регулярно посещая врача гигиениста с целью профилактики заболеваний пародонта и поддержания здоровья полости рта, в первом случае вы сохраните здоровье полости рта, свежий запах изо рта, ясную улыбку, четкую дикцию.
Во втором случае, вы получите возможность отсрочить появление неприятного запаха изо рта, появление щелей между зубами, кровоточивости, подвижности зубов, необходимости проведения сложных пародонтолгических операций и изготовления сложных дорогостоящих протезов на очень долгий период. Очень важно находиться на диспансерном учете лицам, страдающим некоторыми общесоматическими заболеваниями, особенно диабетом.
Улыбка играет очень важную роль и в общении и самооценке. Чистка зубов с применением технологий Piezon и Air-Flow позволяет достичь самого высокого результат самым щадящим и эффективным методом.
Ваши зубы станут светлыми и блестящими, дыхание – легким и свежим, улыбка – открытой и молодой.

Во все времена здоровье зубов и десен неоспоримо связывалось с гигиеной полости рта, древние врачеватели утверждали, что человек здоров, пока здоровы его зубы. Учитывая высокую распространенность кариеса зубов, заболеваний пародонта, вполне понятно стремление современных стоматологов использовать все существующие методы профилактики для предупреждения стоматологических заболеваний и снижения интенсивности их течения. Одним из наиболее эффективных и вместе с тем наиболее простых и доступных мер профилактики этих заболеваний является правильный и эффективный уход за зубами, полостью рта в целом с использованием всего арсенала современных средств гигиены полости рта.
Профилактическое значение ухода за полостью рта не вызывает никакого сомнения, об этом убедительно свидетельствуют данные специального изучения стоматологического статуса в зависимости от уровня гигиены полости рта (Васина С.А., 1983; Федоров Ю.А., Леус П.А., 1993). Наглядным свидетельством профилактического значения гигиены полости рта являются исследования на добровольцах, у которых при исключении активных гигиенических мероприятий в присутствии углеводов в короткие сроки возникают множественные очаги деминерализации эмали (Fehr, 1970; Леонтьев В.К. с соавт., 1981), полностью исчезающие при последующем регулярном и тщательном уходе за зубами (Сунцов В.Г., 1986).
Рациональный уход за полостью рта является базовым методом профилактики и может носить характер этиологический, т.е. направленный на устранение причин заболеваний органов полости рта (микроорганизмов зубных отложений). Наличие фундаментальных знаний о причинах и развитии заболеваний является необходимой предпосылкой для разработки их первичной профилактики. Наиболее эффективными являются методы профилактики, воздействующие на причину заболеваний.
В данном учебном пособии представлены данные о теоретическом обосновании гигиены полости рта как базового метода профилактики основных стоматологических заболеваний, современных методах и средствах гигиены полости рта, рекомендации по их применению в зависимости от стоматологического статуса и возраста ребенка, подростка, взрослого.
Методическое пособие составлено в соответствии с типовой программой дисциплины стоматологии детского возраста и профилактики стоматологических заболеваний (МЗ МП РФ от 1996 г.) и в соответствии с требованиями государственного образовательного стандарта ВПО (2000).
ТЕОРЕТИЧЕСКОЕ ОБОСНОВАНИЕ ГИГИЕНЫ ПОЛОСТИ РТА
КАК БАЗОВОГО МЕТОДА ПРОФИЛАКТИКИ КАРИЕСА ЗУБОВ
И БОЛЕЗНЕЙ ПАРОДОНТА
Целенаправленная профилактика кариеса зубов и болезней пародонта требует отчетливого представления о причинах, вызывающих эти заболевания, факторах, способствующих их развитию и механизмах их взаимодействия.
Многочисленные данные литературы свидетельствуют о том, что зубной налет является одним из важных этиологических и патогенетических звеньев в развитии кариеса зубов. Начальное поражение кариесом возникает в местах, где создаются благоприятные условия для накопления зубного налета (ямках и фиссурах, на апроксимальных поверхностях и пришеечных областях).
Возникновение кариеса связано с микрофлорой зубного налета, среди которой ведущую роль играют стрептококки.
Неопровержимые доказательства существования этиологической роли микроорганизмов в возникновении кариеса зубов получены в экспериментах на гнотобиотических (безмикробных) животных, у которых кариес зубов не возникал, несмотря на длительное пребывание на кариесогенной диете (Orland F. et al., 1955; Keys P., 1960; Larsen R., Zipkin L., 1961; Fitzgerald L., 1963).
Введение внутрь гнотобиотическим белым крысам микрофлоры, выделенной из кариозных полостей животных, приводит при кариесогенной диете к столь же быстрому и интенсивному развитию кариеса зубов, как и у белых крыс, содержавшихся на кариесогенной диете в обычных условиях.
Наибольшее значение для развития патологии мягких тканей и повреждения зубов кариесом имеет стрептококк (Овруцкий Г.Д., Леонтьев В.К., 1986). Стрептококки легко могут переходить в споровое состояние и выходить из него. Для питания стрептококку достаточен минимальный набор питательных веществ. Он быстро размножается и обладает высокими кислотопродуцирующими свойствами. В неблагоприятных условиях для жизнедеятельности стрептококка его поверхностная мембрана набухает и утолщается, что является приспособительным защитным механизмом. Стрептококк легко приспосабливается к любому виду пищи и легко отвыкает от нее.
Наиболее выраженным кариесогенным потенциалом обладает Streptococcus mutans за счет присущих следующих свойств:
1. Образование колоний на зубах в форме зубной бляшки. Зубная бляшка плотно, за счет гликопротеинов, прилегает к поверхности зуба, имеет сетчатую структуру, наполненную микрофлорой и депонированными углеводами типа левана и декабрана. От полости рта зубная бляшка отграничена оболочкой из гликополисахаридов, не разрушающихся под влиянием амилазы слюны.
Такая форма существования микробов во рту целесообразна с позиций их жизнеобеспечения, т.к. легче обеспечиваются:
- а) процесс размножения
- б) защита от вредных воздействий
- в) осуществляется аккумуляция и депонирование пищи
2. Продукция (выработка) большого количества внеклеточных полисахаридов, которые обеспечивают адгезию бактерий друг с другом и поверхностью зуба, что ведет к росту и утолщению зубного налета.
3. Расщепление углеводов.
При приеме легкоферментируемых углеводов, особенно с низким молекулярным весом (глюкоза и сахароза), происходит два процесса: быстрый их метаболизм путем гликолиза с образованием органических кислот, преимущественно молочной кислоты. Происходит своеобразный "метаболический взрыв", когда кислотопродукция возрастает в 10-100 раз в течение 5-15 минут. При этом некоторая часть кислот проникает из бляшки в слюну, а основная часть остается в бляшке, диффундируя на поверхность эмали. Происходит снижение рН зубного налета до 4,4-5,0, тогда как возвращение к нормальным значениям происходит гораздо медленнее, иногда в течение 2 часов, особенно в области контакта между зубами.
Такое изменение концентрации водородных ионов представляет опасность для эмали, так как при величине рН ниже критического уров-ня (около 5,5) может происходить растворение кристаллов гидроксиа-патита в наименее устойчивых участках эмали. Кислоты проникают в подповерхностный слой эмали и вызывают его деминерализацию. Микропространства между кристаллами увеличиваются, что приводит к увеличению и усилению проницаемости эмали зуба. Именно проницаемости мы обязаны тем, что создаются идеальные условия для проникновения микроорганизмов в межпризменные пространства. То есть источник кислотообразования проникает внутрь эмали, образуя конусовидный очаг поражения.
На ранней стадии кариес представляет собой очаговую деминерализацию, возникающую вследствие изменения рН на поверхности эмали под зубным налетом. На этой стадии - "белого пятна" - патологический процесс обратим, и возможна реминерализация эмали зуба. При этом поверхностный слой эмали сохраняется как за счет притока минеральных веществ из разрушающихся ее слоев, так и за счет поступления веществ из окружающей зуб среды. Таким образом, при равновесии процессов де- и реминерализации кариес не вызывают. При преобладании процесса деминерализации возникает кариес в стадии белого пятна. На этом процесс может не остановиться, а послужить отправной точкой образования кариозного дефекта.
Второй более медленный процесс - образование полимеров глюкозы (левана, декстрана, других соединений), которые представляют депо углеводов (типа гликогена), запасаемых микрофлорой впрок для обеспечения жизнедеятельности между приемами пищи.
Таким образом, для возникновения кариеса зубов необходим этиологический фактор - кариесогенная микрофлора полости рта. Без нее ни при каких условиях кариес зубов возникнуть не может. При наличии кариесогенной микрофлоры развитие кариеса может произойти лишь при наличии определенных условий и факторов (звеньев патогенеза).
Для этого должен быть обеспечен прием легкоферментируемых углеводов и должна сформироваться зубная бляшка. Но и при этом условии кариес образуется не обязательно. В результате постоянной кислотопродукции должно произойти преобладание процессов деминерализации над реминерализацией. В этом случае кариес может развиться при низком уровне резистентности эмали зубов.
Пародонт - сложный морфофункциональный комплекс тканей, окружающий и удерживающий зуб в альвеоле. Все составляющие пародонт элементы (десна, периодонт, костная ткань альвеолы и цемент) тесно связаны в развитии и строении, что обеспечивает выполнение разнообразных и весьма сложных функций - барьерной, трофической, пластической, опорно-удерживающей и др.
По данным ВОЗ (1996), более 80% населения земного шара подвержено заболеваниям пародонта, приводящим к потере зубов, появлению в полости рта очагов хронической инфекции, снижению реактивности организма, микробной сенсибилизации и других расстройств.
Каковы причины, вызывающие заболевания пародонта?
Важную роль в возникновении воспалительных заболеваний пародонта (гингивиты, пародонтиты) играет зубной налет, причем наибольшее значение придают таким микроорганизмам зубного налета, как Str.sanguis, Bac.melonogenicus, Actinomyces viscosus и др.
В норме в полости рта содержится множество микроорганизмов, и они не оказывают патогенного действия. Кроме того, существует ряд механизмов защиты от возможного патогенного влияния зубного налета. Главную роль играет слюна, которая эффективно предупреждает избыточное скопление микроорганизмов в межзубных промежутках, в области зубодесневых соединений. Антимикробные компоненты слюны (лизоцим, b-лизины и т.д.) подавляют рост микроорганизмов и этим предупреждают их повреждающее воздействие на пародонт. Около наиболее уязвимых зон (зубодесневых бороздок) располагается мощная капиллярная сеть. В случае повышенного выделения микроорганизмами токсинов, ферментов и других повреждающих микробных факторов в эти участки активно выходят защитные клетки крови (лейкоциты) и ее компоненты, инактивирующие или разрушающие микробные клетки. Таким образом, процессы микробной инвазии и антимикробной защиты в норме достаточно сбалансированы.
В каких случаях нормальная микрофлора способна вызвать патологические изменения в пародонте? Очевидно, это происходит, когда микроорганизмы накапливаются в очень большом количестве и обычные местные защитные механизмы не способны нейтрализовать их токсическое и ферментативное действие, либо когда активность местных защитных сил недостаточна.
Скоплению зубного налет в межзубных промежутках и десневых бороздках способствуют:
- пришеечные кариозные дефекты
- неправильно наложенные пломбы
- отсутствие межзубных контактов
- аномалии расположения зубов в зубной дуге
- преобладание в рационе питания мягкой пищи
- большое содержание углеводов в питании
- изменение состава и свойств ротовой жидкости (уменьшение коли-чества и скорости слюноотделения, повышение вязкости слюны)
В свете современных представлений о патогенезе заболеваний пародонта (R.I. Jenco et al., 1990) можно выделить 4 этапа.
На первом этапе происходит колонизация бактерий, преимущественно Str.sanguis и Actinomyces, которые прочно прикрепляются к поверхности пелликулы. Затем происходит присоединение других микроорганизмов, что ведет к увеличению массы зубного налета в разных направлениях. Десневая жидкость, факторы роста и хемотаксиса способствуют миграции бактерий в десневую бороздку, где они прикрепляются к поверхности зуба, эпителию или другим микроорганизмам и могут противостоять току десневой жидкости.
В стадии инвазии целостные микроорганизмы или продукты их жизнедеятельности проникают в десну через эпителий десневой бороздки на разную глубину вплоть до поверхности альвеолярной кости.
III этап - разрушение тканей пародонта.
Микроорганизмы и продукты их жизнедеятельности приводят к разрушению тканей пародонта путем прямого токсического влияния подобного тому, которое оказывают экзотоксины или гистологические ферменты. Клеточные элементы десны повреждаются, токсины и ферменты микроорганизмов проникают внутрь мягких десневых структур, развивается острая воспалительная реакция. Патогенное действие микроорганизмов продолжается, и воспаление приобретает хроническое течение.
Как и любое воспаление, вызванное инфекционным агентом, воспаление тканей пародонта зависит не только от наличия микроорганизмов, но и от общего состояния всего организма. Остроту процесса, его клинико-морфологические особенности и исход воспаления определяет реактивность организма.
Наличие фундаментальных знаний о причинах и развитии заболеваний является необходимой предпосылкой для разработки эффективных методов их предупреждения.
Основными патогенными факторами для органов и тканей полости рта являются:
- микрофлора (без нее не возникает ни кариес, ни заболевания пародонта)
- мягкий зубной налет с продуктами жизнедеятельности микрофлоры, осадок слюны со сложными метаболическими процессами и зубной камень - то есть поверхностные образования на зубах;
- остатки пищи и, в первую очередь, углеводистой пищи в полости рта.
Микрофлора полости рта в основном представлена сапрофитами (Ребреева Л.Н., Кускова В.Ф., 1967). Они появляются с первым вздохом новорожденного при прохождении родовых путей. Многие ученые склонны относить микрофлору к условнопатогенной. Переход ее в патогенные формы осуществляется в результате неблагоприятных условий функционирования ротовой полости. Микрофлора полости рта представлена тремя основными видами: бактерии, бациллы, грибки. Бактерии очень неприхотливы к условиям существования. Современный человек принимает пищу 3-4 раза в сутки, в таком же режиме функционируют микроорганизмы. Кроме того, микроорганизмы в перерывах между приемами пищи используют для своей жизнедеятельности остатки пищи, которые задерживаются во рту при наличии ретенционных пунктов, недостаточного самоочищения полости рта и неудовлетворительной личной гигиене.
В возникновении и особенно развитии кариеса зубов и болезней пародонта существенная роль отводится поверхностным образованиям на зубах. В разработке этиопатогенетической профилактики стоматологических заболеваний необходимо учитывать особенности этих образований, их физиологическое и патогенетическое воздействие на органы полости рта.
На поверхности зуба имеются кутикула, пелликула, а также зубная бляшка, зубной налет и зубной камень.
Кутикула, или рецидивированный эпителий эмалевого органа, теряется вскоре после прорезывания, поэтому существенной роли в физиологии зубов не играет.
Пелликула - это приобретенная тонкая органическая пленка, которая образуется из гликопротеидов слюны на поверхности зуба после его прорезывания. Первое упоминание о пелликуле отмечено в работе W.U. Armstong, A.F. Hauward (1968). Пелликула свободна от бактерий, является бесструктурным образованием, плотно фиксированным на поверхности зуба, она не стирается при жевании, при гигиенической чистке зубной щеткой и может быть удалена лишь с помощью сильных абразивов (Леонтьев В.К., Петрович Ю.А., 1976).
Пелликула состоит из:
- белков (промин, глютаминовая кислота)
- сахаров (глюкоза, манноза, галактоза)
- аминосахаров
Толщина пелликулы от 1 до 10 мкм. В полости рта при контакте зуба со слюной она может образоваться за 20-30 минут. Пелликулу трудно выявить невооруженным глазом, на ее поверхности быстро колонизируют бактерии, и образуется зубная бляшка. Под воздействием красителей, на-пример, эритрозина, она приобретает яркокрасный цвет. Окрашивание пелликулы может произойти под действием хромогенных бактерий, курения, ряда лекарственных веществ и т.д.
Пелликула имеет большое значение в процессах диффузии и проницаемости в поверхностном слое эмали, в защите зубов от воздействия растворяющих агентов. Она придает эмали избирательную проницаемость. Эта биологическая мембрана может регулировать диффузию различных растворов из слюны в эмаль или из эмали в слюну.
Зубная бляшка - плотное образование, которое расположено над пелликулой и состоит из микроорганизмов, расположенных внутри матрицы, которая образуется за счет белков, полисахаридов, липидов и некоторых неорганических веществ (кальция, фосфатов, магния, калия, натрия и др.).
Зубная бляшка накапливается вскоре после чистки зубов путем адсорбции микроорганизмов на поверхности эмали и растет за счет постоянного наслаивания новых бактерий. По мере роста налета начинает преобладать анаэробная флора.
Именно в зубной бляшке происходит активная жизнедеятельность микроорганизмов, сопровождаемая кислотообразованием, ферментативной активностью и другими процессами метаболизма микроорганизмов.
В настоящее время большинство исследователей пришло к согласованному мнению, что в возникновении кариеса и воспалительных заболеваний пародонта важнейшая роль принадлежит зубной бляшке.
Бляшка обладает пористой структурой, что позволяет питательным веществам свободно проникать в глубокие ее слои. Это легкоферментируемые углеводы (сахароза, фруктоза, глюкоза и др.).
Чаще всего зубная бляшка располагается над десной, в пришеечной области, в фиссурах. Налет на 80-85% состоит из воды. Из минеральных компонентов преобладают кальций, фосфаты, фториды.

Мы перезвоним – для Вас звонок бесплатный! Напишите свои имя и номер телефона, чтобы мы могли связаться с Вами.
Будем рады помочь Вам!
Рекомендуемые статьи

Кариес — патологический процесс, который состоит в разрушении твердых тканей зуба. Это одно из самых распространенных заболеваний полости рта у детей и взрослых. Несмотря на многообразие эффективных методов лечения кариеса и восстановления нормальной формы зубов, лучше предупреждать их разрушение. В основе профилактики кариеса лежит борьба с основными причинами его появления.
Почему возникает кариес
Главной причиной возникновения кариеса является жизнедеятельность микроорганизмов, но профилактика заболеваний зубов в основном направлена не на борьбу с ними. В полости рта человека обитает множество бактерий, и их численность уже через 2–4 часа после чистки зубов может достигать миллиона. Они находятся на поверхности зубов и могут негативно влиять на эмаль. Особого внимания заслуживают некоторые виды стрептококков. Эти микроорганизмы — часть нормальной микрофлоры, и при отсутствии факторов, ослабляющих защитные силы организма, кариес не развивается.
Если бактерии получают благоприятные условия для активного размножения, их становится больше. В результате их жизнедеятельности вырабатывается органическая кислота, которая буквально растворяет участки эмали. Под благоприятными условиями мы понимаем несколько особенностей: хорошая питательная среда для микроорганизмов, снижение местных или общих защитных сил, которые борются со стрептококками, или сочетание этих факторов.
Факторы, провоцирующие размножение кариесогенных бактерий:
- наследственная предрасположенность. Тонкая эмаль со слабой структурой может быть унаследована от родителей. В этом случае ткани хуже противостоят воздействию кислот, а кариес может развиваться уже с раннего возраста;
- истончение эмали, связанное с нарушением минерального обмена или нехваткой минералов. Основные причины — диеты или скудный рацион, заболевания ЖКТ, при которых питательные вещества хуже усваиваются;
- повышенная вязкость слюны. При недостаточной текучести слюны, поверхность эмали не омывается должным образом, налет остается и быстро скапливается на зубах. Изменение вязкости и состава слюны может быть связано с системными заболеваниями, инфекциями, эндокринными нарушениями и др.;
- скученность зубов, дефекты прикуса. Плотное прилегание зубов друг к другу затрудняет гигиену, на контактных поверхностях и возле них скапливается большое количество зубного налета и остатков пищи;
- отсутствие гигиены или неправильная гигиена, употребление сладкой, вязкой пищи;
- особенности трудовой деятельности: работа на вредном производстве, связанная с вдыханием паров кислот;
- сколы и трещины зубов: обнаженный участок эмали и неровная поверхность более подвержены вредному воздействию.
Причина развития кариеса одна, а механизмов развития множество. Поэтому так важно следить за общим состоянием здоровья, чтобы предупредить заболевания полости рта. Впрочем, есть несколько специфических методов профилактики кариеса.
Гигиена полости рта
Самая распространенная причина кариеса — недостаточная гигиена полости рта. Профилактика и лечение кариеса зубов начинаются с удаления мягкого налета, ведь он является питательной средой для бактерий. Рекомендации, соблюдение которых существенно снижает риск разрушения эмали:
При выборе зубной пасты стоит учитывать несколько условий: крупные абразивные частицы в составе противопоказаны людям с истонченной, поврежденной эмалью, трещинами. Даже при хорошем здоровье полости рта увлекаться абразивными пастами не стоит. Пасты с высоким содержанием фтора могут быть полезны в профилактике, но их использование допускается только взрослыми.
Средства профилактики
Общие средства профилактики кариеса, такие как зубные пасты с содержанием фтора и кальция, зубные нити с фторидами, могут использоваться практически без ограничений. Даже флюороз не всегда является противопоказанием к использованию таких средств. Если у пациента есть сопутствующие заболевания полости рта, стоматолог может порекомендовать специфические меры домашней профилактики. Например, при хронических воспалительных заболеваниях слизистых оболочек и/или десен может применяться ополаскиватель для полости рта с антибактериальными компонентами.
Профессиональные процедуры
Профессиональная чистка зубов показана абсолютно каждому человеку. При хорошем исходном состоянии полости рта чистка проводится дважды в год в профилактических целях. Если пациент носит ортодонтические конструкции или имеет склонность к образованию большого количества пигментированного налета в связи с употреблением чая, кофе, курением, может быть рекомендовано проходить процедуру 3 раза в год.
Выбор метода чистки определяется индивидуально. Air Flow — методика, которая отлично зарекомендовала себя как способ удаления мягкого зубного налета. Очищение поверхности эмали проводится путем струйной обработки смесью воздуха, воды и мягкого абразива. Ультразвуковая чистка используется для удаления твердых отложений — зубных камней. Если имеют место крупные поддесневые камни, могут быть использованы и другие методы.
Завершающим этапом любой чистки выступает полировка. Гладкая поверхность эмали менее подвержена скоплению налета, что также служит условием предупреждения заболевания.
Современные методы профилактики кариеса предусматривают своевременное восстановление минерального баланса твердых тканей зуба. Реминерализирующая терапия может быть завершающим этапом профессиональной гигиены или использоваться как самостоятельный метод. В случае кариеса на стадии белого пятна, врач восстанавливает поврежденный участок эмали отдельно. Используются и профилактические средства для всех зубов, чтобы насытить эмаль кальцием и фтором, например, фторлак, гель в каппах и пр. Дополнительную фторизацию можно проводить и дома, но важно проконсультироваться со стоматологом на предмет выбора средств и способа их применения.
К кабинетным профилактическим процедурам также относят герметизацию фиссур — естественных углублений на жевательной поверхности зубов. У некоторых людей фиссуры имеют каплеобразный вид. Через узкое отверстие частицы пищи попадают внутрь углубления, а вычистить их оттуда очень сложно. Это повышает риск развития кариеса. Механическое запечатывание специальным стоматологическим герметиком позволяет исключить такие риски. Герметизацию применяют в детской и во взрослой стоматологии, разница состоит только в составах для процедуры.
Правила питания
Одним из способов профилактики кариеса является правильное питание. Стоматологи дают следующие общие рекомендации:
- ограничение употребления сладостей. Лучше заменить кондитерские изделия и шоколад, сухофруктами, медом; газировку — компотами. Важно знать меру и не употреблять углеводов слишком много, а после каждого приема такой пищи полоскать рот;
- сбалансированный рацион. Чтобы твердые ткани зуба могли получать нужное количество минералов, в меню должны быть кисломолочные продукты, сыр, свежая зелень, орехи, мясо, нежирная рыба;
- употребление твердых продуктов. Яблоки, морковь, другие жесткие свежие овощи и фрукты не только полезны, но и механически чистят эмаль, стимулируют кровообращение в деснах, что способствует поддержанию здоровья полости рта;
- внимательное отношение к температуре блюд и напитков. Лучше не употреблять экстремально горячие или холодные продукты, а в особенности не чередовать их. В противном случае эмаль может не выдержать — покрыться микротрещинами, а это способствует скоплению налета и размножению бактерий;
- осторожное употребление твердой пищи. Орехи и другую крайне жесткую пищу лучше есть аккуратно, следить, чтобы частицы не застревали в межзубных промежутках и фиссурах.
Профилактические осмотры
Самый надежный метод профилактики кариеса — регулярные визиты к стоматологу. При отсутствии проблем в полости рта, можно обращаться только к гигиенисту. Кроме того, удобно сочетать осмотр с профессиональной чисткой зубов. Осмотры проводятся с той же периодичностью — дважды в год.
Почему это важно? Заметить кариес невооруженным взглядом зачастую можно только тогда, когда уже образовалась небольшая кариозная полость или появилась повышенная чувствительность зуба. На стадии белого пятна или небольшой темной точки патологический процесс просто невиден, особенно если поражены зубы боковой группы. Сложно увидеть начинающийся кариес и на внутренней стороне резцов.
Кариес на начальной стадии может быть вылечен без бормашины: меловое пятно можно ликвидировать путем проведения реминерализирующей терапии или методом Icon, а поверхностное поражение — устранить с наименьшими потерями собственных тканей зуба. Именно поэтому стоит показываться стоматологу каждые 6 месяцев, он своевременно выявит и быстро устранит возможные нарушения.
Дожидаться планового осмотра не нужно, если появились следующие симптомы:
- повышенная чувствительность одного или нескольких зубов;
- зубная боль любого характера и интенсивности;
- кровоточивость десен;
- заметные изменения цвета эмали.
Посещать стоматологов других направлений (ортодонта, ортопеда, хирурга, пародонтолога) необходимо при наличии определенных заболеваний. Нужно скорректировать прикус и положение зубов при соответствующих нарушениях и дефектах, вовремя лечить воспалительные заболевания десен и пародонтоз. Также следует своевременно заменять пломбы и ортопедические конструкции.
Дети должны посещать дантиста чаще — до четырех раз в год. Это связано с тем, что эмаль детских зубов тоньше, а патологические процессы развиваются стремительно.
Роль средств гигиены в предупреждении кариеса и заболеваний пародонта у лиц молодого возраста
Журнал: Российская стоматология. 2016;9(4): 51-53





Стоматологическое здоровье населения в XXI веке предполагает предупреждение и контроль за развитием воспалительных заболеваний пародонта благодаря усовершенствованию коммунальных методов профилактики на основе развития личных методов стоматологической гигиены и просвещения [1, 2].
В настоящее время общепризнана ведущая роль микрофлоры в этиологии и патогенезе воспалительных и деструктивных процессов в пародонте. Главными пусковыми механизмами являются продукты жизнедеятельности микроорганизмов — токсины и протеолитические ферменты, которые не только оказывают прямое повреждающее действие на ткани, но и опосредованно инициируют эндогенные механизмы воспаления [3].
Развитие заболеваний пародонта находится в прямой зависимости от количества зубного налета и общей микробной обсемененности полости рта и в обратной зависимости от эффективности гигиенических мероприятий [4, 5].
Повышенная чувствительность зубов является серьезной проблемой, не только медицинской, но и социальной, сопровождает заболевания пародонта при обнажении шеек зубов и рецессии десны. Это одно из наиболее распространенных болезненных состояний, создающее ощущение дискомфорта в полости рта и нарушающее ее функции. Количество пациентов, предъявляющих жалобы на повышенную чувствительность зубов, увеличивается с каждым днем. Повышенная чувствительность зубов отмечается у 67% взрослого населения России. Наиболее частой причиной гиперестезии является рецессия десны. У пациентов с заболеваниями пародонта в результате неизбежного оголения корня зуба повышенная чувствительность зубов отмечается в 72—98% случаев [6, 7].
Материал и методы
В исследовании приняли участие 36 человек в возрасте 20 лет. На предварительном этапе всем пациентам проводился инструментальный осмотр полости рта, определение гигиенических пародонтальных индексов. В слюне выявили количество α-амилазы, кислотную активность.
Для оценки эффективности зубной пасты был выбран ряд критериев.
Очищающая функция определялась по упрощенному индексу гигиены полости рта (УИГР) OHI-S (Грина—Вермиллиона), который позволяет раздельно оценить количество зубного налета и зубного камня до исследования и через 10 дней после начала использования пасты, а также на отдаленных сроках исследования (через 3 мес).
Оценку зубного налета проводили с помощью окрашивающего раствора (Шиллера—Писарева) на вестибулярной поверхности зубов 1.6, 1.1, 2.6 и язычной поверхности зубов 3.6, 4.1, 4.6. Для интерпретации полученных данных использовали общепринятые коды и критерии оценки.
Вычисления проводили по формулам:
ИЗН (DI-S) = сумма баллов/6;
ИЗК (SI-S) = сумма баллов/6;
ИГР (OHI-S) = ИЗН (DI-S) + ИЗК (SI-S).
Кислотная активность зубного налета определялась колориметрическим способом по изменению окраски индикатора метиленового красного от желтой при рН >6,0 до красной при рН от 4,5 до 6,0. Метод применялся не менее чем через час после приема пищи: пациенту предлагали полоскать рот в течение 2 мин 1% раствором глюкозы, которая ускоряет процесс гликолиза в зубном налете. Затем на поверхность зубов с помощью пипетки или тампона наносят 0,1% раствор метиленового красного. При этом зубной налет желтого или розового цвета считали некариесогенным, налет же красного цвета позволял предположить высокую степень риска возникновения кариеса.
Также оценивалось влияние зубной пасты на признаки воспаления десны — путем проведения пробы Шиллера—Писарева, определения индекса кровоточивости и субъективных ощущений пациента.
Проба Шиллера—Писарева основана на прижизненной окраске гликогена раствором Люголя, количество которого при воспалении увеличивается. Для характеристики воспаления использовали специально разработанную градацию по цветовой маркировке: проба оценивалась как отрицательная, если десна окрашивалась в соломенно-желтый цвет; как слабоположительная — при окрашивании в светло-коричневый цвет; как положительная — при окрашивании в темно-бурый цвет [8, 9].
Динамика кровоточивости десны как фактора воспалительного процесса определялась по индексу Мюллемана—Коуэлла (Muhlemann—Cowell) — путем выявления степени кровоточивости десневой борозды при зондировании или при давлении на зубной сосочек. Для оценки использовалась следующая шкала: 0 — кровоточивость после исследования отсутствует; 1 балл и более — кровоточивость появляется не раньше, чем через 30 с; 2 балла — кровоточивость возникает или сразу после проведения исследования или в пределах 30 с; 3 балла — кровоточивость отмечается при приеме пищи или чистке зубов. При этом полученные значения интерпретировались по следующим критериям: 0,1—1,0 — легкое воспаление, 1,1—2 — среднее воспаление, 2,1—3 — тяжелая степень воспаления [8, 9].
У 34 (94%) пациентов, участвовавших в исследовании, определяли кариесогенность зубного налета с применением метиленового красного. В результате исследования после регулярного использования зубной пасты Innova Sensitive не менее 2 раз в сутки в 78% случаев получили снижение данного показателя. Все пациенты с полученным результатом имели хороший уровень гигиены после начала исследования.
Сохранение высоких показателей гигиенического состояния полости рта через 3 мес диагностировано у 75% пациентов.
В ходе исследования все пациенты отметили хорошие органолептические свойства и переносимость зубной пасты. За период исследования не выявлено случаев местнораздражающего и аллергизирующего действия, связанных с применением зубной пасты, что говорит о высокой степени безопасности и доступности в применении.
Читайте также:
- Этика служебных отношений мужчины и женщины реферат
- Состав судейской коллегии по плаванию реферат
- Инновационные технологии в образовании реферат
- Об адресате текста сообщается в a аннотации b реферат c конспект d тезисах
- Понятие о психике психика животных и человека функции психики формы проявления психики реферат

