Ресурсное обеспечение медицинской помощи реферат
Обновлено: 05.07.2024
Актуальность данной темы обосновывается развитием рыночных отношений в сфере здравоохранения и необходимостью поиска новых стратегий функционирования и развития лечебно-профилактических учреждений на рынке медицинских услуг. Статья посвящена проблеме повышения конкурентоспособности медицинских организаций на основе ресурсного обеспечения предоставляемых ими услуг. Для этой цели предлагается рассматривать ресурсное обеспечение как процесс и сформировать в медицинских организациях систему управления этим процессом. На основе обобщения существующих подходов определена экономическая сущность ресурсного обеспечения и предложено авторское определение данного понятия. Представлены этапы ресурсного обеспечения медицинских услуг. Определены подходы к построению системы управления ресурсным обеспечением услуг, оказываемых медицинскими организациями. Сформулированы задачи этой системы и алгоритм ее действия. Сделан вывод, что новое состояние системы управления ресурсным обеспечением должно обеспечивать улучшение показателей по приоритетному направлению оценки ресурсного обеспечения в системе "результативность-эффективность-конкурентность". Обсуждаются основные направления совершенствования ресурсного обеспечения медицинских услуг с целью повышения качества медицинской помощи.

1. Бадаев Ф.И. Научные основы организации и управления производственной деятельностью и ресурсами многопрофильных больниц : автореф. дис. . д.м.н. : спец. 14.00.33. - М., 2005. - 42 с.
2. Бергман А.В. Ресурсное обеспечение муниципального здравоохранения в условиях перехода к рыночной экономике : автореф. дис. . к.м.н. : спец. 14.00.33 / НИИ соц. гигиены, экономики и упр. здравоохранением им. Н.А. Семашко РАМН. - М., 1995. - 25 с.
3. Вялков А.И., Райзберг Б.А., Шиленко Ю.В. Управление и экономика здравоохранения. - 3-е изд., доп. - М. : ГЭОТАР-Медиа, 2009. - 658 с.
4. Коржова Г.А. Особенности формирования сервисного окружения медицинских услуг : автореф. дис. . канд. экон. наук : спец. 08.00.05 / Самар. гос. экон. ун-т. - Самара, 2009. - 21 с.
5. Куликов А.Ю. Ценообразование и эластичность спроса на медицинские услуги // Экономика здравоохранения. - 2010. - № 147. - С. 44-46.
6. Попова Г.В. Методические основы оценки и оптимизации ресурсного обеспечения учреждений здравоохранения на основе модели бюджетирования // ФЭС: Финансы. Экономика. Стратегия. - 2010. - № 3. - С. 7-13.
В постиндустриальной экономике ведущим критерием экономического прогресса рассматривается здоровье. Здоровье населения, а также мероприятия по его восстановлению, сохранению и укреплению рассматриваются в качестве одного из важнейших факторов, определяющих возможности экономического роста и размер национального богатства страны [3]. Развитие рыночных отношений позволило активизировать предпринимательскую деятельность в здравоохранении.
Современная рыночная экономика, основанная на принципах свободного предпринимательства и ценообразования, многообразия форм собственности на ресурсы и ограниченного вмешательства государства в экономическую деятельность, породила качественно новые отношения между хозяйствующими субъектами в сфере здравоохранения. Потребность в охране, поддержании и восстановления здоровья реализуется посредством предоставления медицинских услуг. Дифференциация источников финансирования в сочетании с социальной значимостью услуг здравоохранения актуализирует вопрос о необходимом и достаточном объеме их предоставления [5]. Решение данного вопроса во многом осложняется как опережающим развитием сферы услуг, изменяющей факторы потребительского спроса, так и специфичностью характеристик самих медицинских услуг.
В настоящее время отрасль здравоохранения в России развивается под воздействием как государственного, так и рыночного механизмов, при этом рынок платных медицинских услуг развивается очень активно. Конкуренция производителей медицинских услуг, имущественное расслоение российского населения, лежащее во многом в основе сегментации рынка медицинских услуг, решение задач повышения качества медицинского обслуживания населения - все это обостряет проблему эффективного и рационального привлечения и использования лечебно-профилактическими учреждениями различного рода ресурсов - финансовых, материальных, трудовых и информационных и пр.
В этих условиях исследование сущности, факторов и методов ресурсного обеспечения медицинских услуг и подходов к оценке его эффективности приобретает не только теоретическое, но и большое практическое значение. Возникла настоятельная необходимость в создании для лечебно-профилактических учреждений, в том числе частных, новых методических рекомендаций, учитывающих важнейшие тенденции развития постиндустриальной экономики, а также особенности реальных условий рыночных отношений в сфере российского здравоохранения.
Как показали исследования, значение ресурсов для предприятий и организаций проявляется в трех аспектах: в наличии прямой зависимости между ресурсами и результативностью деятельности предприятия (организации); в достижении эффективности деятельности посредством решения задачи рационального использования имеющихся ресурсов, которое выражается, в частности, в выборе дающих максимальных результат направлений их применения; в получении и наращивании конкурентных преимуществ на соответствующем рынке или его сегменте. Отличительные признаки медицинских услуг, а также организационно-экономические особенности их оказания обусловливают особые требования к используемым ресурсам.

Рис. 1. Этапы ресурсного обеспечения услуг медицинских организаций.
Как показало изучение практики функционирования медицинских организаций, успешность деятельности частных ЛПУ по формированию системы управления ресурсным обеспечением медицинских услуг во многом определяется состоянием организационно-экономического механизма, в котором ведущая роль в настоящее время принадлежит качеству планирования и финансирования, состоянию аналитической деятельности, составу и уровню компетенции руководящего персонала [1]. Именно указанные факторы с учетом особенностей оказываемых услуг определяют набор технологий, с помощью которых медицинская организация может оценивать свое текущее положение, включая состояние ресурсного обеспечения, и вырабатывать результативные стратегии будущего развития. Отсюда в соответствии с задачами исследования под системой управления ресурсным обеспечением на исходном этапе понимается существующая система управления медицинской организацией, включающая в себя организационную структуру и совокупность связывающих отдельные ее звенья потоки финансовых, материальных и информационных ресурсов.
В общем виде система управления ресурсным обеспечением решает следующие задачи:
- определение уровня конкурентоспособности основных видов оказываемых медицинских услуг, медицинской организации в целом;
- оценка структуры, динамики ресурсов медицинской организации;
- анализ эффективности использования ресурсов, в том числе потерь экономических ресурсов на предприятии;
- выбор основной стратегии и тактики ресурсного обеспечения;
- планирование развития ресурсного обеспечения медицинской организации с учетом выбранных перспективных целей и доступности ресурсов;
- осуществление запланированных мероприятий, связанных с развитием ресурсного обеспечения медицинской организации.
Под формированием системы управления ресурсным обеспечением медицинских услуг в работе понимается комплекс процессов планирования, организации, контроля, характеризующихся набором организационно-экономических взаимосвязей и взаимодействий, призванных решать вопросы развития ресурсного обеспечения в соответствии с приоритетами и задачами данной медицинской организации. Планирование предусматривает целеполагание и определение проблем, связанных с величиной, структурой и эффективностью ресурсного обеспечения медицинской организации. На организационном этапе конкретизируются задачи, разрабатываются и реализуются мероприятия по организации процесса ресурсного обеспечения реализуемых организацией медицинских услуг. Процесс контроля включает проверку степени достижения поставленных целей, достоверности полученных результатов, а также выявление проблем, требующих корректировки системы управления ресурсным обеспечением.
Решение задачи формирования и развития системы управления ресурсным обеспечением в современных частных медицинских организациях может быть представлено в виде следующего алгоритма:
- выявление проблемы ресурсного обеспечения медицинской организации и оценка актуальности этой проблемы;
- определение ведущих факторов и разработка способов решения проблемы;
- анализ структуры существующей системы управления ресурсным обеспечением и определение элементов, ограничивающих получение необходимых результатов (успешной циклической реализации этапов ресурсного обеспечения);
- оценка степени влияния ограничивающих элементов на достижение требуемого состояния ресурсного обеспечения и расстановка приоритетов;
- построение набора альтернативных вариантов преобразования системы управления ресурсным обеспечением, позволяющих достичь его уровня, соответствующего критериям результативности, эффективности и конкурентности,
- выбор альтернативного варианта для реализации в соответствии с расставленными приоритетами;
- преобразование системы управления ресурсным обеспечением;
- оценка полученных результатов.
Выбирают такие экономико-управленческие решения, которые являются лучшими по комплексу показателей для реальных условий с учетом экономических, социальных, юридических, политических и др. аспектов. Решение (выбранный альтернативный вариант) устанавливает, каким образом будет заполнен промежуток между существующим и планируемым состоянием системы. Новое состояние системы управления ресурсным обеспечением должно обеспечивать улучшение показателей по приоритетному направлению оценки ресурсного обеспечения (табл. 1).
Таблица 1 - Система оценочных показателей ресурсного обеспечения услуг медицинских организаций
Направление оценки
Показатели оценки, сгруппированные по объекту
Результативность составляющих ресурсного обеспечения
- Текущее состояние составляющих ресурсного обеспечения.
- Анализ движения составляющих ресурсного обеспечения.
- Обеспеченность планируемого объема услуг в медицинской организации
Эффективность использования составляющих ресурсного обеспечения
- Отдача от составляющих ресурсного обеспечения (например, фондоотдача, производительность труда и пр.).
- Загрузка составляющих ресурсного обеспечения (например, коэффициент загрузки коечного фонда, непроизводительные затраты рабочего времени и пр.).
- Рентабельность
Конкурентность составляющих ресурсного обеспечения
- Текущее состояние составляющих ресурсного обеспечения в сравнении с конкурентами.
- Объем и динамика спроса на обеспечиваемые составляющими ресурсного обеспечения услуги.
- Удовлетворенность покупателя обеспечиваемыми составляющими ресурсного обеспечения услугами
Обобщение результатов зарубежных и российских исследований позволило выделить два направления совершенствования ресурсного обеспечения медицинских услуг с целью повышения качества медицинской помощи. Первое направление связано с перераспределением ресурсов (экономических, кадровых, материально-хозяйственных, информационных и др.) и объемов деятельности между различными видами служб и секторов медицинской помощи населению в сторону амбулаторно-поликлинического звена. Предлагается опережающее развитие стационарозамещающих структур, таких как дневные стационары, стационары на дому, специализированные центры (подразделения) амбулаторной хирургии для оказания госпитальной помощи (по некоторым оценкам, до 30% оперативных вмешательств), а также активизация профилактического и эколого-гигиенического направлений деятельности учреждений здравоохранения и центров Госсанэпиднадзора, центров (подразделений) здоровья и профилактики болезней.
Второе направление предполагает повышение эффективности используемых ресурсов:
- оптимизации коечного фонда на основе перераспределения его мощности на различных уровнях (от федерального до отдельных учреждений и их подразделений), а также дифференциация коечного фонда с учетом особенностей и характера лечебно-диагностического процесса с целью увеличения числа дней работы и оборота койки благодаря сокращению времени ее простоя и продолжительности лечения;
- оптимизация численности медицинского персонала различных уровней и специальностей путем более эффективного их распределения по типам и профилям служб, учреждений (подразделений), в том числе расширения системы врачей общей практики и увеличения доли врачей первичного звена медико-санитарной помощи;
- более широкое внедрение ресурсосберегающих технологий диагностики и лечения;
- использование передовых информационно-управленческих технологий.
Таким образом, ресурсное обеспечение предоставляемых медицинской организацией услуг является основой ее хозяйственной деятельности. Управление ресурсным обеспечением медицинских услуг в современных условиях позволяет сделать процесс использования вмененных ресурсов более рациональным, ориентированным на повышение результативности, эффективности деятельности медицинской организации, а также усиление ее конкурентоспособности. Формирование системы управления ресурсным обеспечением медицинских услуг позволяет поддерживать его в соответствующем состоянии либо переводить в качественно и количественно новое состояние.
В современном представлении качество медицинской помощи - это совокупность характеристик услуги, которая не только соответствует технологическим стандартам и ожиданиям пациентов, но и обеспечивает скрытые их потребности в медицинской помощи.
Контроль - это процесс, обеспечивающий достижение целей организации. Существует несколько классификаций видов контроля медицинской деятельности, ее объемов и качества.
В зависимости от этапов управления процессом (временной характеристики) выделяют следующие виды контроля: предварительный, текущий и заключительный.
Предварительный контроль предусматривает создание определенных правил, протоколов до начала работ. Он затрагивает три основные сферы организации: персонал, материалы и финансы. Предварительный контроль на уровне персонала включает осуществление продуманной системы найма на работу, дополнительного обучения и последующего повышения квалификации. Предварительный контроль используемых ресурсов означает установление организацией стандартов качества и проведение проверок на соответствие им поступающих материалов. Бюджет, определяя лимиты денежных затрат, должен гарантировать в будущем необходимый объем средств.
Текущий контроль осуществляется непосредственно в ходе проведения работ. Обратная связь при таком виде контроля используется для оперативного решения возникающих проблем.
Заключительный контроль проводится после завершения работы, что не позволяет отреагировать на выявленные проблемы в момент их появления. Однако у заключительного контроля есть две важные функции: воздействие на планирование для предупреждения новых проблем и формирование мотивации.
Особенностью концепции непрерывного повышения качества является отказ от заключительного контроля как ненужного при условии правильного осуществления всех этапов процесса. Однако в сферах деятельности, тесно связанных с обеспечением безопасности, здоровья и жизнедеятельности человека, заключительный контроль может быть весьма необходим и целесообразен.
Независимо от вида контроля в процедуре его всегда заключены три этапа деятельности:
создание стандарта и выработка требований и критериев должной работы;
сопоставление с выработанными стандартами и критериями реальных результатов;
принятие решения о необходимых действиях по итогам контроля.
2. Пути оценки качества медицинской помощи как способы его достижения
Лицензия - юридическое (государственное) разрешение на осуществление определенных видов деятельности и услуг, выданное конкретным медицинским учреждениям и юридическим лицам. Основная цель лицензирования - определение возможности и адекватности выполнения функций и видов деятельности учреждений и отдельных лиц уровню ресурсно-профессионального обеспечения (медицинский персонал, материально-техническое оснащение, финансирование).
Лицензирование осуществляет лицензионная комиссия, образованная органами местной, исполнительной власти соответствующего уровня. В состав комиссии входят представители органов управления здравоохранением, медицинских профессиональных ассоциаций, общественных организаций или объединений, высших медицинских учебных заведений, а также ведущие специалисты различных медицинских учреждений системы здравоохранения.
Для проведения лицензирования лечебно-профилактических учреждений лицензионные комиссии формируют группы экспертов по профессиональным профилям и направлениям.
В настоящее время существует правовая и организационная технология проведения лицензирования.
Аккредитация - система оценки качества организационных процессов и их исполнения внешними структурами (инспекциями) на основе установленных стандартов. Основная цель аккредитации - определить соответствие организационных и технологических процессов в организации установленным стандартам, помочь организации в улучшении деятельности, дать соответствующие рекомендации.
Первые ранние модели аккредитации (США) рассматривали, в основном, организационные процессы как основное средство обеспечения качества клинической практики. Например, создание организации врачей и хирургов, имеющих привилегию практиковать в госпитале, для ограничения штата врачей и хирургов, установление правил, положений и политики, регулирующих работу профессионалов-врачей и так далее.
В 1980-90 годах произошли изменения во взглядах на причины последствий и результатов процессов, были введены стандарты и сделан больший уклон в сторону технологического процесса оказания медицинской помощи и его результата. С введением требований непрерывного повышения качества медицинской помощи система аккредитации изменила подходы к оценке качества в сторону увеличения внимания пациенту (гарантий, прав пациентов, взаимосвязи процессов и результатов).
Последние рекомендации по организации аккредитации: меньше внимания уделять внутренним задачам организации; стремиться к созданию комплексных систем обслуживания пациентов; менять стандарты с учетом клинической практики; учитывать вклад клинической практики в организационную структуру системы здравоохранения и др.
В отдельных регионах России имеется опыт единой оценки деятельности лечебно-профилактического учреждения. Так, в Курганской области используется единый технологический стандарт по результатам лицензирования и аккредитации центральных районных больниц: определено 5 уровней, соответствующие показатели комплексной оценки качества и эффективности и оценочные шкалы (от отлично до неудовлетворительно).
Сложившаяся система аккредитации государственных и муниципальных медицинских учреждений направлена, как и лицензирование, преимущественно на структурно-ресурсный компонент системы качества.
Экспертному контролю обязательно подлежат:
случаи летальных исходов;
случаи внутрибольничного инфицирования;
случаи первичного выхода на инвалидность лиц трудоспособного возраста;
случаи повторной госпитализации по поводу одного и того же заболевания в течение года;
случаи заболеваний с удлиненными или укороченными сроками лечения (или времени нетрудоспособности);
случаи расхождения диагнозов;
случаи, сопровождающиеся жалобами пациентов или их родственников.
Организация и объемы работы должностных лиц, осуществляющих контроль качества, а также клинико-экспертной комиссии должен быть определен соответствующим Положением.
Экспертиза КМП конкретному больному предусматривает сопоставление ее со стандартами, которые, как правило, содержат унифицированный набор и объем диагностических и лечебных мероприятий, а также требования к срокам и результатам лечения при конкретных нозологических формах болезни. Ведущая роль при экспертизе КМП принадлежит заключению эксперта, который, кроме выполнения стандартов, учитывает все особенности данного индивидуального случая. Эксперт во время проведения экспертизы качества лечебно-диагностического процесса в обязательном порядке оценивает полноту и своевременность диагностических мероприятий, адекватность выбора и последовательности лечебных мероприятий, правильность и точность постановки диагноза; выявляет дефекты и их причины; готовит рекомендации по устранению и предупреждению выявленных недостатков.
Контроль качества медицинской помощи в ЛПУ осуществляется и путем ежедневного оперативного управления на утренних конференциях, обхода заведующего отделением, контроля ведения медицинской документации на консультациях специалистов. Для разбора врачебных ошибок, случаев расхождения диагнозов необходима четкая организация лечебно-контрольных комиссий, комиссий по изучению летальных исходов, инфекционной комиссии и др. с соответствующими организационными выводами, которые должны находить свое отражение в приказах, распоряжениях и инструкциях.
Изучая ряд проблем, связанных с изменением работы должностных лиц и клинико-экспертных комиссий ЛПУ в новых условиях, А.П. Голубева, И.Г. Черников (1999) отмечают большую перегруженность в работе комиссий, увеличение управленческих функций (работа с документами, контроль, координация деятельности с внешними структурами). Как следствие, снижается качество самих экспертиз лечебно-диагностического процесса при проведении контроля.
Среди факторов перегрузки, как заведующие, так и заместители главного врача по клинико-экспертной работе отмечают неукомплектованность лечебных учреждений врачами и сестринским персоналом, а также большое число новых нормативных документов и существующую практику выполнения рутинных функций.
Проводимые исследования организационных, методических, профессиональных и психологических аспектов деятельности заведующих отделениями и заместителей главного врача по клинико-экспертной работе (КЭР) позволят разработать комплекс мероприятий по совершенствованию их деятельности, дать рекомендации по оптимальным нагрузкам, что будет способствовать повышению эффективности внутреннего контроля качества медицинской помощи.
Наиболее значимым при проведении оценки КМП является самоконтроль врача и организация работы по подготовке специалистов по вопросам стандартизации медицинских услуг.
Организация оценки качества и эффективности медицинской помощи является не только способом выявления дефектов в работе, но и, в определенной степени, мерой по повышению ее уровня. С этой целью каждый выявленный дефект, каждый случай расхождения в оценке качества на различных этапах экспертизы, а также существенные отклонения от нормативных затрат должны быть поводом для специального обсуждения с целью повышения уровня знаний медицинских работников и выработки оптимальных подходов к лечебно-диагностическому процессу.
медицинский качество экспертиза помощь
3. Система оценки качества и эффективности медицинской помощи
Система оценки качества и эффективности медицинской помощи должна функционировать непрерывно, что позволит оперативно получать необходимую для управления информацию. При этом основным фактором перехода от оценки качества и эффективности к их повышению является образование и постоянное совершенствование персонала. Дисциплинарные меры или меры наказания являются крайним и малоэффективным средством улучшения КМП.
Участие всех должностных лиц в осуществлении системы должно быть творческим, а не сводиться к механическому выполнению поставленных задач. При необходимости в ходе внедрения данной системы и ее адаптации могут быть внесены те или иные коррективы. Так, например, в стационарных учреждениях нужно использовать все возможные организационные формы работы: конференции, заседания советов, обсуждение планов и отчетов и др. Например, в крупных многопрофильных больницах могут проводиться следующие виды конференций:
утренние врачебные конференции;
еженедельные общие больничные конференции;
еженедельные хирургические конференции с подробным разбором проведенных операций и обсуждением предоперационных концепций;
еженедельные конференции терапевтов, либо других специалистов;
клинические разборы и т.д.
Эффективную (особенно в оперативном плане) роль выполняют совещания, например:
еженедельные совещания заведующих отделениями;
еженедельные совещания старших (главных) сестер, и др.
Определенная миссия в обеспечении качества медицинской помощи принадлежит в ЛПУ обходам и дежурствам.
Выделяют административные и клинические обходы отделений (главным врачом, заместителями, профессорами, доцентами, руководителями отделений). В ЛПУ организуются административные дежурства в вечерние часы, праздничные и выходные дни, дежурства руководителей отделений в вечерние часы, дежурства заместителей главного врача и главных специалистов в выходные и праздничные дни.
4. Ведомственный контроль качества медицинской помощи
Целью осуществления ведомственного контроля является обеспечение прав пациента на получение медицинской помощи необходимого объема и надлежащего качества. Объектом контроля является комплекс профилактических, лечебно-диагностических, реабилитационных мероприятий, проводимых по определенным технологиям с целью достижения конкретных результатов.
Порядок проведения ведомственной экспертизы:
1 ступень экспертизы - заведующий отделением - экспертная оценка не менее 50% законченных случаев в месяц;
2 ступень - зам. главного врача по лечебной работе, зам. главного врача по клинико-экспертной работе - 30-50 законченных случаев в квартал;
3 ступень экспертизы - КЭК - объем определяется конкретно ЛПУ или вышестоящими органами управления здравоохранения. Обязательной экспертизе подлежат: жалоба, заявление застрахованного, летальный исход, случаи с расхождением диагнозов, внутрибольничные инфекции и осложнения, возникшие при лечении, первичный выход на инвалидность лиц трудоспособно, повторная госпитализация по поводу одного и того же заболевания в течение года, случаи заболеваний с удлиненными или укороченными сроками лечения (или временной нетрудоспособности).
Все прочие случаи оказания медицинской помощи подвергаются экспертной оценке методом случайной выборки.
Заключение
Декларированное Конституцией Россией и Основами законодательства об охране здоровья граждан право граждан на охрану здоровья в понятии Всемирной организации здравоохранения есть не что иное, как право на получение наилучшей медицинской помощи, направленное на улучшение здоровья людей и их личную безопасность. начавшиеся в конце XX столетия организационные реформы и были направлены, прежде всего, на улучшение финансирования отрасли и на повышение качества медицинской помощи. Цель этих реформ сформулирована в концепции развития здравоохранения и медицинской науки как сокращение прямых и косвенных потерь общества за счёт снижения заболеваемости и смертности.
Другими словами, формируется система беспрерывного управления качеством, при приближённом рассмотрении которой чётко просматривается формирование модели структурного управления экономикой учреждения с рыночным механизмом и государственным регулированием, что и требуется для переходного периода к рынку.
Стандартизация и унификация медицинской помощи, реализуя идею разделения труда и кооперации производителей, является мощным источником научно-производственного потенциала здравоохранения, а также позволяет здравоохранению стать участником мирового сообщества, с которым можно общаться лишь на языке единых правил разработки производства и потребления медицинских услуг. Эти правила и содержатся в действующих международных стандартах.
Литература
2. ПОЛОЖЕНИЕ о контроле качества и объемов медицинской помощи в системе ОМС на территории Ульяновской области

В статье представлены результаты анализа динамики и вариации, а так же построены модели аппроксимации основных показателей, характеризующих состояние ресурсной базы для оказания медицинских услуг в области офтальмологии.
Ключевые слова: здравоохранение, медицинская помощь, офтальмология, обеспеченность коечным фондом, обеспеченность врачами, Курская область.
Здоровье населения является основным показателей развития и воспроизводства человеческого потенциала региона, в связи с этим современные преобразования в системе здравоохранения невозможно рассматривать в отдельности от его показателей [3].
На современном этапе развития и преобразования системы здравоохранения перед лечебно-профилактическими учреждениями ставятся задачи, успешное решение которых зависит от многих факторов, определяющих уровень организации и управления первичным звеном системы здравоохранения. Человеческий потенциал и индикаторы здоровья особенно требуют внимания на этапе реформирования первичного звена здравоохранения, поскольку это касается кардинальных изменений структуры медицинской помощи на селе в первую очередь. В настоящее время территориальная доступность медицинских услуг уступает доступности по содержанию и качеству [4, 7].
Показатели оптимизации деятельности организации здравоохранения офтальмологического профиля формируются на основании аналитической информации о количестве офтальмологических коек, заболеваемости органов глаза и его придаточного аппарата и обеспеченности врачами-офтальмологами на поликлиническом и стационарном уровне.
Вопросы, связанные с повышением эффективности использования ресурсного обеспечения являются актуальной и исследуемой проблемой. В ряде исследований [1, 2, 9] затрагиваются проблемы и анализируются тенденции развития сети больничных учреждений, численности коечного фонда, а также сети учреждений, оказывающих амбулаторно-поликлиническую помощь. Выделяются структурные противоречия на фоне сохранения диспропорций в структуре кадров, порождающих снижение общего качества и доступности медицинской помощи населению, особенно первичной медико-санитарной помощи, что ведет к позднему диагностированию заболеваемости и высокой инвалидности и смертности населения [8, 6].
Современные методы и направления реформирования системы здравоохранения, связанные с демографическими последствиями реформ, позволяют с их учетом планировать объемы медицинской помощи на уровне всего региона оптимально и взвешено, как в городской, так и сельской местности [4].
По данным Комитета здравоохранения в Курской области почти у каждого второго жителя отмечается нарушения со стороны органа зрения, и наибольшее медико-социальное значение среди них имеют катаракта (наибольшую долю в структуре заболеваемости — 68 %), а так же астигматизм и слепота обоих глаз. Катаракта — помутнение хрусталика глаза в результате естественного процесса старения или травмы — это ведущая причина предотвратимой слепоты. Всемирная организация здравоохранения сообщает, что катаракта является причиной слепоты в 51 % случаев, что составляет около 20 миллионов человек по всему миру.
Для успешного решения проблемы офтальмологической заболеваемости на региональном уровне, динамика которой за 2000–2012 гг.представлена на рисунке 1, путем развития офтальмологической помощи населению Курской области необходим анализ заболеваемости и тенденций ее развития.

Рис. 1. Динамика заболеваемости органов глаза и его придаточного аппарата на 10000 чел. населения в Курской области за 2000–2012 гг.
Динамический ряд заболеваемости на 10000 чел. населения болезнями органов глаза и его придаточного аппарата исследован с помощью линейной модели аппроксимации: у = 0,85х + 24,45, позволившей определить ее средний темп роста. Отмечается высокий уровень вариации уровня заболеваемости (коэффициент вариации равен 32,87 %), однако в целом наблюдается тенденция роста — коэффициент роста, равный 1,09, свидетельствует о том, что заболеваемость населения на 10000 населения по Курской области увеличилась в 2012 году по отношению к 2000 году на 9 %.
Проанализировав общую динамику заболеваемости органов глаза и его придаточного аппарата, можно сделать вывод о снижении заболеваемости на 24,75 %к 2004 г., однако до 2010 г. времени отмечалась четко выраженная тенденция к увеличению заболеваемости населения болезнями глаза и его придаточного аппарата (увеличение к 2004 г. составило 84 %). В то же время в последние годы уровень заболеваемости все же скорректировался в меньшую сторону — на 20,48 % или 8,5 чел. на 10000 населения. Имеющийся в целом рост заболеваемости населения болезнями органов глаза и его придаточного аппарата связан, в первую очередь, со снижением доступности для населения специализированной офтальмологической помощи, которая носит комплексный характер и связана с отсутствием системной работы по раннему выявлению офтальмологической патологии [9].
Наряду с социальными факторами и изменениями в популяционных группах населения, существует прямая зависимость между обеспеченностью врачами-офтальмологами и коечным фондом с уровнем регистрируемой заболеваемости. Это обуславливает потребность изучения динамики в исследуемом периоде этих двух показателей.
При том, что за изучаемый период уровень обеспеченность койками не изменился, его вариация была высокой (коэффициент вариации составил 31,07 %). Вариация уровня обеспеченности населения койками описывается на 55 % с помощью полиномиальной модели аппроксимации у = 0,18х 2– 1,49х + 30,3, которая позволила определить точку экстремума (минимума), соответствующая периоду 2005–2007 гг. В динамике изменения коечного фонда с 2000 по 2007 гг. наблюдалась тенденция снижения числа офтальмологических коек по Курской области на 45 %. С 2001 по 2004 гг. обеспеченность койками на 10000 чел. населения снизилась на 26,2 %. В свою очередь, в 2012 г. в сравнении с 2007 г. отмечается рост числа офтальмологических коек — 53,85 % (рисунок 2).

Рис. 2. Динамика обеспеченности населения офтальмологическими койками на 10000 чел. населения по Курской области за 2000–2012 гг.
В свою очередь, в ходе анализа динамики было установлено, что общее число врачей-офтальмологов за изучаемый период увеличивается, что связано с большим темпов сокращения населения. Приращение численности врачей-офтальмологов 2012 года по отношению к 2000 г. составляет 10,1 врача на 10000 населения. Коэффициент вариации составил 28,77 %, это значит, что совокупность динамического ряда является однородной, так как находится в пределах нормативного значения.
Учитывая устойчивый характер роста числа врачей-офтальмологов на 10000 чел. населения, для описания его динамики нами был использован линейная модель аппроксимации: у = 0,99х + 45,04. Полученная имеет высокий уровень точности и адекватности, так как коэффициент детерминации равен 0,93 (рисунок 3).

Рис. 3. Динамика численности врачей-офтальмологов на 10000 чел. населения по Курской области за 2000–2012 гг.
Таким образом, можно сделать вывод, что 2010–2012 гг. число офтальмологических коек на 10000 чел. населения сократилось, однако, оптимизация коечного фонда предполагает не сокращение, а перепрофилирование больничных коек: освободив койки от тех больных, которые могут получить помощь амбулаторно, можно перераспределить их в реабилитацию.
В ходе исследования было установлено, что сведения о заболеваемости являются неотъемлемой частью для текущего и перспективного планирования кадров и подразделений учреждения здравоохранения, а также прогноза заболеваемости.
- формирование системы управления кадровым потенциалом здравоохранения в Курской области с учетом структуры региональной потребности в медицинских кадрах, их оптимального размещения и эффективного использования;
- достижение полноты укомплектованности медицинских организаций медицинскими работниками;
- обеспечение социальной защиты, повышения качества жизни медицинских работников на основе приведения оплаты труда в соответствие с объемами, сложностью и эффективностью оказания медицинской помощи;
- повышение престижа профессии.
Решение вопросов развития региональной системы здравоохранения с учетом наметившейся оптимизации требует серьезного взвешенного подхода и дальнейших исследований, новых и уже известных методических подходов, позволяющих прогнозировать различные стороны ресурсного обеспечения организаций системы здравоохранения, и экономически их обосновать [5,6].
1. Зюкин Д. А. Эффективность процесса оптимизации ресурсов в системе финансирования здравоохранения в регионе / Д. А. Зюкин, М. А. Куркин // Экономика и предпринимательство. 2014. № 9. С. 287–290.
2. Куликов А. Ю. Тенденции кадрового и материально-технического обеспечения общественного здравоохранения // Управление экономическими системами: электронный научный журнал. 2013. № 12. С. 2.
3. Куркина М. П. Оценка показателей развития базового человеческого потенциала в регионах ЦФО // Казанская наука. 2014. № 9. С. 222–224.
4. Куркина М. П. Демографические тенденции как индикатор развития села Курской области / Куркина М. П. / Вестник Курской государственной сельскохозяйственной академии. 2009. Т. 1. № 1. С. 33–35.
5. Куркина М. П. Проблемы и технологии управления качеством услуг здравоохранения. / Куркина М. П., Борисова Л. И., Куркин М. А./В мире научных открытий. 2013. № 11.9 (47). С. 219–224.
6. Куркина М. П. Концептуальные основы управления качеством социальных услуг // Экономика и предпринимательство. 2013. № 9. С. 124–128.
7. Куркина М. П. Воспроизводство населения и качество жизни сельских территорий. / Куркина М. П. / Сборники конференций НИЦ Социосфера. 2012. № 11. С. 65–69.
8. Репринцева Е. В. Комплексное исследование материально-технического обеспечения лечебного учреждения // Научный альманах Черноземья. 2014. № 2. С. 100–102.
Основные термины (генерируются автоматически): Курская область, придаточный аппарат, коечный фонд, медицинская помощь, население, койка, коэффициент вариации, обеспеченность врачами-офтальмологами, линейная модель аппроксимации, обеспеченность койками.
Ключевые слова
здравоохранение, медицинская помощь, офтальмология, обеспеченность коечным фондом, обеспеченность врачами, Курская область
Похожие статьи
Анализ показателей качества медицинской помощи в регионе
1) обеспеченность населения больничными койками (на 10000чел. населения)
Линейная модель вида у=-2,1312х+122,06аппроксимирует вариацию уровня обеспеченности врачами: на 69 %.
Оценка факторов, влияющих на оказание медицинских услуг.
Ключевые слова: здравоохранение, количество медицинских услуг, обеспеченность врачами и СМП, обеспеченность коечным фондом, модели аппроксимации, двухфакторное уравнение регрессии, Курская область, Кореневский район.
Исследование факторов влияния на величину подушевого.
Количество коек на 10 000 чел.
Дальнейшее недостаточное финансирование отрасли может привести к снижению обеспеченности и качества оказываемой медицинской помощи населению Курской области.
Оценка процессной модели развития триады подсистем.
Между тем, потребность коек ОСУ в республике составляет порядка 1500–2000 коек или 2–3 коек на 1 семейного врача.
— С.121– 130. Мурзалиев М. Т., Исмаилов А. А.,Жолдошев С. Т. Анализ качества медицинской помощи в стационарах Ошской области Кыргызской.
Влияние социально-экономических факторов на уровень.
Ключевые слова: аптечные учреждения, фармацевтический рынок, Курская область, нормирование факторов, эконометрическая модель
Число больничных коек на 10000 человек. -0,82. Обратная и очень тесная. Х14. Обеспеченность врачами на 10000 человек.
Оказание перинатальной помощи на 3-м уровне регионализации.
Показатели мощности коек. Показатель. Мощность в 240 коек.
Основные термины (генерируются автоматически): Павлодарская область, перинатальная помощь, койка, род, область, работа койки, III, коечный фонд, Перинатальный Центр, таблица.
Применение корреляционно-регрессионного метода в оценке.
Линейная. 0,4105. Курская область.
число коек на 1000 чел.
На обращаемость, в свою очередь, оказывает влияние доступность медицинской помощи, медицинская активность населения и другие факторы.
Оценка социально-экономического положения населения.
Коечный фонд стационаров ЦФО за 2000–2013 годы сократился с 420607 до 336711 коек (на 19,9 %). Обеспеченность населения койками за 10 лет снизилась с 114,5 до 90,7 на 10 тысяч населения (в
Показатель обеспеченности врачами в ЦФО выше, чем в среднем по России.
Похожие статьи
Анализ показателей качества медицинской помощи в регионе
1) обеспеченность населения больничными койками (на 10000чел. населения)
Линейная модель вида у=-2,1312х+122,06аппроксимирует вариацию уровня обеспеченности врачами: на 69 %.
Оценка факторов, влияющих на оказание медицинских услуг.
Ключевые слова: здравоохранение, количество медицинских услуг, обеспеченность врачами и СМП, обеспеченность коечным фондом, модели аппроксимации, двухфакторное уравнение регрессии, Курская область, Кореневский район.
Исследование факторов влияния на величину подушевого.
Количество коек на 10 000 чел.
Дальнейшее недостаточное финансирование отрасли может привести к снижению обеспеченности и качества оказываемой медицинской помощи населению Курской области.
Оценка процессной модели развития триады подсистем.
Между тем, потребность коек ОСУ в республике составляет порядка 1500–2000 коек или 2–3 коек на 1 семейного врача.
— С.121– 130. Мурзалиев М. Т., Исмаилов А. А.,Жолдошев С. Т. Анализ качества медицинской помощи в стационарах Ошской области Кыргызской.
Влияние социально-экономических факторов на уровень.
Ключевые слова: аптечные учреждения, фармацевтический рынок, Курская область, нормирование факторов, эконометрическая модель
Число больничных коек на 10000 человек. -0,82. Обратная и очень тесная. Х14. Обеспеченность врачами на 10000 человек.
Оказание перинатальной помощи на 3-м уровне регионализации.
Показатели мощности коек. Показатель. Мощность в 240 коек.
Основные термины (генерируются автоматически): Павлодарская область, перинатальная помощь, койка, род, область, работа койки, III, коечный фонд, Перинатальный Центр, таблица.
Применение корреляционно-регрессионного метода в оценке.
Линейная. 0,4105. Курская область.
число коек на 1000 чел.
На обращаемость, в свою очередь, оказывает влияние доступность медицинской помощи, медицинская активность населения и другие факторы.
Оценка социально-экономического положения населения.
Коечный фонд стационаров ЦФО за 2000–2013 годы сократился с 420607 до 336711 коек (на 19,9 %). Обеспеченность населения койками за 10 лет снизилась с 114,5 до 90,7 на 10 тысяч населения (в
Показатель обеспеченности врачами в ЦФО выше, чем в среднем по России.
В статье предложен методический подход, базирующийся на применении нелинейной модели множественной регрессии, позволяющей оценить эффективность использования ресурсов при оказании медицинских услуг в районах Курской области. В качестве регрессоров применялись показатели, определяющие мощность коечного фонда и величины трудового потенциала. Выявлено, что имеет место убывающий эффект увеличения оказываемых медицинских услуг от роста объема используемых ресурсов: величины коечного фонда и врачебного персонала. Это определяется невысоким уровнем обеспеченности высокопроизводительным оборудованием и техникой, низкой степенью готовности к производственному процессу. Рост уровня влияния трудовой компоненты зависит от реализации процессов переобучения и адаптации персонала к работе с высокотехнологичным оборудованием при использовании новых методик лечения, при достаточном материально-техническом обеспечении койко-мест.

1. Вареник А.В. Методический подход к оценке использования ресурсного обеспечения в системе здравоохранения // Научный альманах Центрального Черноземья. – 2014. – № 3. – С. 145-148.
3. Оценка перспектив развития сельскохозяйственного производства по инновационному сценарию на основе нелинейной эконометрической модели / Д.А. Зюкин, Н.А. Пожидаева // Вестник Курской государственной сельскохозяйственной академии. – 2014. – № 5. – С. 30-31.
4. Репринцева Е.В. Комплексное исследование материально-технического обеспечения лечебного учреждения // Научный альманах Центрального Черноземья. – 2014. – № 2. – С. 100-102.
На данном этапе мы столкнулись с ограничениями возможностей бюджета, в результате его дефицита. К сожалению, под значительное урезание расходов к 2018 г. попала отрасль здравоохранения, поэтому в условиях высокой социальной значимости системы здравоохранения при ограниченном финансировании оптимальное использование имеющегося ресурсного потенциала становится залогом успешности функционирования отрасли и обеспечения населения качественными медицинскими услугами [2].
На данный существует широкий перечень различных подходов к оценке эффективности использования ресурсов. Однако большинство из них позволяет оценивать только результат от совокупности использования различных ресурсов всей системы здравоохранения, что не позволяет учитывать особенности менее масштабной региональной системы [1, 4]. Поэтому нами был разработан подход, позволяющий оценить не только наличие связи между факторами и объемом оказываемых медицинских услуг, но и влияние на него использования каждого вида ресурсов.
Исследовать эффективность использования трудовых ресурсов и коечного фонда в контексте объемов оказания услуг в системе здравоохранения по районам Курской области.
Материалы и методы исследования
Для оценки эффективности использования ресурсов здравоохранения Курской области по районам за 2015 год нами использованы показатели величины трудовых ресурсов (L), мощности коечного фонда (M) и объема оказанных населению медицинских услуг (V). Разноразмерность показателей устраняется с помощью метода нормирования. При этом нормированный показатель будет представлять собой отношение величины определенного ресурса к его максимальному значению среди всех исследуемых районов:
где Pi – нормированный показатель фактора ресурсного обеспечения;
xi – величина фактора по каждому району;
xmax – максимальная величина фактора во всей совокупности, коек.
Таким образом, проводится расчет нормированных показателей по трудовым ресурсам, коечному фонду и объему оказанных медицинских услуг. При этом исключим Курский район из расчетов, так как существует большой разброс значений между данным районам и остальными. Значение нормированного показателя в нем будет составлять 1.
Затем рассчитаем показатель, характеризующий совместного влияние двух факторов (Ai) – использования трудовых ресурсов (Li) и коечного фонда (Mi) на результативный показатель – объем оказанных населению медицинских услуг по формуле, как среднее арифметическое значение. Следующим шагом будет ранжирование полученного показателя и величины объема оказываемых услуг, т.е. присвоение ранга каждому району Курской области по величине определенного ресурса. На основе этих значений будет определяться коэффициент ранговой корреляции Спирмена, дающий возможность оценить тесноту связи между показателями. Второй статистический инструмент анализа – производственная функция Кобба-Дугласа, применение которой позволит отразить функциональную связь между объёмом эффективно используемых факторов производства (врачебным персоналом и мощностью коечного фонда) и с их помощью достигаемым объемом услуг при существующем техническом и организационном знании [3].
Результаты исследования и их обсуждение
Полученные данные позволяют сделать вывод о том, что наибольшее количество медицинских услуг населению в 2015 году оказано в Курском, Льговском, Рыльском, Обоянском и Глушковском районах, самый низкий показатель – в Поныровском, Хомутовсоком, и Черемисиновском районах. В то же время самые высокие факторные показатели, влияющие на объем оказанных услуг в Курском, Рыльском, Льговском, Щигровском и Обоянском районах, а худшие – в Железногорском, Поныровском, Хомутовсоком, Курчатовском и Большесодатском районах. Таким образом, в некоторых районах высокие показатели использования трудовых ресурсов и коечного фонда могут свидетельствовать об эффективности их использования, так как обеспечили высокий уровень объема оказываемых услуг (табл. 1).
Расчет коэффициента ранговой корреляции Спирмена
Районы Курской области
Параметры нелинейной двухфакторной модели для оценки эффективности использования ресурсов системы здравоохранения Курской области, 2015 г.
Районы Курской области
Объем оказываемых услуг, (у)
Мощность коечного фонда, коек (М)
Численность трудовых ресурсов, чел.(L)
Среднее квадратическое отклонение ()
Для подтверждения достоверности данного утверждения рассчитаем коэффициент ранговой корреляции Спирмена [3]. Особенность коэффициента ранговой корреляции Спирмена (ρ) заключается в том, что он не требует нормального распределения переменных, в связи с чем нами использован именно данный показатель. Он дает возможность оценить тесноту связи между показателями, т.е. тесноту ранговой корреляции по формуле:
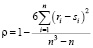
, (2)
где ri и si – ранги регионов по объему оказанных населению услуг, использованию коечного фонда и трудовых ресурсов;
n – число пар наблюдений.
При этом значимость коэффициента ранговой корреляции Спирмена, т.е. справедливость гипотезы о наличии связи между переменными, проверим по следующему критерию:
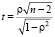
. (3)
В результате этого анализа мы получили, что теснота ранговой корреляции (ρ) равняется 0,78, что согласно оценке значимости на основе t-критерия Стъюдента позволяет утверждать, что коэффициент ранговой корреляции Спирмена значим, т.е. можно говорить об эффективном использовании таких ресурсов как врачебный персонал и коечный фонд.
Таким образом, на основе проведенных расчетов можно сделать вывод о том, что в течение исследуемого периода можно говорить об эффективном использовании таких ресурсов как врачебный персонал и коечный фонд, что привело к увеличению объема оказанных населению Курской области медицинских услуг.
Для более точной оценки влияния использования каждого фактора на величину оказанных услуг целесообразно использовать производственную функцию Кобба-Дугласа, которая отражает функциональную связь между объёмом эффективно используемых факторов производства (врачебным персоналом и мощностью коечного фонда) и с их помощью достигаемым объемом услуг при существующем техническом и организационном знании [5].
Рассчитанная на основе метода МНК двухфакторная линейная регрессионная модель, имеющая вид ln(y) = 2,38 + 0,21 ln(M) + 0,57 ln (L), описывается изучаемыми производственными факторами на 89,1 %. Учитывая все это, социально-экономическая спецификация эконометрической модели для системы здравоохранения административных районов Курской области имеет вид:
y = 2,38·M0,21·L0,57 (4)
В свою очередь выборочный коэффициент детерминации, рассчитываемый в виду небольшой выборки, равен 0,794, а стандартная ошибка 0,088, что позволяет говорить о высокой достоверности модели. Общая достоверность модели подтверждена превышением критическим значением критерия Фишера-Снедекора, равного 48,29, табличного (3,37) при уровне значимости (α=0,05). В свою очередь, на основе t-критерия Стьюдента подтверждена значимость α и β: критические значения равняются 2,67 и 4,61 соответственно, что выше табличного 1,708.
Выводы
Согласно полученной модели аппроксимации сумма параметров α и β меньше, чем единица, поэтому можно утверждать, что на данном этапе имеет место убывающий эффект увеличения оказываемых медицинских услуг от роста объема используемых ресурсов, т.е. изменение результативного показателя происходит в меньшей пропорции, чем изменение факторов M и L. Это свидетельствует о том, что на современном этапе трудовые ресурсы характеризуются недостаточной квалификацией и их сокращение не несет адекватного параметрического изменения результативного признака. В свою очередь, производственные мощности самих ЛПУ характеризуются недостаточным уровнем обеспеченности высокопроизводительным оборудованием и техникой, низкой степенью готовности к производственному процессу (в том числе и по причине необученного персонала), что обуславливает невысокую эффективность ее использования.
При этом анализ нелинейной двухфакторной модели позволяет сделать и другой важный вывод. В условиях финансового кризиса и последующей экономической депрессии, в которой оказалась вся социально-экономическая сфера нашей страны и Курской области в частности, необходимо оптимально использовать имеющиеся факторы производства и ресурсы. В этой связи более высокое влияние трудовой компоненты на объем оказываемых медицинских услуг требует направлений по улучшению качества ее использования. Это определяется возможностью переобучения и адаптации персонала к работе на высокотехнологичном оборудовании, эффективном использовании новых методик лечения, при соответствующем необходимом материально-техническим обеспечении койко-мест.
Читайте также:

