Реферат врожденная косолапость у детей
Обновлено: 02.07.2024
Врожденная косолапость - часто встречающийся порок внутриутробного развития плода. Из 1000 младенцев от этой патологии страдают до 3 малышей, причем мальчики вдвое чаще девочек. У новорожденных случаи двухсторонней косолапости встречаются гораздо чаще односторонней. Современные методы диагностики позволяют выявлять отклонения еще в утробе матери, но вопроса, продолжать ли вынашивать плод, не возникает. Однозначно, продолжать. Это заболевание успешно лечится, не оставляя никаких негативных последствий для развития ребенка в будущем.
Признаки и причины развития косолапости у новорожденных
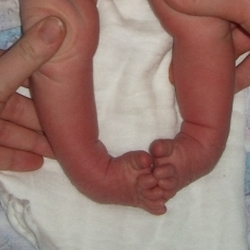
Вызываемая аномалиями в формировании костных и мягких тканей деформация ног ребенка диагностируется при прохождении ультразвукового исследования будущей мамой. Симптомы дефекта – искривление стопы на внешнюю сторону с разворотом вверх подошвой и пальцами внутрь, физиологически неправильное расположение костей сустава.
- малым объемом околоплодных вод беременной женщины, создающим механическое давление водной оболочки, матки и пуповины на ножки плода, что служит частой причиной косолапости у новорожденных;
- приемом наркотиков будущей матерью;
- токсикозом во время беременности;
- первичным дефицитом нервных волокон, влияющим на формирование костно-мышечных тканей.
Диагностика заболевания
Информативными методом обследования на стадии внутриутробного развития для раннего выявления врожденной косолапости и лечения правильным способом служит ультразвуковое исследование плода. Необходимо посетить врача-ортопеда после рождения ребенка, при необходимости сделать рентген стоп малыша в функциональных положениях. Информативность рентгенодиагностики возрастает при возможности рассмотрения ее результатов в динамике.
В зависимости от механизма и причин развития порока различают формы этого заболевания:
- типичную, которая развивается на стадии закладки органов и систем плода, характеризуется задержкой и нарушением формирования всех структур стопы;
- вторичную, развивающуюся вследствие патологических процессов в нервно-мышечной системе;
- обусловленную артрогрипозом (тяжелой степенью поражения суставов и спинного мозга);
- позиционную, рассматриваемую как порок развития мышечно-связочных структур, без поражения костей и суставов.
Лечение врожденного косолапия у новорожденных
Для исправления косолапия традиционно используется сочетание консервативных и хирургических методик. Оба варианта терапии требуют большого объема физиотерапевтических процедур, ЛФК, массажа, могут длиться до подросткового возраста, не гарантируя полного исправления патологии. Подрастая, малыш, испытывающий ограниченность в движениях, сформирует неправильную походку. Нерешенная вовремя проблема, как эффективно лечить правостороннюю и левостороннюю косолапость, приводит к укорочению конечности.
В связи с этим все большую популярность приобретает метод Понсети, дающий полное излечение в 80-90% случаев. С его помощью начинают исправление деформации стоп детей в первые месяцы после рождения. По методу Понсети все стадии лечения врожденной косолапости делятся на три этапа:
- Коррекция гипсованием (4-8 повязок в зависимости от сложности деформаций).
- Малотравматичное пересечение ахиллова сухожилия с целью удлинения.
- Поддержание результата коррекции/лечения ношением ортопедический обуви (брейсов).
Записаться на консультацию к специалисту можно по телефону:
8 (800) 555-84-21
в будние дни с 9.00 до 19.00 по Московскому времени
Или через форму на сайте
Записаться на бесплатную консультацию
Наши пациенты
Анастасия



Возраст: 8 месяцев
Диагноз: врожденная двухсторонняя тяжелая атипичная косолапость
Лечащий врач: Вавилов Максим Александрович
Мирослав



Возраст: 5 недель
Диагноз: врожденная двухсторонняя тяжелая косолапость
Лечащий врач: Вавилов Максим Александрович
Александр



Возраст: 1 год 4 месяца
Диагноз: врожденная правосторонняя тяжелая косолапость
Лечащий врач: Вавилов Максим Александрович
Мария



Возраст: 3,5 года
Диагноз: врожденная двусторонняя косолапость
Лечащий врач: Вавилов Максим Александрович
Филипп


Возраст: 2 года
Диагноз: врожденная двусторонняя косолапость
Лечащий врач: Вавилов Максим Александрович
Специалисты направления

Глазова Наталья Алексеевна
Менеджер проекта "Навстречу жизни".
Получить бесплатную консультацию

Торно Тимур Эдуардович
Травматолог-ортопед, кистевой хирург
Получить бесплатную консультацию

Вавилов Максим Александрович
Доктор медицинских наук, травматолог-ортопед, Президент Русской Ассоциации Понсети, сотрудник кафедры детской хирургии ЯГМА.
Получить бесплатную консультацию
Исследование вопросов лечения патологии стопы, в том числе врожденной косолапости. Особенности развития приобретенной косолапости у малышей в первые годы жизни. Клинические симптомы косолапости. Определение типа стопы и степени тяжести косолапости.
| Рубрика | Медицина |
| Вид | реферат |
| Язык | русский |
| Дата добавления | 21.04.2015 |
| Размер файла | 343,8 K |
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Описание локального статуса больного
Список использованной литературы
Врожденная косолапость среди всех врожденных пороков опорно-двигательного аппарата занимает первое место. Двусторонняя врожденная косолапость отмечается приблизительно в 40 % случаев и у мальчиков составляет около 60 %, у девочек -- около 40%.
Косолапость - одна из наиболее часто встречающихся врождённых деформаций. Многие случаи связаны с нейромышечными заболеваниями, хромосомной патологией, Менделевским и неменделевским синдромами, в редких случаях - с внешними причинами. В данной книге мы ограничимся изучением идиопатической врождённой косолапости, встречающейся у здоровых в остальном детей.
Вопросы лечения патологии стопы, в том числе врожденной косолапости, интересовали исследователей на протяжении сотен лет. К настоящему времени сложилось несколько подходов к лечению данного заболевания, среди которых традиционно выделяют этапную, ручную редрессацию с последовательным устранением компонентов деформации путем бинтования по Финку-Эттингену или фиксации гипсовыми повязками, а также разнообразные формы хирургического лечения, включая вмешательства на мягких тканях, реконструкции костей стопы.
Несмотря на достигнутые успехи в консервативном лечении врожденной косолапости, в 15-90 % случаев наступает рецидив. Общими недостатками открытых оперативных вмешательств является их травматичность, неустраненная избыточная торсия костей голени, образование грубых рубцов по медиальной поверхности голеностопного сустава и внутреннему краю стопы, часто возникающие пяточновальгусные и плосковальгусные деформации стоп. В ряде случаев происходит нарушение роста костей стопы, остеопороз и гипотрофия мышц голени, сочетающиеся с различного рода вегетативными нарушениями. Все это является почвой для возникновения рецидива деформации стопы.
Косолапость--сложная комбинированная деформация стопы, при которой наблюдаются следующие изменения ее формы и положения: эквинус (подошвенное сгибание стопы в голеностопном суставе), супинация стопы (поворот подошвенной поверхности кнутри с опусканием наружного края стопы, главным образом предплюсны и плюсны), аддукция (приведение стопы в переднем отделе при одновременном увеличении свода стопы). Степень выраженности указанных признаков может значительно изменяться. Так, супинация иногда бывает настолько выраженной, что внутренняя поверхность пятки касается внутренней лодыжки, а при выраженном эквинусе и супинации она оказывается сильно подтянутой кверху и повернутой внутрь.
Приобретенная косолапость развивается у малышей в первые годы жизни из-за того, что форма и длина их костей начинает быстро меняться, ребенок активно набирает вес, нагрузка на ножки резко возрастает, а мышцы и сухожилия не успевают развиваться настолько быстро. В результате этого тонус некоторых групп мышц сильно увеличивается, а другая группа мышц, наоборот, заметно ослабевает. Это и приводит к появлению косолапости.
Кроме того, дополнительными причинами косолапости могут быть недоразвитые кости ребенка, имеющаяся у него дисплазия, рахит, а также неправильно подобранная обувь.
Помните, что косолапость у детей тесно связана с плоскостопием и сколиозом. Поэтому ее, так же как и другие ортопедические заболевания, нужно лечить. Не стоит надеяться на то, что малыш перерастет, и его походка изменится. Обратитесь за консультацией к ортопеду.
Описание локального статуса больного
Для клинической картины косолапости характерно следующие симптомы:
- отклонение пальцев стопы кнутри
- пятка подогнута кнутри (варус)
- увеличение свода стопы
- стопа своим передним отделом приведена к средней линии тела (аддукция)
- стопа внутренним краем развернута кверху (супинация), супинация может быть значительна что пятка касается внутренней поверхности голени
- из-за перегиба подошвы образуется поперечная борозда Адамса
Ребенок жалуется на ограниченность движений в голеностопном суставе, походка у него будет необычная, так как он будет перешагивать через опорную ногу во время каждого шага. Это получается в связи с тем, что при ходьбе ребенок опирается на наружный край стопы, а не на подошву.
Походка больных с врожденной косолапостью неустойчивая, неуклюжая, при ходьбе возникает быстрое утомление, а в выраженных случаях наблюдаются болевые ощущения.
Вследствие неправильной нагрузки происходит скручивание костей голени. Этот симптом настолько важен, что он предопределяет функциональный исход лечения.
У детей старшего возраста наступают стойкие изменения не только в мягких тканях, но и в скелете стопы: совершенно отсутствует активная пронация стопы. У взрослых отмечаются настолько стойкие изменения в костях и связочном аппарате, что даже при большом усилии не удается изменить положение стопы.
При двусторонней косолапости функция позвоночника заметно не нарушается; при односторонней же косолапости иногда наблюдается небольшая степень функционального сколиоза.
Диагноз косолапости нетрудно поставить, но причины этой патологии иногда трудно определить. Следует дифференцировать врожденную и приобретенную косолапость.
До настоящего времени в мире не существует единой системы оценки степени тяжести врождённой косолапости у новорождённых и детей раннего возраста. Процент успешности консервативного лечения варьирует, по данным разных авторов, от 15% до 95% и выше. Так, Николаева Л. А. (1997) указывает на полное излечение лёгкой и средней степеней тяжести косолапости и приводит данные о 96,7% успешного излечения тяжёлой степени косолапости консервативным методом. Однако критерии тяжести деформации не определены и различаются у разных авторов. Таким образом, уже по признаку исходной степени тяжести косолапости статистика различных клиник и исходы различных методов лечения несопоставимы между собой.
Материалы и методы исследования. Исследуемую группу составили 14 новорождённых с типичной односторонней и двусторонней врождённой косолапостью (всего 20 стоп). Оценка степени тяжести деформации проводилась двумя способами: по шкале Pirani и по шкале Dimeglio. Дети с лёгкой степенью косолапости (Pirani
Примерно от одного до трех новорожденных из тысячи рождаются с косолапостью, то есть врожденной аномалией строения суставов стоп и голеностопа. Чаще всего этим недугом страдают мальчики. О причинах возникновения и методах лечения косолапости, принятых во всем мире, рассказал Владимир Нечаев, врач травматолог-ортопед, председатель Лиги содействия развитию подиатрии.
При косолапости стопы ребенка имеют весьма характерный вид: хорошо заметны приведение переднего отдела стопы (аддукция), выворот кверху внутренней части ступни (супинация), изогнутость стопы в направлении подошвы (эквинус), вывернутая внутрь пятка (варус). По этим внешним признакам диагноз можно легко поставить сразу после рождения ребенка.
Впоследствии, при отсутствии лечения, становится заметно, что движения в стопе ограничены, мышцы голени ослаблены, а когда малыш начинает ходить, он как бы переваливается из строны в сторону, ведь передвижение ему дается с трудом. Ребенок быстро устает и может жаловаться на боль при ходьбе. Чаще всего встречается двусторонняя косолапость, хотя бывают случаи, когда поражена только одна стопа. Примерно в одном случае из 10 к косолапости добавляются другие пороки развития: дисплазия тазобедренного сустава, незаращение верхнего нёба, spina bifida и т.п. Чем раньше состояние будет обнаружено и начато грамотное лечение, тем больше шансов на выздоровление ребенка и возможность свободно двигаться.
Почему ребенок рождается косолапым?
Медикам до сих пор не удалось установить точных причин косолапости, но есть разные факторы, которые могут сыграть роль в развитии этой патологии. Считается, что заболевание развивается внутриутробно в первом триместре беременности, ведь именно в это время активно формируется костная система плода. Если на данном этапе организм будущей мамы подвергается негативным внешним воздействиям, нормальное созревание всех систем ребенка может быть в той или иной степени нарушено. Наследственность тоже может сыграть роль в развитии патологии.
Факторы риска для развития косолапости:
- Инфекционные заболевания, перенесенные беременной женщиной, серьезная интоксикация (например, наркотическая).
- Опухолевые образования в матке, давящие на ноги плода.
- Сращение амниона (околоплодных вод) со стопой плода либо нажим амниона или пуповины на стопу.
- Маловодие.
- Нейромышечные патологии, возникающие из-за нарушений снабжения органов и тканей нервными волокнами, и др.
Как диагностировать косолапость
Врожденная косолапость хорошо определяется сразу после появления ребенка на свет. Если родители обращаются с жалобами на косолапие у ребенка, который уже ходит, а до этого при обследованиях никаких патологий у него не обнаруживали, это, скорее всего, не врожденная косолапость, а другие нарушения. Окончательно подтвердить диагноз можно с помощью дифференциальной диагностики, которая сможет отличить врожденную косолапость от приведения стопы, приобретенной косолапости, врожденной вертикальной позиции таранной кости и иных состояний. Начиная с 3 месяцев ребенку можно провести рентген стоп в разных проекциях, КТ (в режиме 3D), а малышам сразу после рождения – УЗИ для оценки состояния хрящевой ткани. Такой комплексный подход позволяет точно поставить диагноз. При наличии косолапости у малышей до года на рентгенограмме видно параллельное положение осей таранной и пяточной костей.
Когда и как лечить
Раннее начало лечебных процедур – уже на 4–7 день после родов – залог того, что детские стопы можно будет довести до вполне нормального или даже идеального состояния – как внешне, так и функционально. К концу первого года жизни все изменения уже должны быть устранены. Не упускайте время: если врачи в роддоме ничего не заподозрили (а так иногда бывает), но вас смущает внешний вид ножек вашего малыша, обратитесь к опытному подиатру или ортопеду как можно быстрее после рождения ребенка. Даже если нарушения совсем легкие, они могут не пройти самостоятельно, и очень важно не упустить время. Получайте второе мнение, будьте настойчивее, ведь речь идет о здоровье ребенка, о том, сможет ли он жить полноценной жизнью – без физических ограничений.
Коррекция косолапости должна быть комплексной и планомерной, а наблюдаться у подиатра или ортопеда придется до окончания формирования всех структур стопы, то есть до 12–14 лет. Тактика лечения подбирается всегда индивидуально: исходя из состояния ребенка и степени косолапости.
- В легких случаях можно обойтись мягкими повязками, лечебной гимнастикой и массажем. Действенным является сочетание специальной корректирующей гимнастики и мягкого бинтования по Финку –Этлингену.
- В более сложных случаях золотой стандарт лечения косолапия на сегодняшний день – поэтапные гипсовые повязки по методу Игнасио Понсети. Эффективность данного способа достигает почти 90%.
Как это работает? Примерно каждую неделю ребенку на больную ногу или обе ноги накладываются специальные гипсовые повязки, которые постепенно способствуют приведению и удержанию стоп в нормальном состоянии. Если состояние ножек ребенка не осложненное, то в среднем может потребоваться 7–8 таких повязок. Некоторым детям перед последним гипсованием делается небольшая амбулаторная операция – рассечение ахиллова сухожилия. После этого еще на 2–3 недели накладывается повязка.
- После снятия последней повязки начинается второй этап коррекции косолапия: ношение съемных ортезов.
Если косолапость не диагностировали вовремя и родители обращаются к врачу уже после того, как ребенок начинает ходить, либо если косолапость существует как проявление патологии нервной системы или других врожденных синдромов, лечение становится более длительным и сложным. Если применяется гипсование по Понсети, требуется больше таких повязок и других, дополнительных процедур. При тяжелой патологии у детей постарше гораздо чаще применяются хирургические методики, чем у тех детей, чье лечение было начато в период новорожденности.
Когда нужна операция?
- При неэффективности гипсования: если после 8 месяцев состояние малыша не улучшилось.
- При позднем обращении (после того, как ребенок начал ходить).
- На мягких тканях: удлинение сухожилий мышц (ахиллова сухожилия, заднего отдела капсулы голеностопа, таранного и подтаранного суставов и др.), рассечение капсулы сустава для увеличения его подвижности, разделение связок. Такие операции, как правило, проводятся до 5 лет.
- На костях ступни: рассечение кости, остеосинтез с помощью компрессионно-дистракционного аппарата, остеотомия по Эвансу и т.д. Выполняются после 5 лет.
- Перемещение мест крепления мышц для нормализации их работы.
Одной из самых распространенных операций в России является операция по методу Зацепина, проводящаяся после года и примерно до шестилетнего возраста. Во время операции удлиняют сухожилия и рассекают связки среднего и заднего отделов стопы. Высокий свод стопы корректируется подкожным рассечением подошвенного апоневроза. Эффект от такой операции – до 80%.
В 10–30 % случаях приблизительно в трехлетнем возрасте детям с динамической супинацией стопы выполняется пересадка сухожилия tibialis anterior на латеральную клиновидную кость. Благодаря этому возможна длительная коррекция переднего отдела стопы, удержание его положения в норме. После вмешательства для закрепления результата на несколько недель накладывается длинная гипсовая повязка.
Ортезирование
Еще одним методом терапии косолапости является ортезирование, то есть ношение съемных приспособлений, которые помогают зафиксировать стопу в нужном состоянии и нормализовать движения. Есть разные варианты ортезов, которые применяются исходя из конкретных показаний и задач:
Ортопедические аппараты с подвижными элементами (например, шарнирами).
- Туторы – аппараты без подвижных частей. Бывают варианты: специально для хождения либо для фиксации в покое.
- Брейсы – ортезы из эластичного материала. Брейсы нужно носить примерно до 4–5 лет, сначала – круглосуточно, затем, постепенно, лечащий врач может сокращать время ношения.
- Обувь со специальными свойствами (например, закрепляющие положение переднего отдела стопы с помощью прямой колодки).
- Ортопедические стельки по индивидуальным лекалам – помогают удерживать ступню в правильном положении и амортизируют при ходьбе.
Вспомогательно используются такие методы, как массаж, физиотерапия для улучшения кровообращения, кинезитерапия для усиления активности мышц либо их растяжения и расслабления, медикаментозная поддержка.
Оценка эффективности лечения: клиническое исследование
Несколько лет назад международная команда ученых, которую возглавляла Анджела Маргарет Эванс (Австралия), провела исследование по внедрению нового метода оценки косолапости Bangla: исследование воспроизводимости. Работа проводилась в Бангладеш в рамках долговременной программы по борьбе с косолапостью Walk for life. Со времени основания этой программы (10 лет назад) лечение получили более 10 000 детей. Методика Bangla отвечает на вопросы долговременного функционирования стопы и включает 3 параметра:
- Удовлетворенность родителей состоянием детей (5 субъективных вопросов).
- Походка ребенка, его умение ходить и бегать, ходить на корточках, пользоваться лестницами (непосредственное наблюдение за движениями ребенка).
- Клинические обследования стоп (положение пятки, диапазон пассивных движений в голеностопном суставе).
В исследовании принимали участие 37 детей от 1,3 до 5 лет, проходивших лечение по Понсети в предыдущие 2 года. Метод Bangla показал высокую внутриэкспертную и межэкспертную надежность (0,82 и 0,92 соответственно). Полученные результаты надежности интерпретировали так: значения более 0,75 – высокая надежность, от 0,50 до 0,75 – умеренная, а ниже 0,50 – низкая надежность.
Благодаря всесторонней оценке удалось выяснить, в каких случаях коррекция, достигнутая в период лечения, сохранялась, а когда произошел рецидив деформации. Дело в том, что большинство случаев терапии косолапости содержат лишь оценку краткосрочных результатов, а вопросы долговременного функционирования стопы остаются за кадром. К сожалению, никогда нельзя исключать вероятность рецидива болезни после лечения, и метод Bangla как раз включает оценку признаков, по которым можно судить о том, что деформация вернулась. Это быстрый, надежный и релевантный метод, который можно применять в любой клинике для обследования детей, которые уже начали ходить и получали лечение от косолапости.
Своевременное и правильное лечение косолапости, с учетом всех индивидуальных особенностей ребенка, в большинстве случаев дарит детям хорошее качество жизни, возможность свободно ходить, бегать, радоваться движениям своего тела.
3. Необходимое обследование больного для операции.
3.1. Рентгенологическое обследование.
Рентгенография стоп и голеностопных суставов в двух проекциях (стандартные укладки) необходима у детей старше 3 лет, а также при частичном или полном рецидиве деформации после консервативного или оперативного лечения.
3.2. Лабораторное и функциональное обследование: общий анализ крови;
общий анализ мочи;
анализ крови на группу и резус-фактор;
биохимическое исследование крови: общий белок и его фракции (а, в, у), билирубин (непрямой, прямой), глюкоза, мочевина, щелочная фосфатаза, аланинаминотрансфераза (далее-АЛаТ), аспаспартатаминотранс- фераза (далее-АСаТ), электролиты (K, Na, Cl, Ca);
коагулограмма: протромбиновый индекс (далее-ПТИ), уровень фибриногена и активированного частичного тромбопластинового времени (далее-АЧТВ), тромбиновое время (далее-ТВ);
анализ крови на реакцию Вассермана (далее-RW); электрокардиография (далее-ЭКГ);
электромиография конечностей (далее-ЭМГ) (по показаниям).
3.3. Клиническое консультирование и обследование врачей: педиатра, невролога, кардиолога и других специалистов по показаниям.
3.4. Анестезиологическое обследование.
Больной осматривается врачом-анестезиологом-реаниматологом после проведенного общеклинического обследования. По показаниям согласовывается проведение дополнительного обследования, консультации смежными специалистами, выполнение подготовительных лечебных мероприятий.
Лечение
1. Обоснование выбора методики лечения.
Врожденная косолапость относится к группе врожденных заболеваний опорно-двигательного аппарата и характеризуется стойкой эквинополо-варусной деформацией стопы. В раннем возрасте возможна коррекция деформации консервативными методами, в возрасте свыше 6-7 месяцев консервативное лечение неэффективно. После 3,5-4 лет развивается деформация скелета стопы, что резко повышает вероятность рецидива деформации с ростом ребенка; оперативная коррекция деформаций скелета стопы целесообразна после завершения костного роста. Деформация стоп при врожденной косолапости и раннее развитие деформирующего артроза в суставах стопы значительно затрудняют возможности самостоятельного передвижения больных и являются причиной их инвалидизации, что придает проблеме не только медицинскую, но и социальную значимость.
Основной метод лечения врожденной косолапости на первом году жизни - консервативный (с помощью этапных гипсовых повязок). Наибольшие проблемы при этом возникают при коррекции эквинусного положения пяточной кости. При неэффективности консервативного лечения косолапости показано оперативное вмешательство - лигаментокапсулотенотомия стопы. Оперативные вмешательства на скелете стопы показаны только после завершения костного роста для коррекции остаточных элементов косолапости (рецидивов) после проводимого ранее лечения.
2. Показания и противопоказания к хирургическому лечению.
2.1. Показанием к операции по международной статистической классификации болезней и проблем, связанных со здоровьем (10 пересмотр):
Конско - варусная косолапость (Q66.0).
Показанием к операции при врожденной косолапости является сохранение одного или нескольких элементов деформации после проводимого консервативного лечения (или при отсутствии лечения) в возрасте 6 месяцев.
2.2. Противопоказания к оперативному вмешательству подразделяются на абсолютные и относительные.
Абсолютные:
острые инфекционные заболевания;
хронические инфекционные заболевания в стадии обострения; психические заболевания в стадии обострения; острые соматические заболевания;
хронические соматические заболевания в стадии обострения, суб- и декомпенсации.
Относительные:
хронические соматические заболевания в стадии ремиссии; грубые анатомические изменения стоп и голеней, грубое нарушение функции мышц голеней и стоп, связанное с сопутствующей (например, неврологической) патологией.
4. Хирургическое лечение.
4.1. Предоперационное планирование.
Осуществляется по данным клинического и инструментального обследования (рентгенограммы, данные селективной ЭМГ) - определяются ведущие компоненты деформации (эквинус, приведение, варус стопы в целом и ее отделов) и возможный объем лигаментокапсулотенотомии, необходимый и достаточный для коррекции всех компонентов деформации.
4.2. Предоперационная подготовка больного.
Больной осматривается врачом-анестезиологом-реаниматологом за 2-3 дня до операции (по показаниям повторяется лабораторное и функциональное обследование, назначаются консультации смежных специалистов), накануне и в день проведения вмешательства.
4.3. Вид анестезиологического пособия.
Вид обезболивания определяется врачом анестезиологом-реаниматологом в зависимости от состояния пациента, его возраста, массы тела, характера, объема и продолжительности оперативного вмешательства.
4.4. Схема выполнения операции.
Положение больного на спине с валиком под ягодичной областью с противоположной стороны. Конечность обрабатывается антисептиками по стандартной методике, обкладывается стерильными простынями. Кровь из конечности отжимается резиновым бинтом, после чего накладывается кровоостанавливающий жгут (резиновый бинт) в верхней трети бедра. Конечность укладывается стопой на валик в положении наружной ротации. Оперативное вмешательство осуществляется из медиального доступа и состоит из следующих этапов:
4.4.1. послойный разрез кожи, подкожной клетчатки и поверхностной фасции полуовальным разрезом от нижней трети голени по заднемедиальной поверхности с переходом на внутренний край стопы до основания 1 плюсневой кости;
4.4.2. выделение и мобилизация на протяжении от пяточной кости до н/3 голени заднего большеберцового сосудисто-нервного пучка;
4.4.3. выделение, мобилизация и Z-образное пересечение (удлинение) сухожилий задней большеберцовой мышцы, длинного сгибателя пальцев, ахиллова сухожилия и сухожилия длинного сгибателя 1 пальца;
4.4.4. лигаментокапсулотомия голеностопного и подтаранного суставов (задне-медиальная), таранно-ладьевидного (при необходимости - и ладьевидно-клиновидного) сустава (дорзальная, вентральная и медиальная), рассечение подошвенного апоневроза;
4.4.5. устранение всех компонентов деформации, восстановление взаимоотношений в голеностопном, подтаранном и таранно-ладьевидном суставах, при необходимости - трансартикулярная фиксация стопы в положении достигнутой коррекции спицами Киршнера: одна - через пяточную и таранную кости в большеберцовую, вторая - через ладьевидную в головку таранной кости, концы спиц загибаются над кожей;
4.4.6. восстановление непрерывности пересеченных сухожилий (с удлинением, в соответствии с достигнутым взаиморасположением костей стопы), восстановление связки, удерживающей сухожилия задней большеберцовой мышцы и длинного сгибателя пальцев;
4.4.7. наложение узлового шва на подкожную клетчатку и кожу, снятие жгута;
4.4.8. наложение асептической повязки;
4.4.9. наложение съемной гипсовой (или пластиковой - ”scotchcast”) шины на стопу и голень (до средней трети бедра) в положении достигнутой коррекции.
Операция завершена.
Длительность операции составляет от 1,5 до 2 часов, в зависимости от объема и особенностей оперативного вмешательства.
5. Послеоперационный период.
5.1. Послеоперационный период в отделении реанимации и интенсивной терапии.
После завершения операции больной в зависимости от анестезиологической ситуации может быть переведен в отделение реанимации и интенсивной терапии до полного выведения из наркоза и посленаркозной депрессии (от 30 минут до 2,5-3 часов). В этот период проводятся необходимые мероприятия по стабилизации показателей сердечно-сосудистой, дыхательной и обменной систем.
5.2. Послеоперационный период в ортопедическом отделении.
Контроль за состоянием операционной раны, включающий смену
повязок, проводится через 24 часа после операции, а в дальнейшем - по мере необходимости. После перевода в ортопедическое отделение пациент находится под постоянным наблюдением дежурного персонала на протяжении 4-5 суток, до спадения послеоперационного отека, когда опасность сдавления конечности в гипсовой повязке и развитие ишемического некроза минует.
После операции выполняются (кратность по показаниям):
общий анализ крови с целью контроля за динамикой уровня гемоглобина и воспалительных изменений крови;
биохимическое исследование крови: общий белок, белковые фракции (а, в, у), билирубин (прямой, непрямой), щелочная фосфатаза, АлАТ, АсАТ, глюкоза, мочевина, электролиты (K, Na, Cl, Ca).
Для предупреждения инфекционных осложнений со стороны лёгких и операционных ран назначаются антибактериальные средства (цефалос- порины 1-3 поколения): цефазолин 1-2 г 2-3 раза в сутки в/м, цефтриаксон однократно 1-2 г в сутки в/м, цефоперазон 1-2 г 2 раза в сутки в/м, цефо- таксим 1-2 г 2-3 раза в сутки в/м (доза в зависимости от массы тела и состояния пациента) не менее 4-5 дней.
Анальгетики назначаются с учетом выраженности болевого синдрома (50% раствор метамизола, тримеперидин 1% в/м) в возрастных дозировках.
Швы снимают на 12-14 сутки после операции, после чего конечность фиксируется в корригированном положении циркулярной гипсовой повязкой до средней трети бедра.
Параллельно проводится курс витаминотерапии (по показаниям): кислота аскорбиновая 5% в возрастной дозировке в/в вместе с инфузионной терапией (растворы электролитов, 0,9% раствор хлорида натрия, декстран/натрия хлорид) 7 дней - объем и кратность зависит от клинической ситуации и состояния пациента.
Занятия лечебной физкультуры (далее-ЛФК) (со 2-3 дня после операции - дыхательная гимнастика, активные движения в суставах конечностей, с изометрическими и амплитудными динамическими упражнениями для конечностей).
В зависимости от социального статуса больного при выписке даются следующие дополнительные рекомендации:
оформление (если не была предварительно оформлена) или переоформление (если имеется необходимость по срокам) инвалидности по медицинским показаниям в связи с тяжестью ортопедического заболевания, выраженностью и необратимостью изменений в суставах стопы, ограничением функции конечности;
для учащихся - оформление занятий по учебной программе на дому на период не менее чем на 4 месяца.
Общий срок пребывания больного в стационаре от дня поступления до дня выписки составляет от 14 до 20 суток.
6. Динамическое наблюдение за больным после выписки.
Это аномалия развития конечности, сопровождающаяся изменениями на уровне голеностопного, Шопарова и Лисфранкова суставов, приводящая к выраженным функциональным нарушениям нижней конечности и всего опорно-двигательного аппарата.
Деформация занимает одно из первых мест среди врожденных пороков развития опорно-двигательного аппарата и составляет до 40% деформации нижних конечностей. Частота данного заболевания колеблется в пределах 1 – 2 случаев на 1000 новорожденных.
Различают следующие степени деформации:
При легкой степени деформации удается одномоментно корригировать все компоненты деформации деформация не превышают 10 – 15°.
При тяжелой степени – деформация устойчива и превышают 30 – 35°.
Клиника у новорожденных:
аддукции переднего отдела стопы,
высокое стояние пяточного бугра (в тяжелых случаях).
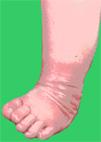

С началом ходьбывсе клинические проявления усугубляются.
омозолелость кожи наружно-тыльной поверхности стопы (больной ходит на ней, подошвенная поверхность при этом смотрит вверх);
образуются слизистые сумки под омозолелостью;
гипотрофия мышц голени;
Ребенок, страдающий врожденной косолапостью, должен быть излечен к началу ходьбы.
Лечение
Консервативное лечение врожденной косолапости необходимо начинать с момента установки диагноза с первых дней жизни ребенка (после отпадения пуповины).
редрессирующая гимнастика – насильственное постепенное исправление деформации с последущим
наложение этапных гипсовых повязок на 7 дней для закрепления достигнутого результата коррекции
Этапные гипсовые повязки проводятся до переведения стопы в положение гиперкоррекции.
Далее ребенку изготовляют нитролаковые ортезы для голени и стопы, в которых нога развивается до 3-3,5 лет. Ортезы-тутора меняют по мере роста стопы ребенка.
назначают массаж разгибателей стопы и малоберцовых мышц,
тепловые процедуры и ЛФК для голеностопного сустава.
допустима электростимуляция малоберцовых мышц и разгибателей стопы. Оперативное лечение
Считается оправданным ранняя хирургическая коррекция косолапости, если при проведении консервативного лечения протяжении 2 – 3 месяцев не получено должного эффекта.
оперативное вмешательство на сухожильно-связочном и капсулярном аппарате стопы и голеностопного сустава по методике Т.С. Зацепина производится в 1 – 3 года;
операции на костях стопы проводят у подростков и взрослых.
После оперативных вмешательств ношение ортезов обязательно для управляемого формирования стопы.
Читайте также:

