Реферат побочные действия лекарственных средств
Обновлено: 05.07.2024
Современная медицина достигла больших успехов в профилактике и лечении различных заболеваний во многом благодаря наличию высокоэффективных лекарственных препаратов. Однако за последние полвека число осложнений от лекарств резко возросло. Причинами этого является не всегда обоснованное быстрое внедрение лекарств в медицинскую практику, широкое использование политерапии, т.е. одновременного назначения большого количества лекарств, и, наконец, самолечение.
Побочное действие лекарств может проявляться как при передозировке лекарств, так и при их использовании в терапевтических дозах.
Передозировка лекарств бывает абсолютной (принята слишком большая доза) и относительной (доза терапевтическая, а концентрация в крови и в клетках слишком велика, в связи с особенностями фармакокинетики препарата у данного больного). При передозировке наблюдается значительное усиление основных и токсических эффектов лекарств. Например, при передозировке сосудорасширяющих средств возникает коллапс, возбуждающих - судороги, снотворных - наркоз и т.д.
Осложнения, не связанные с передозировкой, возникают не у всех пациентов и, как правило при длительном применении. Побочное действие может быть первичным, т.е. связанным с прямым воздействием на определенные органы и ткани, или вторичным (косвенным), не обусловленным прямым воздействием препарата на данные органы и ткани. Например, ненаркотические анальгетики оказывают прямое раздражающее действие на слизистую оболочку желудочно-кишечного тракта и вызывают тошноту, рвоту, образование эрозий на слизистой оболочке желудка. Поэтому применять их следует после еды. Это первичное побочное действие ненаркотических анальгетиков. Оказывая влияние на ферменты почек, эти препараты задерживают натрий и воду в организме. Появление отеков - это вторичное или косвенное действие ненаркотических анальгетиков.
Побочное действие лекарств может проявляться в нарушении функции нервной системы, желудочно-кишечного тракта, печени, почек, сердечно-сосудистой системы, органов кроветворения и т.д.
Печень является барьером между сосудами кишечника и общей системой кровообращения. При энтеральном введении (особенно) и при любом другом именно здесь накапливаются и подвергаются биотрансформации большинство лекарственных веществ. При этом может пострадать печень, особенно если в гепатоцитах препарат концентрируется и удерживается длительное время - основа для проявления гепатотоксичности. Высокой гепатотоксичностью обладают спирт этиловый, галогенсодержащие препараты (фторотан, аминазин, хлоралгидрат и др.), препараты мышьяка, ртути, некоторые антибиотики (тетрациклин, стрептомицин) и другие. Печень, богатая гликогеном и витаминами, более устойчива к действию химических агентов. Почки, как орган выведения, концентрируют лекарства - базис для проявления нефротоксичности. Нефротоксическое действие оказывают антибиотики группы аминогликозидов (стрептомицин, гентамицин, неомицин), бутадион, сульфаниламидные препараты, сосудосуживающие средства и т.д. В настоящее время считают, что значительная часть нефрологических расстройств связана с возникновением аллергического процесса.
Большинство лекарственных препаратов, применяемых внутрь, оказывают влияние на слизистую оболочку полости рта и желудочно- кишечного тракта. При этом они могут раздражать слизистую оболочку, стимулировать секрецию соляной кислоты, тормозить выработку защитной слизи, замедлять процесс физиологической регенерации эпителия слизистой оболочки желудка - все это основа для ульцерогенного эффекта (образование изъязвлений на слизистых оболочках). Ульцерогенностью обладают глюкокортикоиды, ненаркотические анальгетики, резерпин, тетрациклин, кофеин и др.
Одним из наиболее опасных осложнений лекарственной терапии является угнетение кроветворения - гемотоксическое действие. Так, при использовании противоэпилептических препаратов может наблюдаться анемия; левомицетина, бутадиона, амидопирина, сульфаниламидных препаратов и других - лейкопения вплоть до агранулоцитоза, что нередко проявляется прежде всего язвенно-некротическими поражениями слизистой оболочки полости рта.
С большой осторожностью следует проводить фармакотерапию беременным женщинам, поскольку многие лекарственные препараты легко проникают через плацентарный барьер (порозность которого особенно велика в первые 8 недель беременности) и оказывают токсическое (в том числе тератогенное) действие на плод. Тератогенным эффектом (терас, тератос -греч., уродство), то есть вызывающим аномалии развития, могут обладать препараты, влияющие на белковый синтез, на обмен нейромедиаторов, свертывание крови и т.д. Тератогенное действие обнаружено у глюкокортикоидов, салицилатов, тетрациклинов, синтетических антидиабетических препаратов, противосудорожных средств. В настоящее время все лекарственные препараты до внедрения в клиническую практику проверяют на тератогенное действие.
Большое внимание уделяется изучению канцерогенного действия лекарств. Этой активностью обладают производные бензола, фенола, дегтярные мази, прижигающие средства. Способствовать росту и метастазированию опухолей могут половые гормоны и другие стимуляторы белкового синтеза.
Наиболее часто встречающимся осложнением лекарственной терапии являются аллергические реакции. В основе их лежат иммунологические механизмы. При первом введении в организм на лекарство или на его комплекс с белком (чаще) образуются антитела. При повторном введении в организме происходит реакция лекарства-антигена с образовавшимися антителами, тучные клетки дегранулируются, в кровь выбрасываются медиаторы аллергии, возникают кожные сыпи. отек Квинке, сывороточная болезнь, анафилактоидная реакция (реакция немедленного типа) или некротические очаговые поражения (реакция замедленного типа) в органах (в печени - гепатит, почках - гломерулонефрит, миокарде - миокардит и т.д. Такие осложнения могут вызывать антибиотики, сульфаниламидные препараты, ненаркотические анальгетики, витаминные препараты, аминазин, местные анестетики. Под влиянием лекарства-аллергена могут возникать некротические очаговые поражения (реакция замедленного типа) в органах (в печени - гепатит, почках - гломерулонефрит, миокарде - миокардит и т.д.). Такие осложнения вызывают сульфаниламидные, противоэпилептические средства, препараты йода, ртути, мышьяка и т.д.
Для профилактики аллергических осложнений необходимо тщательно собирать анамнез. При наличии в анамнезе предрасположенности к аллергическим заболеваниям не следует назначать препараты продленного действия. Тщательный сбор семейного анамнеза поможет выявить наличие у пациента идиосинкразии - первичной непереносимости препаратов, передающейся по наследству. Идиосинкразия встречается на препараты йода, хинин, сульфаниламидные и т.д.
Широкое применение психотропных препаратов породило новую, весьма серьезную проблему - проблему лекарственной зависимости или наркомании. Лекарственная зависимость развивается к наркотическим анальгетикам, кокаину, снотворным, спирту этиловому, транквилизаторам, некоторым возбуждающим средствам, препаратам растительного происхождения - гашиш, марихуана, опий и т.д.
С появлением химиотерапевтических средств выявилась еще одна группа осложнений, связанных с противомикробной активностью препаратов. Использование антибиотиков (пенициллина, левомицетина) может вызвать гибель и распад большого количества возбудителей заболевания и поступление в кровь эндотоксина. Это приводит к возникновению реакции обострения или бактериолиза. Все симптомы заболевания резко обостряются, что требует применения антитоксической терапии, противогистаминных препаратов и глюкокортикоидов.
Антибактериальные препараты широкого спектра действия, особенно антибиотики, подавляя чувствительную к ним микрофлору, способствуют размножению резистентных микроорганизмов, возникает дисбактериоз и суперинфекция. Наиболее часто начинает размножаться гриб Candida. Кандидоз, как правило, поражает слизистую оболочку полости рта. Для профилактики этого осложнения антибиотики широкого спектра действия сочетают с противогрибковыми средствами (нистатин, леворин, декамин).
Применение химиотерапевтических препаратов изменяет привычные формы заболевания, подавляет иммунологическую реактивность организма, изменяет антигенные свойства микроорганизма, уменьшает количество антигена, возникают стертые формы инфекционных заболеваний, не оставляющих пожизненного иммунитета.
Для проведения эффективной и безопасной фармакотерапии при выборе лекарственных препаратов врачу необходимо учитывать не только основное их действие, но и всю совокупность побочных эффектов Наиболее часто встречаются проявления побочного действия лекарств аллергического характера. Они наблюдаются при использовании антибиотиков, синтетических химиотерапевтических средств, противовоспалительных, витаминных и многих других препаратов.
Применение антибактериальных препаратов широкого спектра действия может быть причиной дисбактериоза и суперинфекции.
Причины возникновения нежелательных эффектов при применении лекарственных средств. Понятие генетически предопределенной и приобретенной чувствительности организма к медикаментам. Взаимодействие лекарственных средств в комбинированной фармакотерапии.
| Рубрика | Медицина |
| Вид | реферат |
| Язык | русский |
| Дата добавления | 09.01.2015 |
| Размер файла | 20,6 K |
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Министерство здравоохранения Украины
Национальный Фармацевтический Университет
Побочное действие лекарств
Побочное действие лекарственных средств - нежелательные эффекты, возникающие при применении лекарственных средств в лечебных дозах. Нежелательные эффекты, вызываемые лекарственными средствами в дозах, превышающих терапевтические, рассматриваются как токсические.
Побочные эффекты лекарственных средств могут быть обусловлены как специфической активностью препаратов, что связано в основном с их химической природой, так и с особенностями реакции организма на лекарственные средства. Более подробно по патогенетическому принципу побочные эффекты лекарственных средств можно классифицировать следующим образом.
1. Побочные эффекты, обусловленные химической природой лекарственных средств
1) Побочные эффекты, обусловленные специфическими фармакологическими эффектами лекарственных средств:
а) вследствие действия на однотипные рецепторы в разных органах или на различные типы рецепторов;
б) вследствие изменения синтеза или биотрансформации эндогенных медиаторных веществ;
в) вследствие влияния на гуморальные регуляторные механизмы (ферментативные, гормональные).
2) Побочные эффекты цитотоксической природы:
а) обще-клеточное цитотоксическое действие;
б) избирательное цитотоксическое действие.
3) Вторичные побочные эффекты, обусловленные:
а) изменениями сапрофитной микрофлоры в организме;
б) массовой гибелью возбудителей инфекционных и паразитарных болезней.
4) Побочные эффекты, обусловленные взаимодействием лекарственных средств друг с другом или с биологически активными ингредиентами пищевых продуктов.
5) Побочные эффекты аллергической природы.
6) Лекарственная зависимость.
7) Мутагенное, тератогенное и эмбриотоксическое действие.
2. Побочные эффекты, обусловленные особенностями реакции организма на лекарственные средства
1) Побочные эффекты, связанные с генетически предопределенными особенностями организма:
а) вследствие ферментопатий;
б) вследствие наследственных заболеваний с измененной реактивностью на лекарства.
2) Побочные эффекты, связанные с приобретенными особенностями организма:
а) вследствие изменения чувствительности организма к лекарственным средствам при некоторых физиологических состояниях (ранний детский возраст, старческий возраст, беременность, лактация);
б) при заболеваниях органов, участвующих в элиминации лекарственных средств;
в) при заболеваниях, сопровождающихся изменениями чувствительности к лекарственным средствам;
г) обусловленные особенностями личности больного;
д) обусловленные вредными привычками или воздействием вредных факторов окружающей среды (курение, алкоголизм и т. д.).
Наличие у каждого лекарственного средства определенной химической структуры, обеспечивающей его взаимодействие с тем или иным типом рецепторов в органах и тканях, обусловливает развитие не только основных (терапевтических), но и нежелательных (побочных) эффектов препаратов. Примерами такого рода побочных эффектов являются, например, гипокалиемия, возникающая при применении салуретиков, постуральная гипотензия, вызываемая ганглиоблокаторами и некоторыми другими гипотензивными средствами, сонливость при применении фенобарбитала в качестве противоэпилептического средства и др.
В ряде случаев степень выраженности терапевтического и побочного действия препаратов может быть неодинаковой.
Так, морфин выражение угнетает дыхание в относительно высоких терапевтических дозах, а препараты наперстянки вызывают рвоту, как правило, в субтоксических дозах. В связи с этим при применении препаратов с большой терапевтической широтой возможно достичь необходимого лечебного эффекта при относительно слабой выраженности побочного действия путем назначения таких препаратов в малых и среднетерапевтических дозах.
Побочные эффекты, связанные с проявлением специфической фармакологической активности лекарственных средств, развиваются главным образом вследствие того, что чувствительные к ним рецепторы локализуются во многих органах и тканях.
Типичным примером рецепторов, имеющих различную органную локализацию, являются холино- и адренорецепторы. В связи с этим лекарственные средства наряду с терапевтическим эффектом в отношении пораженного органа вызывают нежелательные изменения функций других органов. Так, при назначении м-холиноблокаторов (атропина, скополамина и др.) в качестве спазмолитиков наблюдаются изменения функции глаза (паралич аккомодации, повышение внутриглазного давления), сердца (тахикардия) и др.
Эти изменения в данном случае являются побочными эффектами. Побочные эффекты могут возникать также в связи с отсутствием у лекарственных средств избирательности действия на определенные типы рецепторов. Например, анаприлин обладает противоаритмическим действием за счет блокады в1-адренорецепторов сердца и одновременно с этим может вызывать бронхоспазм в результате блокады локализованных в бронхах в2-адренорецепторов.
Побочные эффекты ряда лекарственных средств (ингибиторов моноаминоксидазы, антихолинэстеразных веществ и др.) связаны с нарушением синтеза эндогенных медиаторных веществ, а проявления побочного действия соединений мышьяка и солей тяжелых металлов (ртути, свинца и др.) - с ингибированием биологически важных ферментов.
Побочные эффекты цитотоксической природы, возникающие под влиянием некоторых препаратов (например, цитостатиков), имеют обще-клеточный характер и проявляются признаками поражения многих тканей. Вместе с тем цитотоксические побочные эффекты могут иметь и избирательный характер (например, поражение слухового или вестибулярного аппарата антибиотиками аминогликозидного строения, развитие катаракты при длительном лечении хингамином, гепатотоксическое действие моноацетилгидразина - продукта биотрансформации изониазида и др.). Химиотерапевтические средства наряду с различными побочными эффектами, обусловленными органотропным действием, способны вызывать также вторичные побочные эффекты, связанные с воздействием препаратов данной группы на патогенную и сапрофитную микрофлору.
К числу такого рода побочных эффектов относится, например, реакция обострения (реакция Яриша - Герксгеймера - Лукашевича), возникающая иногда при химиотерапии ряда инфекционных болезней (сифилиса, сепсиса и др.) высокоактивными антибактериальными препаратами и обусловленная интоксикацией организма продуктами распада возбудителей инфекции. Кроме того, вторичными побочными эффектами являются Дисбактериоз, суперинфекция и нарушения витаминного баланса, возникающие главным образом при лечении антибиотиками широкого спектра действия.
В процессе комбинированной фармакотерапии побочные эффекты нередко развиваются в результате неблагоприятного взаимодействия комбинируемых препаратов друг с другом.
К числу проявлений такого рода побочного действия относятся, например, гипертензивные реакции, вызываемые применением резерпина на фоне действия ингибиторов моноаминоксидазы (ниаламида и др.), аритмогенный эффект адреналина при фторотановом наркозе и др.
В ряде случаев побочное действие может быть следствием неблагоприятного взаимодействия лекарств с биологически активными ингредиентами пищи. Так, употребление продуктов (сыра, пива и др.), богатых тирамином, при терапии ингибиторами моноаминоксидазы приводит к повышению АД вплоть до развития криза. Побочные эффекты, возникающие вследствие аллергии на лекарственные средства или продукты их метаболизма в организме, отличаются от побочных эффектов неаллергической природы рядом особенностей. Прежде всего аллергические реакции развиваются в ответ на повторные введения препаратов и независимо от величины их доз, тогда как побочные эффекты неаллергического происхождения могут возникать при первом же введении лекарственного средства, а выраженность таких побочных эффектов возрастает с увеличением доз препарата. Кроме того, аллергические реакции повторяются при последующих введениях вызвавшего сенсибилизацию организма препарата, а признаки этих реакций проявляются в виде аллергических эквивалентов (сыпь, сывороточная реакция, анафилаксия и др.), не входящих в спектр фармакологической активности лекарственных средств. В формировании аллергических реакций на лекарства, также как и на прочие аллергены, участвуют иммунные механизмы.
Многие лекарственные средства сами по себе не являются антигенами, но они приобретают свойства антигенов, образуя на основе ковалентных связей комплексы с эндогенными макромолекулами-носителями (например, с белками). Т. о., молекулы лекарственных веществ чаще всего являются гаптенами. В качестве гаптена может выступать не только само лекарственное вещество, но и его метаболиты.
Например, метаболиты пенициллина способны связываться с молекулами пептидов или протеинов с образованием полных антигенов. Лекарственная аллергия протекает в виде реакций немедленного или замедленного типа, клинические проявления зависят от механизма ее развития. При реакциях немедленного типа циркулирующий в крови антиген (лекарство или комплекс его с белком) может взаимодействовать с антителами типа lgE, фиксированными на мембране лаброцитов (тучных клеток) или базофилов. Эти реакции могут быть либо генерализованными и проявляться в форме анафилактического шока (Анафилактический шок), либо локализованными (в месте взаимодействия аллергена и lgE) и протекать в виде острой крапивницы, ангионевротического отека, бронхоспазма, желудочно-кишечной аллергии с рвотой, болями в животе, диареей. Такого рода проявления лекарственной аллергии клинически невозможно отдифференцировать от анафилактоидной реакции, которая обычно имеет такую же симптоматику (бронхоспазм, крапивница и др.) и возникает после применения лекарственных средств, способных высвобождать гистамин, и другие медиаторы аллергических реакций из тучных клеток. Такими свойствами обладают кодеин, морфин, декстран, полимиксина В сульфат, тубокурарин, гамма-глобулин, ацетилсалициловая кислота и др.
Сывороточная реакция как проявление лекарственной аллергии развивается вследствие повреждений, вызываемых циркулирующими в крови иммунными комплексами антигена с антителом, главным образом типа lgG, реже lgM, а иногда типа lgE, которые откладываются в эндотелии мелких кровеносных сосудов. Клинически реакция проявляется лихорадкой, иногда генерализованной лимфаденопатией, воспалением суставов, кожными сыпями и альбуминурией.
Иногда на этом фоне появляются признаки анафилактической реакции (бронхоспазм, уртикарии, отек). Описанный выше механизм лежит в основе развития ряда других побочных эффектов аллергической природы - гломерулонефрита, перикардита, миокардита, менингита, менингоэнцефалита, периферических невритов и миелита. Подобные реакции могут вызывать препараты пенициллина, а также стрептомицин, ПАСК, сульфаниламиды.
При лекарственной аллергии с участием антител типа lgE иногда возникают поражения кожи и бронхов. Однако в организме могут продуцироваться и антитела типа lgG и lgM, специфичные в отношении клеток отдельных тканей, измененных благодаря комплексообразованию с гаптеном (лекарством или его метаболитом). Этот механизм, очевидно, лежит в основе гемолитической анемии, агранулоцитоза и тромбоцитопении, которые развиваются при аллергии к хинину, рифампицину, пенициллину, цефалотину, амидопирину и др.
Аллергические реакции замедленного типа возникают при взаимодействии антигена, роль которого выполняет лекарственный препарат (гаптен, фиксированный на клеточной мембране) со специфически сенсибилизированными Т-лимфоцитами.
Такие реакции клинически выражаются локальным отеком и воспалением (например, при контактном дерматите). Если для образования антигена в виде комплекса гаптен - протеин требуется УФ-облучение, реакция носит характер фотосенсибилизации.
Особым видом побочного действия лекарств является Лекарственная зависимость. Широко известно развитие зависимости к наркотическим анальгстикам, барбитуратам, психостимуляторам и другим средствам с психотропными свойствами. Лекарственная зависимость приводит к появлению у больных эмоциональных расстройств, изменяет их социальную адекватность, сопровождается органными поражениями и иногда нарушениями хромосомного аппарата. К практически важным проявлениям побочного действия относятся мутагенность, тератогенность и эмбриотоксичность лекарственных средств.
Мутагенные свойства обнаружены у ряда лекарственных веществ (андрогенов, кортикостероидов, цитостатиков, эстрогенов, нитрофуранов, некоторых витаминов и др.).
Тератогенность и эмбриотоксичность лекарств у человека мало изучены. Установлено, что тератогенный эффект у человека могут вызывать варфарин, этанол, препараты кортикостероидов и, предположительно, некоторые противоэпилептические средства и препараты половых гормонов. Кроме того, согласно экспериментальным данным, потенциально тератогенными являются многие лекарственные вещества, нарушающие процессы деления клеток, влияющие на активность некоторых ферментов, синтез белка или нуклеиновых кислот. В связи с этим большинство лекарственных средств при беременности (особенно в ее ранние сроки) целесообразно назначать только по строгим показаниям.
Индивидуальные, неадекватные дозе и качественно неожиданные реакции на лекарственные средства могут быть обусловлены генетически. Выявление причин таких реакций на лекарства и исследование их патогенетических механизмов являются одной из задач фармакогенетики (Фармакогенетика). Известно, что скорость метаболизма лекарственных средств, а также качественный и количественный состав их метаболитов даже у здоровых лиц подвержены значительным индивидуальным колебаниям. Вариабельность метаболизма клинически значима для препаратов, у которых первая ступень метаболических превращений проходит через процессы окисления, гидролиза или ацетилирования. Окисление является основным путем биотрансформации многих лекарственных средств, в частности дифенина, бутадиона и др.
Скорость окисления этих препаратов индивидуальна и обусловлена генетически. Снижение скорости метаболизма лекарственных средств может быть причиной интоксикации при длительном их применении. К редким вариантам генетически детерминированной аномалии метаболизма относится полное отсутствие способности метаболизировать дифенин путем гидроксилирования, что приводит к быстрой кумуляции этого препарата и развитию интоксикации. Неспособность печени метаболизировать фенацетин на стадии диэтилирования одного из его метаболитов (ацетофенацетина) является причиной метгемоглобинообразования.
Генетически предопределена также активность фермента N-ацетилтрансферазы. с участием которого ацетилируются изониазид, диафенилсульфон, сульфасалазин, сульфадимезин, апрессин, новакаинамид и некоторые другие препараты. Классическим примером полиморфизма плазменных ферментов может служить псевдохолинэстераза, которая метаболизирует миорелаксант дитилин. У лиц с низкой активностью и малым сродством псевдохолинэстеразы к дитилину миопаралитическое действие этого препарата резко пролонгируется (до 2-3 ч. и более). В противоположность этому лица с генетически обусловленным повышением активности псевдохолинэстеразы отличаются повышенной резистентностью к миопаралитическому действию дитилина.
Иногда побочные реакции на лекарственные вещества проявляются признаками обострения некоторых наследственных заболеваний. Так, при печеночной порфирии лекарственные вещества (барбитураты, глютетимид, амидопирин, гризеофульвин, бутамид, хлорпропамид, хлозепид, дифенин, оральные контрацептивные средства), индуцирующие синтетазу 6-аминолевулиновой кислоты, даже после однократного приема могут вызывать обострение данного заболевания.
Генетически предопределенными являются также псевдоаллергические реакции, клинически имитирующие эффекты аллергических, но они не имеют в своей основе иммунологического механизма. Такие реакции возникают вследствие высвобождения эндогенных биологически активных веществ, например гистамина и лейкотриенов под влиянием лекарственных веществ, причем механизм их высвобождения может быть разным.
Псевдоаллергические реакции, имитирующие анафилаксию (анафилактоидные) наблюдаются при использовании ацетилсалициловой кислоты и других нестероидных противовоспалительных средств, кортикотропина, при внутривенном введении анестезирующих средств, морфина, тубокурарина, декстрана, рентгеноконтрастных веществ, а также при ингаляциях кромолин-натрия (интала). Псевдоаллергическую природу имеют пневмониты, вызываемые фурадонином, и нефропатии, обусловленные пеницилламином, а также синдром красной волчанки, возникающий иногда при применении новокаинамида, изониазида или дифенина. Побочные реакции на лекарственные средства могут быть обусловлены приобретенными изменениями в организме при некоторых заболеваниях, беременности и лактации, либо развиваются как следствие особенностей функционального состояния организма в разных возрастных группах или при воздействии различных внешних факторов и вредных привычек больного. Побочные эффекты лекарственных средств возникают чаще при уменьшении массы тела и содержания воды в организме, что сопровождается уменьшением кажущегося объема распределения препаратов, снижении скорости клубочковой фильтрации и секреторно-экскреторной функции почечных канальцев, снижении кровотока в жизненно важных органах (почках, печени, сердце и др.), уменьшении концентрации и связывающей способности белков плазмы крови: уменьшении метаболизирующей функции печени. При застойной сердечной недостаточности большинство лекарственных средств чаще и в меньших чем обычно дозах оказывают побочное и токсическое действие, что обусловлено снижением функций печени и почек вследствие гипоперфузии этих органов при данной патологии. лекарственный медикамент фармакотерапия
При снижении функции дыхательного центра (например, вследствие повышенного внутричерепного давления, тяжелой легочной недостаточности) любые средства, угнетающие дыхание, даже относительно мало активные в этом отношении транквилизаторы, седативные, например производные бензодиазепина, могут спровоцировать тяжелую дыхательную недостаточность. Чувствительность сердца к аритмогенному действию сердечных гликозидов, симпатомиметиков и в-адреномиметиков резко возрастает при инфаркте миокарда. Развитию побочных эффектов способствуют также и многие другие факторы, изменяющие реактивность организма на лекарства, например неблагоприятные воздействия внешней среды (инсоляция и др.), накопление в организме токсичных веществ (инсектицидов, гербицидов и др.), индуцирующих микросомальные ферменты печени, и т. д.
Чувствительность организма к действию лекарств изменяется у курильщиков и лиц, страдающих алкоголизмом. Сенсибилизация организма под влиянием содержащихся в пище антибактериальных веществ и пищевых добавок может быть одной из причин возникновения аллергических реакций на лекарственные средства, обладающие перекрестными аллергогенными свойствами с этими веществами. Общими факторами, предрасполагающими к появлению побочных эффектов, являются:
Осложнения лекарственной терапии называют по-разному: побочным действием препаратов, лекарственной аллергией, непереносимостью препарата, лекарственной патологией т.п.

Группы побочных действий препаратов
В клинико-фармакологическом аспекте побочные действия препаратов целесообразно разделить на несколько групп.
Аллергические реакции негативного и замедленного типа чаще всего вызывают препараты:
Клинически они проявляются:
- дерматитом - в 45-50% случаев;
- эозинофилией - 40-45%;
- лейкоцитозом - 20-30%;
- лейкопенией - 15-25%;
- крапивницей - 10-20% и др.
Такие клинические явления обусловлены аллергизацией организма больных, а также качеством препаратов (технология изготовления, длительность и условия хранения). Так, тетрациклины редко вызывают аллергические реакции, из-за неправильного хранения и приема препарата с пролонгированным сроком хранения это средство может вызвать активную аллергическую реакцию (О.П.Викторов, 2008).
Фармакотоксические реакции обусловлены абсолютной или относительной передозировкой препарата, проявляюется симптомами, обусловленными фармакодинамическими свойствами веществ (атропин - сухость во рту; резерпин - невролептичний эффект у больных гипертензивной болезнью). Клинически это язвенные поражения слизистой оболочки пищеварительного канала, изменение количества клеток крови, нарушение функций паренхиматозных органов и т.д. Возможны проявления неспецифических свойств препарата, в частности влияние на плод во время беременности (эмбриотоксичность, тератогенный эффект, фетотоксичность), а также канцерогенное, мутагенное действия.
Изменение иммунобиологических свойств организма (ослабление иммунных реакций - иммуносупрессия, проявляющаяся суперинфекцией, частыми рецидивами инфекционных заболеваний, дисбактериозом, кандидозом, стафилококковым поражением кожи и других органов). Такие осложнения вызывают:
- антибиотики,
- сульфаниламиды,
- иммунодепрессанты,
- противоопухолевые средства.
Частота возникновения побочных действий препаратов
Анализ полученного материала показал, что самую многочисленную группу препаратов, применение которых вызвало побочные действия, составляют противомикробные и противопаразитарные средства (45,1-43,7%). Значительную группу лекарственных осложнений вызывают стероидные гормоны, анальгезирующие, жаропонижающие и противовоспалительные средства.
К 1968 в английской литературе сообщалось о появлении различных отрицательных реакций при медикаментозном лечении в среднем у 15% людей. Но уже к 1972 году американские авторы наблюдали отрицательные реакции при медикаментозной терапии у 55% человек.
Происходит постоянное увеличение смертельных случаев при введении пенициллина. Во Франции за последние годы частота смертельных случаев при введении пенициллина возросла в 16 раз. Возникает естественный вопрос: наблюдались ли негативные действия лекарств в предыдущие периоды развития медицины?
Классификация побочных действий препаратов
На сегодняшний день не существует точной классификации побочный действий / побочных реакций препаратов. В 1967 было принято классификацию нежелательного действия лекарственных средств.
- Передозировка:
- абсолютная,
- относительная.
- специфические,
- неспецифические.
Тареев А.Н. (1968г.) предложил схему этиологических и патогенетических факторов лекарственного синдрома: токсические, неспецифические, тератогенные и мутагенные. Такая классификация проявлений побочного действия препаратов раскрывает генез отдельных его синдромов и тем самым определяет соответствующее патогенетическое лечение.
По механизмам возникновения несовместимости организма с лекарством выделяются:
- медикаментозная аллергия,
- лекарственная токсичность,
- медикаментозная идиосинкразия.
Токсические эффекты - результат применения лекарств в высоких дозах. Идиосинкразия - генетически обусловленная реакция организма. Лекарственная аллергия определяется иммунологическими факторами организма и препарата.
ВОЗ выделяет следующие основные группы побочных реакций:
- Аллергические, не зависящие от дозы препарат, - тип В.
- Токсичные, зависящие от дозы препарата, - тип А.
- Местные - в местах введения.
- Реакции при взаимодействии препаратов - возникают при применении нескольких лекарственных средств и является следствием их взаимовлияния на процессы фармакокинетики и / или фармакодинамики.
- Реакции в отличия препаратов.
- Тератогенные эффекты - аномалии развития плода, связанные с применением препаратов.
- Канцерогенные эффекты - образование опухолей, связано с применением лекарственных средств.
Причины побочных действий препаратов
Побочное действие препарата - это любая нежелательная реакция, обусловленная фармакологическими свойствами лекарственного средства, которая наблюдается исключительно при применении в дозах, рекомендованных для медицинского применения. Побочная реакция препарата - это совокупность или отдельные проявления негативных свойств лекарственного средства, которые препятствуют его эффективному и безопасному применению у пациента или вызывают негативное влияние на качество его жизни. Побочная реакция является непреднамеренной и вредной для организма реакцией, которая возникает при применении препарата в терапевтических дозах с целью профилактики, лечения, диагностики заболевания, модификации физиологической функции. Прием лекарственного средства всегда связан с определенным риском.
Причины же неизбежного риска, как считают Д. Лоуренс, П. Бенитт (1991), при проведении фармакотерапии заключаются в следующем:
- Недостаточная селективность действия лекарственного средства.
- Некоторые эффекты лекарств, желаемые в одной системе организма, могут вызвать нежелательный эффект в других.
- В реализации многих физиологических функций участвуют близкие аналогичные механизмы.
- Длительное воздействие на клеточные механизмы могут привести к постоянным изменениям структуры и функции клеток (в том числе и канцерогенеза).
- Ограниченность информации о патологических процессах.
- Больные генетическими болезнями могут пострадать в очень высокой степени, у них может возникнуть непредвиденный иммунный ответ на введение лекарственного вещества.
- Подбор необходимой дозы неизбежно неточен (сахарный диабет, депрессия).
- В случаях некомпетентного и случайного назначения лекарств.
Виды побочных действий препаратов
Различают явные или очевидные побочные действия препаратов с определенной клинической характеристикой (АГ при длительном употреблении ГКС) и редкие и непредсказуемые (не описаны в литературе и, возможно, не всегда связаны с действием препарата).
По клиническому течению различают:
- легкие - без отмены препарата или специального лечения (головная боль при употреблении нитратов);
- умеренные, которые требуют отмены препарата и назначения лечения (крапивница);
- тяжелые - с угрозой для жизни или инвалидизации пациента (анафилактический шок);
- смертельные.
Поэтому побочные действия препаратов делят на серьезные и несерьезные.
Серьезные побочные действия препаратов - это такие, которые создают угрозу жизни (независимо от дозы), приводят к смерти больного, утраты трудоспособности, требуют дополнительной госпитализации, способствуют аномалии развития плода или врожденным аномалиям, происходящие вследствие передозировки лекарств. Разница между серьезными и тяжелыми побочными явлениями заключается в том, что серьезные - предусматривают значительный вред для здоровья больного вследствие развития эффектов, которые указаны выше, а тяжелые - это мера проявления побочных явлений.
Побочные действия препаратов являются предсказуемыми и непредсказуемыми.
Предполагаемые побочные реакции описаны в общеизвестных справочниках, руководствах, учебниках, монографиях, а также листках- вкладышах (инструкциях по применению лекарственных средств). Развитие ожидаемой побочный реакции не может быть причиной для судебного дела против врача.
Непредсказуемая побочная реакция (по характеру, тяжести течения или частотой возникновения) не ожидается, не описана в общеизвестных справочниках, руководствах, учебниках, монографиях, руководствах для медицинского назначения.
Следует отличать еще и побочный эффект - реакцию, не связанную с терапевтической целью, безвредную или такую, что вредит, действие лекарственного препарата в терапевтических дозах, оказывается рядом с основной специфическим действием (сонливость при введении блокаторов рецепторов гистамина Н1 первой генерации).
К возникновению побочных действий препарата приводят склонность назначения лекарств в высоких терапевтических концентрациях, назначение лечения в дозах без учета индивидуальных особенностей больного, его наследственности, длительное лечение, детский и пожилой возраст пациентов, а также полипрагмазия.
После установления связи между желаемым фармакологическим и побочным эффектом возникает необходимость дать количественную и качественную оценку соотношения польза / риск, то есть, - вероятность того, обнаруженный побочный эффект будет ухудшать течение заболевания и эффективность лечения.
Длительное повторное, не всегда регулярное, введения лекарств, которые изменяют психические функции (психостимуляторы или обезболивающие, подавляя ЦНС), может привести к развитию лекарственной зависимости, которая может быть психической (с неудержимым влечением больного и расстройствами психики) и физической (с тяжелыми нарушениями функций внутренних органов и развитием абстиненции).
Значение плацебо в определении эффективности и побочных действий препаратов
Масштабные исследования, проведенные в 1986 году под эгидой Министерства социальной защиты Франции, показали: после приема плацебо головные боли проходят в 62% случаев, язвы и гастриты бесследно исчезают у 58 пациентов из ста, каждый второй излечивает ревматизм . Для этого необходимо одно - обмануть больного, сказав, что ему дают настоящее лекарство. Специалисты считают, что секрет плацебо кроется в самовнушении. Но эта гипотеза не объясняет многих странностей эффекта плацебо, например, его географической избирательности. Эксперименты показали, что на разных географических широтах процент успешного действия может отличаться достаточно резко. Это не укладывается ни в одно из объяснений и свидетельствует о том, что феномен плацебо еще далек от его полного понимания специалистами.
Используется плацебо как контрольный препарат в клинических испытаниях новых лекарственных препаратов, в процедуре количественной оценки эффективности лекарств. Одной группе испытуемых дают тестируемый препарат, проверенный на животных, а другой - плацебо. Эффект от применения препарата должен достоверно превышать эффект плацебо, чтобы препарат признать действующим. Плацебо используется также для изучения роли самовнушения в действии лекарственных препаратов.
Иногда врачи намеренно прописывают плацебо пациентам, склонным к самовнушению болезненных ощущений. В этом случае появляется возможность избежать неоправданных, типичных для людей в современном обществе неврозов и многочисленных медикаментозных осложнений. Положительный эффект гомеопатических средств также объясняется эффектом плацебо.
а) Нежелательные реакции, побочные эффекты лекарственных средств. Желаемый (или предполагаемый) основной эффект любого лекарственного вещества заключается в изменении функции организма путем ослабления симптомов, вызванных заболеванием. Кроме того, лекарственное средство также может быть причиной нежелательных реакций, которые, в свою очередь, могут вызвать развитие осложнений, спровоцировать заболевание или даже привести к смерти.
б) Причины нежелательных реакций. Передозировка. При введении препарата в более высокой дозе,чем требуется для развития основного эффекта, прямо или опосредованно нарушаются другие функции организма.
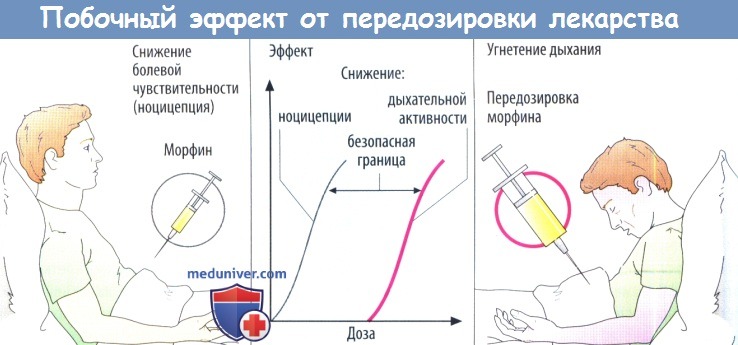
![Побочный эффект от передозировки лекарства]()
Следует отметить, что помимо введенного количества также важна скорость доставки лекарственного вещества. Чем быстрее повышается уровень в крови, тем выше будет концентрация. В отличие от терапевтических эффектов начальная пиковая концентрация после в/в инъекции морфиноподобных препаратов вызывает побочные реакции (интоксикация и угнетение дыхания).
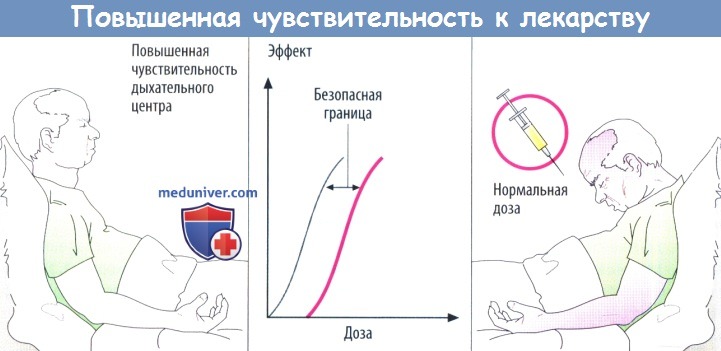
![Повышенная чувствительность к лекарству]()
Генетические аномалии метаболизма также приводят к гиперчувствительности (фармакогенетика). Указанные выше формы гиперчувствительности следует отличать от аллергических реакций с участием иммунной системы.
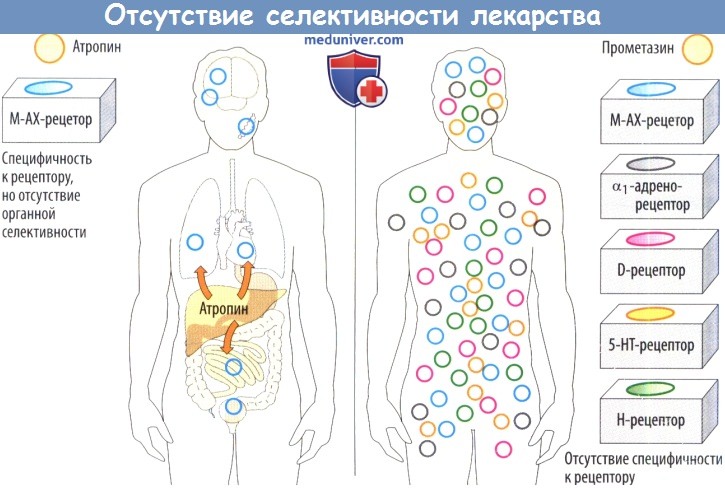
Отсутствие селективности. Несмотря на правильную дозировку и нормальную чувствительность, нежелательные реакции все же встречаются, т. к. лекарственное средство не действует избирательно на пораженные (больные) ткань или орган. Например, холинолитик атропин связывается только ацетилхолиновыми рецепторами мускаринового типа (М-холинорецепторами, М-АХ); однако они присутствуют во многих тканях.
Кроме того, нейролептик хлорпромазин может взаимодействовать с несколькими различными типами рецепторов. Следовательно, его действие не является органо-и рецептор-специфичным.
![Отсутствие селективности лекарства]()
Последствий неселективного действия часто удается избежать, если лекарственное средство достигает органа-мишени не через кровь, а применяется местно, например при введении парасимпатолитиков в виде глазных капель и использовании аэрозоля для ингаляции.
Побочные эффекты, которые развиваются в результате установленного механизма действия, ожидаемы, причем связь с применением лекарственного вещества легко обнаружить. Сложнее определить нежелательные реакции, которые возникают при неизвестном действии препарата. К некоторым наглядным примерам таких реакций относятся повреждение плода после приема снотворного средства (талидомид), легочная гипертензия после приема средств, подавляющих аппетит, и фиброз после приема препаратов против мигрени.
При использовании любого препарата следует помнить о нежелательных реакциях. Поэтому перед выпиской рецепта врач должен оценить соотношение риска и пользы.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
![побочные эффекты]()
Побочные реакции лекарственных препаратов – это очень неприятно, как пациенту, так и лечащему его врачу. Но не бывает лекарств без побочных явлений, более того, стоит впечатлительному человеку открыть аннотацию из коробочки любого препарата и прочитать означенный раздел и он может вообще отказаться от лечения. Почему этого не стоит делать и какие побочные реакции встречаются наиболее часто, мы сегодня и поговорим.
Почему в упомянутых аннотациях такие большие списки побочных реакций?
Насколько предсказуемы и управляемы побочные реакции?
Развитие побочных реакций зависит от нескольких причин:
Как мы видим – в первом и третьем случае побочные реакции предсказуемы и предотвратимы, а второй случай непредсказуем абсолютно. Поговорим более подробно на наиболее часто встречающихся примерах.
1. Индивидуальная чувствительность организма к отдельным препаратам может проявляться в виде аллергических реакций, таких как: крапивница, отек Квинке, анафилактический шок и как частный случай аллергического буллезного дерматита – синдром Лайелла (крайне тяжелое состояние, с высоким процентом летальных исходов).
То, что будет написано ниже, по большому счету является врачебным материалом, но пациентам он будет не менее полезен, чтобы не пугаться, когда врач назначит, допустим, цефтриаксон, а ранее была реакция на ампициллин.
Второй вариант – сыпь возникает не на сам антибиотик, а на вкусовые добавки в оный. Такое часто встречается при использовании диспергируемых таблеток или сиропов/суспензий со всевозможными вкусами.
Итак, сыпь случилась, что делать?
- Первое и главное – ничем ее не мазать! Ни один врач не обладает сверхъестественным зрением и через зеленку или фукорцин ничего рассмотреть не сможет.
- Второе – добраться до врача любым способом, чтобы эту самую сыпь показать, зафиксировать и получить новые рекомендации по лечению. Медлить с этим нельзя – чем быстрее доберетесь, тем безопаснее переживете этот эпизод своей жизни.
Во всех остальных случаях аллергических реакций – отек Квинке, синдром Лайелла (когда кожа вздулась крупными пузырями, похожими на ожоговые), должна немедленно вызываться скорая. Это жизнеугрожающие состояния в самом прямом смысле слова. Если скорая, по каким-либо причинам, немедленно не может материализоваться – хватаем пострадавшего (или себя), сопровождающего (это обязательно), хватаем автомобиль и едем в ближайший приемный покой любого, (повторяюсь) ЛЮБОГО стационара.
По поводу анафилактического шока автор искренне желает вам никогда с ним не столкнуться, так как шансы на выживание есть только у тех, кто уже находится в стенах лечебного учреждения. Вне стен больниц, даже если рядом будет идти или стоять врач, медицина до сих пор бессильна, во всяком случае в России, где до сих пор нет специальных шприц-ручек с адреналином.
Однако медицина не стоит на месте, и пока в ограниченном количестве, но уже имеются лабораторные возможности на исследование специфического IgE к отдельным лекарственным препаратам, например, анестетикам и пенициллину. Возможно, близок тот момент, когда мы дождемся полных панелей на весь ряд применяемых лекарственных препаратов и сможем диагностировать хотя бы отдельные виды проявлений индивидуальной чувствительности организма.
Что делать, если началось?
- Первое и главное, ничего не менять в своем лечении, особенно если оно амбулаторное.
- Второе, к врачу на прием немедленно и рассказать все происходящее в подробностях. Ничего не скрывать, врачи и не такое видели.
- Третье, выполнять последующие рекомендации доктора.
- Четвертое и, наверное, главное, – не рыться в интернете в попытках поставить себе диагноз и назначить лечение, так как заболеваний, сопровождающихся диареей, много, а квалификации провести дифференциальный диагноз, которому врачей сначала несколько лет учат в институте, а далее они учатся всю жизнь, у вас нет. Поэтому никакого самолечения – сразу к врачу. И даже в том случае, если антибиотик был зачем-то самоназначен в процессе самолечения.
3. И последняя на сегодня нежелательная лекарственная реакция, хотя по сути – это уже осложнение лекарственной терапии – головная боль при приеме обезболивающих от этой самой головной боли.
Обезболивающие принимаются еще более бесконтрольно, чем даже антибиотики. Конечно, с болью жить нельзя, но бесконтрольное глотание таблеток тоже не выход, так как причина этой боли остается неизвестной (например, гипертоническая болезнь, которую обезболивающими не победить точно) и, соответственно, нет этиологического, то есть направленного на ее ликвидацию, лечения. Если вы постоянно сидите на обезболивающих из-за головной боли и чем дальше, тем больше эта самая боль нарастает и тем больше упаковок обезболивающих таблеток покупается, есть некоторая вероятность того, что вы заимели так называемую абузусную головную боль. Автор повторится, но и в этом случае диагноз может поставить только врач. Никакого интернета и самодиагностики, вы можете пропустить что-то действительно очень серьезное.
Что делать, если подозреваете у себя такое состояние?
- Первое – не ходить в аптеку за новым обезболивающим, а идти к врачу, лучше неврологу, за диагнозом.
- Второе – если подозрения подтвердились, как бы трудно это ни было – полностью слезть с таблеток.
Перед началом применения любого препарата посоветуйтесь со специалистом и ознакомьтесь с инструкцией по применению.
Читайте также: