Реферат опухоли мягких тканей
Обновлено: 06.07.2024
К мягким относят ткани, расположенные между кожей и костями, — жировую прослойку, мышцы, сухожилия, связки, подкожную жировую клетчатку, синовиальную ткань суставов. Злокачественные (раковые) опухоли мягких тканей составляют лишь 1% от всех онкологических заболеваний, но очень опасны.
Причины и виды опухолей мягких тканей
Получение травмы предшествует раковой опухоли мягких тканей более чем в 50% случаев. Нередко опухоль образуется на месте уже зарубцевавшейся раны. Причины перерождения доброкачественного новообразования в злокачественное до конца не выяснены. Повлиять на перерождение могут химические канцерогены, радиоактивное облучение, болезни, которые передаются генетически (нейрофиброматоз, туберозный склероз).
Виды наиболее распространенных опухолей мягких тканей:
- Липосаркома — опухоль жировой ткани. В основном образуется на бедрах, коленях, в забрюшинном пространстве.
- Рабдомиосаркома — новообразование в скелетной мышечной ткани, отвечающей за движения тела.
- Фибросаркома — распространенная болезнь, поражающая соединительную ткань. Опухоль располагается в толще мышц, чаще всего на бедрах, плечах, шее.
- Синовиальная саркома — распространенное заболевание: опухоль образуется из синовиальной оболочки крупных суставов верхних, нижних конечностей.
- Лейомиосаркома — поражает гладкие мышцы мочевого пузыря, матки, желудка, тонкой кишки.
- Саркомы из нервной ткани — опухоли (невриномы, шванномы, симпатобластомы) поражают нервные ткани в различных частях тела.
- Гемангиосаркома — редкий и быстро метастазирующий вид опухоли. Поражает ткани, из которых состоят кровеносные сосуды.
- Лимфангиосаркома — чрезвычайно редкий вид. Болезнь поражает лимфатические сосуды — в основном у женщин, которые перенесли мастэктомию (удаление молочной железы).
Симптомы опухолей мягких тканей
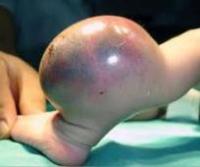
Вначале заболевание чаще всего протекает незаметно или же его симптомы сходны с невралгией, ишемией, так как опухоль может сдавливать нерв, сосуд. Затем пациент все чаще ощущает слабость, упадок сил. Когда новообразование достигло достаточно крупных размеров, его можно обнаружить под кожей при пальпации (прощупывании). Оно может быть эластичным (относительно подвижным) или твердым, похожим на плотный узел. Иногда на коже в месте расположения опухоли образуются язвы.
Опухоли суставов, мышц, нервов проявляют себя болями при движении тела. В то же время многие новообразования (лейомиосаркома, рабдомиосаркома, ангиосаркома) могут быть вообще не связаны с болезненными ощущениями. Поэтому существует опасность запоздалой диагностики, когда уже начинается развитие метастазов.
Наиболее действенным методом лечения злокачественных опухолей остается хирургическое вмешательство. В нашем центре работают онкологи, онкохирурги с многолетним опытом. При необходимости эстетическое восстановление после операции проводит пластический хирург. Для каждого пациента разрабатывают индивидуальную программу химиотерапии. Она может проводиться до операции, чтобы сократить объем хирургического вмешательства, и после нее, чтобы предотвратить рецидивы и метастазы.
Наши специалисты
Саркома мягких тканей – это группа редких злокачественных новообразований мезодермального происхождения, которые развиваются из жировой клетчатки, мышечной и фиброзной ткани, оболочек периферических нервов. Клинические проявления опухоли включают локальное уплотнение, болевой синдром и нарушение функции органа на поздних стадиях заболевания. Для диагностики применяются методы визуализации (УЗИ, КТ, МРТ), гистологическая верификация, лабораторные исследования. Комплексное лечение саркомы требует проведения радикальных хирургических вмешательств, лучевой терапии, полихимиотерапии и таргетной терапии.
МКБ-10


Общие сведения
Хотя мягкие ткани занимают 50% веса тела, распространенность сарком невелика. В мире они составляют 1-2,5% от всех видов злокачественных опухолей у взрослых, до 15% – у детей. В России ежегодно диагностируется более 10 тыс. новых эпизодов болезни, что составляет 1% от всей онкопатологии или 30 случаев на 1 млн. населения. Несмотря на постоянное развитие онкологии, терапия сарком мягких тканей (СМТ) остается недостаточно эффективной. Большую актуальность имеет разработка таргетных препаратов и иммунотерапии для повышения результативности и радикализма лечения.

Причины
Точные этиологические факторы развития саркомы пока не установлены. В научной онкологии ведутся диспуты по поводу роли химических канцерогенов (инсектициды, гербициды, хлористый винил) и неблагоприятного радиационного фона. Среди предрасполагающих факторов называют генетические болезни: нейрофиброматоз, синдромы Гарднера и Ли-Фраумени. Некоторые авторы к причинам СМТ причисляют хроническую лимфедему.
Патогенез
Развитие саркомы подчиняется классическим законам патофизиологии опухолевого роста. Клетки новообразования отличаются утратой верхнего лимита Хайфлика и отсутствием контактного торможения, что обуславливает их неконтролируемые циклы деления. Опухолевая ткань имеет метаболический и энергетический атипизм, высокую способность к анаэробному гликолизу и развитию в условиях гипоксии.
Для сарком характерна интенсивная васкуляризация. Процессы ангиогенеза играют решающую роль в развитии и метастазировании опухолей, определяют их агрессивный инвазивный рост. Образование сосудов контролируется VEGF – фактором роста эндотелия, который признан важнейшим промоутером ангиогенеза. Он активизируется на фоне клеточной гипоксии, связывается со специфическими рецепторами и вызывает пролиферацию эндотелиальных клеток.
Классификация
Самые распространенные гистологические подтипы сарком мягких тканей включают злокачественные фиброзные гистиоцитомы (28%), липосаркомы (15%), лейомиосаркомы (12%) и неклассифицируемые саркомы (11%). Реже встречаются рабдомиосаркомы (5-6%), фибросаркомы (3%). В практической онкологии широко используется клиническая классификация TNM, согласно которой существует 4 стадии заболевания:
- Iстадия. Характеризуется размером первичной опухоли до 5 см, низким уровнем злокачественности клеток, отсутствием регионарных и отдаленных метастазов.
- IIстадия. Устанавливается при любом размере поверхностной опухоли или глубоком новообразовании диаметром менее 5 см. Любые признаки метастазирования отсутствуют.
- IIIстадия. Определяется при появлении метастазов в регионарных лимфатических узлах либо при диаметре глубокой опухоли свыше 5 см без признаков метастазирования.
- IVстадия. Регистрируется при образовании метастазов саркомы в регионарных лимфоузлах или любых других органах тела.

Симптомы саркомы мягких тканей
К типичным локализациям новообразования относят нижние конечности и висцеральные органы (по 26%), в 23% случаев опухоли располагаются ретроперитонеально или интраабдоминально. Около 12% СМТ расположены на верхних конечностях, 8% – на грудной клетке, не более 5% – в области головы и шеи. Клиническая картина сарком мягких тканей разнообразна, определяется их размерами, локализацией, стадией болезни и степенью злокачественности клеток.
При локализации опухоли в поверхностных мягких тканях пациенты самостоятельно обнаруживают новообразование, которое постепенно разрастается, приобретает плотную структуру. Некоторые больные ошибочно принимают симптомы за признак травмы и не обращаются к врачу. Позже в пораженном отделе тела возникают боли, онемение, покалывание. При крупных образованиях человек испытывает неудобства при ходьбе, ношении одежды.
При длительном существовании новообразования его поверхность изъязвляется, кровоточит, нагнаивается. Опухоль малоподвижна, при ее ощупывании удается определить участки размягчения (распада). В тяжелых случаях пораженная конечность теряет свою функциональность. При саркомах брюшной и грудной полости основным признаком выступают боли, которые имитируют заболевания соответствующих органов.
Осложнения
Саркомы склонны к бурному росту и быстрому метастазированию. При поздней диагностике образования в 100% случаев присутствует поражение близлежащих лимфатических узлов. В отдаленное метастазирование в основном вовлекаются легкие. Независимо от локализации СМТ у больных развивается клинический синдром раковой интоксикации, осложняющийся иммунной недостаточностью, нарушениями функций внутренних органов.
Ведущую проблему при СМТ составляет отложенное начало лечения опухоли, которое сопряжено с худшим прогнозом выживаемости. Несвоевременная диагностика обусловлена как поздней обращаемостью пациентов, так и отсутствием онкологической настороженности у терапевтов и специалистов вторичного звена (гастроэнтерологов, пульмонологов, ортопедов-травматологов).
Диагностика
Обследование при подозрении на саркому мягких тканей требует проведения расширенного комплекса инструментальных и специализированных лабораторных методов. Диагностика выполняется под руководством врача-онколога в специализированном отделении. План исследований различается с учетом локализации новообразования, однако базовая программа при всех видах СМТ включает следующие методы:
- УЗИ мягких тканей. Методика эффективна для обнаружения поверхностно расположенных новообразований в любой части тела. Благодаря неинвазивности и безопасности сонография назначается на первом этапе постановки диагноза пациентам с подозрительными образованиями.
- Рентгеновская визуализация.КТ брюшной полости, легких, головного мозга и других органов определяет висцеральное расположение первичной опухоли или ее метастазов. Широко применяется КТ мягких тканей нижних и верхних конечностей.
- Магнитно-резонансная томография.МРТ более информативна при визуализации мягких тканей и внутренних органов, поэтому рекомендуется в рамках уточняющей диагностики.
- Сцинтиграфия костей. Исследование назначается всем пациентам с подозрением на метастатическое поражение скелета. Результаты сцинтиграфии необходимы для быстрого обнаружения вторичных костных опухолей любой локализации.
- Гистологический анализ. При морфологическом исследовании материала аспирационной биопсии или образца резецированной опухоли определяют ее морфологические характеристики: степень злокачественности, тип мутировавших клеток, наличие иммунологических маркеров.
- Лабораторная диагностика. Для оценки общего состояния здоровья онкологического пациента применяются клинический и биохимический анализы крови, коагулограмма. Обязательно проводят измерение уровня онкомаркеров.
Дифференциальная диагностика
Основные трудности при постановке диагноза возникают при дифференцировке доброкачественных и злокачественных образований мягких тканей. Клинико-инструментальные данные имеют ограниченную ценность, поэтому подтвердить СМТ удается только гистологическим исследованием. Опухоль также необходимо отличать от:

Лечение саркомы мягких тканей
Консервативная терапия
Предоперационная лучевая терапия и химиотерапия используются для уменьшения размеров новообразования, расширения возможностей оперативного вмешательства и уменьшения риска интраоперационного метастазирования. При определении дозы облучения руководствуются международными протоколами с учетом клинической ситуации у конкретного пациента. Единые стратегии лечения пока не разработаны.
Адъювантная химиотерапия используется как ведущий метод лечения распространенных форм саркомы мягких тканей, когда нет возможности провести радикальную операцию. Для повышения эффективности применяются комбинированные режимы AI, GemTax, MAID и другие. В группе пациентов старше 65 лет методом выбора признана монотерапия препаратами антрациклинового ряда.
Хирургическое лечение
Оперативное вмешательство – основной этап радикального лечения поверхностно расположенных сарком. Чаще всего к помощи хирургов прибегают при локализации опухоли на конечностях, где удается ее полностью резецировать с адекватным косметическим результатом. Преимущество отдается органосохраняющим операциям, которые проводятся в 10% случаев. Ампутации и экзартикуляции выполняются при отсутствии менее травматичных альтернатив.
При СМТ по возможности соблюдается принцип радикальности вмешательства, который предполагает одномоментное удаление образования в мышечно-фасциальном футляре. Такой вариант имеет наилучший отдаленный прогноз выживаемости. Пациентам с терминальными стадиями саркомы рекомендованы нерадикальные и паллиативные операции, направленные на улучшение качества жизни.
Экспериментальное лечение
При саркомах мягких тканей применяется таргетная терапия ингибиторами ангиогенеза. Лечение проводится моноклональными антителами, которые угнетают биологическую активность VEGF, уменьшают васкуляризацию опухоли и препятствуют ее инвазивному росту. Анти-VEGF терапия снижает сосудистую проницаемость и внутриопухолевое давление, что делает новообразование более чувствительным к классической химиотерапии.
Прогноз и профилактика
Для контроля состояния здоровья и предупреждения рецидивов пациентам показано динамическое наблюдение после окончания комбинированного лечения. В течение 2-х лет посещения врача планируются каждые 3 месяца, затем переходят на осмотры раз в полгода на протяжении еще 3-х лет. Обследование включает опрос, сдачу комплекса анализов, УЗИ послеоперационного рубца и КТ органов грудной клетки.
Уровень 5-летней выживаемости пациентов с саркомой, выявленной на I стадии, составляет 60%. При запоздалой диагностике показатели успешности терапии снижаются до 10%. Прогностически неблагоприятными признаны размеры СМТ 5 см и более, возраст пациента старше 60 лет, высокая степень злокачественности. Первичная профилактика включает неспецифические меры: отказ от вредных привычек, употребление антиканцерогенных веществ, регулярные чек-апы здоровья.
2. Практические рекомендации по лекарственному лечению сарком мягких тканей/ А.А. Феденко, А.Ю. Бохян, В.А. Горбунова, А.Н. Махсон, В.В. Тепляков// RUSSCO. Версия 2017.
3. Таргетная терапия в лечении сарком мягких тканей/ А.А. Феденко//Практическая онкология. – 2013. – №2.
4. Современные подходы к лечению сарком мягких тканей/ М.Д. Алиев// Практическая онкология. – 2004. – №4.
Термином "саркомы мягких тканей" обозначают группу злокачественных опухолей, возникающих во внескелетных мягких и соединительных тканях. Подобные опухоли объединяются в одну группу ввиду сходства их гистопатологических характеристик и клинических проявлений, а также течения опухолевого процесса.
Злокачественные опухоли мягких тканей составляют 0,2-2,6% в общей структуре злокачественных новообразований человека. Почти все злокачественные опухоли мягких тканей являются саркомами, которые составляют 0,7% всех злокачественных опухолей человека. В Республике Казахстан абсолютное число вновь выявленных заболеваний в 1993 г. составило 235, в 2002 г. – 192.
Чаще всего эти опухоли отмечаются в возрасте 20-50 лет. У детей в структуре онкологической заболеваемости саркомы составляют 10-11%. Преимущественная локализация сарком мягких тканей – конечности (до 60%), причем примерно 46% – нижние конечности и около 13% – верхние. На туловище эти опухоли локализуются в 15-20% случаев, на голове и шее – в 5-10%. На забрюшинное пространство приходится 13-25%.
Пользователи протокола: рай.онколог, врач-онколог поликлиники диспансера, врач-онколог стационара диспансера.
Не имеем финансовую или другую заинтересованность в теме обсуждаемого документа. Не имели в последние 4 года отношения к продаже, производству или распространению препаратов, оборудования и т.п.

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Согласно с морфологическими кодами ICD-O по системе TNM классифицируются следующие гистологические типы опухолей:
Гистологические типы опухолей, не включаемые в классификацию TNM: ангиосаркома, саркома Капоши, дерматофибросаркома, фиброматоз (десмоидная опухоль), саркома исходящая из твердой мозговой оболочки, головного мозга, полых или паренхиматозных органов (за исключением саркомы молочной железы).
Регионарными лимфатическими узлами являются узлы, соответствующие локализации первичной опухоли. Поражение регионарных лимфатических узлов наблюдается редко и в случае, когда их состояние невозможно определить клинически или патологоанатомически, они классифицируются как N0 вместо NX или pNX.
Правила классификации. Должно быть гистологическое подтверждение диагноза, позволяющее определить гистологический тип опухоли и степень злокачественности.
* поверхностная опухоль локализуется исключительно выше поверхностной фасции без инвазии в фасцию; глубокая опухоль локализуется либо исключительно ниже поверхностной фасции или поверхностно по отношению к фасции, но с инвазией или прорастанием через нее. Саркомы забрюшинного пространства, средостения и таза классифицируют как глубокие опухоли
R2 – макроскопическая остаточная опухоль.
Резюме
С аркома мягких тканей
Диагностика
Диагностические критерии (описание достоверных признаков заболевания в зависимости от степени тяжести процесса)
Жалобы: появление и постепенный рост опухолевого образования мягких тканей. Появление и нарастание болевого синдрома. Нарушение движений в конечности.
Физикальное обследование: наличие опухоли мягких тканей. Пальпаторно болезненность. Видимое нарушение функции конечности.
Показания для консультации онколога: наличие опухолевого образования мягких тканей. Наличие рентгенологических (УЗИ, КТ) данных опухолевого поражения мягких тканей.
- биохимический анализ крови (общий белок, креатинин, мочевина, билирубин, трансаминазы, щелочная фосфатаза, ионы – Na, K, Ca, Cl, глюкоза);
- морфологическая верификация заболевания с установлением гистологического типа и степени дифференцировки опухоли (трепано- или открытая биопсия):
- при небольших или глубокозалегающих опухолях трепанобиопсию выполняют под ультрасонографическим или рентгенографическим контролем;
- при ножевой биопсии разрез не должен затруднять последующий выбор варианта оперативного вмешательства;
- цитологическое исследование (не заменяет гистологической верификации диагноза):
- мазков-отпечатков материала, взятого с помощью ножевой или трепанобиопсии;
- ультразвуковое исследование органов брюшной полости;
- артериография (выполняется при локализации опухоли в области прохождения крупных магистральных сосудов);
Дифференциальный диагноз
| № | Доброкачественные опухоли костей / агрессивное течение | Злокачественные опухоли костей |
| 1. | Фиброма | Фибросаркома |
| 2. | Липома | Липосаркома |
| 3. | Нейрофиброматоз | Рабдомиосаркома |
| 4. | Гемангиома | Злокачественная мезенхимома |
| 5. | Злокачественная гистиоцитома |
Лечение
Цель лечения: удаление опухоли, профилактика отдаленного метастазирования и пораженных лимфоузлов (при их наличии).
Хирургический метод в качестве самостоятельного вида используется при лечении первичных высокодифференцированных опухолей (Т1а) при условии возможности выполнения радикального хирургического вмешательства. В остальных случаях лечение комбинированное или комплексное, ведущим и решающим компонентом которого является хирургическое удаление опухоли.
Лечебная программа строится с учетом гистологической степени злокачественности, распространения процесса, размеров и локализации опухоли.
- оперативные вмешательства по поводу сарком мягких тканей выполняются под наркозом или проводниковой анестезией (при наличии противопоказаний к наркозу);
- границы резекции тканей отмечаются металлическими скобками (для планирования послеоперационной лучевой терапии и при нерадикальном удалении опухоли).
Простое иссечение - используется исключительно в качестве этапа морфологической диагностики злокачественных опухолей.
Широкое иссечение. При этой операции опухоль удаляют в пределах анатомической зоны, в едином блоке с псевдокапсулой и отступя от видимого края опухоли на 4-6 см и более. Широкая местная резекция применяется при опухолях низкой степени злокачественности, поверхностных, располагающихся выше поверхностной фасции, в коже, подкожной клетчатке (небольшие фибросаркомы, липосаркомы, десмоиды, дерматофибросаркомы). Эту операцию не выполняют при саркомах высокой степени злокачественности.
Радикальная операция. Эта операция предпринимается при глубоко располагающихся саркомах высокой степени злокачественности. Она предусматривает удаление опухоли и окружающих ее нормальных тканей с включением в единый блок фасций и неизмененных окружающих мышц, которые удаляются полностью с отсечением у места прикрепления. При необходимости производят резекцию сосудов, нервов, костей, прибегая одномоментно к соответствующим реконструктивным пластическим операциям на сосудах, нервах, костях, суставах.
Органосохраняющие и функционально-щадящие хирургические вмешательства при местно-распространенных злокачественных опухолях мягких тканей конечностей выполняются исключительно в рамках комбинированного и комплексного лечения. Контроль радикальности оперативного вмешательства осуществляют путем срочного интраоперационного гистологического исследования краев отсечения опухоли от нормальных тканей.
Ампутации и экзартикуляции. Ампутация и экзартикуляция конечности показаны в случаях, когда выполнение радикальной сберегающей операции не представляется возможным из-за массивного поражения (вовлечение в опухолевый процесс суставов, костей, магистральных сосудов и нервов на большом протяжении) и/или при неэффективности курсов неоадъювантного лечения.
Лучевая терапия используется в рамках комбинированного и комплексного лечения. Применяется лучевая терапия с использованием глубокофокусной R-терапии, электронного пучка или Υ-терапии, как правило, в виде предоперационного или послеоперационного курса в СОД 50-70 Гр в режиме классического фракционирования. Выбор источника облучения и энергии электронного пучка определяется локализацией и глубиной залегания опухоли.
Для равномерного подведения дозы облучения ко всей заинтересованной зоне применяются многопольные методики облучения с использованием приспособлений для формирования оптимальных дозных полей. Границы полей облучения должны превышать размеры опухоли на 3-4 см. При больших размерах опухоли и/или высокой степени злокачественности поле облучения должно включать до 10 см тканей проксимальнее и дистальнее границ опухоли. В этом случае после достижения СОД 45-50 Гр поле облучения сокращается до размеров опухоли.
При опухолях, локализующихся на конечностях, для снижения вероятности развития лучевого остеонекроза используются дополнительные косые поля, выходящие за пределы облучаемых тканей. В идеальном случае с целью уменьшения выраженности фиброза, контрактуры мышц и отека, следует исключить из поля облучения до 1/3 окружности конечности. Минимальная ширина необлучаемых тканей должна составлять: на предплечье 2 см, на голени 3 см, на бедре 4 см.
Послеоперационная лучевая терапия проводится при получении гистологического заключения о высокой степени злокачественности и мультицентрическом росте опухоли (если не проводилась предоперационная лучевая терапия), а также при условно радикальном или нерадикальном удалении опухоли. Начало проведения лучевой терапии не позднее 4-х недель после выполнения оперативного вмешательства.
Если предоперационная лучевая терапия не проводилась, в зону облучения включают ложе удаленной опухоли (границы отмечаются танталовыми скрепками во время операции), окружающие ткани с отступом от краев отсечения на 2 см и послеоперационный рубец (СОД 60 Гр). При наличии остаточной опухоли, которая должна быть маркирована титановыми скрепками во время операции, эта зона дополнительно локально облучается до СОД не менее 70 Гр.
В послеоперационном периоде возможно дополнительное использование брахитерапии в ложе опухоли. При самостоятельной брахитерапии рекомендуемая СОД 45 Гр, которая подводится в течение 4-6 дней.
При нерезектабельности опухоли проводится лучевая терапия по радикальной программе в СОД 70 Гр в режиме классического фракционирования.
1. IА стадия (T1а,Т1b N0, NX M0 - низкая степень злокачественности): широкое иссечение опухоли в пределах анатомической зоны.
2. IB стадия (T2a, Т2b N0, NX M0 - низкая степень злокачественности): хирургическое удаление опухоли (T2a широкое иссечение, Т2b радикальная операция) + курс послеоперационной лучевой терапии (необходимость определяется результатами окончательного гистологического исследования);
3. При местно-распространенной опухоли, когда невозможно выполнить на первом этапе радикальное хирургическое лечение, проводится курс предоперационной лучевой терапии.
4. С целью повышения эффективности неоадъювантного лечения при планировании органосохраняющего оперативного вмешательства в систему лечения включают методы регионарной химиотерапии (внутриартериальное введение химиопрепаратов).
5. При образовании обширного раневого дефекта после хирургического удаления опухоли, который невозможно устранить сведением краев раны, выполняется один из видов первичной пластики:
- пластика перемещенными островковыми лоскутами на сосудистых ножках, аутотрансплантация комплексов тканей с использованием микрохирургической техники.
6. При невозможности выполнения органосохраняющего лечения, обусловленной местной распространенностью опухолевого процесса и неэффективностью неоадъювантного лечения, проводится ампутация конечности.
- при образовании обширного раневого дефекта после хирургического удаления опухоли, который невозможно устранить сведением краев раны, выполняется один из видов первичной пластики.
- пред- или послеоперационная лучевая терапия (предпочтение следует отдавать проведению лучевой терапии в условиях локальной СВЧ-гипертермии) + хирургическое удаление опухоли (T2a широкое иссечение, Т2b радикальная сохранная операция) + 3-4 курса адъювантной полихимиотерапии;
- с целью повышения эффективности неоадъювантного лечения при планировании органосохраняющего оперативного вмешательства, в систему лечения включают методы регионарной химиотерапии (в/венное или внутриартериальное введение химиопрепаратов);
- при образовании обширного раневого дефекта, который невозможно устранить сведением краев раны, выполняется один из видов первичной пластики;
- при невозможности выполнения органосохраняющего лечения в связи с местной распространенностью опухоли и отсутствием клинического эффекта после проведения неоадъювантного лечения проводится ампутация конечности.
- комплексное лечение проводится по принципам лечения сарком мягких тканей I-III стадий с учетом степени дифференцировки опухоли и местного распространения опухолевого процесса;
- хирургический компонент предусматривает, кроме вмешательства на первичном очаге (органосохраняющая или органоуносящая операция), типичную регионарную лимфодиссекцию, которая выполняется одномоментно с операцией на первичной опухоли (одноблочно или поэтапно) либо в отсроченном порядке (в зависимости от зоны поражения и общего состояния больного).
- проводится паллиативное и симптоматическое лечение по индивидуальным программам с включением полихимиотерапии и/или лучевой терапии;
- хирургические вмешательства выполняются с целью уменьшения опухолевой массы или по санитарным показаниям (ампутация конечности).
1. Метотрексат - 7-12 г/м 2 в/в с фолинатом кальция либо фолинатом натрия. 4 курса с интервалом 2 нед.
Саркомы мягких тканей являются злокачественными опухолями, развивающимися из жировой, мышечной, нервной тканей, кровеносных и лимфатических сосудов, тканей суставов. Они могут возникнуть в любой части тела. 50% из них выявляются на верхних и нижних конечностях, остальные - на туловище, в области головы и шеи, во внутренних органах и забрюшинном пространстве (задних отделах живота).
Существует много разновидностей опухолей мягких тканей и не все они относятся к злокачественным.
ОПУХОЛИ ИЗ ЖИРОВОЙ ТКАНИ
Липомы являются наиболее частыми доброкачественными опухолями из жировой ткани. Большинство из них располагаются под кожей. Липобластомы и гиберномы также относятся к доброкачественным опухолям жировой ткани.
Липосаркомы - злокачественные опухоли жировой ткани. Наиболее часто обнаруживаются на бедре и в забрюшинном пространстве у лиц в возрасте 50-65 лет. Некоторые липосаркомы растут очень медленно, другие - отличаются быстрым ростом.
ОПУХОЛИ ИЗ МЫШЕЧНОЙ ТКАНИ
Различают два типа мышц: гладкие и поперечно-полосатые. Гладкие мышцы находятся во внутренних органах (желудке, кишках, кровеносных сосудах, матке) и сокращаются непроизвольно, вне зависимости от нашего желания и мы не может контролировать их деятельность. Поперечно-полосатые (скелетные) мышцы позволяют осуществлять движения руками, ногами и другими частями тела. Эти движения зависят от нашего желания.
Лейомиомы являются доброкачественными опухолями гладких мышц и наиболее часто выявляются у женщин в матке.
Лейомиосаркомы - злокачественные опухоли гладких мышц, которые могут развиваться в любой части тела, однако наиболее часто локализуются в забрюшинном пространстве и внутренних органах. Редко их обнаруживают в мышцах рук и ног.
Рабдомиомы относятся к доброкачественным опухолям поперечно-полосатых мышц.
Рабдомиосаркомы - злокачественные опухоли поперечно-полосатых мышц. Чаще всего развиваются на верхних и нижних конечностях, но могут выявляться также в области головы и шеи, мочевом пузыре и влагалище. Заболевание чаще всего диагностируется у детей.
Нейрофибромы, шванномы и невромы являются доброкачественными опухолями нервов.
Злокачественные шванномы, нейрофибросаркомы (нейрогенные саркомы) относятся к злокачественным формам заболевания.
Опухоли группы Юинга включают костную саркому Юинга, внекостную саркому Юинга и примитивную нейроэктодермальную опухоль (ПНЕТ). Все эти опухоли имеют некоторые общие черты нервной ткани. Они часто встречаются у детей и редко у взрослых.
Суставы окружены синовиальной тканью, которая вырабатывает специальную жидкость, снижающую трение при движении суставных поверхностей. Синовиальная оболочка может быть источником опухолей.
Узловой тендосиновит (тендовагинит) является доброкачественной опухолью суставной ткани. Наиболее часто возникает на кистях, причем обычно у женщин.
Синовиальная саркома - злокачественная опухоль, развивающаяся чаще всего в коленном суставе у молодых взрослых.
Гемангиомы относятся к доброкачественным опухолям кровеносных сосудов. Они встречаются довольно часто и нередко обнаруживаются при рождении ребенка. Могут располагаться как на коже, так и во внутренних органах. Иногда проходят самостоятельно без лечения.
Лимфангиомы - доброкачественные опухоли из лимфатических сосудов.
Ангиосаркомы могут развиваться как из кровеносных (гемангиосаркомы), так и лимфатических (лимфангиосаркомы) сосудов. Иногда эти опухоли возникают в частях тела, подвергнутых ранее лучевой терапии. Саркома Капоши развивается из клеток, напоминающих эпителий (выстилающие клетки) кровеносных и лимфатических сосудов. Наиболее часто эта опухоль возникает при выраженном угнетении иммунитета, например, у больных СПИДом или у людей, перенесших трансплантацию органа.
Гемангиоэндотелиома - злокачественная опухоль кровеносных сосудов низкой степени злокачественности. Она менее агрессивна, чем гемангиосаркома, но может разрушать близлежащие ткани и метастазировать (распространяться) в отдаленные органы (печень, легкие).
Гломусные опухоли обычно возникают под кожей пальцев и протекают доброкачественно.
Гемангиоперицитома - злокачественная опухоль, развивающаяся чаще всего у взрослых на нижних конечностях, в тазу и забрюшинном пространстве.
Сухожилия и связки относятся к фиброзной ткани и могут стать источниками возникновения различных опухолей.
Фибромы, эластофибромы, поверхностный фиброматоз и фиброзные гистиоцитомы являются доброкачественными опухолями фиброзной ткани.
Фибросаркома - злокачественная опухоль, которая чаще всего выявляется в возрасте 30-55 лет на верхних и нижних конечностях, туловище.
Десмоидная опухоль (агрессивный фиброматоз) имеет черты доброкачественной и злокачественной опухоли. Она не распространяется в отдаленные органы, но может распространяться местно, приводя к смерти.
Дерматофибросаркома - опухоль низкой степени злокачественности, возникающая под кожей конечностей и туловища. Поражает близлежащие к опухоли ткани, но редко метастазирует.
Злокачественная фиброзная гистиоцитома - наиболее частая опухоль мягких тканей конечностей у пожилых людей. Реже она выявляется в забрюшинном пространстве.
Миксома является доброкачественной опухолью, обычно возникает в мышцах, но развивается не из мышечных клеток. Клетки миксомы вырабатывают вещество, напоминающее слизь.
Злокачественная мезенхимома - редкая опухоль, имеющая черты нескольких типов сарком.
Альвеолярная мягкотканая саркома встречается редко у молодых взрослых и располагается обычно на нижних конечностях.
Эпителиоидная саркома чаще всего развивается под кожей верхних и нижних конечностей у подростков и молодых взрослых.
Светлоклеточная саркома - редкая опухоль, возникает в области сухожилий и чем-то напоминает меланому (злокачественную пигментную опухоль).
Десмопластическая мелкоклеточная опухоль является редким вариантом саркомы у подростков и молодых взрослых и, как правило, обнаруживается в животе.
Воспаление и травма могут приводить к образованию под кожей и в мышцах узлов, напоминающих истинную опухоль. К таким состояниям относятся узловой фасциит и оссифицирующий миозит.
Частота возникновения сарком мягких тканей
В 2002 году в России было выявлено 3055 случаев сарком мягких тканей у взрослых лиц. При этом показатель заболеваемости на оба пола составил 2,1. У детей саркомы мягких тканей составляют 4-8% всех злокачественных опухолей. Ежегодно регистрируется 5-9 случаев таких случаев на 1 млн детского населения.
В США в 2004 году ориентировочно может быть выявлено 8680 случаев сарком мягких тканей (4760 случаев у лиц мужского и 3920 - женского пола). Эти данные касаются детей и взрослых больных.
Факторы риска возникновения сарком мягких тканей
В настоящее время выявлены некоторые факторы, повышающие риск развития сарком мягких тканей.
Ионизирующая радиация ответственна за возникновение 5% сарком мягких тканей, в результате ранее проведенного облучения по поводу других опухолей(например, рака молочной железы или лимфомы). Средний период между воздействием радиации и выявлением саркомы мягких тканей составляет 10 лет.
Заболевания в семье. Выяснено, что некоторые наследственные заболевания повышают риск развития сарком мягких тканей. К ним относятся:
- Нейрофиброматоз, который характеризуется наличием под кожей множественных нейрофибром (доброкачественных опухолей). У 5% больных нейрофиброматозом отмечается перерождение нейрофибромы в злокачественную опухоль.
- Синдром Гарднера приводит к образованию доброкачественных полипов и рака в кишечнике. Кроме того, этот синдром является причиной образования десмоидных опухолей (фибросарком низкой степени злокачественности) в животе и доброкачественных опухолей костей.
- Синдром Ли-Фраумени повышает риск развития рака молочной железы, опухолей головного мозга, лейкоза и рака надпочечников. Кроме того, у больных с этим синдромом повышен риск возникновения сарком мягких тканей и костей.
- Ретинобластома (злокачественная опухоль глаза) может быть наследственной. У детей с такой формой ретинобластомы повышен риск возникновения сарком кости и мягких тканей.
Единственным способом предотвращения развития сарком мягких тканей является (по возможности) исключение известных факторов риска.
Диагностика сарком мягких тканей
ПРИЗНАКИ И СИМПТОМЫ ЗАБОЛЕВАНИЯ
Опухоль может быть легко обнаружена, если она возникла на верхних или нижних конечностях и при этом увеличилась в размерах в течение нескольких недель или месяцев. Как правило, опухоль мягких тканей не вызывает боль.
В случае развития саркомы мягких тканей в животе появляются симптомы, характерные не только для опухолевого заболевания. В 30-35% случаев больные отмечают боль в животе. Иногда опухоль сдавливает желудок и кишки или вызывает кровотечение. Если опухоль достигла больших размеров, то ее можно прощупать в животе.
Только в 50% случаев удается выявить заболевание на ранних стадиях, так как симптомы у больных саркомами мягких тканей появляются лишь при достижении опухолью значительных размеров.
Методы исследования
Рентгенологическое исследование грудной клетки выполняется для выявления распространения сарком мягких тканей в легкие.
Ультразвуковое исследование (УЗИ) позволяет обследовать внутренние органы и опухолевые образования. Компьютерная томография (КТ) дает возможность определить объем местного распространения опухоли, а также выявить поражение печени и других органов. Кроме того, КТ используется при пункции опухоли.
Магнитно-резонансная томография (МРТ) может дать более детальную информацию об опухоли и состоянии внутренних органов по сравнению с КТ. Этот метод особенно оправдан при обследовании головного и спинного мозга.
Позитронная эмиссионная томография (ПЭТ) помогает уточнить распространенность опухолевого процесса в организме. Для исследования используется радиоактивная глюкоза, которая активно поглощается опухолевыми клетками. Биопсия (взятие кусочка подозрительной на опухоль ткани для исследования). на данные разнообразных исследований, единственным достоверным методом установления диагноза саркомы мягких тканей является изучение опухоли под микроскопом. При этом уточняется вид саркомы и степень злокачественности (низкая, промежуточная или высокая).
Лечение сарком мягких тканей
Хирургическое лечение
Операция у больных саркомами мягких тканей заключается в удалении опухоли в пределах здоровых тканей. Если опухоль расположена на конечностях или туловище, то она удаляется с захватом 2-3 см здоровой ткани. При нахождении саркомы в животе такое удаление опухоли может быть невозможно из-за близкого расположения жизненно важных структур.
Ранее у 50% больных саркомами мягких тканей верхних и нижних конечностей выполнялась ампутация (удаление части или всей конечности). В настоящее время такие операции проводятся лишь у 5% больных. В остальных случаях выполняются операции с сохранением конечности в сочетании с облучением. При этом выживаемость больных не ухудшилась.
Ампутация конечности рекомендуется только в случае вовлечения в опухолевый процесс основных нервов или артерий.
Ампутация не рекомендуется больным в случаях поражения отдаленных органов, например, легких, когда удаление основной опухоли и метастазов невозможно.
В этом случае целесообразно назначение химиотерапии и облучения для сокращения размеров опухоли, а затем уже попытаться выполнить операцию. Такую же тактику следует соблюдать у больных саркомами высокой степени злокачественности, когда вероятность появления метастазов повышена.
Если у больного имеются отдаленные метастазы, то, как правило, излечить его с помощью только операции невозможно. Однако при изолированном поражении легкого существует возможность удаления метастазов хирургическим путем. У таких больных 5-летняя выживаемость составляет 20-30%.
У больных саркомами мягких тканей применяется наружное облучение и брахитерапия (введение радиоактивного материала непосредственно в опухоль). Брахитерапию можно использовать отдельно или в сочетании с наружным облучением.
У некоторых больных, которые не могут перенести операцию по состоянию здоровья, лучевой метод применяется в качестве первичного лечения.
После оперативного вмешательства облучение используется для уничтожения оставшейся части опухоли, которую нельзя было удалить хирургическим путем.
Лучевая терапия может быть применена для уменьшения симптомов заболевания.
Во время проведения облучения могут возникнуть изменения кожи и повышенная утомляемость. Эти явления проходят после прекращения лечения.
Облучение может усилить побочные эффекты, связанные с проведенной химиотерапией. При лучевой терапии области живота возможно появление тошноты, рвоты и жидкого стула (диареи). Облучение легких может привести к их повреждению и одышке. Лучевая терапия больших объемов на конечностях может сопровождаться отеком, болью и слабостью.
В редких случаях после облучения конечностей может произойти перелом кости. Побочные эффекты со стороны головного мозга при его облучении по поводу метастазов могут появиться через 1-2 года в виде головной боли и ухудшения мышления.
Химиотерапия (лекарственное лечение) у больных саркомами мягких тканей может быть применена в качестве основного или вспомогательного лечения (в сочетании с операцией) в зависимости от степени распространения опухоли. Как правило, химиотерапия заключается в назначении комбинации противоопухолевых препаратов.
Наиболее часто применяется комбинация ифосфамида и доксорубицина, однако могут использоваться и другие препараты: дакарбазин, метотрексат, винкристин, цисплатин и др. Для профилактики осложнений со стороны мочевого пузыря при применении ифосфамида используется препарат месна.
В процессе химиотерапии уничтожаются опухолевые клетки, но при этом повреждаются и нормальные клетки организма, что приводит к временным побочным эффектам в виде тошноты, рвоты, потери аппетита, облысения, образования язв во рту.
Подавление кроветворения может сопровождаться повышенной восприимчивостью к инфекции и кровотечению.
Из наиболее серьезных осложнений химиотерапии следует указать на повреждение сердечной мышцы, в связи с применением доксорубицина и бесплодия из-за нарушения функций яичников и яичек.
В случае рецидива саркомы в области первичного очага можно использовать оперативное вмешательство.
Другим методом лечения может быть лучевая терапия, особенно в тех случаях, когда ранее облучение не применялось. Если же больной уже получал наружное облучение, то можно рекомендовать брахитерапию.
Лучевая терапия может быть назначена для облегчения боли при рецидиве саркомы.
У больных с отдаленными метастазами назначают химиотерапию, а при единичных метастазах может быть рекомендована операция.
Что происходит после завершения лечения?
После окончания всей программы лечения больной должен находиться под регулярным врачебным наблюдением. Кроме того, по мере необходимости проводится обследование.
Для ускорения выздоровления и уменьшения симптомов побочных явлений противоопухолевого лечения необходимо по возможности изменить образ жизни.
Так, если Вы курили, то нужно оставить эту вредную привычку. Этот шаг улучшит Ваше общее состояние. Если Вы злоупотребляли алкоголем, что необходимо значительно сократить потребление спиртного.
Качественное и сбалансированное питание с включением достаточного количества овощей и фруктов поможет Вашему восстановлению. Особая диета может потребоваться больным, перенесшим облучение живота, нужные советы можно получить у диетолога.
При появлении у Вас новых или необъяснимых симптомов необходимо срочно обратиться к врачу.
Мероприятия 2022 года
Архив мероприятий
Противораковое общество РОССИИ создано по инициативе ученых-онкологов и главных врачей онкологических диспансеров, представляющих более 50 регионов России, с целью претворения в жизнь программы профилактики рака в России
К онкологии мягких тканей относятся новообразования кожи и подлежащих тканей до костей. Это подкожно-жировая клетчатка, мышечные волокна, связки, сухожилия, синовиальные оболочки суставов, нервы и сосуды. Наиболее частым видом злокачественных поражений являются саркомы, а среди поражений кожи – меланома и немеланомные виды рака (менее агрессивные).
Сегодня выделяется много разновидностей опухолевых поражений мягких тканей и кожи, однако не все эти образования – злокачественные. Степень агрессивности и тактика лечения у них различается.
Акции

Запись на консультацию со скидкой 10%.



Консультация врача-хирурга по поводу операции бесплатно!
- Липома
- Фиброма
- Карцинома
- Аденома
- Саркома
- Кератома
- Гемангиома
- Базалиома – базальноклеточный рак кожи
- Рак кожи
- Опухоли соединительной, подкожной и других мягких тканей
- Меланома кожи
Содержание статьи:
Особенности опухолей мягких тканей

Злокачественные поражения мягких тканей встречаются редко, составляя не более 1% от всех онкологических заболеваний. Но агрессивность многих видов рака кожи или подлежащих тканей – очень высокая. Выявить их несколько проще, чем поражения внутренних органов, поскольку они формируют достаточно заметные изменения окраски кожи, ее внешнего вида или плотности тканей под эпидермисом.
Саркомы, поражающие мягкие ткани и относящиеся к злокачественным образованиям, могут появляться в области подкожной клетчатки, включая стромальные и жировые клетки, в мышечных элементах, кровеносных сосудах или лимфатических капиллярах, нервных волокнах, соединительной ткани суставов. Локализация опухолей возможна в любой части тела, но более 50% из них поражают конечности (ноги и руки), остальная часть определятся в области шеи и головы, туловища, реже поражаются внутренние органы или забрюшинное пространство Источник:
З.Р. Хисматуллина
Новообразования кожи. Вопросы эпидемиологии, классификации, диагностики //
Креативная хирургия и онкология, 2010, с.69-73 .
При раннем обнаружении возможно радикальное удаление опухолей и благоприятный прогноз в отношении выздоровления.
Виды рака мягких тканей
Наиболее распространенный вид онкологии кожи – базальноклеточная карцинома. Это уплотненный участок кожи, имеющий обычную окраску или жемчужно-восковой оттенок. Обычно обнаруживается в области рук, шеи или головы, до 20% образований находят на оставшихся частях тела.
Другой вариант поражения кожи – плоскоклеточная карцинома, которая имеет вид незаживающей язвочки, пятен с отслоением чешуек эпителия, уплотненных покрасневших бугорков. Самая частая локализация – спина и область груди, лицо или руки, шея, ушные раковины.
Еще одна разновидность – самая агрессивная – меланома, опухоль, возникающая в области родинок (пигментированных участков кожи). Для нее типично быстрое прогрессирование и высокая злокачественность. Обычно располагается в межпальцевых промежутках, в паху, на голове, туловище, спине.
Признаки
Типичные признаки рака мягких тканей – саркомы обнаруживаются в области кожи или подлежащих тканей. Изначально это безболезненное уплотнение, но по мере роста раздражаются нервы, возникает дискомфорт. Особенно опасны опухоли более 40-50 мм с проникновением вглубь тканей. Самые распространенные варианты саркомы:
- Опухоль жировых тканей – липосаркома. Типична для коленей, забрюшинного пространства и бедер.
- Образования из скелетных мышц – рабдомиосаркомы. Они поражают мышцы, участвующие в двигательных актах.
- Фибросаркомы – новообразования из соединительной ткани. Обычно появляются между мышечными волокнами на плечах, бедрах или шее.
- Синовиальные саркомы поражают оболочки крупных суставов в области рук и ног.
- Лейомиосаркомы возникают в области гладкомышечных элементов полых органов – тонкой кишки, матки, мочевого пузыря или желудка.
- Разные типы сарком нервных клеток возникают в области нервных стволов. Это невриномы, симпатобластомы или шванномы.
- Редким и склонным к быстрому метастазированию видом рака является гемангиосаркома, она повреждает стенки кровеносных сосудов.
- Крайне редкий вид лимфангиосаркомы повреждает лимфатические протоки и капилляры. Типична для женщин, у которых по каким-либо причинам проводилась мастэктомия (удалена молочная железа) Источник:
Л.Н. Ващенко, Т.В. Аушева, Е.Л. Ибрагимова, Е.М. Непомнящая
Некоторые клинические вопросы сарком мягких тканей //
Известия высших учебных заведений. Северо-Кавказский регион. Естественные науки, 2013 .
Почему возникают опухоли мягких тканей и кожи

Для разных видов рака кожи ключевым провоцирующим фактором считается УФ-облучение. Длительное пребывание на открытом солнце, агрессивный загар, солнечные ожоги провоцируют эпителиальные и пигментные клетки к раковой трансформации. Особенно опасно это для светлокожих людей, жителей высокогорья и тех, у кого на теле много родинок и невусов.
Для всех опухолей в целом провокаторами могут выступать:
- Ионизирующие излучения, на их долю приходится до 5% рака. Опасны также облучения по поводу лечения других видов опухолей (лимфомы, рака груди). В целом проходит до 10 лет между радиотерапией и образованием сарком.
- Неблагоприятная наследственность по меланоме или саркоме, а также наличие некоторых генетических патологий, например, нейрофиброматоза – образования множественных фибром на теле, которые могут перерастать в рак.
- Синдром Гарднера опасен в плане развития опухолей мягких тканей. При нем развивается полипоз или рак кишечника, а также фибросаркомы или опухоли других локализаций.
- Провокаторами раковых опухолей могут стать частые повреждения мягких тканей, обширные хирургические вмешательства, нахождение в теле различных конструкций – спицы, пластины.
- Возможно влияние различных химических канцерогенов, повреждающих клетки. В результате страдает ДНК и возможно перерождение в рак.
- Наличие предраковых состояний, доброкачественных опухолей в некоторых ситуациях может приводить к переходу их в рак, например, при лейомиоме или рабдомиоме матки.
Признаки опухолей кожи и онкологии мягких тканей

Первые симптомы онкологических заболеваний кожи люди обычно обнаруживают в области рук или ног, реже – груди и спины. Нередко появлению необычной родинки или опухолевого участка предшествуют солнечные ожоги, травмы или интенсивные воздействия (мозоли, ссадины). Нередко опухоли проявляются на рубцующихся тканях, приводя к образованию бугорков, язвочек, шелушения кожи или неровной пигментации.
Для меланомы типичен ряд признаков – градация ABCDE, отличающих ее от всех других:
- A (от англ. asymmetry) – асимметричные края родинки;
- B (от англ. boundary) – неровные, оборванные края, зубчики;
- C (от англ. color) – окрашивание элемента неровное, с участками светлых и почти черных, голубоватых вкраплений;
- D (от англ. diameter) – разрастание более 50-60 мм в диметре;
- E (от англ. evolution) – быстрое изменение внешнего вида родинки в течение короткого времени.
Саркомы мягких тканей могут длительное время не давать выраженных симптомов, пока не достигают больших размеров и не начинают сдавливать сосуды и нервы. Возникают признаки невралгии, ощущение ползания мурашек, боль, онемение. Возможно общее недомогание, похудение, упадок сил, под кожей обнаруживается опухолевидное неровное уплотнение без четких краев. Оно может сдвигаться относительно тканей или неподвижное, очень твердое. На поверхности узлов возможно развитие незаживающих язв.
Если это опухоли мышц или суставов, связок, для них типична боль при движениях, но она может быть незначительной и часто рак диагностируют в поздней стадии, когда уже есть метастазы.
Особенности диагностики

Основа диагностики опухолей мягких тканей – это жалобы пациента, изменение внешнего вида родинок или подлежащих тканей. Для того чтобы уточнить природу опухоли, ее тип и степень злокачественности, составить план лечения, необходимы:
- Дерматоскопия – это исследование эпидермиса при помощи современного прибора дерматоскопия с подсветкой и оптикой.
- Забор биопсии для определения типа клеток.
- Рентгенография для определения поражения костей и мягких тканей при разных видах сарком.
- УЗИ для выявления опухолей в мягких тканях и органах.
- МРТ или КТ-сканирование для уточнения размеров, наличия метастазов в лимфоузлах или отдаленных органах.
- Ангиография, в том числе с контрастом для выявления опухолей сосудов.
- Дополняют эти методы анализы крови и мочи, исследование на онкомаркеры, а также гистологические, биохимические и цитологические анализы полученных образцов тканей во время биопсии Источник:
А.А. Модестов, Э.В. Семёнов, Р.А. Зуков, Е.В. Слепов, Е.Н. Еремина, Е.Н. Гаас
Новые подходы к организации скрининга злокачественных новообразований кожи.
Сибирский онкологический журнал, 2017, №16(2), с.61-65 .
Лечение рака мягких тканей

Основной способ лечения онкологических болезней кожи и подлежащих тканей – хирургическое иссечение опухоли в пределах здоровых тканей. Если образование большое, дополнительно проводится пластическая операция для улучшения внешнего вида. В некоторых случаях необходимо также удаление регионарных лимфоузлов.
Если опухоль неоперабельная либо нужно уменьшить ее размеры до операции, назначается химиотерапия современными препаратами с минимальными побочными эффектами и влиянием на организм. Возможно применение препаратов и после операции, чтобы уничтожить оставшиеся раковые клетки и предотвратить рецидивы.
Для меланомы разработаны протоколы таргетной терапии с прицельным воздействием только на раковые клетки специальными моноклональными антителами. Применяются методы иммунотерапии кожного рака с введением препаратов курсами для активизации собственной иммунной системы для борьбы с раком Источник:
Paulson KG, Lahman MC, Chapuis AG, Brownell I
Immunotherapy for skin cancer //
Int Immunol. 2019 Jul 13;31(7):465-475. doi: 10.1093/intimm/dxz012 .
Прогнозы

При раннем выявлении меланомы возможно полное избавление от рака с последующим длительным наблюдением за пациентом. При позднем обнаружении прогноз неблагоприятный, процент выживания за 5 лет не превышает 10-15%.
Для рака мягких тканей, особенно мышечных волокон, типично рецидивирование, особенно при неполном удалении опухолевых клеток. Наиболее благоприятный прогноз – у эмбриональной саркомы, выживаемость на 15-20% выше всех остальных типов рака. Чем младше возраст, тем лучше прогноз в отношении лечения Источник:
Linos E, Katz KA, Colditz GA
Skin Cancer-The Importance
of Prevention //
JAMA Intern Med. 2016 Oct 1;176(10):1435-1436. doi: 10.1001/jamainternmed.2016.5008 .
Для первой стадии благоприятный прогноз – до 80%, для второй – чуть более 60%, для запущенных форм болезни выживаемость не превышает 20-30%, при неоперабельном раке пациенты живут до 18 месяцев.
- З.Р. Хисматуллина. Новообразования кожи. Вопросы эпидемиологии, классификации, диагностики // Креативная хирургия и онкология, 2010, с.69-73.
- Л.Н. Ващенко, Т.В. Аушева, Е.Л. Ибрагимова, Е.М. Непомнящая. Некоторые клинические вопросы сарком мягких тканей // Известия высших учебных заведений. Северо-Кавказский регион. Естественные науки, 2013.
- А.А. Модестов, Э.В. Семёнов, Р.А. Зуков, Е.В. Слепов, Е.Н. Еремина, Е.Н. Гаас. Новые подходы к организации скрининга злокачественных новообразований кожи. Сибирский онкологический журнал, 2017, №16(2), с.61-65.
- Paulson KG, Lahman MC, Chapuis AG, Brownell I. Immunotherapy for skin cancer // Int Immunol. 2019 Jul 13;31(7):465-475. doi: 10.1093/intimm/dxz012.
- Linos E, Katz KA, Colditz GA. Skin Cancer-The Importance of Prevention // JAMA Intern Med. 2016 Oct 1;176(10):1435-1436. doi: 10.1001/jamainternmed.2016.5008.
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Читайте также:

