Реферат на тему саркома
Обновлено: 02.07.2024
Термином "саркомы мягких тканей" обозначают группу злокачественных опухолей, возникающих во внескелетных мягких и соединительных тканях. Подобные опухоли объединяются в одну группу ввиду сходства их гистопатологических характеристик и клинических проявлений, а также течения опухолевого процесса.
Злокачественные опухоли мягких тканей составляют 0,2-2,6% в общей структуре злокачественных новообразований человека. Почти все злокачественные опухоли мягких тканей являются саркомами, которые составляют 0,7% всех злокачественных опухолей человека. В Республике Казахстан абсолютное число вновь выявленных заболеваний в 1993 г. составило 235, в 2002 г. – 192.
Чаще всего эти опухоли отмечаются в возрасте 20-50 лет. У детей в структуре онкологической заболеваемости саркомы составляют 10-11%. Преимущественная локализация сарком мягких тканей – конечности (до 60%), причем примерно 46% – нижние конечности и около 13% – верхние. На туловище эти опухоли локализуются в 15-20% случаев, на голове и шее – в 5-10%. На забрюшинное пространство приходится 13-25%.
Пользователи протокола: рай.онколог, врач-онколог поликлиники диспансера, врач-онколог стационара диспансера.
Не имеем финансовую или другую заинтересованность в теме обсуждаемого документа. Не имели в последние 4 года отношения к продаже, производству или распространению препаратов, оборудования и т.п.

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Согласно с морфологическими кодами ICD-O по системе TNM классифицируются следующие гистологические типы опухолей:
Гистологические типы опухолей, не включаемые в классификацию TNM: ангиосаркома, саркома Капоши, дерматофибросаркома, фиброматоз (десмоидная опухоль), саркома исходящая из твердой мозговой оболочки, головного мозга, полых или паренхиматозных органов (за исключением саркомы молочной железы).
Регионарными лимфатическими узлами являются узлы, соответствующие локализации первичной опухоли. Поражение регионарных лимфатических узлов наблюдается редко и в случае, когда их состояние невозможно определить клинически или патологоанатомически, они классифицируются как N0 вместо NX или pNX.
Правила классификации. Должно быть гистологическое подтверждение диагноза, позволяющее определить гистологический тип опухоли и степень злокачественности.
* поверхностная опухоль локализуется исключительно выше поверхностной фасции без инвазии в фасцию; глубокая опухоль локализуется либо исключительно ниже поверхностной фасции или поверхностно по отношению к фасции, но с инвазией или прорастанием через нее. Саркомы забрюшинного пространства, средостения и таза классифицируют как глубокие опухоли
R2 – макроскопическая остаточная опухоль.
Резюме
С аркома мягких тканей
Диагностика
Диагностические критерии (описание достоверных признаков заболевания в зависимости от степени тяжести процесса)
Жалобы: появление и постепенный рост опухолевого образования мягких тканей. Появление и нарастание болевого синдрома. Нарушение движений в конечности.
Физикальное обследование: наличие опухоли мягких тканей. Пальпаторно болезненность. Видимое нарушение функции конечности.
Показания для консультации онколога: наличие опухолевого образования мягких тканей. Наличие рентгенологических (УЗИ, КТ) данных опухолевого поражения мягких тканей.
- биохимический анализ крови (общий белок, креатинин, мочевина, билирубин, трансаминазы, щелочная фосфатаза, ионы – Na, K, Ca, Cl, глюкоза);
- морфологическая верификация заболевания с установлением гистологического типа и степени дифференцировки опухоли (трепано- или открытая биопсия):
- при небольших или глубокозалегающих опухолях трепанобиопсию выполняют под ультрасонографическим или рентгенографическим контролем;
- при ножевой биопсии разрез не должен затруднять последующий выбор варианта оперативного вмешательства;
- цитологическое исследование (не заменяет гистологической верификации диагноза):
- мазков-отпечатков материала, взятого с помощью ножевой или трепанобиопсии;
- ультразвуковое исследование органов брюшной полости;
- артериография (выполняется при локализации опухоли в области прохождения крупных магистральных сосудов);
Дифференциальный диагноз
| № | Доброкачественные опухоли костей / агрессивное течение | Злокачественные опухоли костей |
| 1. | Фиброма | Фибросаркома |
| 2. | Липома | Липосаркома |
| 3. | Нейрофиброматоз | Рабдомиосаркома |
| 4. | Гемангиома | Злокачественная мезенхимома |
| 5. | Злокачественная гистиоцитома |
Лечение
Цель лечения: удаление опухоли, профилактика отдаленного метастазирования и пораженных лимфоузлов (при их наличии).
Хирургический метод в качестве самостоятельного вида используется при лечении первичных высокодифференцированных опухолей (Т1а) при условии возможности выполнения радикального хирургического вмешательства. В остальных случаях лечение комбинированное или комплексное, ведущим и решающим компонентом которого является хирургическое удаление опухоли.
Лечебная программа строится с учетом гистологической степени злокачественности, распространения процесса, размеров и локализации опухоли.
- оперативные вмешательства по поводу сарком мягких тканей выполняются под наркозом или проводниковой анестезией (при наличии противопоказаний к наркозу);
- границы резекции тканей отмечаются металлическими скобками (для планирования послеоперационной лучевой терапии и при нерадикальном удалении опухоли).
Простое иссечение - используется исключительно в качестве этапа морфологической диагностики злокачественных опухолей.
Широкое иссечение. При этой операции опухоль удаляют в пределах анатомической зоны, в едином блоке с псевдокапсулой и отступя от видимого края опухоли на 4-6 см и более. Широкая местная резекция применяется при опухолях низкой степени злокачественности, поверхностных, располагающихся выше поверхностной фасции, в коже, подкожной клетчатке (небольшие фибросаркомы, липосаркомы, десмоиды, дерматофибросаркомы). Эту операцию не выполняют при саркомах высокой степени злокачественности.
Радикальная операция. Эта операция предпринимается при глубоко располагающихся саркомах высокой степени злокачественности. Она предусматривает удаление опухоли и окружающих ее нормальных тканей с включением в единый блок фасций и неизмененных окружающих мышц, которые удаляются полностью с отсечением у места прикрепления. При необходимости производят резекцию сосудов, нервов, костей, прибегая одномоментно к соответствующим реконструктивным пластическим операциям на сосудах, нервах, костях, суставах.
Органосохраняющие и функционально-щадящие хирургические вмешательства при местно-распространенных злокачественных опухолях мягких тканей конечностей выполняются исключительно в рамках комбинированного и комплексного лечения. Контроль радикальности оперативного вмешательства осуществляют путем срочного интраоперационного гистологического исследования краев отсечения опухоли от нормальных тканей.
Ампутации и экзартикуляции. Ампутация и экзартикуляция конечности показаны в случаях, когда выполнение радикальной сберегающей операции не представляется возможным из-за массивного поражения (вовлечение в опухолевый процесс суставов, костей, магистральных сосудов и нервов на большом протяжении) и/или при неэффективности курсов неоадъювантного лечения.
Лучевая терапия используется в рамках комбинированного и комплексного лечения. Применяется лучевая терапия с использованием глубокофокусной R-терапии, электронного пучка или Υ-терапии, как правило, в виде предоперационного или послеоперационного курса в СОД 50-70 Гр в режиме классического фракционирования. Выбор источника облучения и энергии электронного пучка определяется локализацией и глубиной залегания опухоли.
Для равномерного подведения дозы облучения ко всей заинтересованной зоне применяются многопольные методики облучения с использованием приспособлений для формирования оптимальных дозных полей. Границы полей облучения должны превышать размеры опухоли на 3-4 см. При больших размерах опухоли и/или высокой степени злокачественности поле облучения должно включать до 10 см тканей проксимальнее и дистальнее границ опухоли. В этом случае после достижения СОД 45-50 Гр поле облучения сокращается до размеров опухоли.
При опухолях, локализующихся на конечностях, для снижения вероятности развития лучевого остеонекроза используются дополнительные косые поля, выходящие за пределы облучаемых тканей. В идеальном случае с целью уменьшения выраженности фиброза, контрактуры мышц и отека, следует исключить из поля облучения до 1/3 окружности конечности. Минимальная ширина необлучаемых тканей должна составлять: на предплечье 2 см, на голени 3 см, на бедре 4 см.
Послеоперационная лучевая терапия проводится при получении гистологического заключения о высокой степени злокачественности и мультицентрическом росте опухоли (если не проводилась предоперационная лучевая терапия), а также при условно радикальном или нерадикальном удалении опухоли. Начало проведения лучевой терапии не позднее 4-х недель после выполнения оперативного вмешательства.
Если предоперационная лучевая терапия не проводилась, в зону облучения включают ложе удаленной опухоли (границы отмечаются танталовыми скрепками во время операции), окружающие ткани с отступом от краев отсечения на 2 см и послеоперационный рубец (СОД 60 Гр). При наличии остаточной опухоли, которая должна быть маркирована титановыми скрепками во время операции, эта зона дополнительно локально облучается до СОД не менее 70 Гр.
В послеоперационном периоде возможно дополнительное использование брахитерапии в ложе опухоли. При самостоятельной брахитерапии рекомендуемая СОД 45 Гр, которая подводится в течение 4-6 дней.
При нерезектабельности опухоли проводится лучевая терапия по радикальной программе в СОД 70 Гр в режиме классического фракционирования.
1. IА стадия (T1а,Т1b N0, NX M0 - низкая степень злокачественности): широкое иссечение опухоли в пределах анатомической зоны.
2. IB стадия (T2a, Т2b N0, NX M0 - низкая степень злокачественности): хирургическое удаление опухоли (T2a широкое иссечение, Т2b радикальная операция) + курс послеоперационной лучевой терапии (необходимость определяется результатами окончательного гистологического исследования);
3. При местно-распространенной опухоли, когда невозможно выполнить на первом этапе радикальное хирургическое лечение, проводится курс предоперационной лучевой терапии.
4. С целью повышения эффективности неоадъювантного лечения при планировании органосохраняющего оперативного вмешательства в систему лечения включают методы регионарной химиотерапии (внутриартериальное введение химиопрепаратов).
5. При образовании обширного раневого дефекта после хирургического удаления опухоли, который невозможно устранить сведением краев раны, выполняется один из видов первичной пластики:
- пластика перемещенными островковыми лоскутами на сосудистых ножках, аутотрансплантация комплексов тканей с использованием микрохирургической техники.
6. При невозможности выполнения органосохраняющего лечения, обусловленной местной распространенностью опухолевого процесса и неэффективностью неоадъювантного лечения, проводится ампутация конечности.
- при образовании обширного раневого дефекта после хирургического удаления опухоли, который невозможно устранить сведением краев раны, выполняется один из видов первичной пластики.
- пред- или послеоперационная лучевая терапия (предпочтение следует отдавать проведению лучевой терапии в условиях локальной СВЧ-гипертермии) + хирургическое удаление опухоли (T2a широкое иссечение, Т2b радикальная сохранная операция) + 3-4 курса адъювантной полихимиотерапии;
- с целью повышения эффективности неоадъювантного лечения при планировании органосохраняющего оперативного вмешательства, в систему лечения включают методы регионарной химиотерапии (в/венное или внутриартериальное введение химиопрепаратов);
- при образовании обширного раневого дефекта, который невозможно устранить сведением краев раны, выполняется один из видов первичной пластики;
- при невозможности выполнения органосохраняющего лечения в связи с местной распространенностью опухоли и отсутствием клинического эффекта после проведения неоадъювантного лечения проводится ампутация конечности.
- комплексное лечение проводится по принципам лечения сарком мягких тканей I-III стадий с учетом степени дифференцировки опухоли и местного распространения опухолевого процесса;
- хирургический компонент предусматривает, кроме вмешательства на первичном очаге (органосохраняющая или органоуносящая операция), типичную регионарную лимфодиссекцию, которая выполняется одномоментно с операцией на первичной опухоли (одноблочно или поэтапно) либо в отсроченном порядке (в зависимости от зоны поражения и общего состояния больного).
- проводится паллиативное и симптоматическое лечение по индивидуальным программам с включением полихимиотерапии и/или лучевой терапии;
- хирургические вмешательства выполняются с целью уменьшения опухолевой массы или по санитарным показаниям (ампутация конечности).
1. Метотрексат - 7-12 г/м 2 в/в с фолинатом кальция либо фолинатом натрия. 4 курса с интервалом 2 нед.
Разработка методов лечения сарком мягких тканей осложнялась сравнительно редкой встречаемостью и большим разнообразием типов этих опухолей. Кроме того, они относительно мало чувствительны к облучению и цитостатикам и часто дают рецидивы после операции.
Со временем выяснились клинические особенности заболевания у взрослых и стали понятными основные принципы его лечения. Опухоль у детей, как правило, обладает некоторой чувствительностью к химиотерапевтическим агентам, что во многих случаях объясняет успех лечения.
У взрослых частота заболеваемости саркомой мягких тканей составляет 2 случая на 100 000 человек, т. е. примерно 1% от всех онкологических заболеваний. В большинстве случаев опухоль возникает спорадически, однако может развиваться в местах, которые ранее были облучены.
Продолжительность латентного периода и частота развития опухоли такие же, как для саркомы костей. Саркома мягких тканей является одной из опухолей, характерных для больных с синдромом Ли-Фраумени. Для болезни Фон Реклингхаузена характерна тенденция к малигнизации фиброматозных и нейрофиброматозных повреждений. Характерным примером служит нейрофибросаркома.
Ангиосаркома печени чаще развивается у рабочих, занятых в производстве ПВХ. После лучевой терапии по поводу карциномы молочной железы у больных нередко развивается обширная лимфоэдема. В редких случаях на той же конечности, обычно в области плеча, может развиться лимфангиосаркома (синдром Стюарта-Тревса).

Патогенез и молекулярная генетика сарком мягких тканей
Опухоль может развиться из ткани мезенхимы на любом месте. Наиболее характерные типы сарком у взрослых образуются при малигнизации фиброзной ткани (фибросаркомы), ткани поперечнополосатых мышц (рабдомиосаркома), гладких мышц (лейомиосаркома), жировой (липосаркома) и сосудистой ткани (гемангиоперицитома, ангиосаркома).
Генные мутации. Установление природы молекулярных изменений, характерных для сарком мягких тканей, создало основу для разработки средств лечения и существенно облегчило классификацию опухолей. Это привело к невиданному прорыву, как в области теоретических знаний, так и в клинической практике.
Опухоли стромальных клеток желудочно-кишечного тракта (ЖКТ) обычно доброкачественные, но могут малигнизировать. При этом в клетках часто происходит гиперэкспрессия мутантной, активной формы белкового рецептора тирозинкиназы (c-KIT). Резкое увеличение чувствительности опухолевых клеток к иматинибу (ингибитору рецептора тирозинкиназы) свидетельствует о том, что, по крайней мере частично, c-KIT стимулирует рост опухоли. Отметим, что иматиниб применяется при лечении хронического гранулоцитарного лейкоза.
Воспаляющиеся миофибробластоидные опухоли могут превращаться в агрессивные саркомы и экспрессировать повышенные количества мутантной формы тирозинкиназы ALK.
Десмопластоидные круглоклеточные опухоли близки к саркоме Юинга и экспрессируют рекомбинантный белок EWS-WTI, который представляет собой регулятор транскрипции, индуцирующий тромбоцитарный фактор роста (PDGF-a). Этот фактор является митогеном. Пока неизвестно, способны ли ингибиторы синтеза или функций этого белка влиять на рост опухоли.
К числу прочих сарком, экспрессирующих повышенные количества белка рецептора тирозинкиназы, относятся врожденная фибросаркома, мезобластоидная нефрома (N-TRC-3 в обеих формах) и выбухающая дерматофибросаркома (PDGF-Р). В клетках нейрофибросарком происходит повышенная экспрессия белка Ras, одного из белков внутриклеточной системы передачи сигналов. В клетках миелолипосаркомы и синовиальной саркомы обнаружены характерные транслокации хромосом, представляющие интерес с точки зрения диагностики опухолей, и их классификации.
Фибросаркома
Эти опухоли состоят из веретенообразных фибробластов, которые образуют коллагеновые волокна, и ретикулина. При гистологическом анализе трудно определить степень их злокачественности и такая хорошо дифференцированная, редко дающая метастазы опухоль, как выбухающая дерматофибросаркома, может проявлять способность к локальному инвазив-ному росту. Анапластические опухоли характеризуются локальной инвазией и быстро распространяются на легкие.
Обычно опухоли развиваются на конечностях или на туловище, но могут образоваться из мягкой ткани в любом месте. В большинстве случаев больные обращают внимание на развитие твердого уплотнения, которое со временем не проходит. При выбухающей дерматофибросаркоме на коже образуется медленно растущий узелок, постепенно приобретающий фиолетовую окраску, который позже превращается в язву.
Злокачественная фиброгистиоцитома

Липосаркома
Эти опухоли развиваются в подкожной жировой клетчатке и в ткани забрюшинного пространства в среднем возрасте. Они не образуются из существующих липом. Различают четыре гистологических типа.
1. Хорошо дифференцированная опухоль (со зрелой жировой тканью).
2. Миксоидный тип, для которого характерны транслокации хромосом t(12:16) (ql3;p11).
3. Круглоклеточная липома.
4. Плеоморфный вариант.
В результате транслокации в клетках миксоидной опухоли нарушается функция гена CHOP, который участвует в дифференцировке адипоцитов.
Рабдомиосаркома
Это большая группа опухолей, содержащая несколько различных подтипов
Эмбриональная рабдомиосаркома. Эти опухоли характерны для раннего детского и юношеского возраста. Опухоль состоит из малигнизированных веретенообразных и округлых клеток и обычно развивается на голове, шее и в глазных впадинах.
Альвеолярная рабдомиосаркома. Эти опухоли состоят из крупных клеток округлой и неправильной формы. Они развиваются в юношеском возрасте на различных местах, чаще на туловище, и относятся к числу крайне агрессивных, рано метастазирующих опухолей.
Плеоморфная рабдомиосаркома. Клетки этих опухолей обладают различной величиной и формой, и часто среди них присутствуют гигантские клетки. В настоящее время многие из этих опухолей классифицируются как злокачественные фиброгистиоцитомы. Опухоли развиваются в зрелом возрасте (после 30 лет) из глубокорасположенных мышц и обычно поражают конечности.
Ботриоидная рабдомиосаркома (sarcoma botryoides). Эти опухоли представляют собой полипоидные образования, которые образуются в мочеполовых путях, обычно у маленьких детей. Гистологически опухоль состоит из скоплений интенсивно делящихся клеток, окруженных эдематозной тканью.
Лейомиосаркома
Наиболее часто развивается в матке. Вероятно, опухоль образуется в результате малигнизации фиброзной ткани (лейомиома). Диагноз обычно ставят после гистологического исследования при операции по поводу фибромы матки. Остальные лейомиосаркомы развиваются в других местах из ткани гладких мышц (подкожная ткань, желудок, кишечник и забрюшинное пространство).
Синовиальная саркома
Опухоли распространяются локально и дают метастазы; после операции нередко наблюдаются рецидивы. Более благоприятный прогноз ожидается у больных с небольшими неинвазирующими опухолями.
Ангиосаркома, лимфангиосаркома и гемангиоперицитома
Ангиосаркома представляет собой редкое агрессивное злокачественное новообразование, развивающееся из эндотелия сосудов. Описаны редкие случаи образования ангиосаркомы в печени. Обычно опухоль поражает кожу, подкожный слой, а также железы — молочную и щитовидную. Лимфангиосаркомы образуются в местах хронического отека (например, на руке после мастэктомии). Гемангиоперицитома (опухоль клубочков), по-видимому, образуется из контрактильных клеток мелких кровеносных сосудов (перицитов).
Обычно она развивается на конечностях и в забрюшинном пространстве, иногда на голове и шее, причем встречается доброкачественная разновидность этой опухоли.
Саркома Капоши
Саркома Капоши развивается из клеток эндотелия и представляет собой медленнорастущие пигментированные повреждения кожи. Раньше опухоль была распространена среди мужчин евреев и итальянцев и, в основном, в Западной Африке. В странах Европы и в США регистрировалось меньше случаев заболевания. С распространением СПИДа положение изменилось.
При этом заболевании часто развивается саркома Капоши и носит крайне агрессивный характер. Развитие опухоли связано с вирусом герпеса человека (HHV, тип 8).
Альвеолярная саркома мягких тканей
Эта редкая опухоль развивается в молодом возрасте, обычно у женщин. Саркома представляет собой медленнорастущую опухоль, которая в основном поражает конечности. У взрослых опухоль обычно возникает на бедре, у детей на голове и шее. Хотя обычно опухоль дает метастазы в легкие, они растут медленно и не влияют на продолжительность жизни больных.
Саркома эпителия
Редкая опухоль, которая поражает конечности и склонна распространяться по кожным покровам, костям и по лимфатическим узлам. Происхождение опухоли неизвестно, однако по своим гистологическим характеристикам она напоминает карциному или хроническое воспалительное повреждение кожи. Как и при других опухолевых заболеваниях, появление на конечностях или в брюшной полости каких-либо массивных тканевых новообразований может свидетельствовать о развитии саркомы.
После постановки диагноза необходимо, по возможности, установить стадию развития опухоли и тщательно спланировать операцию.
Светлоклеточная саркома (меланома мягких тканей)
Как правило, эта опухоль развивается в молодом возрасте на конечностях, чаще всего в области коленного сустава. Она содержит премеланосомы и представляет собой недифференцированную меланому.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Саркома – разновидность онкологического новообразования, развивающееся в опорных тканях организма. Для нее характерно метастазирование в лимфоузлах и внутренних органах. Саркома может поражать мягкие и костные ткани, стенки кровеносных и лимфатических сосудов. Прогноз при саркоме зависит от вида опухоли и стадии заболевания.

Симптомы саркомы
Саркома сопровождается такими симптомами:
- боль в области поражении сильного или умеренного характера;
- болевой синдром при пальпации и движении;
- нарушения работы органов и пораженных тканей;
- наличие метастазов;
- снижение активности;
- общая слабость;
- боль в суставах и костях.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 25 Февраля 2022 года
Содержание статьи
Причины
Саркома развивается на фоне следующих причин:
- генетическая предрасположенность;
- тяжелые травмы;
- хирургические вмешательства;
- радиационное воздействие;
- синдром Гарднера;
- базалиома;
- ретинобластома;
- нейрофиброматоз;
- негативное воздействие химических веществ и некоторых вирусов;
- курение;
- нарушение работы иммунной системы;
- вирус герпеса.
Разновидности саркомы
Врачи выделяют несколько видов заболевания:
- саркома Капоши;
- саркома Юинга;
- саркома мягких тканей;
- саркома молочной железы;
- саркома легких.
Саркома Капоши
Множественные злокачественные поражения кожи, сопровождающиеся поражением лимфоузлов и слизистой ротовой полости. К характерным признакам относятся красные пятна на кожном покрове, которые преобразуются в опухолевые узлы. Если заболевание протекает с поражением органов пищеварения, то у пациента наблюдается боль, тошнота и рвота, диарея, желудочно-кишечные кровотечения и резкая потеря веса. В некоторых случаях развивается кишечная непроходимость. При поражении органов дыхания отмечаются болевые ощущения в груди, одышка, кашель и лихорадка.
Для лечения применяют интерфероны и химиопрепараты, мази проспидина и аппликации динитрохлорбензола. Также требуется лучевая терапия и криотерапия.
Саркома Юинга
Новообразование, поражающее околокостные мягкие ткани и кости. Чаще диагностируется у подростков и парней. Возникает при хромосомной мутации и сильном повреждении кости. Может появляться в трубчатых и плоских костях. Именно этот вид саркомы считается одним из агрессивных злокачественным образованием. До применения системного лечения в 90% случаев возникали метастазы. Они локализовались в костях, костном мозге и легких.
Саркома Юинга характеризуется болью в ночное время суток. Пациент жалуется на общую слабость и недомогание. По мере прогрессирования болезни наблюдается напряженность мышц над суставом, покраснение кожи в области опухоли, местное повышение температуры.
Саркома мягких тканей
Опухоль образуется глубоко в мышцах и имеет несколько центров. В течение первых месяцев болезнь никак не проявляется. У 20% больных новообразование дает метастазы в регионарные лимфатические узлы. При пальпации врач ощущает болезненное уплотнение и отек тканей, наблюдается ограниченность движения пораженной конечности. У больного повышается температура тела, беспричинно снижается вес. Саркома мягких тканей чаще развивается у людей в возрасте 40-50 лет.
Саркома кости
Злокачественные новообразования, состоящие из различных типов соединительной ткани. Они стремительно прогрессируют и часто вызывают рецидивы у детей. Различают первые и вторичные опухоли.
Саркома молочной железы
Неэпителиальная опухоль, отличающаяся неблагоприятным течением и быстрым ростом. Может развиваться как у женщин, так и у мужчин. Размеры новообразования варьируются в пределах 1,5-15 см. Опухоль возникает при радиационном воздействии, травме молочной железы и генетической предрасположенности. Заболевание приводит к асимметрии груди, появлению плотного узелка с четкими границами.
Саркома легких
Агрессивное злокачественное образование, характеризующееся бурным прогрессированием, кашлем, одышкой, быстрой утомляемостью, лихорадкой, повышенным потоотделением и нарушением глотания. Нередко сопровождается сопутствующими болезнями: перикардитом, плевритом, пневмонией. Возникает опухоль у людей, проживающих в неблагоприятных экологических условиях, при злоупотреблении загаром и радиационном воздействии. Для лечения саркомы легких применяют радиотерапию и химиотерапию.
Диагностика
Для выявления саркомы Капоши врач изучает клинические проявления и осматривает образование чтобы обнаружить множественные новообразованные сосуды, проводят гистологическое исследование. Также пациент должен сдать иммунологический анализ крови и анализ на ВИЧ. Чтобы проверить состояние внутренних органов, применяют ультразвуковое исследование органов брюшной полости и сердца, рентген легких, компьютерную томографию почек, МРТ надпочечников, гастроскопию и другие.
При подозрении на саркому мягких тканей потребуется биопсия с цитологическим анализом. Состав раковых клеток помогает определить гистологический анализ.
Для подтверждения саркомы молочной железы назначают маммографию и УЗИ молочных желез. Дополнительно могут проводить сцинтиграфию и трепан-биопсию.
Злокачественные новообразования скелета — это состояние, при котором в кости появляются атипичные клетки, обладающие возможностью бесконтрольного роста и деления.
Первичные новообразования костей являются одними из самых редких опухолей человека и составляют всего 1% от всех ЗНО. Чаще возникает метастатическое поражение костей при других злокачественных заболеваниях, таких как рак молочной железы, легкого и т.д.
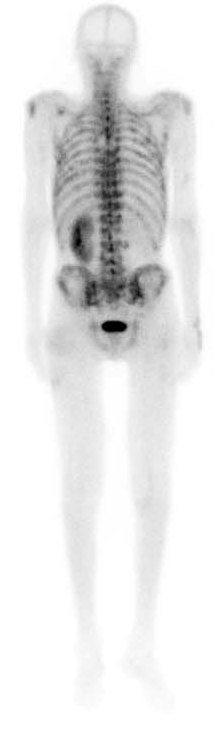
Фото: Остеосцинтиграфия при метастатическом поражение костей скелета
Наиболее частыми подтипами опухолей костей являются остеогенные саркомы, саркомы семейства Юинга и хондросаркомы.
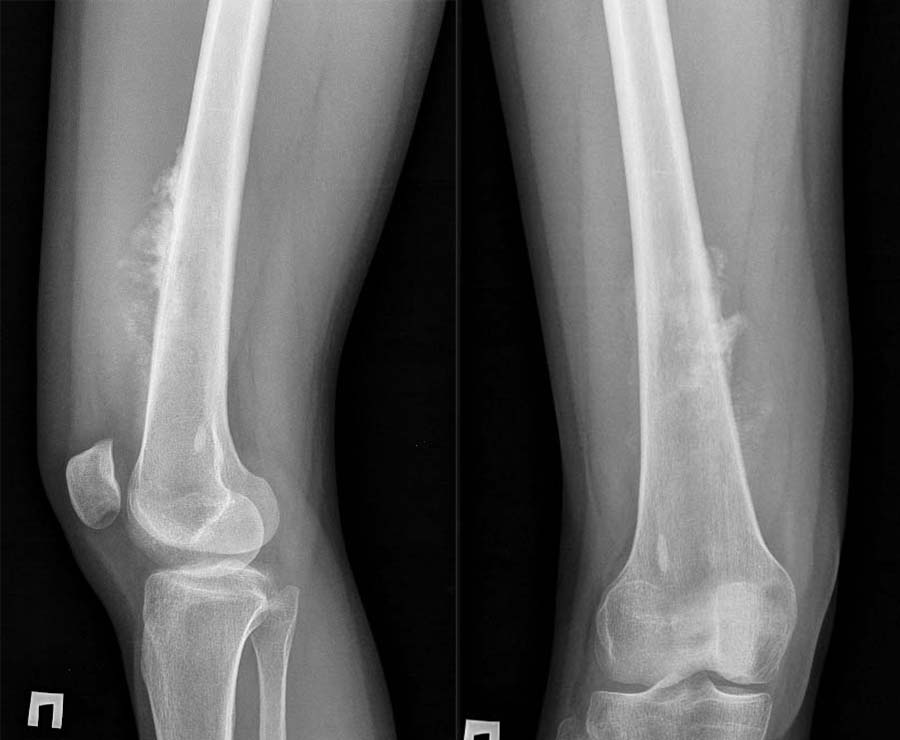
Фото: Rg при остеогенной саркоме бедренной кости
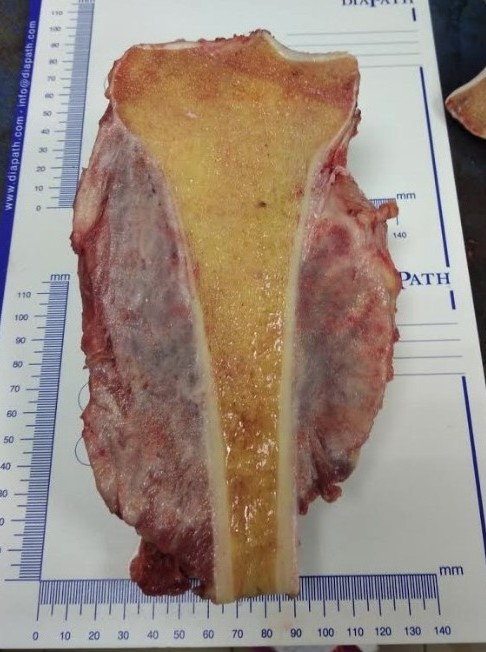
Фото: Остеогенная саркома, патологоанатомический препарат
Примерно 50% костных сарком диагностируется в возрасте до 35 лет, основными пиками заболеваемости является второе и третье десятилетие жизни.
В настоящее время описано не менее 70 подвидов данного заболевания. Это обуславливает тот факт, что заниматься диагностикой и лечением столь редкой патологии должны лишь в профильных референсных онкологических центрах.
Кроме того, для постановки диагноза необходима слаженная работа мультидисциплинарной команды: клиницистов, врачей лучевой диагностики и патоморфологов.
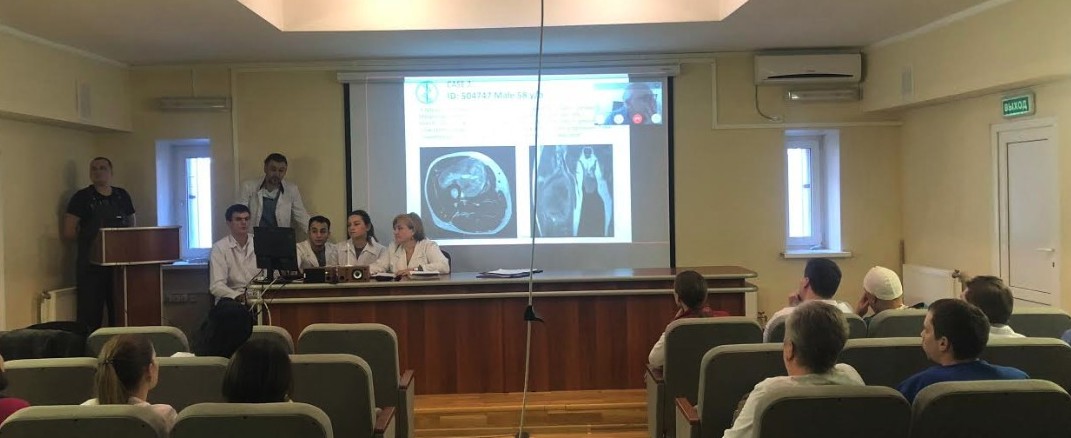

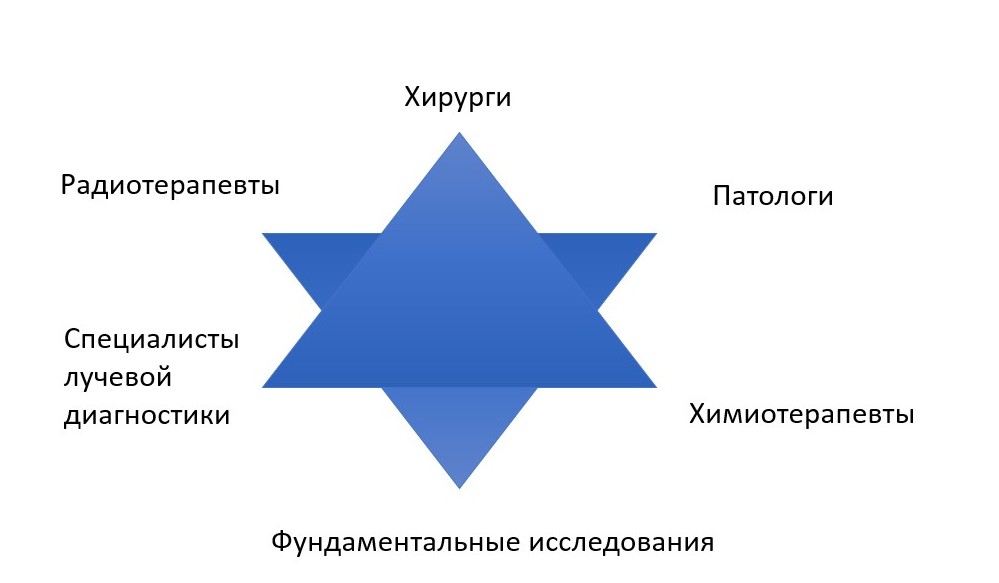
Фото: Мультидисциплинарный подход в лечении и диагностике пациентов с ЗНО костей
Диагностика данной патологии состоит из нескольких этапов. Первым является сбор анамнеза и истории заболевания при клиническом осмотре онколога. Затем выполнение различных лучевых методов визуализации: рентгенографии, ультразвукового исследования, компьютерной и магнитно-резонансной томографии, сцинтиграфии, а иногда и протонно-эмиссионной томографии.
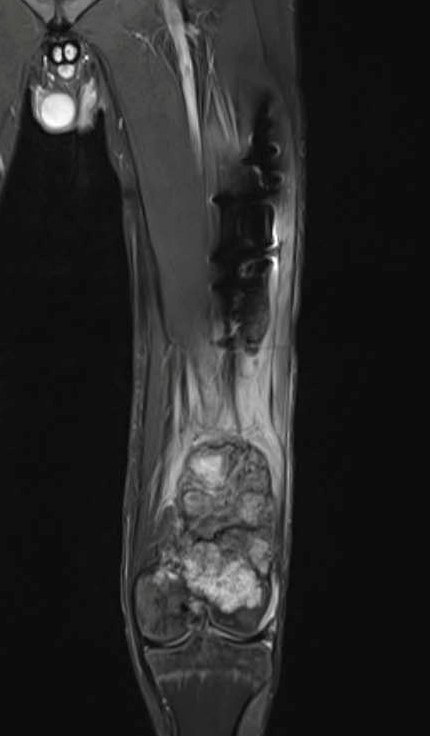
Фото: МРТ остеогенная саркома нижней трети левой бедренной кости
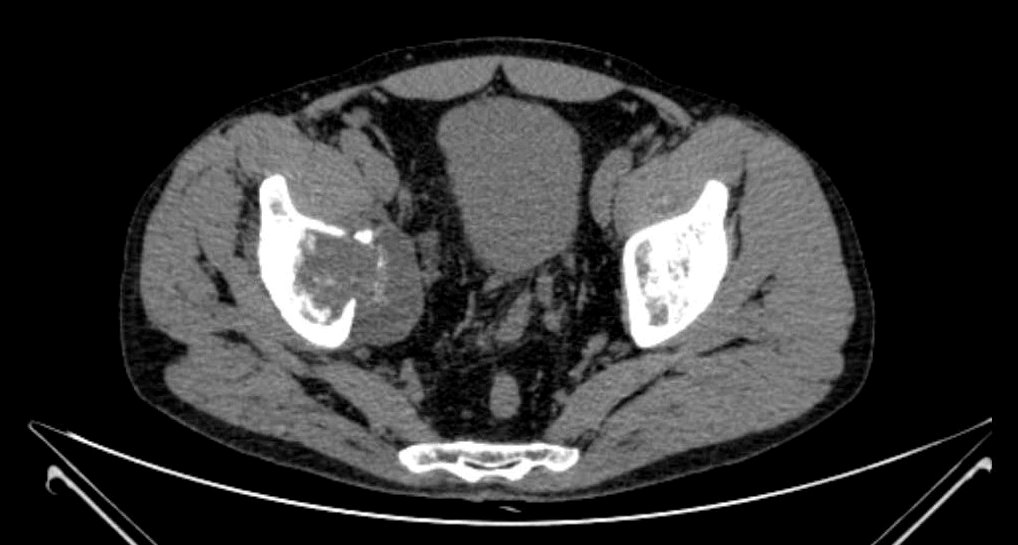
Фото: КТхондросаркома вертлужной впадины правой подвздошной кости
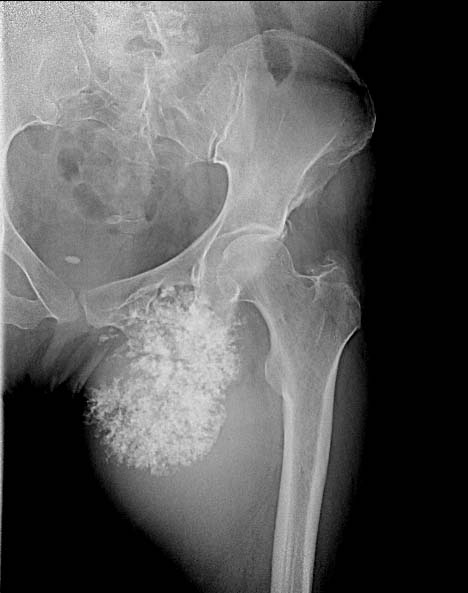
Фото: Рентгенограмма костей таза. Остеогенная саркома седалищной кости
Выполнение лишь одного метода визуализации не позволяет достаточно оценить данную патологию, например, рентгенография и компьютерная томография позволяют детально оценить изменение костной ткани, однако из-за специфики оптических свойств не дают полного представления о мягкотканных структурах и распространении по костномозговому каналу, что требует выполнения магнитно-резонансной томографии. Оценить распространение заболевания в целом позволяет применение различных методов радионуклидной диагностики – остеосцинтиграфии, ОФЭКТ и ПЭТ компьютерной томографии.
После анализа полученных данных принимается решение о целесообразности проведения биопсии новообразования.
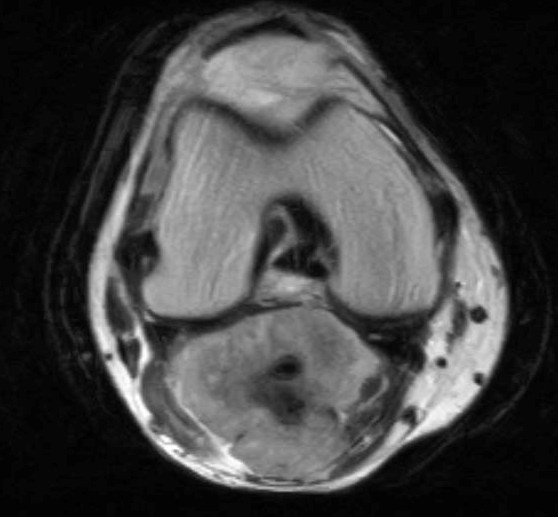
Фото: МРТ коленного сустава. Показано взаимоотношение новообразования с сосудами
Биопси́я (от др.-греч. βίος — жизнь + ὄψις — внешний вид) — метод исследования, при котором проводится прижизненный забор клеток или тканей (биоптата) опухоли из организма с диагностической целью. Без морфологического диагноза (микроскопической оценки ткани опухоли) невозможна постановка клинического диагноза, следовательно, и назначение лечения.

Фото: аппарат для трепан-биопсии

Фото: игла для костной биопсии
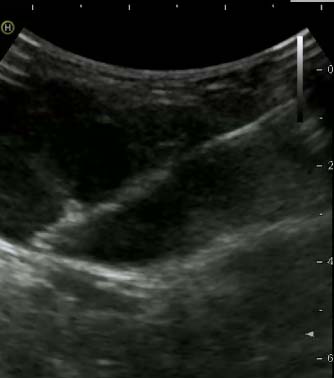
Фото: Трепан-биопсия новообразования под УЗ-навигацией
С целью постановки диагноза опухоли кости рекомендовано применение трепан-биопсии (с помощью специального устройства и биопсийной иглы через прокол кожи и окружающих опухоль тканей производят забор столбиков ткани опухоли) и инцизионной биопсии (через разрез кожи и окружающих тканей удаляется фрагмент опухоли). При выполнении трепан-биопсии применяют различные способы навигации: ультразвук, рентгенография, компьютерная томография.

Фото: Трепан-биопсия новообразования под КТ-навигацией
При выполнении биопсии, как и при любой инвазивной процедуре, существуют определенные риски для здоровья, их стоит обсудить с лечащим врачом.
Полученный биопсийный материал (ткань опухоли) отправляют на гистологическое исследование.

Фото: Материал биопсии
Морфологическая картина различных опухолей костей и мягких тканей может быть сходной. Лишь сопоставление клинических, морфологических (в том числе и иммуногистохимических), а также данных лучевых методов визуализации позволяет в полной мере оценить опухолевый процесс для постановки корректного клинического диагноза.
Основной метод лечения опухолей костей – хирургический, но далеко не всегда единственный и применяющийся на первом этапе. При определенных подтипах опухоли необходимой первой линией лечения является химиотерапия, лучевая терапия или их комбинация. Краеугольным камнем в выборе тактики лечения является морфологический подтип опухоли, таким образом, правильный диагноз = корректное лечение.
Сейчас принятая тактика терапии больных с локализованной остеогенной саркомой подразумевает комбинированное лечение, которое включает:
- химиотерапию в качестве подготовки к операции;
- хирургическое вмешательство;
- послеоперационную химиотерапию.
Одна лишь операция нецелесообразна, потому что в 80-90 % случаев в течение 1,5 лет после нее обнаруживаются локальные рецидивы и метастазы в легких. Являясь частью комплексного лечения, химиотерапия значительно повышает показатели 5-летней выживаемости у пациентов с локализованной патологией – от 20 % до 60 %.
Основные преимущества предоперационной химиотерапии – это:
- возможность оценки того, насколько активны химиотерапевтические препараты;
- облегчение проведения хирургического вмешательства.
Перед операцией обычно проводится от 2 до 4 циклов химиотерапии. Если получен выраженный ответ опухоли на терапию – некроз новообразования 90 % и больше, – то есть большая вероятность повышения общей и безрецидивной выживаемости.
Следующий этап – операция. В первую очередь нужно рассматривать возможность проведения органосохраняющих вмешательств. Применение модульных систем эндопротезирования является самым актуальным и современным методом терапии костных сарком. Однако такой вид лечения должен проводиться только в специализированных крупных стационарах онкологического профиля, где есть команда онкоортопедов, собран опыт эндопротезирования при ЗНО костей, хорошо отработаны методики ревизионного эндопротезирования и есть специальное инновационное оборудование, а также высокотехнологичные хирургические инструменты.
В последние годы все более популярны 3D-принтинговые технологии. Это означает, что на основе данных, полученных от лучевой диагностики, выполняется 3D-моделирование операции и изготовление протеза индивидуально для каждого пациента.
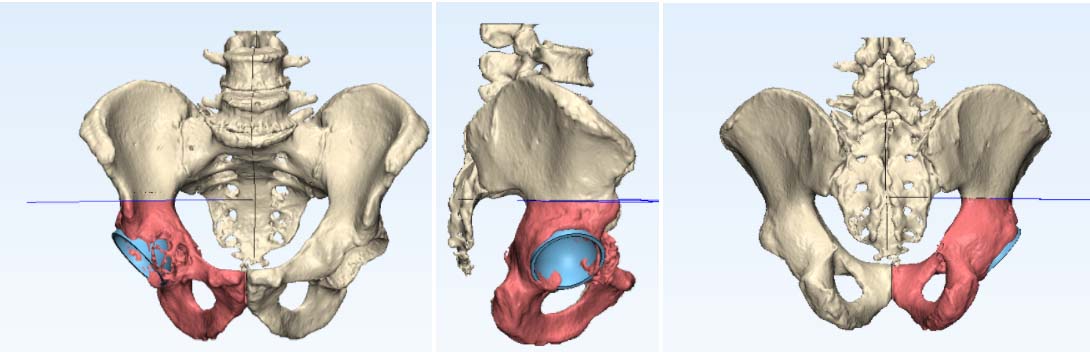
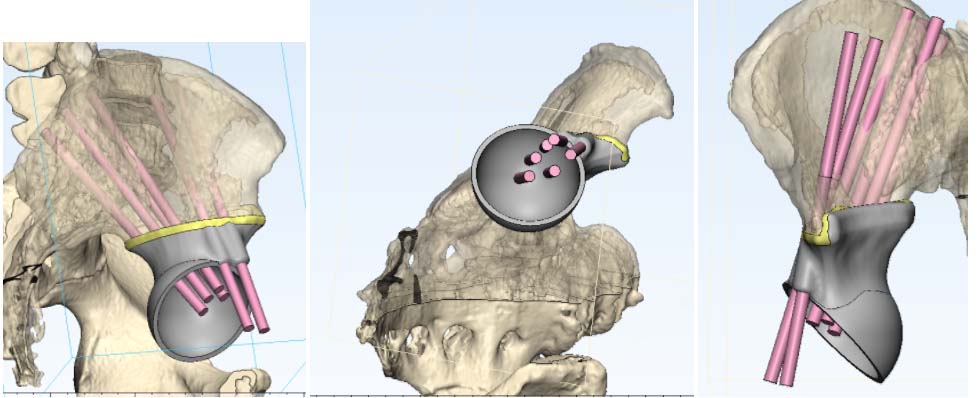
Фото: 3D-моделирование операции
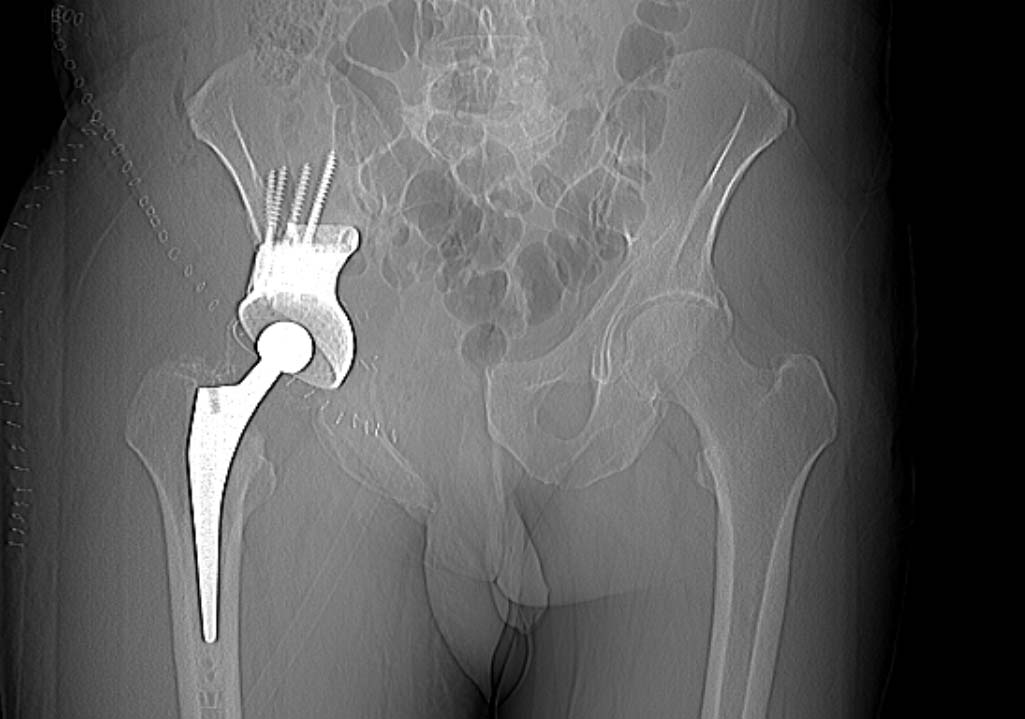
Фото: Эндопротезирование при хондросаркоме тела подвздошной кости
Химиотерапия после операции определяется тем, насколько изменилось заболевание под воздействием лекарств на предоперационном этапе. Если был некроз новообразования 90 %, то после хирургического вмешательства показаны 4 курса химиотерапии теми же цитостатиками. Если степень некроза меньше, то длительность лечения будет примерно 1 год с применением альтернирующих схем, которые включают 5-6 цитостатиков.
Саркомы семейства Юинга – это редкие новообразования, преимущественно молодого возраста. Они имеют повышенную чувствительность к облучению и химиотерапии, требуют комплексного подхода к терапии, которая должна проводиться в специализированных медицинских центрах. В стандартный алгоритм диагностики для первичных новообразований рекомендуется включать сцинтиграфию костей скелета, а также трепан-биопсию костного мозга, потому что наблюдается высокая частота появления метастазов в костях и костном мозге.
После тщательного обследования и биопсии проводится 4-6 циклов индукционной химиотерапии на протяжении 12-24 недель. После этого применяется локальная методика лечения – облучение или радикальная операция, – а далее назначается 6-10 циклов химиотерапии с интервалом в 3 недели. Продолжительность лечения – 1 год.
Радикальное хирургическое вмешательство, если его можно провести, – это лучшая возможность локального контроля.
Лучевая терапия назначается при невозможности проведения радикальной операции, а также обсуждается, если при гистологическом исследовании удаленного материала выявляется недостаточный ответ на лечение, то есть обнаруживается свыше 10 % жизнеспособных клеток опухоли.
Нерадикальное хирургическое вмешательство с последующим облучением эффективно настолько же, насколько просто лучевая терапия. Она проводится в дозах 40-45 Гр при наличии микроскопических остаточных новообразований и 50-60 Гр, если присутствуют макроскопические изменения.
Важный этап лечения больных с первичными опухолями костей – реабилитация. Она позволяет повысить качество жизни как после органосохраняющих, так и после калечащих хирургических вмешательств, ускоряет социализацию пациента.
Тем, кто закончил этап комбинированной терапии, рекомендуется наблюдаться в динамике каждые 3 месяца в первые 2 года, а потом раз в 6 месяцев до 5 лет. Обязательные процедуры – это УЗИ зоны послеоперационного рубца и КТ грудной клетки. Цель данного наблюдения – раннее обнаружение рецидива и ранее начало химиотерапии и хирургического лечения тех метастазов, которые можно резецировать, и рецидивных опухолей, а также предупреждение ортопедических осложнений и выявление нестабильности эндопротеза тоже на ранних сроках.
Дополнительно больным с остеосаркомой рекомендована рентгенография области костного поражения.
Пациентам с саркомой Юинга рекомендуется дополнительно делать УЗИ брюшной полости и периферических лимфоузлов.
Читайте также:

