Реферат на тему онкомаркеры
Обновлено: 30.06.2024
Опухолевые маркеры (онкомаркеры) – важная составляющая диагностического комплекса в онкологии, поскольку злокачественный рост сопровождается продукцией анормальных типов или уровней биологических веществ. По определению, введенному на 5-й Международной конференции в Стокгольме, биохимические опухолевые маркеры – это вещества, образуемые опухолевыми клетками и секретируемые в биологические жидкости, в которых они могут быть количественно определены неинвазивными методами. Они представляют собой макромолекулы, в основном белки с углеводным или липидным компонентом. От соединений, продуцируемых нормальными клетками, они отличаются или качественно (опухолеспецифичные) или количественно (ассоциированные с опухолью, но присутствующие также и в нормальных клетках). В настоящее время известно более 200 соединений, относящихся к опухолевым маркерам, и их количество постоянно растет. Однако, до сих пор не обнаружено универсальных и специфичных опухолевых маркеров для ранней диагностики рака, а также первичного скрининга в группах риска, не существует четкой системы внедрения маркеров в практику, нет дифференцированного подхода для диагностики того или иного вида злокачественной опухоли, которое могло бы оптимизировать обследование конкретного больного, проведение мониторинга и установление прогноза заболевания. Поэтому требуются дальнейшие исследования, направленные на поиск новых маркеров онкопатологии.

4. Князева О.А., Сакаева Д.Д., Камилов Ф.Х., Вахитов В.А. Взаимосвязь между изменением под действием химиотерапии уровня С3(Н2О) комплемента и опухолеассоциированного антигена СА-125 в плазме крови больных раком яичников // Вопросы онкологии. – 2018. – Т. 46, №6. – С. 696–698.
5. Князева О.А., Сакаева Д.Д., Камилов Ф.Х. Особенности конформационных изменений С3 компонента комплемента в процессе его спонтанного гидролиза при неопластических процессах // Иммунология. – 2017. – №5. – С. 268–272.
Раковые заболевания занимают среди причин смертности населения второе место. В этой связи совершенствование высокотехнологичной медицинской помощи людям с раковыми заболеваниями является приоритетным направлением для здравоохранения региона. Из числа выявленных онкологических больных пациенты с 1 и 2 стадией заболевания составляют около пятидесяти процентов, с 3 стадией – примерно 18 % и с 4 стадией – 24 %. При этом нужно понимать, что 4 стадия рака – в основном неуправляемая патология и этим людям можно только продлить жизнь путем лекарственного лечения, достаточно агрессивного и дорогостоящего. Иногда онкологические заболевания в такой поздней стадии вылечиваются, но это случается очень редко. Для того, чтобы определить конкретный вид онкологического заболевания, необходимы как инструментальные, так и лабораторные исследования, Причиной позднего обращения за врачебной помощью является скрытое течение болезни до появления симптомов, когда человек приходит с уже образовавшимися метастазами в легких, костях, печени и других органах. Сегодня на учете у онкологов состоит более двадцати тысяч пациентов. На данный момент наиболее распространен рак молочной железы у женщин и рак легких у мужчин. Именно для этого функционирует программа раннего выявления онкологических заболеваний.
Клинико-лабораторные методы исследования занимают здесь одну из ведущих ролей.
Известно огромное количество различных классов веществ, которые могут рассматриваться как онкомаркеры при различных локализациях рака. К ним относятся ассоциированные с опухолью антигены или антитела к ним, гормоны, ферменты, продукты обмена – креатин, гидроксипролин, полиамины, белки плазмы – ферритин, церулоплазмин, |32–микроглобулин, цитокины, молекулы адгезии, металлопроте-иназы, маркеры клеточного цикла, апоптоза, деградации внеклеточного матрикса и т.д. [3, с. 52]. В клинической практике используют около двух десятков онкомаркеров, обладающих достаточной диагностической значимостью и рекомендованных к использованию группами экспертов различных стран. Сейчас известно более 200 соединений, относящихся к опухолевым маркерам, и их количество постоянно растет. Существует несколько принципов классификации онкомаркеров. С химической точки зрения их можно разделить на гликопротеины, полипептиды, углеводные детерминанты гликопротеинов, гликолипиды, белки, полиамины, иммуноглобулины и др. По биологической функции их делят на онкофетальные антигены, энзимы, гормоны, рецепторы и соединения, роль которых до конца не выяснена.
Существует классификация онкомаркеров по биологической функции:
1. Онкофетальные антигены: раково-эмбриональный антиген (РЭА), альфа-1–фетопротеин (АФП), хорионический гонадотропин человека (ХГЧ), специфический бета-1–протеин беременности, СА 125, СА 15–3, СА 19–9, СА 50, СА72–4.
2. Ферменты: кислая фосфатаза простаты, лактатдегидрогеназа, нейронспецифическая енолаза, тимидинкиназа, тканевый полипептидный антиген.
3. Гормоны: адренокортикотропный гормон, антидиуретический гормон, плацентарный лактоген, кальцитонин, паратгормон, пролактин.
4. Рецепторы: прогестероновые, эстрогенные.
5. Другие соединения: ферритин, бета-2–микроглобулин, иммуноглобулины.
Большинство опухолевых маркеров относится к онкофетальным антигенам. Речь идет о веществах, которые обнаруживаются в относительно высоких концентрациях в тканях эмбриона, где они появляются на поверхности дифференцирующихся клеток (дифференцировочные антигены) и играют важную роль в развитии плода. У взрослых людей их уровень значительно ниже, а биологическая функция неизвестна. При большинстве опухолевых заболеваний их концентрация заметно повышается. Характерно, что наиболее часто онкофетальные маркеры появляются при дифференцированных опухолях, а их уровень коррелирует с размером опухоли. Поэтому определение этих маркеров играет важную роль для диагностики, прогнозирования заболевания и контроля за ходом лечения. Обладающие ферментной активностью опухолевые маркеры – вторая по распространенности группа маркеров, которую можно разделить на две подгруппы. Первую образуют ферменты, характерные для развивающихся эмбриональных тканей. Их биологическая функция у взрослых не выяснена. Сюда относятся тканевый полипептидный антиген, тимидинкиназа, нейронспецифическая енолаза.
Вторая подгруппа – это ферменты с установленной биологической функцией во взрослом организме, например, лактатдегидрогеназа, кислая фосфатаза простаты.
Уровень маркеров первой подгруппы, как правило, повышается при состояниях, характеризующихся выраженной клеточно-пролиферативной активностью и низкой дифференциацией клеток, что позволяет использовать их для определения прогноза и стадии заболевания. Вторая группа является высокоспецифичной для дифференцированных опухолей, а потому ее применяют для определения локализации первичной опухоли, а также для дифференциальной диагностики злокачественных и доброкачественных заболеваний. Следующим видом опухолевых маркеров являются гормоны, которые продуцируются специализированными эндокринными клетками (например, кальцитонин секретируется медуллярной карциномой щитовидной железы, а тиреоглобулин – фолликулярной ее формой) или синтезируются эктопически (например, подобные АКТГ или ХГ соединения при бронхогенной карциноме). Эти маркеры наиболее часто применяют для контроля за ходом медикаментозного лечения в послеоперационном периоде. С ростом гормональноактивных опухолей увеличивается и количество их рецепторов. В отличие от предыдущих групп маркеров, которые обнаруживаются в сыворотке крови, в данном случае речь идет о тканевых маркерах, измерение которых проводят в биопсийном материале. Эти маркеры используют для определения прогноза, а также для выбора наиболее подходящей терапии (например, при опухолях молочной железы). Последняя группа онкомаркеров, не обладающих ферментной либо гормональной активностью, относится к соединениям, продуцируемым нормальными тканями организма. Однако их концентрация резко возрастает как неспецифическая реакция организма на развитие опухоли (ферритин, в -микроглобулин, иммуноглобулины). Обнаруженная взаимосвязь между изменением уровня С3(Н2О) и ракового антигена СА-125 у больных раком яичников позволила отнести к маркеру онкопатологии различия в профиле спонтанного гидролиза С3 компонента комплемента (С3(Н2О)) в процессе инкубации сыворотки крови онкологических больных [4, с. 696]. Позже в экспериментах на животных была доказана также возможность использования данного показателя в качестве критерия эффективности проводимой терапии [5, с. 268]. При клинической оценке результатов определения опухолевых маркеров следует учитывать, что: опухолевые маркеры не являются органоспецифическими, можно лишь говорить о специфике в отношении определенного типа тканей. Так, повышенный уровень СА 19–9 может свидетельствовать о карциноме поджелудочной железы, однако этот же маркер могут продуцировать карциномы репродуктивных органов. Заболевания органов, влияющих на метаболизм онкомаркеров, таких как печень и почки, могут изменять результаты анализа; при длительном наблюдении пациентов решающим является не абсолютный показатель уровня маркера, а динамика изменения его концентрации.
Лабораторные показатели становятся информативными лишь тогда, когда их интерпретируют с учетом данных клинического наблюдения. Унификация методов обусловила преемственность в исследовании больного, избавила от дублирования лабораторных тестов, сократила время и повысила эффективность лабораторного обследования.
Таким образом, несмотря на широкое использование в практике, до сих пор не обнаружено универсальных и специфичных опухолевых маркеров для ранней диагностики рака, а также первичного скрининга в группах риска. Не существует дифференцированного подхода на основе многофакторного анализа диагностических тестов для того или иного вида злокачественной опухоли, которое могло бы оптимизировать обследование конкретного больного, проведение мониторинга и установление прогноза заболевания. Все это требует проведения дальнейших исследований, направленных на поиск новых маркеров онкопатологии.
Анализ диагностики раковых заболеваний. Использование опухолевых маркеров в скрининге группы риска и онкобольных. Исследования крови пациенток на онкомаркеры в гинекологии. Применение теста на определения уровня хорионического гонадотропина человека.
| Рубрика | Медицина |
| Вид | реферат |
| Язык | русский |
| Дата добавления | 18.02.2017 |
| Размер файла | 50,8 K |
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
1. Анализ на онкомаркеры
2. Онкомаркеры в гинекологии
Заключение
Список литературыРак - одна из основных причин смерти в мире. В развитых странах злокачественные опухоли - вторая, после заболеваний сердечно-сосудистой системы, причина смерти. По оценкам Всемирной организации здравоохранения (ВОЗ), к 2030 году смертность от онкологических заболеваний возрастет на 45% (по сравнению с 2007 г.) - с 7,9 млн до 11,5 млн человек. За этот же период времени заболеваемость раком возрастет с 11,3 млн до 15,5 млн человек.
Хоть и происхождение раковых опухолей окончательно не выяснено, можно выделить следующие провоцирующие их факторы: наследственность, эндокринные нарушения, вредные привычки, ультрафиолетовое и радиоактивное излучение, вирусы (человеческие папилломавирусы, герпесвирусы - EBV, гепаднавирус - HBV, человеческий вирус Т-клеточной лейкемии - HTLV), некоторые химические вещества (гетеро- и полициклические ароматические углеводороды, ароматические амины и амиды, красители, нитрозосоединения с аминогруппой в структуре, афлотоксины).
Различают злокачественные и доброкачественные опухоли. Доброкачественные опухоли растут медленно, не прорастая в окружающие их ткани. Злокачественные же отличаются инвазивным Опухолевая инвазия (от лат. “invasio” - нападение) - процесс, при котором раковые клетки расходятся из первичного очага опухоли в соседние ткани. (инфильтративным) ростом, т.е., прорастая в ткань, они разрушают ее. С этим связано характерное для них метастазирование Метастазирование (от греч. “meta stateo” - иначе стою) - процесс образования вторичных очагов опухолевого роста в результате опухолевой инвазии..
Во время роста опухоли происходит бесконтрольная пролиферация Пролиферация - разрастание ткани путем деления клеток. клеток. Они распространяются в ткани, кровеносные и лимфатические сосуды, что приводит к возникновению вторичных очагов опухоли. Метастазы поражают, в первую очередь, регионарные лимфатические узлы, а также печень, легкие, кости, мозг и другие органы.
Так, рак молочной железы метастазирует с лимфотоком в под- и надключичные, подмышечные и парастернальные лимфоузлы противоположной стороны, с кровотоком - в легкие, кости таза и позвоночник, печень; рак матки - в тазовые лимфатические узлы.
По международной классификации, в зависимости от ткани, в которой образуется опухоль, выделяют следующие виды рака:
- плоскоклеточный (образуется из плоского эпителия);
- железисто-плоскоклеточный, или аденокарцинома (образуется из клеток железистого эпителия);
- недифференцируемый, или анапластический (с резко выраженной анаплазией Анаплазия (от греч. “anaplasis” - преобразование) - утрата клеткой способности к дифференцировке, сопровождающаяся изменением ее структуры и свойств., затрудняющей возможность установления связи опухоли с клеточно-тканевыми структурами);
- неклассифицируемый (опухоль имеет смешанное гистологическое строение и потому не может быть отнесена к определенному типу).
Различают несколько стадий развития раковой опухоли:
- 0 стадия: раковые клетки обнаруживаются в пределах базальной мембраны (далее - БМ), клинических проявлений нет, хотя и могут наблюдаться симптомы предраковых заболеваний;
- Iа стадия: микроскопически устанавливаемая инвазия БМ, клинические проявления могут не отличаться от симптомов предраковых и фоновых заболеваний;
- Iб стадия: не метастазирующая опухоль, в диаметре не превышающая 2 см;
- II стадия: опухоль прорастает в подслизистый слой (а иногда - и в мышечный), в диаметре - до 5 см, наблюдаются единичные метастазы в лимфоузлы;
- III стадия: опухоль большого размера, прорастающая в серозный слой и соседние органы и дающая множественные метастазы в регионарные лимфоузлы, у больного нередки осложнения;
- IV стадия: опухоль любого размера и характера, имеющая отдаленные метастазы.
Особенностью рака является скрытое и в большинстве случаев бессимптомное начало болезни, из-за чего его сложно обнаружить на ранних и наиболее легко поддающихся лечению стадиях.
Диагностика раковых опухолей подразделяется, в зависимости от стадии заболевания, на раннюю (0, Ia), своевременную (Iб, II) и позднюю (III, IV). Естественно, чем раньше была обнаружена опухоль, тем больше у больного шансов на выздоровление. Выявление опухоли обычно происходит двумя путями: при самостоятельном обращении пациента (сюда же относятся случайные обнаружения - при обследовании по поводу другого заболевания) и при скрининге. Наиболее оптимальной системой скрининга является работа с группами риска Группа риска - здесь: группа лиц, наиболее подверженная раковым заболеваниям..
Современная диагностика раковых заболеваний включает в себя лучевую, эндоскопическую и лабораторную диагностику.
К основным методам лучевой диагностики относятся рентгенодиагностика (базовая рентгенодиагностика, КТ, МРТ), УЗД и РНД.
К лабораторным методам диагностики относится изменение периферической крови, биохимические и иммунологические тесты. Но на сегодняшний день не существует такого теста, который один позволил бы установить наличие злокачественной опухоли в организме с вероятностью хотя бы 80%. Поэтому применяют несколько тестов в совокупности. Они основываются на выявлении в биологической жидкости (обычно крови и моче) опухолевых маркеров, что позволяет дифференцировать добро- и злокачественную опухоль, выявить рецидивы и метастазы, оценить эффективность лечения.
Что это такое?
Опухолевые маркеры, или онкомаркеры - вещества, чаще белковой природы, определяемые в биологической жидкости (чаще - в сыворотке крови, реже - в моче) организма, коррелирующие со степенью распространенности и злокачественности опухоли, ее пролиферативной активностью и регрессией в результате лечения.
Патологические изменения в участках молекулы ДНК - генах - раковой клетки приводят к тому, что она начинает продуцировать опухолевые маркеры, которые в норме образует в малых количествах или же не образует вовсе. Здесь следует заметить, что повышенным уровень онкомаркеров может оказаться как при опухолевом процессе, так и при неонкологических заболеваниях и естественных процессах (менструации, беременность).
Как уже говорилось выше, по своей природе маркеры чаще всего являются белками. Но они также могут быть антигенами, гормонами, ферментами, гликопротеинами, метаболитами.
Для скрининга клинически бессимптомных пациентов не используются, зато довольно широко применяются в скрининге группы риска и онкобольных.
Применяются в первую очередь для оценки эффективности противоопухолевого лечения. Если уровень онкомаркеров снижается, то лечение признается эффективным, если же не изменяется или повышается - требуется коррекция (частичная или полная) лечения.
При наблюдении за течением онкологического заболевания повышенный уровень маркеров нередко помогает обнаружить метастазы или рецидив на 3 и более месяцев раньше, чем это проявится клинически. Уровень же маркеров в целом позволяет прогнозировать лечение онкобольного.
В идеале онкомаркер должен обладать двумя характеристиками: чувствительностью (т.е. определяться только у людей с опухолью) и специфичностью (т.е. быть характерным только для одного вида опухоли). Но, к сожалению, здесь срабатывает принцип ножниц: чем выше чувствительность, тем менее специфичным является маркер, и наоборот - чем выше специфичность, тем ниже его чувствительность.
Для данного исследования производится (в основном) забор крови из вены с утра натощак и по прошествии не менее 8 часов от последнего приема пищи. В послеоперационный период пациенту необходимо повторять исследование один раз в три месяца.
Для выполнения анализа и составления результатов требуется один рабочий день.
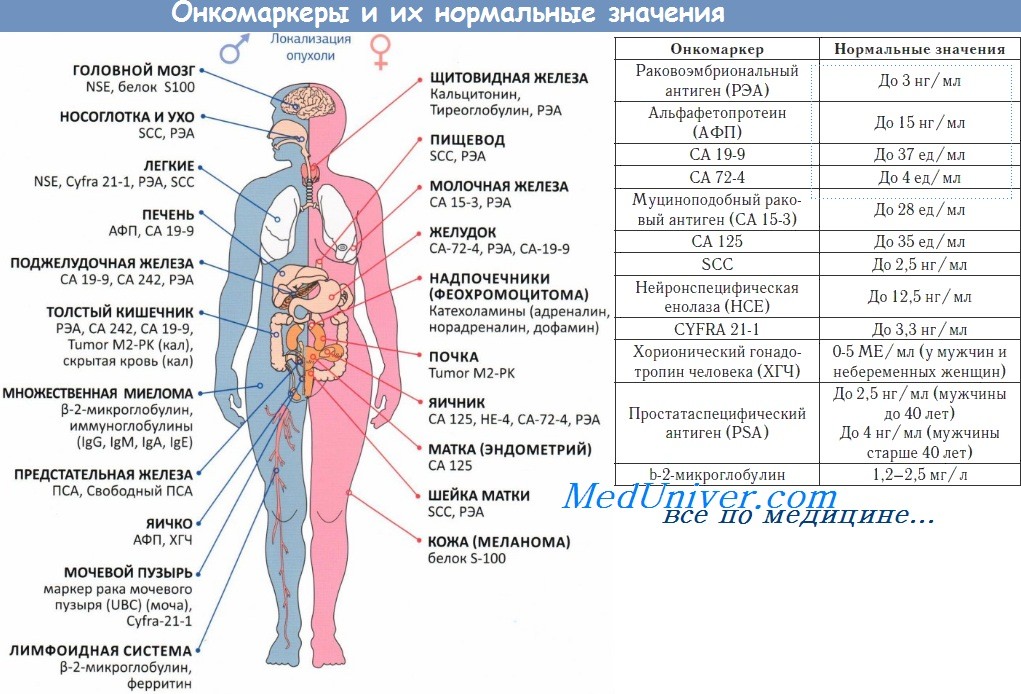
Таблица 1. Нормы некоторых онкомаркеров
Материал для исследования
Не более 15 нг/мл
(или 10 МЕ/мл) МЕ (международная единица) - в фармакологии: единица измерения дозы вещества, основанная на его биологической активности.
кий антиген (ПСА)
ный антиген (РЭА)
тропин человека (ХГЧ)
Не более 10 МЕ/мл
Следует помнить, что только лишь анализ на онкомаркеры не является поводом для постановки диагноза. Он применяется как вспомогательный метод, который в комплексе с остальными (лучевая диагностика, эндоскопия и др.) помогает установить верный диагноз.
Если же была проведена операция, то анализ на онкомаркеры назначают на второй и десятый дни после нее, следующий - через месяц, после - ежеквартально в течение 2-х лет, а затем - раз в полгода в течение 3-х лет.
2. Онкомаркеры в гинекологии
Опухолевые маркеры предназначены для применения в любой области онкологии. На сегодняшний день известно около 200 соединений, относящихся к онкомаркерам. Уже известны маркеры, указывающие на рак: молочной железы, яичника, предстательной железы, тела и шейки матки, легких, органов ЖКТ. Подробнее остановимся на тех, что применяются в гинекологии.
Squamous Cell Carcinoma Antigen (антиген плоскоклеточной карциномы) - неспецифичный, но очень чувствительный маркер. Часто используется для мониторинга больных плоскоклеточным раком шейки матки Связь рака шейки матки и сексуальной активности впервые была обнаружена более 150 лет назад, когда выяснилось, что данное заболевание практически не встречается среди монашек и довольно часто возникает у проституток. Последующие исследования показали: чем раньше женщина начинает жить половой жизнью и чем больше партнеров она меняет, тем выше риск развития РШМ. (далее - РШМ). Но, вследствие своей неспецифичности, SCCA экспрессирует также при опухолях кожи и легких и неонкологических заболеваниях (экзема, гепатит, псориаз и др.), в том числе - при заболеваниях бронхо-легочной системы. Поэтому анализ следует проводить не раньше чем через 2 недели после исчезновения признаков респираторной инфекции.
По природе является гликопротеином.
Чувствительность SCCA составляет 70-80%.
СА 15-3
По своей природе является гликопротеидом и, предположительно, выполняет в мембране клеток роль рецептора межклеточного взаимодействия, тормозящего рост клеток (т.н. контактное торможение) Контактное торможение - прекращение деления клеток при их плотном контакте..
Может применяться как отдельно, так и в комплексе с раково-эмбриональным антигеном (РЭА).
Чувствительность - 60%, специфичность - 90%.
СА 125
Из материалов исследования больных раком тела матки (далее - РТМ), проведенных в республиканском онкологическом научном центре г. Ташкент: «… Хотя маркер СА 125 неспецифичен для РТМ, его повышение наблюдается в 40% случаев.
Human epidermis protein 4 - человеческий эпидермальный секреторный белок. Новый маркер рака яичников Рак яичников (РЯ) относится к клонально-пролиферативным заболеваниям. При таких заболеваниях мутированный клон клетки происходит из собственных незрелых клеток ткани и размножается путем деления. , более специфичный, нежели СА 125, в диагностике доброкачественных опухолей и дифференциации РЯ от других, неовариальных, злокачественных новообразований (рак эндометрия, немелкоклеточный рак легких). Используется около 8 лет и применяется для мониторинга заболевания, определения риска развития рака, ранней диагностики рецидивов, но не эффективен для общего скрининга.
Чувствительность - 70-80%, специфичность - 95%. На I стадии болезни является наилучшим маркером. Применение в комплексе с СА 125 снижает вероятность ложноположительного результата.
Risk of Ovarian Malignancy Algorithm (индекс риска развития рака яичников) - расчет риска развития РЯ на основе значений CA 125 и HE 4. Обязательно учитывается менопаузальный статус пациентки.
Алгоритм: раковый кровь онкомаркер гинекология
1. Рассчитывается прогностический индекс (Predictive Index) отдельно для женщин, находящихся в пременопаузе, и отдельно - в постменопаузе.
Пременопауза: PI = -0,12 + 2,38 * ln[HE 4] + 0,0626 * ln[CA 125].
Постменопауза: PI = -8,09 + 1,04 * ln[HE 4] + 0,732 * ln[CA 125].
Допустим, что мы измерили уровень CA 125 и HE 4 у четырех женщин, две из которых имеют пременопаузальный статус, а две другие - постменопаузальный. Результаты для удобства представим в виде таблицы:
Таблица 2. Результаты исследования крови пациенток на онкомаркеры НЕ 4 и СА 125
Злокачественные опухоли продуцируют особые белки, которые могут быть обнаружены в кровяном русле и могут служить своеобразными маркерами как самого факта наличия опухоли, так и в некоторых случаях ее размеров. Специфические опухолевые маркеры, как правило, являются химерными белковыми продуктами, связанными со злокачественным преобразованием, при котором онкоген обычно транслоцируется и сливается с активным промотором отдельного гена.
Определение опухолевых маркеров играет заметную роль в диагностике таких заболеваний, как рак семенников и гермогенный рак яичников, хориокарцинома и гепатома. В идеале опухолевый маркер должен обладать следующими свойствами:
1. Опухоль определенного типа должна всегда продуцировать конкретный маркер. К сожалению, большинство маркеров не обладает этим свойством. При тератобластомах а-фетопротеин (АФП) и хорионический человеческий гонадотропин (ХГЧ) присутствуют в сыворотке 75% больных, а ХЧГ обнаруживается почти при всех хориокарциномах. Кроме карциноэмбрионального антигена (КЭА) и кислой фосфатазы, почти все другие маркеры не могут служить для точного определения стадии развития заболевания.
2. Маркер должен позволять точно определять массу опухоли. Это свойство характерно для b-субъединицы ХГЧ и АФП при гермогенных опухолях и в меньшей степени для простато-специфичного антигена (ПСА) при раке простаты. Степени развития колоректального рака, продуцирующего КЭА, и рака яичников, продуцирующего СА-125, также могут определяться по уровню содержания в плазме крови соответствующих маркеров. Множество других видов рака продуцируют свои специфические маркеры либо в крайне малых количествах, либо слишком интенсивно, чтобы их концентрацию можно было привязать к стадии развития заболевания.
3. Маркер должен продуцироваться при рецидивах заболевания или при метастатическом росте. Одна из основных областей использования маркеров в диагностике — ранее обнаружение рецидивов заболевания. Так, при тератомах возникновение рецидивов всегда сопровождается ростом содержания в плазме либо ХЧГ, либо АФП, даже если первичная опухоль продуцирует оба этих маркера. Маркер-негативные рецидивы (при первично-позитивной опухоли) встречаются крайне редко. Аналогично, повышение уровня КЭА, ПСА или СА-125 является клиническим доказательством наличия рецидивов рака кишечника, простаты или яичников соответственно.

4. Опухоль должна поддаваться терапевтическому воздействию. Если опухоль не поддается лечению, в раннем обнаружении рецидивов мало смысла. Например, рецидивы рака поджелудочной железы практически неизлечимы и их ранняя диагностика просто ставит пациента перед фактом. В противоположность этому, повышение уровня АФП или ХЧГ при тератомах является четким сигналом к проведению полного исследования для назначения соответствующего последующего лечения, которое во многих случаях может оказаться успешным.
6. В идеале методика определения маркера должна быть достаточно чувствительна, а анализы должны быть относительно дешевыми, чтобы их можно было использовать в мониторинге больших групп населения. Рак яичника, как правило, обнаруживается уже на запущенных неоперабельных стадиях, и смертность от него выше совокупной смертности от раков матки и шейки матки. В этих условиях использование маркера СА-125 может стать обещающим подходом для всеобщей диспансеризация населения.
Примеры опухолевых маркеров представлены в таблице. Некоторые из них уже нашли свое применение в клинической практике и потому требуют более подробного рассмотрения.
Видео онкомаркеры в норме и при раке
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Онкологические заболевания занимают второе место после сердечно-сосудистых патологий среди причин смерти пациентов в России. Негативная статистика связана с поздним обнаружением патологии. По мнению специалистов, с помощью ранней диагностики выживаемость онкопациентов можно увеличить в два раза. Методов для этого предостаточно.
В числе самых распространенных методов ранней диагностики рака – анализ крови на специфические химические соединения – онкомаркеры. По его результатам нельзя точно установить, болен человек раком или нет. Диагностическая ценность исследования состоит в возможности заподозрить начальную стадию заболевания, продолжив исследование клиническими методами.
Что такое онкомаркеры
Онкомаркеры – это специфические биомолекулы, продуцируемые патологически измененными раковыми клетками. Чаще они представляют собой белковые соединения, но могут иметь иную природу: ферментарную, гормональную либо рецепторную. Большинство таких маркеров синтезируют и здоровые клетки организма, но в гораздо меньших количествах.
Сегодня выявлены более двух сотен видов специфических соединений, но анализу подлежат только около двадцати.
Маркеры обнаруживаются в различных биожидкостях на начальных стадиях образования злокачественных клеток, в доклинической (бессимптомной) стадии формирования опухоли. Соединения подразделяются на два вида. Маркеры высокой специфичности с большой долей вероятности выявляют определенное заболевание, низкой специфичности — характерны для ряда различных патологий.
По вероятной локализации опухоли специалисты выделяют онкомаркеры:
- молочной железы;
- семенников;
- мочевого пузыря;
- поджелудочной железы;
- печени;
- пищевода;
- желудка;
- щитовидной железы;
- легких;
- кожных покровов;
- предстательной железы;
- яичников;
- матки;
- кишечника.
Врачи неоднозначно относятся к такой классификации. Это связано с тем, что идеального маркера к настоящему моменту не выявлено. Ни один из них не обладает 100% специфичностью, позволяющей однозначно вычленять рак конкретного органа.
Для чего проводят исследование крови на онкомаркеры
Анализ на онкомаркеры чаще используют как оценочный, для определения положительной (либо отрицательной) динамики в терапии рака. Основываясь на его результатах, можно предотвратить развитие рецидива.
- подтвердить либо опровергнуть предположения предварительной диагностики;
- заметить образование метастаз при отсутствии прочих симптомов;
- оценить действенность назначенного терапевтического курса.
В качестве самостоятельной диагностики исследование не рекомендовано из-за большого количества ложноположительных (ложноотрицательных) результатов. Но, в сочетании с другими методиками помогает выявить онкологическое заболевание на раннем этапе.
О чем говорит отклонение от нормы
В онкологии по количеству специфических белков диагностируют стадию заболевания, по их разновидности — вероятное место локализации новообразования.
Кроме рака соединения обнаруживаются при наличии в организме кист, инфицирований, воспалительных процессов, иных доброкачественных патологий.
Внимание: в небольшом количество онкомаркеры присутствуют в крови здоровых людей.
Приведем данные о норме содержания подобных веществ в организме и предполагаемых проблемах при обнаружении отклонений от нее.
Отдельно следует отметить маркер АФП. В гинекологии он применяется для оценки состояния течения беременности. В онкологии — сигнализирует о возможном развитии рака печени, яичников, молочной железы, бронхов и легких, ЖКТ.
Для беременных норма АФП по неделям следующая:
Внимание: превышение указанных показателей может свидетельствовать о патологиях в развитии плода.
Кроме того, повышенный АФП — признак гепатита или цирроза.
На основании данных, приведенных в таблице можно сделать вывод, что отклонения в показателях того или иного онкомаркера говорит о вероятности развития ряда различных заболеваний. Основываясь только на содержании в крови специфических белков поставить диагноз не представляется возможным. Чтобы подтвердить (либо опровергнуть) наличие раковой опухоли в организме потребуются дополнительные диагностические процедуры.
Степень достоверности маркеров в онкологии
Анализ содержания данных веществ очень информативен для оценки назначенного терапевтического курса при онкологическом заболевании. В первичной диагностике ни один из них не используется самостоятельно. Это связано с недостаточной специфичностью маркеров.
Достоверность показаний специфических белков можно рассмотреть на примере самых распространенных из них. К таковым относится тест ПСА. Этот онкомаркер нужно сдавать мужчинам для своевременного обнаружения рака простаты. При злокачественных опухолях железы данный показатель действительно превышает норму. Но, он также возрастает, если в простате формируется новообразование доброкачественного характера. Как показывает врачебная практика, у большинства мужчин с повышенным уровнем ПСА рак предстательной железы не подтверждался.
Внимание: бывают случаи, когда недобросовестные доктора в сомнительных клиниках назначают ненужные терапевтические манипуляции. Они не только требуют серьезных финансовых вложений, но и способны спровоцировать серьезные осложнения!
Еще один показательный маркер — CA-125. Он растет в крови женщин, у которых обнаружен рак яичников, но может повышаться при большом количестве иных патологий, не связанных с онкологией.
Медицине известны случаи, когда на поздних стадиях формирования злокачественных новообразований в яичниках, анализ крови не показывал отклонений в результатах ни по одному из 28 специфических для данного заболевания белковых соединений.
СА-125 не рекомендовано исследовать на начальных стадиях болезни при отсутствии характерной симптоматики. Для анализа течения диагностированной патологии его рассматривают совместно с иными белками, а также результатами УЗИ.
В составе комплексного обследования сдавать онкомаркеры каждые полгода нужно женщинам с плохой наследственностью либо генными мутациями.
В целом, вопрос о том, насколько можно доверять онкомаркерам, на сегодняшний день остается открытым. При расшифровке результатов исследования следует обращать внимание на ряд факторов, способных исказить данные:
- на уровень содержания белков влияют воспалительные заболевания в острой либо хронической форме;
- СА-125 растет во время менструации;
- для курящих характерно двукратное увеличение показателя РЭА;
- нормальный результат анализов не гарантирует отсутствие новообразования.
Показания к анализу на онкомаркеры
Ткани раковой опухоли в период активного роста поглощают питательные вещества и выделяют продукты распада, многие из которых токсичны. Эти процессы отражаются на здоровье человека, вызывая характерную симптоматику.
Любой сбор анамнеза начинается с опроса пациента. Доктора могут насторожить следующие изменения в самочувствии:
- резкое снижение массы тела без видимых причин;
- повышенная утомляемость;
- отказ от пищи;
- постоянные или периодические боли;
- частая слабость;
- субфебрильная температура тела (от 37,1 до 38,0 °C на протяжении долгого времени).
Для злокачественных новообразований характерно понижение содержания белков, ускорение свертываемости крови, повышение СОЭ.
Подобные результаты исследований сами по себе не говорят о росте патологически измененных клеток, но выступают поводом для дополнительного обследования. В том числе, сдачи анализов на онкомаркеры.
Исключения составляют люди из групп риска, которым эту процедуру рекомендовано проводить регулярно.
К таковым относят пациентов:
- с наследственной предрасположенностью (если рак диагностировался у родственников до второго колена);
- по возвращении из мест катастроф техногенного характера;
- пережившим значительную интоксикацию;
- при наличии доброкачественных опухолей;
- проживающим в населенных пунктах с плохой экологией.
Мужчинам после 50 лет тест на ПСА желательно делать ежегодно, для своевременного обнаружения изменений в деятельности предстательной железы. Также анализ показан тем, у кого рак уже диагностирован. Исследования назначают не только пациентам, проходящим лечение, но и успешно излечившимся. Это позволяет купировать возможные рецидивы болезни. Повышает вероятность получения точного результата предварительная подготовка человека к анализу.
Как правильно сдавать кровь на онкомаркеры
Конкретные рекомендации по ограничениям перед забором крови должен дать лечащий врач. Они зависят от того, какой конкретно белок будет исследоваться.
Общие правила следующие:
- сдавать кровь спустя минимум 8 часов после последнего приема пищи;
- постараться не нервничать во время процедуры;
- на неделю прервать серьезные тренировки;
- за три дня прекратить употребление алкоголя;
- непосредственно перед забором биоматериала желательно не курить;
- если в ближайшую неделю пациент проходил рентгенографию либо другие обследования, об этом нужно сообщить доктору.
Может потребоваться соблюдение иных требований. Так, при подозрениях на опухоль простаты желательно 7 дней воздерживаться от половых контактов, на онкомаркеры женской репродуктивной системы кровь лучше не исследовать в период менструации.
Где можно сдать анализ на онкомаркеры
Сдать анализ на онкомаркеры бесплатно (по полису ОМС и направлению терапевта либо онколога) можно в поликлинике. Результат обычно готов уже через день. Однако не во всех медицинских учреждениях есть необходимое оборудование.
Пройти обследование можно в диагностических центрах либо частных клиниках, но самостоятельно принимать решение о его необходимости не стоит. Сдавать кровь надо исключительно по назначению лечащего врача. Специалист даст адекватную оценку состоянию больного, подберет наиболее специфичные соединения для конкретного случая. Исследование на все группы онкомаркеров лишено смысла. К тому стоит не дешево. Цены колеблются в диапазоне от 300 до 2000 рублей за каждое вещество в зависимости от региона и клиники.
Онкомаркеры – эффективные показатели отслеживания опухолевого ответа на проводимую пациенту терапию. В качестве способа первоначального выявления онкологических патологий, точного результата они не гарантируют. С помощью анализа специфических белков можно заподозрить наличие раковых клеток, другие опасные заболевания. Расшифровкой полученных данных должен заниматься врач-онколог. Самодиагностика часто приводит к ошибочным выводам, неправильному лечению и наступлению тяжких последствий для здоровья.
Читайте также:

