Реабилитация при инфекционных заболеваниях реферат
Обновлено: 05.07.2024
Под диспансеризацией (от фр. dispensaire — избавлять, освобождать) понимается комплекс мероприятий, направленных на предупреждение развития и распространения болезней, восстановление трудоспособности и продление периода активной жизнедеятельности человека.
Основная цель диспансеризации состоит в сохранении и укреплении здоровья населения, трудоспособности, увеличении продолжительности жизни людей. Достигается это путем активного выявления и лечения начальных форм заболевания, изучения и устранения причин, способствующих возникновению и распространению заболеваний, широкого проведения комплекса санитарно-гигиенических, профилактических, лечебно-оздоровительных и социальных мероприятий.
Наблюдение в КИЗе проводится после перенесения больными следующих инфекций: дизентерия, сальмонеллез, острые кишечные инфекции неустановленной природы, брюшной тиф, паратифы, холера, вирусные гепатиты, малярия, клещевой боррелиоз, бруцеллез, клещевой энцефалит, менингококковая инфекция, геморрагические лихорадки, лептоспироз, псевдотуберкулез, дифтерия, орнитоз.
Диспансерное наблюдение за реконвалесцентами инфекционных заболеваний осуществляется в соответствии с приказами соответствующих органов здравоохранения и нормативными документами. Реконвалесценты, выписанные из инфекционного стационара, направляются на диспансерное наблюдение врачами КИЗа (кабинет инфекционных заболеваний при поликлиниках) или участковыми врачами (врачами общей практики). Для большинства инфекций определен срок диспансерного наблюдения, частота контрольных обследований врачом КИЗа, перечень и периодичность лабораторных и других специальных исследований. При необходимости проводят консультацию и лечение пациентов у врачей других специальностей: терапевта, невропатолога, кардиолога и т. д.
Кроме того, в задачу диспансеризации реконвалесцентов инфекционных болезней входит проведение лечебно-оздоровительных, реабилитационных мероприятий, выявление и лечение сопутствующей патологии. При необходимости продолжается медикаментозная терапия, назначаются общеукрепляющие, седативные препараты, витамины. Врач, осуществляющий диспансерное наблюдение, дает рекомендации, направленные на улучшение качества жизни пациента, по диетическому питанию, решает вопрос о необходимости проведения физиотерапевтических процедур, ЛФК, направления реконвалесцента на санаторно-курортное лечение. В задачу врача входит решение вопросов режима труда и отдыха пациентов, экспертизы временной нетрудоспособности. В случае длительного бактериовыделения у лиц, связанных с приготовлением пищи и приравненных к ним, совместно с эпидемиологом решает вопрос о переводе их на другую работу.
Реабилитация инфекционных больных
Реабилитация (от лат. re — возобновление и reabilitas — способность, пригодность к чему-либо) представляет систему медицинских и социально-экономических мероприятий, направленных на скорейшее и полное восстановление нарушенных болезнью здоровья и трудоспособности пациента.
Основными этапами медицинской реабилитации инфекционных больных являются:
2. Реабилитационный центр или санаторий.
3. Поликлиника по месту жительства - кабинет инфекционных заболеваний (КИЗ).
При инфекционной патологии реабилитация больного направлена в первую очередь на поддержание жизнедеятельности организма и улучшение приспособления пациента к новым условиям окружающей среды, а затем и социальным факторам (обществу, труду). Реабилитационные мероприятия при инфекционных болезнях необходимо начинать в острый период заболевания или в период ранней реконвалесценции, когда миновала угроза жизни больного.
После выписки из стационара для прохождения реабилитации больные могут направляться в реабилитационные отделения (центры) или санатории, а затем поликлиники по месту жительства (КИЗ). Проведение восстановительных мероприятий в реабилитационных отделениях и санаториях не является обязательным. Большинство инфекционных больных проходит восстановительное лечение в стационаре, а затем в поликлинике (КИЗ). В случае, когда госпитализация больного не проводилась, все реабилитационные мероприятия проводятся амбулаторно-поликлинической службой.
Проведение реабилитации требует комплексного подхода с участием врачей разных специальностей и применения разнообразных методов воздействия. Следует учитывать нозологическую форму заболевания. Например, больным, переболевшим кишечными инфекциями, назначают средства, ускоряющие восстановление слизистой оболочки желудочно-кишечного тракта и нормализующие секреторно-моторную функцию желудка и кишечника (заместительная ферментная терапия и пр.).
Больным вирусными гепатитами показаны средства, восстанавливающие функцию печени (гепатотропные препараты, иммуномодуляторы и т. п.), пациентам, перенесшим грипп и ОРЗ, корь, — препараты, нормализующие тонус и секрецию бронхиального дерева. Таким образом, помимо общих методов воздействия на организм используются дополнительные средства, направленные на восстановление функций отдельных органов и систем. Кроме непосредственного воздействия на организм реконвалесцента реабилитация предусматривает меры, направленные на улучшение условий труда и быта, способствующие восстановлению здоровья и профессиональной работоспособности переболевшего.
Преемственность в оказания медицинской помощи инфекционным больным
В нашей стране существует многоуровневая организация оказания медицинской помощи инфекционным больным.
Первичное звено представлено врачами общей лечебной сети (участковый терапевт, врач общей практики, врач неотложной помощи).
Следующими этапами оказания специализированной медицинской помощи являются кабинет инфекционных заболеваний поликлиники (КИЗ) и специализированный инфекционный стационар.
После выписки из стационара пациенты вновь обращаются к участковому терапевту, врачу общей практики или КИЗ. В ряде случаев система оказания медицинской помощи инфекционным больным дополняется лечением в реабилитационных подразделениях, включая санатории.
Этапы реабилитации инфекционных больных. Список полезной еды. Особенности реабилитации больных при паразитарных заболеваниях. Сигналы текущего паразитоза, лечние и период восстановления. Краткая характеристика подготовительного и восстановительного этапа.
| Рубрика | Медицина |
| Вид | презентация |
| Язык | русский |
| Дата добавления | 24.12.2014 |
| Размер файла | 1,2 M |
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
HTML-версии работы пока нет.
Cкачать архив работы можно перейдя по ссылке, которая находятся ниже.
Подобные документы
Задачи лечения постинсультных больных, этапы и уровни их реабилитации. Проведение пассивной и активной гимнастики, динамических упражнений, массажа. Процедуры раннего восстановительного периода. Комплекс восстановительного лечения на амбулаторном этапе.
презентация [77,7 K], добавлен 28.02.2016
Задачи лечебной физической культуры при заболеваниях сердечно-сосудистой и дыхательной систем, органов пищеварения и расстройствах обмена веществ. Этапы реабилитации больных. Контроль и учёт за эффективности занятий. Показания и противопоказания к ЛФК.
презентация [1,4 M], добавлен 12.11.2014
Реабилитация после инфаркта миокарда как процесс поэтапного восстановления стабильного уровня здоровья и трудоспособности больного. Показания и противопоказания к проведению реабилитации. Основные классы тяжести состояния больных после инфаркта миокарда.
презентация [173,2 K], добавлен 18.12.2014
Общие аспекты реабилитации при ишемической болезни сердца. Основные принципы поэтапной системы восстановления больных, перенесших инфаркт миокарда. Методы контроля адекватности физической нагрузки. Психологическая реабилитация в фазе выздоровления.
курсовая работа [145,9 K], добавлен 06.03.2012
Определение показаний и оптимальных сроков восстановительного лечения. Выбор программ восстановительных мероприятий. Организация функционального обследования с целью контроля и коррекции реабилитации. Оценка эффективности восстановительного лечения.
реферат [18,7 K], добавлен 10.11.2009
Этапы физической реабилитации больных инфарктом миокарда: стационарный, санаторный и диспансерно-поликлинический. Методика массажа при заболеваниях сердца, занятия лечебной физкультурой. Химический состав и энергоценность диеты №10, рекомендуемые блюда.
реферат [64,6 K], добавлен 25.05.2015
Методы современной медицинской реабилитации больных. Основные заболевания нервной системы. Показания к реабилитации демиелинизирующих и дегенеративных заболеваний. Оценка эффективности применения нейрореабилитации. Эффект двигательного восстановления.

Пандемия, вызванная SARS-CoV-2, оказывает огромное давление на системы здравоохранения по всему миру. Но что будет, когда она закончится? Многие люди, переболевшие и болеющие данным вирусом, могут столкнуться с различными осложнениями и отдаленными последствиями, особенно люди с коморбидными состояниями. Также серьезную угрозу представляют критические состояния, к примеру, острый респираторный дистресс-синдром (ОРДС), который в настоящее время сопровождается высокой смертностью. К тому же ожидается большое количество проблем, связанных с физическими, когнитивными и психосоциальными нарушениями у людей во время пандемии, а также после нее. В связи с этим внимание следует уделить специалистам по медицинской реабилитации.
Реабилитация является важным звеном в современном здравоохранении, она помогает улучшить качество жизни и вернуть или приблизить человека к состоянию, которое было до заболевания. Также своевременная реабилитация может предотвратить развитие отдаленных осложнений. Сейчас в научном сообществе обсуждаются инновационные подходы к виртуальной реабилитации с применением актуальной в нынешнее время телемедицины.
В большинстве научных исследований указывается, что новая коронавирусная инфекция особенно тяжело протекает у людей старше 65 лет и людей с сопутствующими заболеваниями. Такие пациенты чаще госпитализируются в отделения реанимации и интенсивной терапии (ОРИТ). Из госпитализированных в ОРИТ (20,3 % из всех зараженных) у 32,8 % развивается ОРДС [1]. Смертность среди госпитализированных составляет 13,9 %, при этом 71 % погибает от острой дыхательной недостаточности (ОДН) и ДВС-синдрома [2]. Специфических методов лечения вирусной инфекции, как известно, еще нет, а выжившие после критических состояний, по рекомендациям ВОЗ, нуждаются в скорейшей реабилитации не только на этапе нахождения в ОРИТ, но и после выписки оттуда.
Реабилитационные мероприятия для пациентов с осложнениями, ассоциированными с COVID-19, можно разделить на немедленные (для ОДН, ОРДС, ДВС-синдрома, септический шока) и отсроченные, связанные с последствиями осложнений.
Осложнения, связанные с ПИТ-синдромом:
- когнитивные (нарушения памяти, внимания, управляющих функций);
- психические (депрессия, посттравматическое стрессовое расстройство (ПТСР), тревожность);
- вегетативные (нарушения циркадных ритмов, нарушения гравитационного градиента);
- нейромышечные (особое внимание следует уделить мышечной слабости, приобретенной в ОРИТ (ICUAW), полинейропатии критического состояния, миопатии критического состояния и полинейромиопатии критического состояния);
- легочные (снижение дыхательного объема и жизненной емкости легких);
- физический статус (снижение активности в повседневной жизни, снижение показателей нагрузочных проб);
- снижение качества жизни.
Рисунок 1 | Этапы формирования ПИТ-синдрома [4]
Длительная иммобилизация является пусковым фактором развития ICUAW, которое определяется мультифакториальными патофизиологическими механизмами, запускающимися у пациента в ОРИТ на ИВЛ. К таким механизмам относятся дисфункция кровообращения микроциркуляторного русла, приводящая к повреждению нейронов [6], влияние экспрессии E-селектина на периферические нервные волокна, гипергликемия, инактивация натриевых каналов, катаболические состояния, протекающие в ОРИТ (рисунок 2), влияние повышенной активности убиквитин-протеасомной системы [6], атрофия миофибрилл диафрагмы.
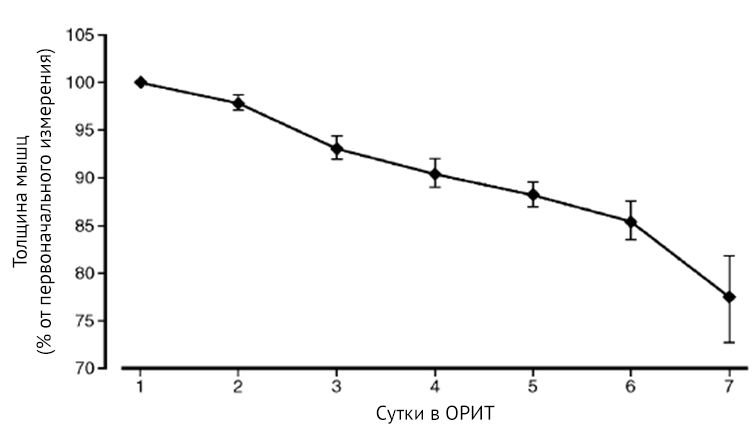
Рисунок 2 | Динамика толщины мышц [7]
Существует множество различных методик, которые помогают в реабилитации в условиях ОРИТ, в том числе и механотерапия. Например, Крис Бёртин с коллегами сообщают о занятиях на велотренажере с использованием велоэргометра, прикрепленного к кровати, с пазами для ног [8]. Эргометр позволяет обеспечить пассивные упражнения с определенным диапазоном движения, имитируя вращение педалей в горизонтальном положении для пациентов, которые безучастны или неактивны. Исследователи в данной сфере отметили улучшение регуляторных и физических функций при выписке пациентов из медицинского учреждения. В разработках Питера Морриса, связанных с ранней мобилизацией и вертикализацией (рисунок 3), было показано, что через один год после исследования в испытуемой группе было в два раза меньше смертей и повторных госпитализаций по сравнению с контрольной [9].

Рисунок 3 | Пример мобилизационной кровати в ОРИТ с возможностью изменения гравитационного градиента
Прямая помощь в реабилитации пациентов на ИВЛ, в особенности имеющих острое поражение респираторного тракта, заключается в следующем:
- Использование технологий ручной ассистенции кашля или аппаратных высокочастотных осцилляций грудной клетки для улучшения клиренса дыхательных путей у неинтубированных пациентов с вторично ослабленным вследствие слабости респираторных мышц кашлем.
- Позиционировании и мобилизации интубированного пациента, что повышает эффективность санации дыхательных путей. Позиционирование следует применять для оптимизации дренажа у пациентов с дыхательной недостаточностью.
- Для профилактики, лечения ICUAW и стимуляции спонтанного дыхания при проведении ИВЛ более 72 часов показаны ежедневные занятия продолжительностью не менее 30 минут, в том числе дыхательная гимнастика, циклический велокинез и мобилизация [10].
Противопоказания к вертикализации и мобилизации делятся на абсолютные и относительные. К абсолютным противопоказаниям можно отнести нестабильный клинический статус пациента: острый инфаркт миокарда, субарахноидальное кровоизлияние при неклипированной аневризме, шок любой этиологии, тромбоэмболию легочной артерии, нестабилизированный перелом позвоночника, таза, нижних конечностей, а также отказ пациента.
К относительным противопоказаниям можно отнести высокий риск патологического перелома костей и отсутствие медицинского персонала, умеющего проводить данную процедуру [10].
Использование методов отлучения от ИВЛ возможно при определенных уровнях жизненных показателей, достижение которых также определяется как одна из реабилитационных целей:
- SaO2 > 90 %, при FiO2 50–60 мм рт. ст., при FiO2 150
- ЧДД 5 мл\кг
- МОД 90 мм рт. ст. и Источники:
ГБУЗ "Московский научно-практический центр медицинской реабилитации, восстановительной и спортивной медицины" Департамента здравоохранения Москвы
Военно-медицинская академия им. С.М. Кирова, Санкт-Петербург
Российский научный центр восстановительной медицины и курортологии Минздравсоцразвития, Москва
Медицинская реабилитация пациентов с пневмониями, ассоциированными с новой коронавирусной инфекцией COVID-19
Журнал: Вопросы курортологии, физиотерапии и лечебной физической культуры. 2020;97(3): 5-13
ГБУЗ "Московский научно-практический центр медицинской реабилитации, восстановительной и спортивной медицины" Департамента здравоохранения Москвы





Эффективная медицинская реабилитация пациентов с пневмонией, вызванной новым коронавирусом SARS-CoV-2, имеет решающее значение для восстановления и оптимизации результатов неотложной и специализированной медицинской помощи. В связи с этим актуальна разработка научно обоснованной программы медицинской реабилитации пациентов с коронавирусной инфекционной болезнью COVID-19, состав и структура которой включает методы и средства, обладающие доказанной эффективностью. Цель исследования — разработка научно обоснованных подходов к медицинской реабилитации пациентов с пневмонией, ассоциированной с новой короновирусной инфекцией COVID-19. Результаты. Детально рассмотрены клинические эффекты и предполагаемые механизмы действия реабилитационных технологий у больных с пневмониями, в том числе ассоциированными с новой коронавирусной инфекцией COVID-19. Наиболее изученными из физических методов, имеющих доказанный эффект, являются физические упражнения, дыхательные упражнения, комплексное действие факторов курортной терапии, гидротерапии, оказывающих влияние на основные клинические проявления основного заболевания, астено-невротический синдром и повышающие иммунитет. Предложены новые методы для формирования клинических рекомендаций по медицинской реабилитации и рассмотрены ее перспективные методы. Заключение. Необходимы регулярное обобщение и анализ качественных рандомизированных контролируемых клинических исследований по оценке различных физических методов лечения больных пневмониями, ассоциированными с новой коронавирусной инфекцией COVID-19, которые служат базой для разработки будущих валидных клинических рекомендаций. Своевременная и адекватная специализированная помощь по медицинской реабилитации может иметь решающее значение для сохранения здоровья, снижения инвалидности и смертности больных с пневмониями, ассоциированными с новой коронавирусной инфекцией COVID-19.
ГБУЗ "Московский научно-практический центр медицинской реабилитации, восстановительной и спортивной медицины" Департамента здравоохранения Москвы
Военно-медицинская академия им. С.М. Кирова, Санкт-Петербург
Российский научный центр восстановительной медицины и курортологии Минздравсоцразвития, Москва
В настоящее время в мире наблюдается стремительный рост числа пациентов с респираторными вирусными заболеваниями, вызываемыми новым коронавирусом SARS-CoV-2. В марте 2020 г. ВОЗ объявила пандемию коронавирусной инфекции, вызванной коронавирусом SARS-CoV-2, — COVID-19, последствия которой для здоровья человека и экономики пока еще сложно полностью предсказать [1, 2]. У человека коронавирусы могут вызвать целый ряд заболеваний — от легких форм острой респираторной инфекции до тяжелого острого респираторного синдрома (ТОРС) [1, 3, 4]. Однако наиболее распространенным клинически ассоциированным проявлением нового заболевания является двусторонняя пневмония.
Установлено, что пневмонии, ассоциированные с новым коронавирусом SARS-CoV-2, у значительного числа пациентов протекают тяжело, часто с нарушением функции других жизненно важных органов и стойкими расстройствами дыхательной функции легких и кислородтранспортной функции крови и сосудов. У реконвалесцентов формируется клиническая картина, манифестирующая рядом выраженных синдромов, ведущими из которых являются астено-невротический и иммуносупрессивный [5—7]. С учетом определенного сходства патологического каскада метаболических процессов, происходящих при COVID-19, с патогенезом повреждения легких у пациентов с ТОРС, представляется возможным рассмотреть используемые и ранее научно обоснованные эффективные физические методы [8, 9].
В связи с прогнозом быстрого нарастания удельного веса пациентов с инвалидностью, связанной с новой короновирусной инфекцией COVID-19, эффективная медицинская реабилитация имеет решающее значение для оптимизации конечных результатов специализированной медицинской помощи [10]. Реабилитационные мероприятия позволят значимо восстановить дыхательную функцию у пациентов, улучшить качество жизни, сократить сроки временной нетрудоспособности и уменьшить число случаев первичной инвалидности.
Известно, что применение физических факторов без учета оценки их эффективности может привести к рецидивам заболевания или отсутствию клинически значимого эффекта. Многие из эмпирически используемых и активно обсуждаемых в профессиональной среде технологий требуют строгих научных доказательств, которые могут быть получены только в ходе доброкачественных исследований. В связи с этим актуальна разработка научно обоснованной программы медицинской реабилитации пациентов с пневмониями, ассоциированными с новой короновирусной инфекцией COVID-19. Состав и структура такой программы должны включать методы и средства, обладающие доказанной эффективностью.
Цель исследования — разработка научно обоснованных подходов к медицинской реабилитации пациентов с пневмониями, ассоциированными с новой короновирусной инфекцией COVID-19.
Материал и методы
Оценку уровней достоверности доказательности (УДД) научных исследований и стратификацию убедительности клинических рекомендаций (УУР) выполняли в соответствии с предустановленными шкалами, согласно приказу Минздрава России от 28.02.19 №103н.
Результаты и обсуждение
Общее число публикаций по применению физических методов у пациентов с пневмониями, в которых представлены оригинальные исследования и СО, составило 55 источников. Данные по этим методам физической терапии с максимальным уровнем доказательств представлены в табл. 1, а доказательства эффективности физических методов у пациентов с пневмониями, ассоциированными с новой коронавирусной инфекцией COVID-19, — в табл. 2.

Таблица 1. Доказательства эффективности реабилитационных технологий у больных с пневмонией
Примечание. ДУ — дыхательные упражнения; КЖ — качество жизни; МА — метаанализ; РКИ — рандомизированное клиническое исследование; СО — систематический обзор; ТШХ — тест с шестиминутной ходьбой; ФУ — физические упражнения; 95% ДИ — 95% доверительный интервал (величина эффекта); MD — разница в средних значениях (медиана различий); OR — отношение шансов; SMD — стандартизированная средняя разница; PEF — пиковая скорость выдоха.

Таблица 2. Доказательства эффективности реабилитационных технологий у больных с пневмониями, ассоциированными с новой коронавирусной инфекцией COVID-19
Большое значение имеет своевременность проведения реабилитации у пульмонологических больных. Показано, что реабилитация в ранние сроки приводила к более быстрому улучшению физической работоспособности по сравнению с реабилитацией, начатой позже в стабильной фазе [26]. Метаанализ исследований, в которых сравнивалось проведение программ легочной реабилитации в ранние сроки заболевания, в отдаленные, после выписки из стационара, а также отсутствие программ реабилитации, продемонстрировал улучшение показателей качества жизни и физической работоспособности при начале программ реабилитации в стационаре [27].
Немаловажен факт адекватности программ реабилитации и используемых методов клиническому состоянию больных [8, 9]. Перевод в реабилитационное учреждение следует выполнять только в том случае, если есть уверенность, что состояние пациента после перевода не ухудшится [10], в связи с чем большое значение необходимо уделить определению показаний к началу реабилитационных мероприятий, критериям контроля и эффективности методов и программ реабилитации. Рекомендовано переводить пациентов с пневмониями, ассоциированными с коронавирусной инфекцией COVID-19, в отделения реабилитации только если они имеют стабильные показатели сатурации кислорода, при отсутствии прогрессирования дыхательной недостаточности и исключении прогрессирования заболевания по результатам компьютерной томографии [10].
В процессе анализа массива данных РКИ выявлены основные направления реабилитации больных с пневмониями. Для улучшения бронхиальной проходимости используют методы кинезотерапии (физические упражнения и дыхательные упражнения). Физические упражнения являются ядром программ реабилитации пульмонологических больных и дыхательной реабилитации, их влияние зависит от способа, интенсивности, времени и места проведения. Упражнения оказывают положительное влияние на физическое и психическое здоровье и качество жизни пациентов с COVID-19 [28]. Для купирования остаточных проявлений легочной недостаточности применяют методы неинвазивной вентиляции легких (СРАР-терапия), а для восстановления баланса тормозных и активирующих процессов в коре головного мозга и стимуляции иммунитета — методы курортной терапии и гидротерапии.
Обращают на себя внимание оригинальные публикации в научной литературе по доказательству лечебных эффектов физических и дыхательных упражнений у больных с пневмониями, ассоциированными с новой коронавирусной инфекцией COVID-19 [28—31].
В ходе наукометрического исследования была сформирована таблица доказательств, что составляет необходимый этап дальнейшего формирования рекомендаций по медицинской реабилитации пациентов с пневмониями, ассоциированными с новой коронавирусной инфекцией COVID-19. На основе анализа СО и РКИ был определен рекомендованный профиль применения физических методов лечения у больных с пневмониями, ассоциированными с новой коронавирусной инфекцией COVID-19 (табл. 3), который будет способствовать использованию наиболее современных технологий с доказанной эффективностью.

Таблица 3. Перспективные реабилитационные технологии у больных с пневмонией, ассоциированной с новой коронавирусной инфекцией COVID-19
Примечание. Цифра в скобках — уровень убедительности доказательств; буква — уровень убедительности рекомендаций.
Полученные данные являются основой для разработки клинических рекомендаций по медицинской реабилитации пациентов с пневмониями, ассоциированными с новой коронавирусной инфекцией COVID-19 (код U 07.1; J12-J18 по МКБ-10), которая может быть эффективно реализована на II—III этапах медицинской реабилитации в реабилитационных стационарах и санаторно-курортных организациях в соответствии с приказами Минздрава России от 27.12.12 № 1705 и от 05.05.16 № 279н.
Целью медицинской реабилитации является улучшение клинической картины заболевания, в том числе уменьшение проявлений дыхательной недостаточности, астенического состояния и повышение уровня иммунитета, нарушенных вследствие перенесенной новой коронавирусной инфекции COVID-19. Перечень медицинских услуг, включенных в программу медицинской реабилитации в соответствии с приказом Минздрава России от 13.10.17 № 804н, представлен в табл. 4.

Таблица 4. Перечень рекомендуемых услуг для медицинской реабилитации пациентов с пневмониями, ассоциированными с новой коронавирусной инфекцией COVID-19
Перспективные технологии
Терапия экзогенным оксидом азота (NO-терапия) — метод лечебного применения экзогенного газообразного оксида азота [33, 34]. Молекула оксида азота является короткоживущим соединением (срок жизни молекулы составляет примерно 10 с). В организме человека оксид азота синтезируется в результате расщепления L-аргинина ферментом NO-синтазой (NOS) в эндотелиальных и нервных клетках, в макрофагах. Однако механизмы воздействия и биологическое значение молекулы оксида азота еще недостаточно изучены. Используемый в данном методе экзогенный газообразный оксид азота получен плазмохимическим способом из кислорода и азота атмосферного воздуха в соответствии с обратимой химической реакцией: N2+O2=2NO–180,9 кДж оксида азота.
Газообразный оксид азота, воздействуя на патологически измененные участки кожных покровов пациента, вызывает гибель микроорганизмов, активацию протеолитических ферментов макрофагов, усиливает синтез в макрофагах и моноцитах эндогенного NO, тем самым повышает их микробную биоцидность. В результате воздействия экзогенного газообразного оксида азота происходит стимуляция микроциркуляторного кровообращения и системы капиллярного кровотока в области трофических нарушений.
Под воздействием экзогенного газообразного оксида азота увеличивается количество синтезируемого в эндотелиальных клетках NО, являющегося вазодилататором и антиагрегантом тромбоцитов и эритроцитов и ингибитором тромбообразования. Усиливающийся синтез NO в клетках нервной системы выступает в качестве медиатора межнейронных коммуникаций, синаптической пластичности и памяти, а также медиатора, обусловливающего релаксацию гладкомышечных клеток.
Вдыхание оксида азота приводит к снижению тонуса гладкой мускулатуры бронхов, активации клеточного фагоцитоза и иммунитета, вызывает активацию апоптоза аномальных и стареющих клеток мерцательного эпителия и торможение активности ферментов антиоксидантной системы, что приводит к активации системы перекисного окисления липидов (ПОЛ).
Таким образом, метод обладает иммуностимулирующим, репаративно-регенеративным и противовоспалительным лечебными эффектами [34].
Оксигеногелиотерапия — лечебное применение газовых смесей с повышенным содержанием кислорода и гелия. Повышение содержания гелия в кислородной среде до 80% снижает плотность вдыхаемой газовой смеси с 1,29 до 0,43 г . л –1 . Вследствие квадратической зависимости неэластического (динамического) сопротивления внешнего дыхания от скорости турбулентного потока (закон Рорера) снижение плотности газовой смеси приводит к значительному уменьшению аэродинамического сопротивления дыханию, увеличению конвективного переноса газов в бронхах и бронхиолах, коллатеральной вентиляции альвеол и снижению градиента давлений атмосферного и альвеолярного воздуха. Таким образом, гелий снижает сопротивление не ламинарного, а турбулентного потока газов преимущественно в дыхательных путях. В результате необходимое усилие дыхательных мышц уменьшается втрое, дыхание становится редким и глубоким, увеличивается объем формированного выдоха и жизненная емкость легких.
Нарастание рО2 усиливает альвеолокапиллярную диффузию О2 и СО2. Повышенное выведение эндогенного диоксида углерода из альвеол приводит к рефлекторному угнетению инспираторной зоны дыхательного центра и каротидных хеморецепторов. В силу более высокой диффузионной способности гелия он быстрее проникает по альвеолярным коллатералям в плохо вентилируемые пространства легких и из-за малой растворимости в крови остается в них, препятствуя развитию ателектазов. Кроме того, отмечено улучшение транспорта кислорода к альвеолярно-капиллярной мембране.
В результате возникающей гипероксии происходит перераспределение крови — спазм периферических сосудов и увеличение кровенаполнения внутренних органов. Нарастание альвеолярной вентиляции (до 7 л . мин –1 ) и содержания кислорода наряду с увеличением альвеолярного кровотока сопровождается усилением метаболизма легочной ткани, происходит активация клеточного иммуногенеза и микросомальных детоксикационных систем. Развивающийся гипокапнический газовый ацидоз тормозит выделение гормонов в кровь, что позволяет купировать спазм бронхиол, препятствует спаданию альвеол, обладает бронхолитическим, антигипоксическим, метаболическим и вазоактивным лечебными эффектами [35].
Телекоммуникационные технологии, программы телереабилитации
В качестве перспективных могут быть рассмотрены и другие методы, которые нуждаются в строгом научном анализе.
Заключение
В настоящей статье представлены физические методы и упражнения, составляющие основу программ медицинской реабилитации больных с пневмониями, ассоциированными с новой коронавирусной инфекцией COVID-19. Они являются дополнительным компонентом потенцирования базисной лекарственной терапии и могут быть эффективны на II и III этапах медицинской реабилитации при отсутствии противопоказаний к использованию данных методов и технологий в соответствии с клиническими рекомендациями и стандартами медицинской помощи по данным заболеваниям [38]. Критерием эффективности медицинской реабилитации таких пациентов является восстановление функции внешнего дыхания, психоэмоционального и иммунного статуса пациентов.
Своевременная и адекватная специализированная помощь по медицинской реабилитации может иметь решающее значение для сохранения здоровья, снижения инвалидности и смертности больных с пневмониями, ассоциированными с новой коронавирусной инфекцией COVID-19.
В связи с этим целесообразно рассмотреть возможность использования санаторно-курортных учреждений страны, переводя пациентов с COVID-19 на II этап медицинской реабилитации в местные санатории, что позволит разгрузить специализированные отделения стационаров, а после стабилизации состояния при необходимости — на климатолечебные курорты для проведения III этапа медицинской реабилитации; сконцентрировать усилия на проактивном восстановлении здоровья населения страны, активнее используя телекоммуникационные технологии, программы телереабилитации, которые могут помочь большему числу пациентов, в том числе с привлечением возможностей специализированных телемедицинских центров, открытых в период пандемии COVID-19.
Авторы заявляют об отсутствии конфликта интересов, связанных с публикацией настоящей статьи.
Читайте также:

