Реабилитация при эндопротезировании коленного сустава реферат
Обновлено: 30.06.2024
Костно-хрящевые структуры колена, приводящие в движение коленный сустав и отвечающие за опороспособность конечностей, – это самые уязвимые анатомические компоненты, которые поражаются артрозами. Эндопротезирование эффективный способом восстановления опорно-двигательного аппарата, которая подверглась серьезной дегенеративно-дистрофической агрессии на фоне хронического артроза.
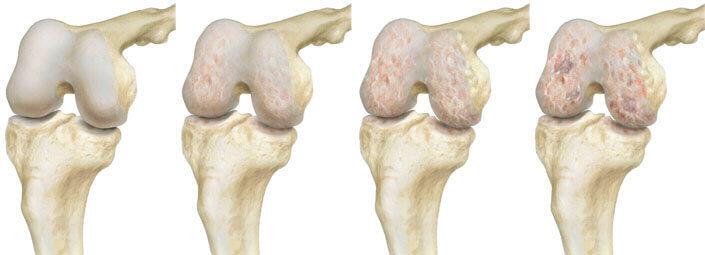
Динамика разрушения хрящевой поверхности.
Однако реабилитация после эндопротезирования коленного сустава в России организована не на том уровне, чтобы пациент смог полноценно восстановиться.
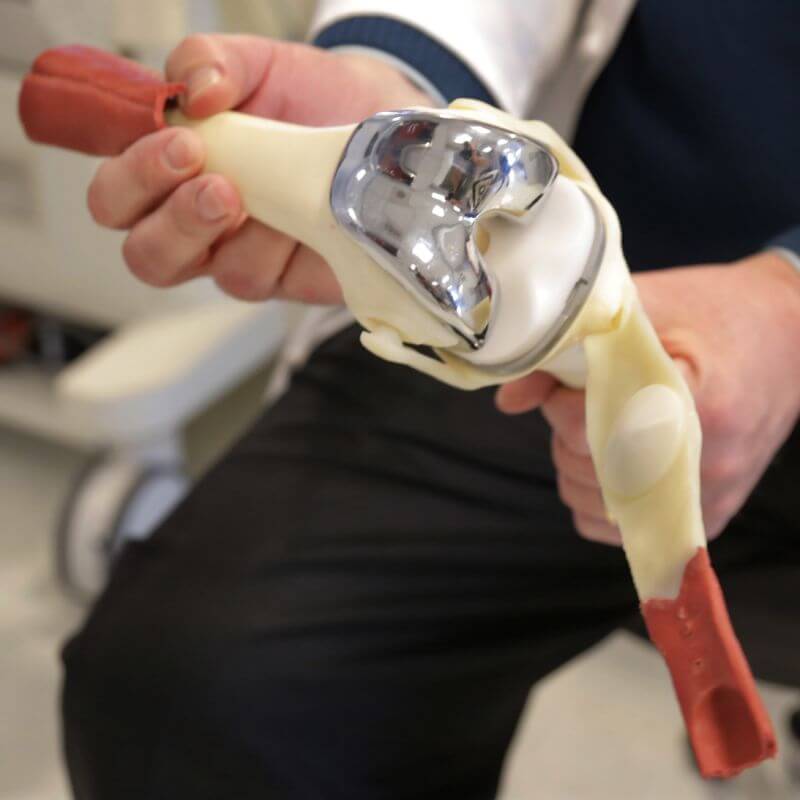
Макет импланта коленного сустава.
Часто пациенты проходят реабилитацию после эндопротезирования коленного сустава дома, следуя полученным при выписке врачебным рекомендациям. Они вынуждены выискивать всю необходимую информацию в интернете. По установленным клиническим стандартам, после такого вмешательства, сопряженного рисками развития опасных осложнений, требуется грамотная помощь достаточно продолжительное время – в среднем 3 месяца.
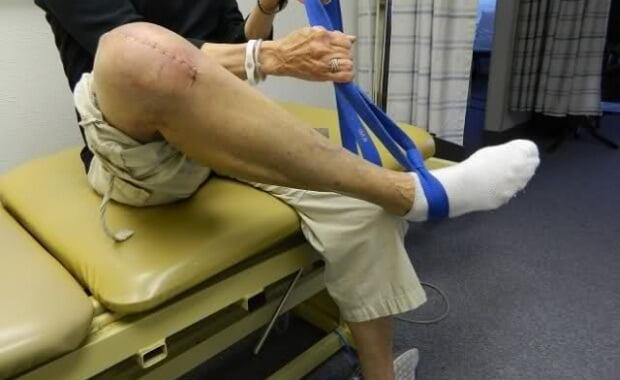
При самостоятельном восстановлении хорошо использовать жгут или небольшие грузы
Планирование физических занятий и выполнение упражнений строго под наблюдением компетентного инструктора это основополагающие факторы полного восстановления биомеханики прооперированной конечности. От реабилитации коленного сустава после эндопротезирования, зависит успех операции, восстановление и полноценность двигательно-опорных способностей, качество будущей жизни.

Предоперационная подготовка к реабилитации
Реабилитация после операции проходит хорошо не всегда. Хирургия имеет свои риски осложнений, которым больше подвержены люди пожилого возраста, имеющие сопутствующие проблемы со здоровьем. Обо этом больного информирует доктор еще на этапе подготовки перед хирургической процедурой и принимает меры по недопущению их развития.

Упражнения на подвесах это отдельный и большой пласт послеоперационного восстановления.
Еще на предоперационном этапе начинают воздействовать на проблемные зоны мышц, которые на почве сложной болезни имеют гипотонус и низкие показатели кровоснабжения. Для чего это делают так рано? Представьте, какими трудностями будет сопровождаться реабилитация после операции на коленном суставе, когда и без того ослабшие мышцы ноги станут еще слабее. Риск развития контрактур, атрофии, тромбоза вен и тромбоэмболии тогда значительно возрастет.
Эндопротезом управляют мышечно-связочные структуры, и пока они не придут в норму, не обретут достаточную упругость и эластичность, имплантат не заработает в полном объеме.
Целесообразно начинать разработку мышц еще перед эндопротезированием коленных суставов, реабилитация после операции тогда пройдет гораздо легче и быстрее. Более того, ранний период будет намного проще восприниматься и переноситься, если пациента заранее обучили технике ходьбы на костылях, базовым упражнениям ЛФК начальной фазы и дыхательной гимнастике, навыкам повседневной активности.
Если Вы знаете что Вам предстоит операция, начинайте заниматься гимнастикой уже сейчас.
Активному восстановлению после эндопротезирования коленного сустава поспособствуют упражнения, которыми занимаются перед операцией, на повышение мышечного тонуса, упражнения на улучшение общего физического состояния. Использовать необходимо такой вид физкульт-тренировок, который не перегружает пораженный костно-хрящевой орган, и вместе с тем тренирует все мышечные группы, отвечающие за его работу. Этим требованиям соответствуют следующие виды тренировок:
- свободное плавание в бассейне;
- скандинавская ходьба с палками;
- занятия на велотренажере;
- упражнения на координацию и баланс движений;
- ходьба в воде и общеукрепляющая аквагимнастика.
Все перечисленные занятия останутся актуальными и после установки искусственного аналога. Но к ним можно будет вернуться на отдаленных сроках реабилитации: должно пройти 1,5-3 месяца, возможно, и больший отрезок времени.

Костыли можно будет полностью отложить примерно через 8 недель после операции.
Чтобы уверенно пользоваться дополнительными средствами поддержки при перемещении (ходунками и костылями), вам нужны сильные руки. Вернее сказать, крепкая мускулатура, расположенная с тыльной стороны рук, которая называется трицепсом. Укрепить трицепс помогает одна простая зарядка:
План на первые 2-3 недели после хирургии
Самый волнующий день пройден, вам заменили сустав механическим имплантатом. Теперь от вашей ответственности и того, как хорошо вы будете соблюдать реабилитационный устав, зависит итоговая оценка пройденного лечения. Поэтому настройтесь на упорную работу на несколько месяцев и, несмотря ни на какие преграды и не сдавайтесь.
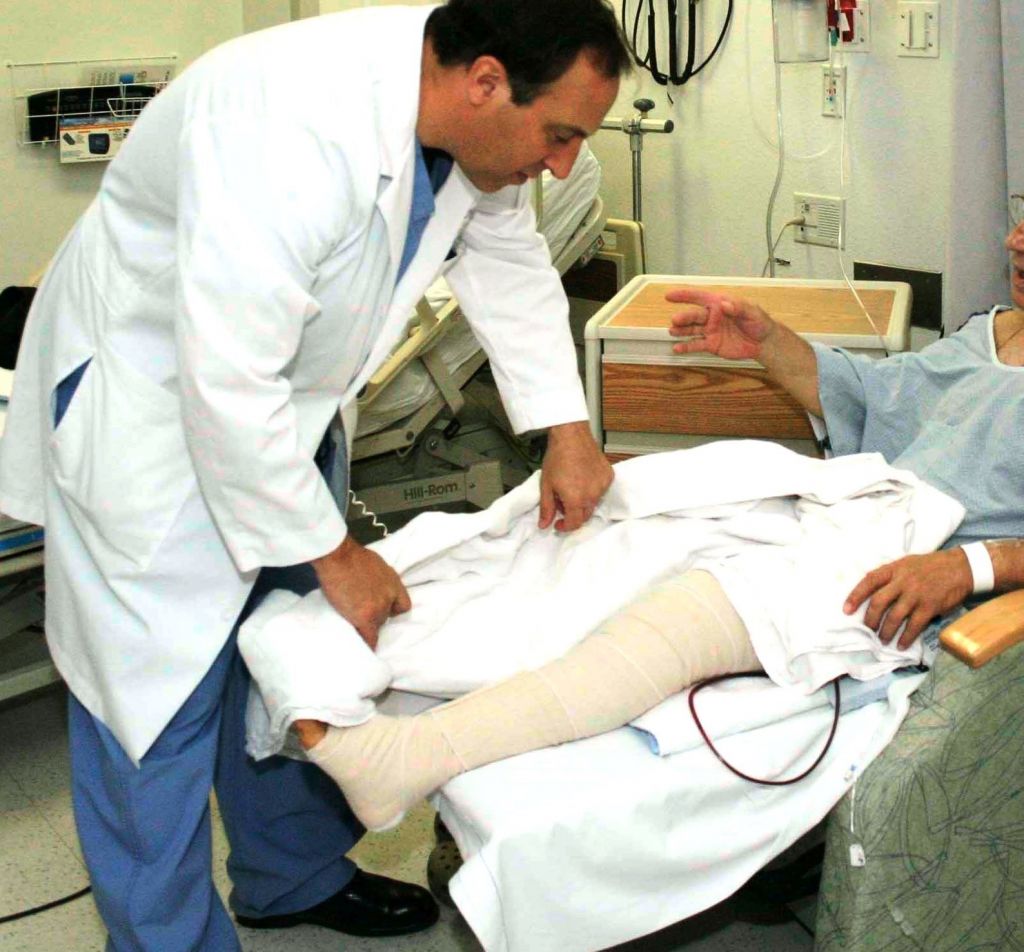
Первые дни ноги туго бинтуют для профилактики тромбофлебита.
Общая программа на первый период
До выхода из наркоза пациент несколько часов проводит в отделении интенсивной терапии, затем его переводят в стационар. Сразу после поступления в стационарное отделение начинается реализация разработанной специалистами схемы восстановительно-профилактической терапии. Начальная реабилитация предусматривает раннюю активизацию больного в щадящем двигательном режиме. В профилактических целях против послеоперационных осложнений и для ускорения регенеративных процессов будут назначены:
- дыхательная диафрагмальная и грудная гимнастика;
- возвышенное прооперированной ноги;
- расположение между конечностями валика, чтобы не произошло непроизвольного перекрещивания со здоровой ногой;
- физиопроцедуры (УВЧ, магнитотерапия, электрофорез) и упражнения на стимуляцию лимфо- и кровообращения, на запуск механизмов заживления, снятие отеков и болезненных явлений;
- занятия и процедуры на совершенствование функционального состояния группы мышц прооперированной ноги и тонических (антигравитационных) мышц туловища;
- введение и прием антибиотиков, препаратов из спектра антикоагулянтов, противовоспалительных и обезболивающих средств, витаминно-минеральных комплексов;
- обработка антисептическими составами, перевязка, дренаж раны;
- прикладывание на область колена холодных мешочков со льдом для сокращения болезненных ощущений и снижения отечности.
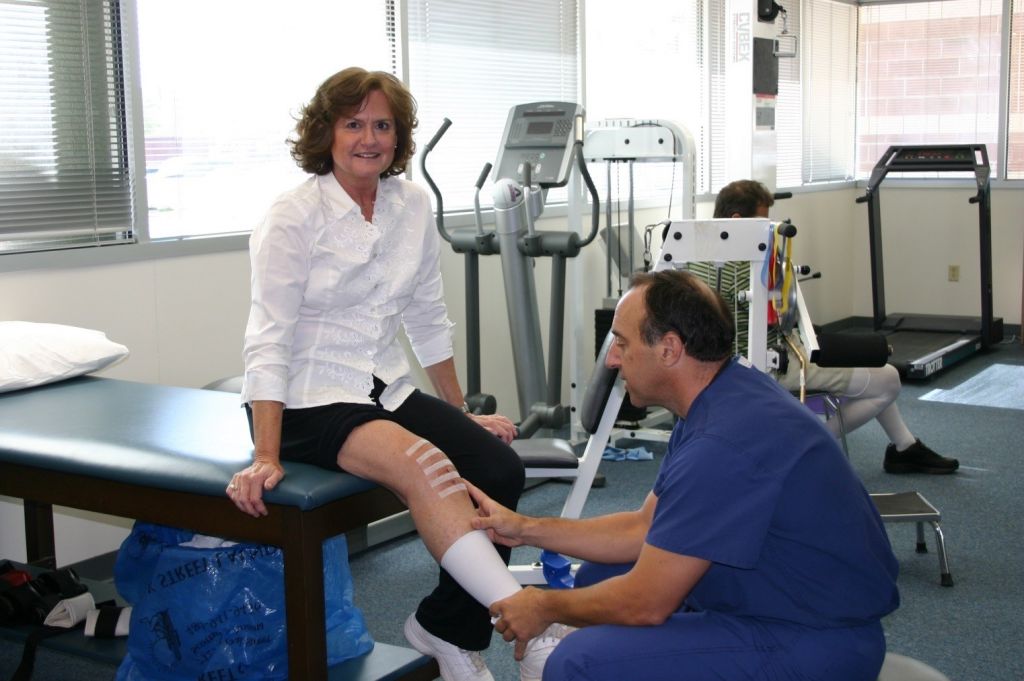
Очень хорошо, когда весь процесс заживления контролирует именно тот специалист, который проводил операцию.
Когда разрешается ходить и сидеть? Обычно уже спустя 24-48 часов, иногда на 3 день, в зависимости от самочувствия. Ходьба показана с применением подлокотных костылей или ходунков. Полностью опираться и переносить вес на ногу пока под запретом, можно лишь слегка ею касаться пола. Допустимый процент перевеса массы тела на прооперированную сторону через неделю равен 10-15 % от физиологически возможной нагрузки, через 3 недели – 50 %.
Лечебная физкультура раннего периода
Какие упражнения после эндопротезирования коленного сустава показано выполнять на данном промежутке времени.
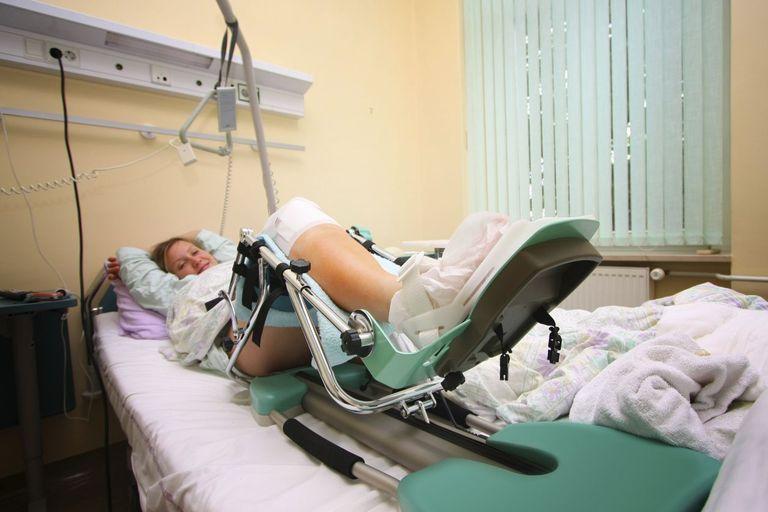
Артромот используется с первого дня после операции, его задача в пассивной разработке коленного сустава.
По мере выздоровления упражнения будут разнообразнее и интенсивнее, а через 6 недель вы уже сможете тренироваться на велотренажере, посещать бассейн и т. д.
-
Первоначальная реабилитация начинается с напряжения четырехглавой мышцы бедра с одновременной активизацией конечности. Для этого необходимо напрячь соответствующий сегмент, приподнять ногу вверх в ровном положении примерно на 30 см от поверхности, на которой вы лежите. Опускать конечность сразу не нужно, задержите ее на достигнутом уровне секунд на 5-8, осторожно верните в исходное положение. Делайте двухминутный интервал на отдых между повторами. Количество повторов – примерно 10 раз
Упражнение направлено на переднюю поверхность бедра. В конечной точке можно фиксировать положение на пару секунд.
Выполняйте очень аккуратно, без неприятных ощущений.
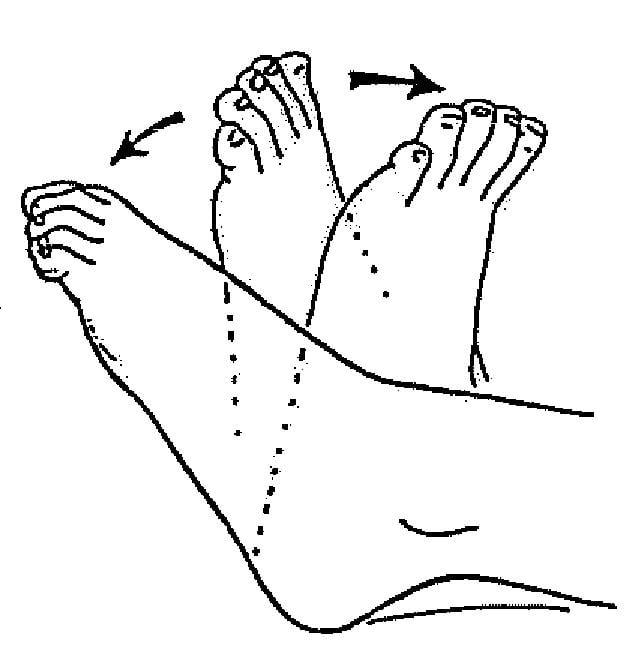
Данное упражнение можно выполнять без ограничений по количеству повторений.
Мысок стопы должен быть направлен строго вверх.
Начинайте с малой амплитуды и постепенно ее увеличивайте.
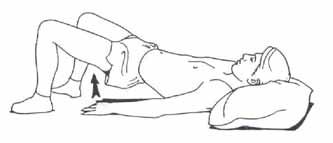
Руки должны быть вдоль тела.
На 5 день начинают осваивать ходьбу в брусьях, по ступенчатому тренажеру, беговой платформе в подвесе. Из стационара выписывают уже по истечении 14 суток, если позволяет самочувствие пациента. В некоторых случаях могут отпустить домой через 3 недели. Швы удаляются спустя 10-14 дней.
Особенности поздней стадии (после 3 недель)
Перечисленные упражнения после эндопротезирования коленного сустава дома продолжают выполняться по той же методике, что мы изложили в предыдущих параграфах. Но ими нельзя ограничиваться, когда со дня процедуры прошло уже столько времени. ЛФК после 3 недель усложняется и расширяется, так как разработать коленный сустав после операции в полной мере одними лишь занятиями пассивно-активного характера невозможно.
Боль и неприятные ощущения при правильном подходе перестают беспокоить через полмесяца после артропластики. Поэтому сейчас разумно добавить в комплекс упражнений после эндопротезирования коленного сустава ряд более сложных задач, которые не навредят искусственной конструкции, но плодотворно день за днем будут улучшать статико-динамические показатели.
Кроме того, проделывать пешие прогулки вам уже нужно чаще и продолжительнее, в среднем по 40-60 мин. 4 раза в сутки. Ступать на ногу, если реабилитация коленного сустава после операции по замене протекает отлично, можно с 50 % нагрузкой, и только по истечении 8 недель со 100 % опорой. Ближе к середине восстановительной программы выдается направление на ручной массаж конечностей и определенных отделов позвоночного столба, прописываются занятия на велотренажере умеренно-щадящего характера.
А сейчас остановимся на самом главном: как осуществляется разработка коленного сустава после эндопротезирования на отдаленных сроках, и какой комплекс упражнений ЛФК принесет наибольшую пользу.
ЛФК с 3 по 13 неделю
- Лежа на животе, сгибать колено с подтягиванием пятки к ягодице. На схожем принципе основывается еще одна методика, но выполняется она стоя: нужно взяться за поручни, как вариант, опереться руками о столешницу стола или взяться с обратной стороны стула за спинку и, стоя на здоровой конечности, проделать аналогичное действие.
Старайтесь достать пяткой ягодицы. Это маловероятно, но цель должна быть такой.
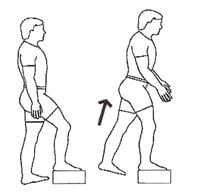
Имитация ходьбы по ступеньке, выполнять следует двумя ногами поочередно.
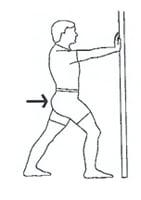
Растяжка ахиллова сухожилия.
При работе на баланс в движение включаются все мелкие мышечные волокна.
При полуприседе держитесь за опору.
Аналогично — имейте точку опоры для рук.
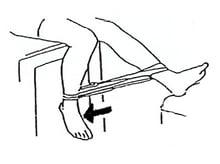
Можно выполнять как сидя, так и лежа на спине или животе.
Аквагимнастика, бальнео- и грязелечение
Пациенту на промежуточных и завершающих этапах реабилитации после операции на колене подбирают спецкомплекс кинезотерапии в водной среде, оказывающий невероятно благотворное воздействие на коррекцию опорно-двигательного аппарата. Плюс к этому, гидрокинезотерапия способствует:
- динамичному усовершенствованию связок и сократительных функций всех главных мышц, участвующих в биомеханике соответствующего отдела;
- регуляции кровотока, обменных процессов, питания тканей вокруг протеза, за счет чего достигается его прочная и надежная фиксация с костью, корректная механика;
- безопасному и продуктивному налаживанию диапазона движений, не отягощая ногу и защищая ее от перенагрузки.
Водные процедуры несоизмеримый вклад вносят и в гармонизацию деятельности ЦНС, производят прекрасный психотерапевтический эффект, заряжают оптимизмом и верой в полное выздоровление.

Когда шов полностью зажил, упражнения в бассейне отличный способ восстановления.
По истечении 2-3 месяцев со дня, как протезирование коленного сустава было совершено, рекомендуется пройти курс бальнеотерапии и/или грязелечения. Бальнеолечение и грязетерапия – это использование теплых радоновых и сероводородных ванн, лечебных грязей. Эти тактики физиотерапии широко практикуются в санаторно-курортных здравницах, размещенных на территориях, богатых редкими природными ресурсами, которые обладают нереальным спектром лечебных возможностей. Особенно популярны во всем мире чешские курорты.

Чехия — лидер в области ортопедии!
В Чехии реабилитация в санатории после эндопротезирования коленного сустава – это первоклассные лечебно-профилактические мероприятия при ортопедических нарушениях, включающие разнообразные тактики терапии натуральными природными источниками со сложными составами. Ну и, конечно, в таких лечебницах, кроме неповторимых в своем роде действенных сеансов физиатрии организована система восстановительной физкультуры.
Погружение в целебные минеральные источники и накладывание грязевых аппликаций оказывают мощное обезболивающее действие, положительно влияют на циркуляцию крови в структурах органов движения, улучшают метаболизм и трофику скелетно-мышечных тканей, выравнивают нервно-мышечную передачу, успокаивают и тонизируют нервную систему, повышают иммунитет. Таким образом, происходит заметный положительный прогресс в работе локомоторно-опорного аппарата.
Жизнь после восстановления
Комплексная реабилитация после эндопротезирования коленного сустава – упражнения ЛФК, разработка сочленения в воде, занятия на тренажерах, массаж, различные физиотерапевтические процедуры – залог вашего успешного восстановления. Вы уже знаете, что регулярные спортивные тренировки должны стать неотъемлемой частью вашего образа жизни, ведь именно они в ответе за слаженную, долгую, бесперебойную производительность нового сустава. Обычно при правильно распланированной физической активности эндопротезы колена служат в среднем 20-25 лет.
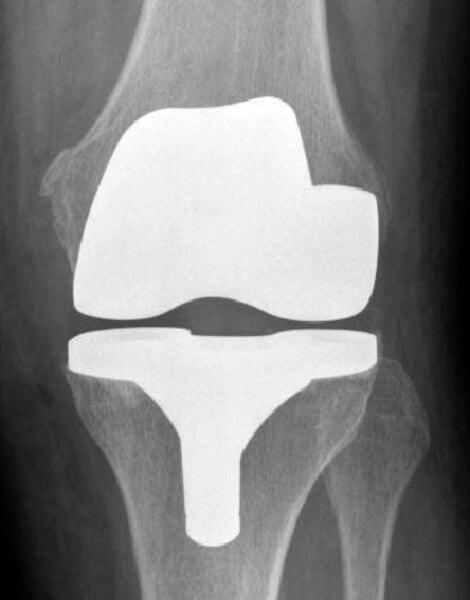
Рентген после операции. Протез стоит корректно.
Но вам также необходимо понимать, что устройство, замещающее естественный орган, представляет собой кинематическую конструкцию из металла или керамики с полимерными вставками. Как и любой механизм, такое протезное приспособление требует грамотного использования, чтобы его материалы преждевременно не износились, а подвижные элементы скоротечно не вышли из строя по причине нерациональных нагрузок. Поэтому пациенту нужно позаботиться о том, чтобы эндопротез прослужил исправно как можно дольше. Для этого нужно неукоснительно следовать следующим рекомендациям:
- не поднимать тяжести весом больше 15 кг, тем более, не переносить тяжелые предметы и не приседать с ними;
- не садиться на корточки и не становиться на колени, исключать скрещивание ног, следить за осанкой, двигаться неторопливо, плавно, равномерно;
- избегать ситуаций травматизма – падений, ударов, вывихов, ушибов и пр. (они могут спровоцировать сдвиг и нарушение целостности деталей сустава-аналога);
- во время любой болезни срочно идти к нужному врачу, так как, к примеру, инфекционный патогенез, даже поразивший ротовую полость, способен перенестись на околосуставные ткани и вызвать тяжелую парапротезную инфекцию;
- ходить в удобной обуви, которая имеет невысокую подошву с хорошими амортизационными свойствами;
- физическая активность должна быть разумной и без фанатизма, важно соблюдать умеренность и ничего не делать через силу, отдыхать при ощущении утомления;
- следить за собственной массой тела, избыточные килограммы сокращают срок эксплуатации имплантата;
- нельзя делать резких и ударно-силовых движений – рывков, махов, прыжков, ударов по мячу, интенсивных вращений коленями и т. п.;
- запрещено играть в футбол, волейбол, хоккей, баскетбол и во всевозможные командные игры, в том числе под запретом быстрый бег, прыжки, езда на лыжах, роликах, коньках;
- вам подойдут такие виды спорта, как теннис, гольф, гребля, езда на велосипеде, плавание, скандинавская ходьба, пеший туризм.
Чтобы избежать таких последствий нагрузку нужно увеличивать очень плавно, из месяца в месяц.
И, наконец, поступайте благоразумно: немедленно ставьте в известность доктора, если обнаружили локальные отеки, гематомы, боли, заметили снижение опороспособности, появление тугоподвижности.
Кафедра фундаментальной и клинической неврологии и нейрохирургии Российского государственного медицинского университета, Москва
ГБУЗ "МНПЦ медицинской реабилитации, восстановительной и спортивной медицины" Департамента здравоохранения Москвы
ГБУЗ "Московский научно-практический центр медицинской реабилитации, восстановительной и спортивной медицины" Департамента здравоохранения Москвы
Реабилитация больных после эндопротезирования суставов нижних конечностей





Представлен аналитический обзор литературы по проблеме реабилитации пациентов после эндопротезирования суставов нижних конечностей. Актуальность исследуемой проблемы в медицинской реабилитации не вызывает сомнения. Традиционные методики реабилитации пациентов не всегда приводят к желаемым результатам. Подробно рассмотрены необходимость и современные подходы к реабилитации больных, перенесших реконструктивное эндопротезирование суставов нижних конечностей. Предложен патогенетически обоснованный трехэтапный алгоритм медицинской реабилитации.
Кафедра фундаментальной и клинической неврологии и нейрохирургии Российского государственного медицинского университета, Москва
ГБУЗ "МНПЦ медицинской реабилитации, восстановительной и спортивной медицины" Департамента здравоохранения Москвы
ГБУЗ "Московский научно-практический центр медицинской реабилитации, восстановительной и спортивной медицины" Департамента здравоохранения Москвы
План проведения реабилитационных мероприятий в зависимости от сроков реабилитации (Окончание)
Эндопротезирование крупных суставов нижних конечностей является эффективным методом лечения тяжелых дегенеративно-дистрофических заболеваний суставов [3—5]. Опыт отечественных и зарубежных специалистов достоверно подтверждает, что тотальное эндопротезирование тазобедренного и коленного суставов — наиболее перспективная операция, улучшающая качество жизни пациентов, так как избавляет их от болевого синдрома и восстанавливает опороспособность поврежденной конечности. Увеличение амплитуды движения в суставах возвращает больных к активному образу жизни, тем самым улучшая социальную и бытовую реабилитацию [6—14]. Продолжительность эффекта составляет около 10 лет, а частота повторных операций 0,2—2,0% [15].
Ежегодно в Москве выполняется более 8 тыс. операций по эндопротезированию крупных суставов нижних конечностей, соотношение эндопротезирования тазобедренного сустава к эндопротезированию коленного сустава составляет 4:1. Для сравнения: в США — 420 тыс. операций, в Германии — 200 тыс. [16].
В настоящее время известно более 100 модификаций эндопротезов тазобедренного и коленного суставов, в зависимости от метода крепления выделяют цементный (фиксируется с помощью костного цемента), бесцементный (кость сустава врастает в поверхность эндопротеза) и гибридный (чашка крепится без костного цемента, а ножка с цементом) эндопротезы. При этом около 80% случаев приходится на бесцементное эндопротезирование, а 20% — на цементное и гибридное эндопротезирование. Бесцементное первичное тотальное эндопротезирование применяется в более молодом возрасте, так как цементное эндопротезирование имеет более короткий период эффективности. Современные комбинации эндопротезов изготавливаются из металла, пластика и керамики. В настоящее время используются малоинвазивные операции по эндопротезированию тазобедренного и коленного суставов. Вопросы хирургической техники, оснащения стационаров, финансирования программ по замене тазобедренного и коленного суставов во многом решены. Однако тотальное эндопротезирование не решает до конца многие проблемы, связанные с заболеваниями опорно-двигательного аппарата, так как у пациентов сохраняется болевой синдром, снижается мышечная сила; несмотря на увеличение амплитуды движения в суставах, часть больных передвигаются со средствами опоры; биомеханика ходьбы остается нарушенной, и показатели статодинамической функции не достигают желаемого результата.
Осуществление реабилитационных мероприятий в полном объеме после эндопротезирования крупных суставов в специализированных центрах является важной и обязательной частью послеоперационного ведения больных [3, 17].
Восстановительное лечение базируется на принципах непрерывности, этапности, преемственности и комплексности. Технология ведения больных предусматривает участие в реабилитационном процессе врачей различных специальностей: невролога, травматолога-ортопеда, терапевта, врача по лечебной физической культуре, физиотерапевта, мануального терапевта, рефлексотерапевта и др. Такой подход позволяет проводить реабилитационные мероприятия с использованием патогенетически обоснованных методов, учитывая реабилитационный потенциал пациента и его дальнейший прогноз на восстановление. Для каждого пациента составляется индивидуальная программа реабилитации.
У больных, перенесших эндопротезирование суставов нижних конечностей, выделяют ранний послеоперационный (до 1,5 мес после операции), промежуточный (от 1,5 до 3,5 мес после операции) и поздний реабилитационный, или адаптационный (от 3,5 до 10 мес после операции), периоды (этапы). На первом и втором этапах проводятся повторные курсы реабилитации в условиях специализированных центров. Третий этап реабилитации включает лечение больных в условиях амбулаторно-поликлинической системы, санаторно-курортного учреждения.
Целями реабилитации пациентов, перенесших эндопротезирование тазобедренного и коленного суставов, с позиции Международной классификации функционирования, ограничения жизнедеятельности и здоровья (МКФ; 2001) являются:
1) восстановление функции оперированного сустава (на уровне повреждения по МКФ);
2) улучшение возможности передвижения и самообслуживания (на уровне активности по МКФ);
3) повышение социальной и профессиональной активности, улучшение качества жизни (на уровне участия по МКФ).
Технология реабилитационных мероприятий включает медикаментозную терапию, двигательный режим, дозированную ходьбу, физические упражнения, соблюдение правильного режима нагрузки на конечности, массаж, физиотерапевтические процедуры, иглорефлексотерапию, занятия с эрготерапевтом и психологом.
Риск послеоперационных осложнений составляет от 4,8 до 10% [18]. Осложнения возникают в основном со стороны сердечно-сосудистой и дыхательной систем, желудочно-кишечного тракта. В этом периоде особую значимость приобретают мероприятия по активизации периферического кровообращения, профилактике послеоперационных кровопотерь. Высокая травматичность оперативного вмешательства сопровождается риском кровопотери, которая составляет после первичного эндопротезирования крупных суставов 2,4% [19]. Нарушение в системе гемостаза в послеоперационном периоде корригируется антифибринолитическими средствами. При тотальном эндопротезировании актуально применение плазменной аргоновой коагуляции, которая значительно уменьшает интраоперационную и постоперационную кровопотерю [20].
В раннем послеоперационном периоде решаются вопросы по профилактике послеоперационных осложнений, предупреждению трофических расстройств, пролежней, уменьшению отека мягких тканей, так как в этом периоде происходит заживление послеоперационной раны и снятие швов [21].
Не менее существенными при эндопротезировании нижних конечностей являются мероприятия по профилактике глубоких венозных тромбозов, летальные исходы при данной патологии составляют до 5% [22]. Тромбоз глубоких вен нижних конечностей и развитие тромбоэмболии легочной артерии — одни из грозных осложнений после оперативного вмешательства в ортопедии, особенно после эндопротезирования.
Развитию тромбоэмболии способствуют гиперкоагуляция, венозный застой, постельный режим более 4 дней, длительная иммобилизация, хирургические вмешательства. Так как большинство больных имеют отягощенный соматический анамнез, используются основные методы профилактики венозных тромбоэмболических осложнений: всестороннее обследование, медикаментозная подготовка больного, механические методы. При медикаментозной терапии используются прямые (гепариновые) антикоагулянты и ингибиторы тромбина, непрямые оральные антикоагулянты, препараты, улучшающие реологические свойства крови. Немедикаментозные методы профилактики включают применение компрессионного трикотажа [22].
В раннем послеоперационном периоде методы кинезиотерапии включают обучение присаживанию (не более 30 мин на небольшой подушке), сидению, передвижению при помощи костылей без нагрузки на оперированную ногу до 100 м по коридору, изометрическую гимнастику лежа на спине, животе, здоровом боку для укрепления отводящих и растяжения приводящих мышц бедра (упражнения выполняются со вспомогательными средствами), ручной массаж ноги, ягодичной области, пассивную механотерапию на аппаратах. Во избежание вывиха головки эндопротеза из-за слабости мышц вследствие их операционной травмы противопоказаны упражнения, связанные с внутренней ротацией и приведением нижней конечности, на оперированную ногу не назначается полная осевая нагрузка. Таким образом достигается восстановление тонуса мышц, амплитуды движения в суставе, происходит постепенный переход к полной опоре на оперированную конечность в промежуточном периоде восстановления.
При имплантации эндопротеза на костном цементе оперированную конечность можно нагружать с первых дней, а к концу 1-го месяца возможна полная осевая нагрузка. При бесцементной имплантации эндопротеза назначается ходьба с опорой на костыли с 5—7-го дня после операции с постепенным доведением нагрузки к концу 3—4-й недели до 50% массы тела. Полная нагрузка при данном виде эндопротезирования достигается к концу 3-го месяца.
В раннем послеоперационном и промежуточном периодах используется воздействие физических факторов для получения анальгетического, противовоспалительного, противоотечного, рассасывающего и репаративно-регенеративного эффектов. Для предупреждения нагноения на область послеоперационного рубца и окружающие кожные покровы воздействуют ультрафиолетовым облучением с помощью аппаратов ОРКШ и БОП-4, курс 8—10 процедур [23]. Для стимулирования заживления, улучшения репаративных процессов, купирования отека тканей и уменьшения болевого синдрома используются аппараты Полюс, Каскад и Градиент в режиме генерирования переменного магнитного поля и пульсирующего магнитного поля с частотой 50 Гц, магнитной индукцией до 40—50 мТл. Для низкочастотной терапии с бегущим и вращающим магнитным полем применяются аппараты Алимп, Алмаг и Полимаг с частотой 10—100 Гц, магнитной индукцией до 30 мТл. Для улучшения микроциркуляции и метаболизма в оперированной конечности применяются импульсная баротерапия и пневмокомпрессия конечностей (аппараты BTL-6000, Боди-Дрейн, Экстремитер) [24].
В промежуточном периоде реабилитации добавляется проведение функциональной многоканальной стимуляции мышц во время ходьбы с воздействием на большие и средние ягодичные мышцы с обеих сторон, четырехглавую и двуглавую мышцы бедра на оперированной конечности.
На втором этапе реабилитации используются аппаратные методы пневмокомпрессии и лимфодренажа, применение приборов Pulsar, BTL-6000, Боди Дрейн, ПМ-1 и др. имеет низкий уровень осложнений, является важным условием в профилактике тромбоэмболических осложнений. Суть метода аппаратной пневмокомпрессии заключается в механическом воздействии на лимфатическую и венозную системы организма с помощью сжатого воздуха, подаваемого в специальные манжеты, которые одеваются на бедра и талию. Данный метод воздействия используется только на здоровую конечность либо на обе конечности в течение 10 мин под давлением 60—120 атм. Таким образом, перемежающая пневматическая компрессия дополняет антикоагулянтную терапию у больных после эндопротезирования суставов нижних конечностей как доступный, безопасный и эффективный способ лечения [25—27].
В промежуточном и позднем восстановительных периодах (с 8—12-й недели после операции) применяется метод стабилотренинга с использованием стабилометрических платформ с биологической обратной связью, что позволяет тренировать равномерное распределение нагрузки на обе нижние конечности, улучшать статолокомоторные функции [28].
В этот период вырабатывается правильный стереотип ходьбы с помощью дополнительных средств опоры (костыли, трость). На занятиях лечебной гимнастикой вводятся дыхательные упражнения; упражнения, направленные на увеличение объема движений; используются изометрическое напряжение мышц, окружающих вовлеченный сустав; маховые движения рук и прямых ног. Рекомендуется выполнять упражнения по переносу массы тела на оперированную ногу в целях восстановления силы ее мышц, упражнения для всех суставов ног с преодолением веса конечности, тренировать четырехглавую мышцу бедра [29].
Таким образом, общий период восстановления составляет от 1,5 до 12 мес при эндопротезировании тазобедренного сустава и до 6 мес при эндопротезировании коленного сустава.
Основной задачей позднего реабилитационного периода является восстановление функции опоры. Двигательный режим расширяется, включаются передвижения с дополнительными средствами (трость), упражнения по переносу массы тела на оперированную конечность. Совместно с эрготерапевтами проводятся занятия по обучению навыкам самообслуживания, адаптации к повседневной жизнедеятельности.
В этом реабилитационном периоде физиотерапевтические методы включают в себя низкочастотную магнитную терапию с помощью аппаратов Алимп, Алмаг и Полимаг с частотой 10—100 Гц, магнитной индукцией до 30 мТл. Широко используется сочетанное применение лазерного излучения и переменного магнитного поля (аппараты Мустанг, Матрикс, Полюс-101, ЭЛБИ, Градиент), что позволяет оказывать выраженный вазоактивный эффект, в результате которого усиливаются кровообращение в ишемизированных тканях, обменные и трофические процессы в зоне воздействия. При использовании метода электронейростимуляции (аппараты Амплипульс, Ионосон, ФМНС, Duo-400) воздействие осуществляется на рецепторный аппарат, чувствительные афферентные проводники электрическими токами низкой частоты, различной амплитуды и длительности воздействия, что способствует обезболивающему и противовоспалительному эффектам, кроме того, мобилизуются резервные функциональные элементы тканей, восстанавливаются нарушенные функции. Под влиянием дарсонвализации (аппарат Искра-1) отмечается противовоспалительное, противоотечное и спазмолитическое действия, происходит стимуляция процессов регенерации поврежденных тканей. Через 6—8 нед назначаются четырехкамерные лечебные ванны, сухие углекислые ванны (Реабокс). Широко применяются криотерапия с помощью аппарата Криотур-600 для воздействия на прилежащие к области сустава мышцы, озокерито-, грязелечение, бальнеотерапия, подводный душ-массаж, плавание [30].
Во всех периодах восстановительного лечения используется корпоральная, аурикулярная рефлексотерапия. При болевом синдроме применяется седативное воздействие. При разработке локомоторных функций показаны поверхностное иглоукалывание, прижигание локальных болезненных точек, точечный массаж.
Психологическое сопровождение пациентов после эндопротезирования суставов нижних конечностей заключается в поддержании комплаенса и устойчивой мотивации к выздоровлению. Широко применяются психокоррекционные методы, такие как психотерапия, в том числе когнитивно-бихевиоральная, аутотренинг, техника релаксации и управления дыханием, работа с мыслями, а также оценка выраженности по шкалам. Для психокоррекции болевого синдрома используются рациональная психотерапия, осознанная медитация и экзистенциальные техники (смысл боли). Сочетание данных методов позволяет в полном объеме проводить коррекцию высших психических функций, тревоги и депрессии, социальных навыков, что дает возможность достигнуть максимальной адаптации пациентов в быту.
Для анализа эффективности реабилитации пациентов, перенесших эндопротезирование крупных суставов, применяется визуальная аналоговая шкала, оценивается сила мышц нижних конечностей (6-балльная система), определяется выраженность функции пораженного сустава и мобильность (6-минутный тест ходьбы, МКФ), для определения баланса используется стабилометрия.
1-й этап включает два периода:
— предоперационный период — за 2 нед до оперативного вмешательства;
2-й этап осуществляется в ранний и поздний реабилитационные периоды в стационарных условиях реабилитационных центров;
3-й этап осуществляется в ранний и поздний реабилитационные периоды в амбулаторно-поликлинических и санаторно-курортных условиях (см. таблицу). План проведения реабилитационных мероприятий в зависимости от сроков реабилитации План проведения реабилитационных мероприятий в зависимости от сроков реабилитации (окончание)
Авторы заявляют об отсутствии конфликта интересов.
Сведения об авторах
eLibrary SPIN: 9763-9952
Разумов Александр Николаевич, д.м.н., профессор, академик РАН [Alexander N. Razumov, MD, PhD, Professor, Аcademician]; адрес: Россия, 105120, Москва, ул. Земляной Вал, 53 [address: 53 Zemlyanoy Val str., 107120 Moscow, Russia];

Успешность замены коленного сустава (КС), проводимой для восстановления его функциональности, непосредственно зависит от качества последующей реабилитации – комплекса лечебных процедур и физических упражнений, направленных на:
- восстановление диапазона движений колена;
- восстановление силы мыщц-стабилизаторов коленного и тозобедренного суставов;
- восстановление силы мыщц-стабилизаторов коленного и тозобедренного суставов;
- развитие функциональной независимости;
- возвращение способности к занятию спортом.
Полное восстановление колена после эндопротезирования (ЭПКС) – продолжительный процесс, который в среднем занимает от 3 до 12 месяцев в зависимости от скорости прогресса и потребностей конкретного пациента. Реабилитация состоит из нескольких этапов, которые можно объединить в две фазы: предоперационную, направленную информационную и физическую подготовку пациента, и послеоперационную — нацеленную на непосредственно восстановление сустава и мышц. В послеоперационной фазе используются механотерапия, электростимуляция, ручной массаж, кинезиотейпирование, а также комплекс индивидуально подобранных физических упражнений. Только начальные этапы реабилитации, когда пациент заново учится ходить, проходят в стационаре. Остальные процедуры проходят на базе специализированных реабилитационных центров.
Содержание статьи
Обязательна ли реабилитация ?
После операции по замене сустава способность к сгибанию ноги в колене снижается практически в два раза (на 40-50 % от исходной нормы). Причиной является нарушение работы главной мышцы бедра — квадрицепса, активность которой, без должных усилий, не восстанавливается до предоперационного уровня. Другой проблемой является ограничение подвижности нового колена в связи с образующейся рубцовой тканью вокруг сустава (артрофиброз). Пациенту трудно передвигаться самостоятельно, что существенно снижает уровень жизни как самого пациента, так и окружающих его людей.
Без должной профилактики, риск повторного повреждения коленного сустава составляет 47 % в первый год после операции и от 6-20 % в последующие года.
Цитата от специалиста ЦМРТ

Цитата от специалиста ЦМРТ
Исключительно информированность, владение техникой необходимых физических упражнений, регулярные тренировки и наблюдение у специалиста по реабилитации позволяют пациентам избежать осложнений и повторных травм КС и достичь, или даже превзойти, свои предоперационные уровни активности и физические показатели.
Этапы реабилитации
Восстановление после замены коленного сустава проходит в несколько этапов, с последовательным увеличением нагрузки на сустав и мышцы ноги, что приводит к их укреплению и постепенному приживанию трансплантата.
0 этап. Информирование
Непосредственно до операции врач подробно рассказывает пациенту о сроках и программе реабилитации, заранее демонстрирует правильную технику перемещения на костылях для предотвращения падения и получения повторной травмы. Общие рекомендации по восстановлению после эндопротезирования коленного сустава включают:
- До операции, убрать дома с пола все вещи, о которые можно запнуться: ковры, провода;
- сразу после замены коленного сустава не сгибать ногу в колене больше, чем на 90 градусов (увеличение угла сгибания будет контролировать специалист);
- по согласованию с врачом — носить компрессионные чулки (до трех месяцев после операции) для профилактики заболевания венозных сосудов (тромбофлебита);
- первые шесть недель после операции следует избегать приема горячей ванны и мыться в теплом душе, в первое время — с подстраховкой;
- ходить на низком каблуке;
- избегать длительных нагрузок на прооперированную конечность;
- половая жизнь возможна не ранее чем через 4 - 6 недель после операции, при условии, что восстановление идет хорошо;
- начинать водить машину следует не раньше, чем через 3 месяца после операции.
На этом же этапе, в комфортной обстановке, пациента учат грамотному выполнению физических упражнений, которые пригодятся на начальных этапах восстановления после операции. Упражнения направлены на профилактику атрофии мышц-стабилизаторов бедра и мышц кора.
1 этап. Восстановление
- Снижение болевого синдрома и отека;
- профилактика постоперационной атрофии мышц;
- постепенное увеличение амплитуды движения в суставе до полного разгибания ноги в колене;
- самостоятельное перемещение.
Уже через несколько часов после операции пациента учат плавно переносить вес на новый сустав: вставать с кровати, ходить, используя ходунки или костыли. Выполнение ряда легких двигательных упражнений нацелено на предотвращение ограничения подвижности нового колена образующейся рубцовой тканью (артрофиброз). Для избавления от отека и улучшения питания прилегающих тканей осуществляется ручной массаж.Постепенно, пациент возвращается к своему привычному режиму. Под наблюдением специалиста, костыли заменяют тростью, а затем учатся обходиться и без нее. К этому же моменту возвращается способность ходить по лестнице.
Когда домой?
Пациент может вернуться домой, если он в состоянии свободно проделать ряд рутинных процедур: встать с кровати, пройти до 25 метров на костылях или ходунках, воспользоваться ванной комнатой, подняться и спуститься по лестнице. Однако, наиболее эффективно пройти начальные этапы реабилитации в специализированном реабилитационном центре, под наблюдением терапевта.
Прохождение реабилитации в специализированной клинике позволяет составить индивидуальную программу реабилитации, в которую входят:
Механотерапия (аппарат АРТРОМОТ ACTIVE-K).
Упражнения на лечебном аппарате, которые можно начинать уже через несколько часов после операции, под контролем специалиста по реабилитации. Работа на аппарате направлена на раннее безболезненное восстановление подвижности колена и оказывает положительное влияние на координацию движений, способствует увеличению объема мышц.
Индивидуально подобранный комплекс упражнений.
Обучение пациента комплексу щадящих упражнений для выполнения как в пределах клиники, так и для регулярных занятий дома. Эти простая тренировка направлена на профилактику осложнений после операции (скованности, отечности, нарушения питания тканей), усиление мышц и улучшение подвижности колена. Например, в нее могут входить следующие упражнения лечебной физкультуры:
- Напряжение четырехглавой мышцы. Напрячь мышцы бедра и попробовать выпрямить колено. Держать от 5 до 10 секунд. Повторять 10 раз в течение двух минут, отдохнуть одну минуту, затем снова повторить. Продолжать, пока бедро не почувствует усталость.
- Поднятие прямой ноги. В лежачем или сидячем положении напрячь мышцы бедра так, чтобы колено было полностью выпрямлено на кровати. Поднять ногу на несколько десятков сантиметров. Держать от 5 до 10 секунд. Медленно опустить. Повторять, пока бедро не почувствует усталость.
- Сгибание колена в положении лежа. Подтянуть стопу к ягодице, удерживая пятку на кровати и сгибая колено. Держать колено максимально согнутым в течение 5-10 секунд, затем выпрямить. Повторить несколько раз, пока нога не почувствует усталости или пока вы не сможете полностью согнуть колено.
Сложность и интенсивность упражнений будет увеличиваться постепенно, по ходу укрепления мышц и разработки сустава.
Нейромышечная электростимуляция.
Через кожу пациента подаются электрические импульсы, стимулирующие нервные окончания к передаче сигналов определенной группе мышц. Мышцы отвечают на импульс вибрацией или сокращением – так же, как при нормальной мышечной активности, например, при ходьбе или тренировке в спортзале. Это позволяет оптимизировать силу и тонус мышц, ослабить болевой синдром.
Кинезиологическое тейпирование.
Накладывание на кожу вокруг сустава специальных эластичных хлопковых лент на акриловой клеевой основе. Тейпы стабилизируют сустав и мышцы, увеличивая их диапазон движения и оказывая противоотечное действие.
2 этап. Возвращение к повседневным делам
- Увеличение амплитуды движений;
- развитие силы и выносливости мышц;
- улучшение чувства положения тела в пространстве.
К началу второго этапа, пациенты, строго придерживаются графика реабилитационных упражнений, наблюдают значительное улучшение в подвижности и стабильности колена. Угол пассивного сгибания колена достигнет 90 градусов — угла, необходимого для комфортной ходьбы и поднимания по лестнице. Происходит постепенное увеличение физической нагрузки, и к методикам, применяемым на 1 этапе, добавляются современные тренажеры (велотренажер, эллиптический тренажер, беговая дорожка, силовые тренажеры). К силовым и мобилизационным упражнениям добавляются упражнения на балансировочных платформах.
На 7-9 недели реабилитации пациенты могут:
- Пройти километр или больше без каких-либо вспомогательных устройств;
- заниматься основными видами деятельности, которые требуют физических усилий, включая вождение, ведение домашнего хозяйства и покупки.
К 12 неделе диапазон движения в КС полностью восстанавливается и сустав укрепится достаточно, чтобы пациент мог без труда заниматься домашним хозяйством, ходить на работу и водить машину. Однако, если после эндопротезирования коленного сустава, есть желание не останавливаться на достигнутом, вести активный образ жизни и вернуться к занятиям спортом, то курс реабилитации необходимо продолжить.
3 этап. Возвращение в спорт
После 12 недели:
- полное восстановление;
- возвращение в спорт.
В этот период большинство пациентов уже не испытывают боли.
На заключительном этапе пациент проходит серию тестов и опросников, созданных врачами для оценки эффективности реабилитации и степени восстановления. В частности, диапазон движения в колене должен быть полным, мышечное укрепление и баланс тела должны быть достаточными.
Важная роль отводится симметричности показателей: разница между показателями ног не должна превышать 10 %.
По прохождении тестирования, разрешается постепенное увеличение нагрузок, характерных для вида спорта, которым пациент занимался до замены коленного сустава: спортивная ходьба, бег, танцы, плавание, а также велоспорт.
Возвращение к спорту происходит постепенно, начиная с умеренных нагрузок, ограниченных короткими сессиями. Приблизительно через 6–12 месяцев пациент сможет вернуться к своим прежним показателям или даже превзойти их.
Где пройти реабилитацию после эндопротезирования коленного сустава?
Статью проверил

Публикуем только проверенную информацию
Размещенные на сайте материалы написаны авторами с медицинским образованием и специалистами компании ЦМРТ

Показания к эндопротезированию
Замена сустава назначается, если у пациента присутствует стойкий болевой синдром с выраженным нарушением функции сустава. При клинических проявлениях артроза 3-4 степени, которые как правило, не купируются приемом лекарственных средств, внутрисуставными уколами и физиотерапевтическими методиками. Когда щадящие хирургические вмешательства не приводят к желаемому результату.
Ниже представлены основные патологии, при которых может требоваться эндопротезирование суставов:
- дегенеративно-дистрофические заболевания;
- системные патологии с вовлечением хрящевой ткани;
- постинфекционные осложнения в области суставов;
- посттравматический артроз;
- псориатический, энтеропатический или подагрический артрит;
- гемартроз при патологиях свертываемости крови;
- доброкачественные и злокачественные новообразования;
- асептический некроз фрагментов кости;
- врожденные аномалии опорно-двигательного аппарата.
Показания к эндопротезированию каждого отдельного сустава имеют и эпидемиологические особенности. Например, среди причин, которые чаще всего приводят к операции на тазобедренном суставе, выделяют диспластический коксартроз у женщин, асептический некроз головки бедра и посттравматический артроз – у мужчин.[1] Среди показаний к замене локтевого сустава лидируют последствия перенесенных травм данной области и ревматоидный артрит.[2]
При эндопротезировании возможна замена как костей, так и их фрагментов:
- головки лучевой кости;
- ключицы;
- надколенника;
- шейки бедра;
- большеберцовой кости.

Список противопоказаний
Состояния, при которых протезирование не приведет к желаемому результату или же связано с высоким риском жизнеугрожающих осложнений, относят к абсолютным противопоказаниям. Их можно разделить на следующие категории:
- острые инфекционные и неинфекционные заболевания;
- полиорганная недостаточность;
- хронические патологии в стадии декомпенсации;
- юный возраст ввиду незрелости скелета, выраженный остеопороз;
- невозможность самостоятельно передвигаться, не связанная с патологией костей и суставов;
- местные воспалительные процессы в области предполагаемого оперативного вмешательства;
- наличие несанированных очагов хронической инфекции;
- врожденный или приобретенный иммунодефицит, полиаллергия;
- парез или паралич конечности, на которой планируется оперативное вмешательство.
Иногда эндопротезирование не может быть проведено по техническим причинам.
Наличие относительных противопоказаний ухудшает прогноз операции, но разработка индивидуальной тактики хирургического лечения и восстановления с учетом данных особенностей минимизирует риски.
Виды протезов
Эндопротезы классифицируются в зависимости от ряда отличительных признаков:
- По количеству компонентов:
- однокомпонентные;
- двухкомпонентные;
- трехкомпонентные.
- В зависимости от принципа конструкции:
- однополюсные;
- двухполюсные.
- По способу фиксации:
- бесцементная;
- цементная;
- гибридная.
- Импланты суставов изготавливают из следующих материалов:
- металлов и их сплавов;
- полиэтилена;
- керамики;
- углерода;
- оксиниума.

Для крепления протеза к кости цементым способом используют полиметилметакрилат (костный цемент). Отдельные импланты могут иметь специфическую классификацию. Так, эндопротезы коленного сустава бывают одномыщелковыми и используются при возможности замены лишь поврежденной части хрящевой ткани.

Если проводится полная замена сустава, врач, основываясь на состоянии связочного аппарата колена, выбирает между следующими видами протезов:
- связанный;
- полусвязанный;
- несвязанный.
Последний вариант наиболее физиологичен. Он предполагает сохранение задней крестообразной связки, и сохранение стабильности за счет собственных мышц и связочного аппарата пациента.
Подготовка к операции
Грамотное предоперационное планирование снижает риск осложнений и улучшает результаты эндопротезирования.[3]
Ниже приведены основные рекомендации по подготовке к операции по замене сустава:
- при наличии хронических заболеваний пациенту следует посетить профильных специалистов;
- рекомендуется соблюдение правил здорового образа жизни с целью укрепления иммунной системы и снижения массы тела;
- необходима тщательная санация очагов хронической инфекции;
- прохождение предоперационной физической реабилитации улучшает кровообращение, укрепляет мышцы и связки;
- в рамках специальной подготовки следует ознакомиться с принципами послеоперационной реабилитации, в том числе овладеть техникой использования костылей, ходунков, трости;
- возможно прохождение курсов физиотерапии и массажа.
Начинать подготовку рекомендуется за несколько месяцев до вмешательства.
За неделю до операции следует отказаться от употребления алкоголя. За 4 дня – от приема медикаментов, разжижающих кровь. Важно избегать потенциальных источников инфекции. Если накануне пациент почувствует недомогание, операцию придется отложить на 2-4 недели. Даже неосложненная вирусная инфекция может привести к неудаче эндопротезирования.
Важный момент в планировании – подготовка домашней обстановки. Кресла, диван, унитаз, кровать, стулья должны быть достаточной высоты. В ванной и уборной рекомендуется установить дополнительные поручни. У больного должна быть удобная обувь с нескользкой подошвой. Вещи повседневного использования важно расположить в легкодоступных местах – резкие движения с вовлечением оперированного сустава вызывают дискомфорт, первое время после операции могут быть опасны потягивания, приседания.
Основные этапы вмешательства
Для получения доступа к суставу хирургу необходимо повредить ряд тканных образований, поэтому операция оказывается довольно травматичной. Ранее в перечне высокотехнологичных видов медицинской помощи она была отнесена к VI категории сложности, при этом самая высокая категория в данной классификации – седьмая.[4] Благодаря изобретению новых малоинвазивных методик, повреждение мышц, сосудистых сетей, связок сведено к минимуму.
Основные этапы эндопротезирования представлены ниже:
- После того как начинает действовать анестезия производится тщательная антисептическая обработка области вмешательства.
- Хирург разрезает мягкие ткани, получая непосредственный доступ к суставу.
- Разъединяются суставные концы костей.
- Костные поверхности опиливаются – им придается необходимая форма для идеального сопоставления кости с протезом.
- Производится установка компонентов импланта и их прочная фиксация.
- Финальный этап операции – ушивание мягких тканей.

Техника вмешательства определяется в зависимости от оперируемого сустава, плотности костей, общего состояния больного.
Период реабилитации после эндопротезирования
В Международной классификации функционирования (МКФ, 2003) [5] указаны следующие цели реабилитации после эндопротезирования:
- восстановление функции оперированного сустава;
- получение возможности полноценного самообслуживания;
- возвращение к профессиональной и социальной активности.
Восстановление должно начинаться в первые 12-24 часа после вмешательства. Ранние реабилитационные мероприятия направлены на профилактику осложнений и способствуют скорейшему заживлению послеоперационной раны. В позднем периоде усилия реабилитолога и пациента направлены на максимальное восстановление двигательной активности. Как правило, для достижения нужных результатов требуется около 3-6 месяцев активного восстановительного лечения.
Особенности эндопротезирования отдельных суставов
Протезы изготавливаются с учетом уникальной анатомии и биомеханики конкретного сустава. В таблице представлены некоторые особенности эндопротезирования различных областей.
Замена крупных суставов: особенности протезов и сроки реабилитации
Контроль реабилитации (осмотр лечащего врача)

Отдельно следует упомянуть о ситуации, когда появляется необходимость изготовления индивидуальных протезов. Она, как правило, связана с выраженными дефектами костей – это могут быть врожденные или посттравматические изменения, последствия онкологических процессов и ревизионные операции по поводу перипротезного инфицирования.[6] При создании таких компонентов импланта используются технологии 3D-моделирования.[7]
Где проводят эндопротезирование суставов?
В развитых странах эндопротезирование крупных суставов поставлено на поток. Современный подход предлагает думать о хирургическом вмешательстве уже при артрозе 2 степени.[8] В России замена тазобедренного и коленного сустава проводится в большинстве крупных городов. Эндопротезирование других областей также доступно, но только в специализированных медицинских центрах.
Цена на эндопротезирование в Москве
Затраты на эндопротез и цена операции по замене разных суставов сильно разнится. Так, в институте травматологии и ортопедии имени Н.Н. Приорова протезирование сустава пальца будет стоить 77 940 р., в свою очередь, замена крупного сустава обойдется в 105 180 р. Цена указана без учета стоимости самого эндопротеза.

Протезирование суставов за рубежом
Ниже представлен список стран, в которых оказывают высокоуровневые услуги по эндопротезированию суставов:
- Германия;
- Израиль;
- Чехия;
- Италия;
- Венгрия;
- Финляндия;
- Южная Корея.
Информация о том, сколько стоит эндопротезирование одного и того же сустава в разных зарубежных клиниках может сильно разниться. Традиционно самое дорогое медицинское обслуживание в Германии и Израиле. Протезирование в Чехии, Италии и Южной Корее – более бюджетный вариант но сопоставимо по результатам. Следует понимать, что при замене суставов цена не всегда является определяющим фактором. Выбор медицинского учреждения для проведения эндопротезирования должен осуществляться на основании индивидуального анализа клинической ситуации каждого конкретного пациента.
Замена суставов в Москве по квоте
В список выскотехнологичной помощи населению Москвы, осуществляемой за счет бюджетных средств, входит эндопротезирование всех крупных суставов. Но для того, чтобы претендовать на получение квоты, клиническая картина болезни пациента должна точно соответствовать перечню показаний, указанных в соответствующем юридическом документе. Решение о том, что больному может быть оказана высокотехнологичная помощь за счет средств ОМС на первом этапе принимается лечащим врачом, но окончательное слово остается за Врачебной комиссией органа управления здравоохранением.
[1] Кирпичев И.В. СТУКТУРА КОКСАРТРОЗА В РАЗЛИЧНЫХ ВОЗРАСТНЫХ ГРУППАХ У БОЛЬНЫХ, НУЖДАЮЩИХСЯ В ПЕРВИЧНОМ ЭНДОПРОТЕЗИРОВАНИИ ТАЗОБЕДРЕННОГО СУСТАВА // Современные проблемы науки и образования. – 2015. – № 3.;
[2] Алиев А.Г., Коваленко А.Н., Амбросенков А.В., Миронов А.Р., Османов А.М., Устазов К.А., Асламханов С.Р. Показания и результаты первичного и ревизионного эндопротезирования локтевого сустава (обзор литературы) // Гений Ортопедии. – 2019. – № 4.
[3] Чирков Н.Н., Николаев Н.С., Каминский А.В. Способы профилактики неудовлетворительных результатов и осложнений при эндопротезировании плечевого сустава // Гений Ортопедии. – 2019. – № 3. – с. 14-20.
[4] Приложение 2 к Перечню высокотехнологичных видов медицинской, подлежащих финансированию из Республиканского бюджета Российской Федерации в 1998 году
[5] Буйлова Т.В., Цыкунов М.Б., Карева О.В., Кочетова Н.В. ФЕДЕРАЛЬНЫЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ. РЕАБИЛИТАЦИЯ ПРИ ЭНДОПРОТЕЗИРОВАНИИ ТАЗОБЕДРЕННОГО СУСТАВА В СПЕЦИАЛИЗИРОВАННОМ ОТДЕЛЕНИИ СТАЦИОНАРА // Вестник восстановительной медицины. – 2016. – № 5.
[6] Горбатов Р.О., Клеменова И.А., Новиков А.В., Зиновьев С.В., Казаков А.А. РЕВИЗИОННОЕ ЭНДОПРОТЕЗИРОВАНИЕ КРУПНЫХ СУСТАВОВ С ИСПОЛЬЗОВАНИЕМ ИНДИВИДУАЛЬНЫХ ГИБРИДНЫХ ЭНДОПРОТЕЗОВ // Современные проблемы науки и образования. – 2019. – № 4.
[7] Николаев Н.С., Малюченко Л.И., Преображенская Е.В., Карпухин А.С., Яковлев В.В., Максимов А.Л. Применение индивидуальных вертлужных компонентов в эндопротезировании тазобедренного сустава при посттравматическом коксартрозе // Гений Ортопедии. – 2019. – № 2. – с. 207-213.
[8] Павлов Д.В. ОПЫТ ЭНДОПРОТЕЗИРОВАНИЯ ГОЛЕНОСТОПНОГО СУСТАВА ПРИ ПОСТТРАВМАТИЧЕСКИХ АРТРОЗАХ // Современные проблемы науки и образования. – 2013. – № 3.
Читайте также:
- К научному стилю речи не относится а реферат б конспект в рассказ г аннотация
- Источники гражданского процессуального права рк реферат
- Источники и виды опасных и вредных факторов реферат
- Аварийные ситуации в современной авиации реферат
- Особливості складання зведеної та консолідованої фінансової звітності реферат

