Поздние осложнения сахарного диабета реферат
Обновлено: 05.07.2024
Диабетическая нефропатия – специфическое поражение почек при сахарном диабете, которое сопровождается морфологическим изменениями в капиллярах и артериолах почечных клубочков, приводящих к их окклюзии, склеротическому изменению, прогрессирующему снижению фильтрационной функции почек и развитию хронической почечной недостаточности.
Первоначальные признаки диабетической нефропатии выявляются спустя 5 – 10 лет от начала сахарного диабета. Это осложнение является основной причиной летального исхода при сахарном диабете I типа.
Имеется ряд механизмов в развитии диабетической нефропатии. Под влиянием постоянной гипергликемии приносящая артериола клубочка подвергается дилатации. Поражение сосудов почек вызывает утолщение базальной мембраны, нарушение почечной перфузии и, как следствие, рост артериального давления. Так как происходит дилатация приносящей артериолы и повышается тонус выносящей, повышается внутриклубочковое давление, которое прогрессирует под влиянием увеличения объема первичной мочи. Повышение давления внутри клубочков приводит к изменению сосудов и паренхимы почки. Нарушается проницаемость почечного фильтра, что проявляется микроальбуминурией, а затем и протеинурией. Прогрессирование процесса приводит к развитию гломерулосклероза, что проявляется хронической почечной недостаточностью.
Диабетическая нефропатия характеризуется несколькими стадиями: микроальбуминурией, протеинурией, хронической почечной недостаточность. Стадия микроальбуминурии и протеинурии при обычном обследовании не диагностируется.
Стадия микроальбуминурии характеризуется увеличением выделения альбумина с мочой от 30 до 300 мг в сутки. При общем анализе мочи белок не выявляется. Характерной клинической картины на этой стадии не развивается. В некоторых случаях может отмечаться небольшое повышение артериального давления.
Стадия протеинурии характеризуется увеличением экскреции белка с мочой более 300 мг в сутки. Сначала в моче обнаруживаются только альбумины, т. е. протеинурия является селективной. При прогрессировании заболевания селективность протеинурии снижается, что проявляется экскрецией с мочой крупнодисперсных белков – глобулинов. Если протеинурия составляет более 3,5 г в сутки, это свидетельствует о развитии нефротического синдрома. Клинически он проявляется отеками, локализующимися на лице. Повышение артериального давления развивается у 65–80 % больных, при этом повышается как систолическое, так и диастолическое давление. Артериальная гипертония при диабетической нефропатии отличается стабильностью и отсутствием чувствительности к антигипертензивным препаратам. Нефротический синдром приводит к развитию диспротеинемии, а при прогрессировании – к гипопротеинемии.
С того времени, когда установится стойкая протеинурия, отмечается снижение скорости клубочковой фильтрации меньше 80 мл/мин, снижение концентрационной способности почек, что приводит к гипоизостенурии, а затем к повышению уровня креатинина и мочевины в крови. Это стадия хронической почечной недостаточности. На этой стадии к протеинурии добавляются все симптомы, характерные для хронической почечной недостаточности. Эта стадия имеет прогрессирующее течение, темп которого может быть различным.
Стадия хронической почечной недостаточности характеризуется снижением потребности организма в экзогенном инсулине. Данный факт объясняется снижением активности инсулиназа, а также снижением связывания инсулина с белками плазмы крови в результате гипопротеинемии. Клинически данная стадия проявляется повышением склонности к гипогликемическим состояниям. Для их профилактики необходимо уменьшить дозу вводимого инсулина и одновременно увеличить содержание углеводов в пище. Самым мощным фактором прогрессирования хронической почечной недостаточности является артериальная гипертензия. В большинстве случаев на этой стадии возникают различные воспалительные процессы мочевыделительной системы, такие как восходящий пиелонефрит и др.
Лабораторные и инструментальные методы диагностики
Первые две стадии диабетической нефропатии диагностируются в случае обнаружения микроальбуминурии при двух и более исследованиях мочи, при этом альбуминурия составляет 30 – 300 мг/сут. Данные цифры характеризуют стадию микроальбуминурии. Стадия протеинурии диагностируется, если количество альбумина составляет более 300 мг в сутки. При диабетической нефропатии происходит повышение скорости клубочковой фильтрации, которая определяется при помощи пробы Реберга.
При этом скорость клубочковой фильтрации составляет более 140 мл в минуту. Стадия хронической почечной недостаточности характеризуется массивной протеинурией более 3,5 г в сутки, гипоальбуминемией, гиперхолестеринемией.
Для достижения положительного эффекта необходимо начать лечение на первой стадии диабетической нефропатии. Целью терапии на этой стадии является нормализация уровня артериального давления. Препаратами выбора являются ингибиторы АПФ.
Препараты этой группы нормализуют показатели артериального давления, а также снижают внутриклубочковое давление и проницаемость базальных мембран клубочков. Используемыми препаратами являются эналаприл, периндоприл, лизиноприл и др. Обычно проводится монотерапия. В случае нормального уровня артериального давления препараты этой группы также назначаются, но в небольшой дозе. Также на первой стадии для восстановления поврежденных базальных мембран клубочков назначается сулодексид – препарат из группы гликозоаминогликанов.
Терапия на стадии протеинурии должна включать в себя назначение инсулина больным с сахарным диабетом II типа, назначение диеты со сниженным количеством соли в случае артериальной гипертензии. Лечение артериальной гипертензии медикаментозно осуществляется также ингибиторами АПФ. Обычно проводится монотерапия этими препаратами. Уровень артериального давления, который должен быть достигнут, составляет 130/85 мм рт. ст. В случае неэффективности монотерапии ингибиторами АПФ проводится дополнительная терапия антагонистами кальция, например верапамилом или дилтиаземом.
Помимо этого, можно назначить ?-блокаторы (атенолол), диуретики (фуросемид), антагонисты рецепторов ангиотензина (лосартан).
Терапия при развитии хронической почечной недостаточности определяется ее стадией. Различают консервативную стадию и терминальную. Консервативная стадия характеризуется скоростью клубочковой фильтрации 30–60 мл/мин. Основным в эту стадию является соблюдение диеты. В случае артериальной гипертензии количество поваренной соли ограничивается до 3-х г в сутки, количество углеводов должно быть увеличено с целью покрытия затрат энергии. Из медикаментозных препаратов на этой стадии обязательным является инсулин, ингибиторы АПФ. Для коррекции нарушений липидного обмена применяется симвастатин, нарушений кальциево-фосфорного обмена – карбонат или ацетат кальция, кислотно-щелочного состояния, а именно ацидоза – бикарбонат натрия. Если имеется необходимость, то применяются препараты для лечения анемии, а также сорбенты. В случае терминальной стадии хронической почечной недостаточности, которая характеризуется снижением скорости клубочковой фильтрации меньше 15 мл/мин, лечение проводится в специализированных нефрологических стационарах. Методами лечения являются проведение хронического гемодиализа или перитонеального диализа. Если имеется необходимость и возможность, проводится трансплантация почки.
сахарный диабет является хроническим заболеванием. Длительное повышенное содержание в крови глюкозы опасно возникновением необратимых осложнений, приводящих к инвалидности.
К поздним осложнениям сахарного диабета относятся:
1. Диабетическая ретинопатия.
2. Диабетическая нефропатия.
Характерно то, что человек, страдающий сахарным диабетом, все эти проявления может ощутить лишь на поздней, запущенной стадии процесса. В то время как остановить прогрессирование, и сохранить зрение можно лишь при обнаружении сосудистого поражения на ранних стадиях.
Именно поэтому так важны регулярные осмотры окулиста. При выявлении диагноза сахарного диабета осмотры врача-офтальмолога должны проводиться ежегодно.
При обнаружении признаков ретинопатии – два раза в год, плюс дополнительные явки при назначении врача.
Осмотры могут быть более частыми и при наличии у человека других заболеваний, поражающих сосудистое русло, например, гипертонической болезни.
Немедленный осмотр должен быть проведен при внезапном ухудшении зрения.
Обязательны осмотры в случае беременности, а также при ее прерывании.
Нефропатия – поражение сосудистого аппарата почек, приводящее в конечном итоге к формированию хронической почечной недостаточности. Проявлениями этого осложнениями будут: стабильно высокое артериальное давление, не поддающееся снижению обычными дохами препаратов, постоянное наличие белка в моче, выраженная слабость.
Как и в случае с ретинопатией, симптомы сам пациент может ощутить лишь в запущенных случаях поражения, когда остановить прогрессирование патологического процесса уже практически невозможно.
Чтобы не пропустить возможное развитие нефропатии нужно регулярно сдавать мочу для определения в ней количества белка, стараться поддерживать артериальное давление на уровне не выше 130/85 мм ртутного столба, поддержание уровня холестерина на уровне не выше 5,2 ммоль/л.
При выявлении белка в моче – ограничение белковых продуктов в рационе. Также необходимо сдавать анализ крови на определение уровня креатинина и калия.
Микроангиопатия – поражение кровеносных сосудов значимых органов. Например, головного мозга или сердечной мышцы с развитием инсультов и инфарктов.
Наличие изменений одновременно в сосудистом русле и периферической нервной системе приводят к появлению синдрома диабетической стопы. Проявляется он наличием язв на голенях, при прогрессировании развивается гангрена. В конечном итоге приводит к необходимости ампутации конечности.
Осмотр ног пациента с сахарным диабетом должен проводиться при каждом визите к врачу, не реже, чем раз в полгода.
Также нужно внимательно относиться к ранкам и воспалениях на коже стоп, тщательно подбирать обувь – она ни в коем случае не должна натирать. Также необходимо носить только подходящие по размеру носки, выбирать такие, чтобы резинка не врезалась в ноги, не носить заштопанных носков.
Известно, что при сахарном диабете 2 типа (это наиболее распространенная форма заболевания) классические симптомы повышенного уровня сахара (жажда, увеличение количества мочи, более частое вставание в туалет по ночам, кожный зуд и др.) отмечает лишь половина пациентов. Часть же пациентов этих симптомов не чувствует (или начинает их чувствовать лишь при очень сильном повышении сахара). Поэтому многие пациенты говорят:
Но для активного снижения сахара до уровня, близкого к норме, есть две причины:
(в крови питательных веществ много, а в клетках – дефицит энергии). Стабилизация сахара на уровне, близком к норме, позволяет почувствовать себя лучше уже через несколько недель.
Есть и другая причина, и она более важна. При хроническом повышении сахара крови со временем развиваются осложнения заболевания. И в этом коварство диабета. Есть такое выражение:
К сожалению, при достаточно долгой (несколько лет и более) жизни с повышенным уровнем сахара развиваются осложнения (и именно они часто приводят пациента к врачу). Но часто на этой стадии лечить уже поздно: практически все осложнения необратимы. Можно лишь замедлить их дальнейшее прогрессирование, и здесь, опять же, нормализация сахара крови – один из основных методов. Ещё не придумано таких лекарств, которые бы защитили от осложнений диабета, оставив при этом сахар высоким. Защитить пациента от осложнений можно лишь убрав их причину, то есть приблизив уровень сахара к норме настолько, насколько это возможно.
В каких органах возникают осложнения диабета?
Повышенный уровень сахара действует практически на весь организм, но некоторые органы и ткани более чувствительны к нему, чем другие.
Но, к сожалению, это не совсем полный список.
Основные осложнения диабета важно выявлять на ранних стадиях, чтобы вовремя их остановить. В ранний период они далеко не всегда влияют на самочувствие. Например, диабетическое поражение глаз нарушает остроту зрения лишь на поздних стадиях, когда ничего уже не изменить.
При обследовании для исключения осложнений и для их лечения часто требуется участие других специалистов, помимо эндокринолога.
Итак, за какие органы беспокоимся, и как убедиться, что с ними все в порядке?
Это дорогостоящее лечение. При этом эффективность этой группы препаратов была подтверждена в исследованиях, в которых инъекции проводились ежемесячно в течение года. В России большинство пациентов получает недостаточное число инъекций или вообще всего лишь одну.
К сожалению, практически все остальные лекарственные препараты, которые пытались применять для лечения диабетической ретинопатии (и которые очень популярны в России еще с советских времен) не подтвердили свою эффективность. Важно не использовать бесполезные средства, чтобы не создавать иллюзию лечения.
В начале 2000-х годов проводилось крупное исследование холестерин-снижающего препарата фенофибрата. Он редко применяется сейчас и не заменяет статины, а назначается в дополнение к ним. У препарата было выявлено некоторое защитное действие в отношении диабетической ретинопатии. Поэтому ряд российских офтальмологов назначают этот препарат своим пациентам для постоянного приема. Это имеет под собой некоторые основания, хотя профессиональные ассоциации офтальмологов не всех западных стран считают его эффект достаточно доказанным.
При тяжелом течении ретинопатии, когда происходит повреждение стекловидного тела (прозрачной массы, заполняющей основной объем внутри глаза) и его деформация с риском отслойки сетчатки, выполняется операция витректомия. Это сложная операция, требующая высокой квалификации офтальмолога (витреоретинального хирурга). Но важно знать, что это единственный из методов лечения диабетической ретинопатии, который позволяет не просто сохранить, но и улучшить (и даже вернуть в ряде случаев) потерянное зрение.
Еще одна возможная проблема глаз – катаракта. Она возможна не только при диабете, но при сахарном диабете развивается особая форма, которая быстрее прогрессирует. Лечение – имплантация искусственного хрусталика. Такая операция тоже возвращает зрение, если оно было потеряно именно из-за катаракты. При диабете такие операции активно выполняются, но естественно, что чем ближе сахар до и после операции к норме, тем меньше риск развития проблем.
Некоторые другие болезни глаз (например, глаукома) встречаются при СД чаще, чем у людей без диабета. Поэтому ежегодный осмотра окулиста включает также измерение внутриглазного давления. Лечение глаукомы проводится офтальмологом по тем же правилам, что и без диабета.
Специфическое для диабета поражение почек называется диабетической нефропатией. Суть его – в постепенном снижении функции почек с возможным развитием почечной недостаточности. Следует помнить, что при ультразвуковом исследовании почек проявления нефропатии не видны, поэтому для обследования ради исключения нефропатии проводится не УЗИ, а ежегодные анализы мочи по определенному алгоритму (общий анализ мочи, затем – определение содержания в ней альбумина). Такое обследование назначает эндокринолог или врач общей практики. На ранних стадиях нефропатии ее развитие можно затормозить. Для этого в постоянном режиме применяются некоторые группы лекарственных препаратов (так называемые ингибиторы ангиотензин-превращающего фермента и блокаторы рецепторов ангиотензина).
Кроме того, сахарный диабет предрасполагает к развитию хронической инфекции мочевых путей (часто бессимптомной). Эта проблема ускоряет потерю функции почек при диабетической нефропатии, поэтому также требует активного выявления. Для диагностики выполняются анализы мочи, лечение проводит врач общей практики или уролог.
При нарушении кровоснабжения мозга развиваются хронические нарушения мозгового кровообращения, которые чреваты нарушением памяти и интеллекта, головокружением, возрастным изменением характера. При резкой закупорке одной из артерий, питающих мозг, развивается ишемический инсульт.
При нарушении кровоснабжения нижних конечностей возникают боли (или другие неприятные ощущения) в мышцах ног, заставляющие остановиться после прохождения определенной дистанции. Это так называемый синдром перемежающейся хромоты. При более тяжелом нарушении кровотока возникают боли в положении лежа (в типичном случае – боль возникает в одной ноге и уменьшается при ее опускании на пол), а также язвенные дефекты или некрозы на стопах или голенях. Это так называемая критическая ишемия конечности (современное название – хроническая ишемия, угрожающая конечности), которая является одним из вариантов синдрома диабетической стопы (см. далее). Атеросклероз может приводить и к нарушению притока крови к другим органам (почки, кишечник, верхние конечности), но это случается реже.
Лечение атеросклероза (торможение роста холестериновых бляшек и профилактика закупорки артерий) заключается в постоянном приеме холестерин-снижающих препаратов, поддержании близкими к норме уровня глюкозы крови и артериального давления, в снижении веса при его избытке, а также в категорическом отказе от курения. Пациентам с высоким риском инфаркта миокарда также необходим постоянный прием аспирина.
Если проходимость сосудов серьезно нарушена, проводится ее восстановление – с помощью шунтирования или (чаще) внутрисосудистого вмешательства.
Вопреки распространенному мнению, ноги при сахарном диабете страдают не только от поражения сосудов (ангиопатии). Несколько более частое осложнение заключается в поражении нервных волокон хронически повышенным сахаром крови и называется диабетической полинейропатией. Диабетическая полинейропатия и ангиопатия вызывают хронические боли и другие неприятные ощущения (мурашки, жжение, онемение) в нижних конечностях, а также могут приводить к развитию синдрома диабетической стопы (СДС).
Под СДС понимают незаживающие раны, трофические язвы и более тяжелые гнойно-некротические поражения (гангрена, флегмона, остеомиелит). Общеизвестно, что синдром диабетической стопы создает реальную угрозу ампутации, но меньше известно, что очень многие ампутации можно предотвратить правильным и своевременно начатым лечением.
На этой странице перечислены наиболее актуальные и опасные проблемы, которыми сопровождается сахарный диабет, особенно если уровень сахара далек от идеала. Но ими список возможных последствий диабета не ограничивается.
И следует еще раз напомнить, что все осложнения диабета можно предотвратить, нужны лишь знания и умения: как от врача, так и от пациента.
Как сказал выдающийся швейцарский диабетолог Михаил Бергер,
Что такое сахарный диабет 2 типа? Причины возникновения, диагностику и методы лечения разберем в статье доктора Хитарьян А. Г., диабетолога со стажем в 31 год.
Над статьей доктора Хитарьян А. Г. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Эпидемия сахарного диабета (СД) длится уже достаточно долго. [9] По данным Всемирной организации здравоохранения (ВОЗ) в 1980 году на планете было около 150 миллионов человек, страдающих от СД, а в 2014 году — около 421 миллионов. К сожалению, тенденция к регрессу заболеваемости за последние десятилетия не наблюдается, и уже сегодня можно смело заявить, что СД является одним из распространённых и тяжёлых болезней.
Сахарный диабет II типа (Type 2 diabetes) — хроническое неинфекционное, эндокринное заболевание, которое проявляется глубокими нарушениями липидного, белкового и углеводного обменов, связанного с абсолютным или же относительным дефицитом гормона, производимого поджелудочной железой.
У пациентов с СД II типа поджелудочная железа продуцирует достаточное количество инсулина — гормона, регулирующего углеводный обмен в организме. Однако из-за нарушения метаболических реакций в ответ на действие инсулина возникает дефицит этого гормона.
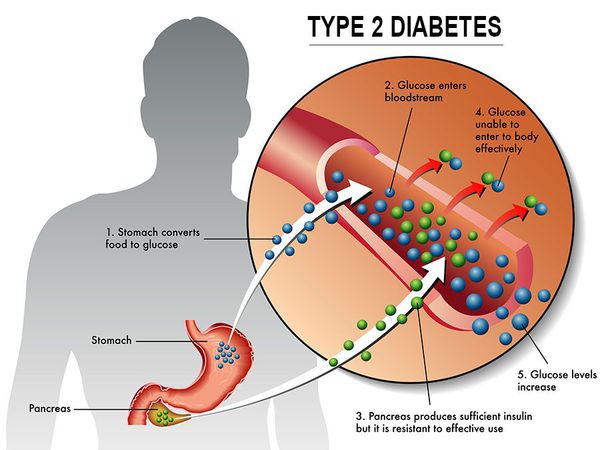
Инсулиннозависимый СД II типа имеет полигенную природу, а также является наследственным заболеванием.
Причиной возникновения данной патологии является совокупность определённых генов, а её развитие и симптоматика определяется сопутствующими факторами риска, такими как ожирение, несбалансированное питание, низкая физическая активность, постоянные стрессовые ситуации, возраст от 40 лет. [1]
Нарастающая пандемия ожирения и СД II типа тесно связаны и представляют основные глобальные угрозы здоровью в обществе. [3] Именно эти патологии являются причинами появления хронических заболеваний: ишемической болезни сердца, гипертонии, атеросклероза и гиперлипидемии.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы сахарного диабета 2 типа
Чаще всего симптоматика при СД II типа выражена слабо, поэтому данное заболевание можно обнаружить благодаря результатам лабораторных исследований. Поэтому людям, относящимся к группе риска (наличие ожирения, высокого давления, различных метаболических синдромов, возраст от 40 лет), следует проходить плановое обследование для исключения или своевременного выявления болезни.
К основным симптомам СД II типа следует отнести:
- перманентную и немотивированную слабость, сонливость;
- постоянную жажду и сухость во рту;
- полиурию — учащённое мочеиспускание;
- усиленный аппетит (в период декомпенсации (прогрессирования и ухудшения) болезни аппетит резко снижается);
- кожный зуд (у женщин часто возникает в области промежности);
- медленно заживающие раны;
- затуманенное зрение;
- онемение конечностей.
Период декомпенсации заболевания проявляется сухостью кожи, снижением упругости и эластичности, грибковыми поражениями. В связи с аномально повышенным уровнем липидов возникает ксантоматоз кожи (доброкачественные новообразования).
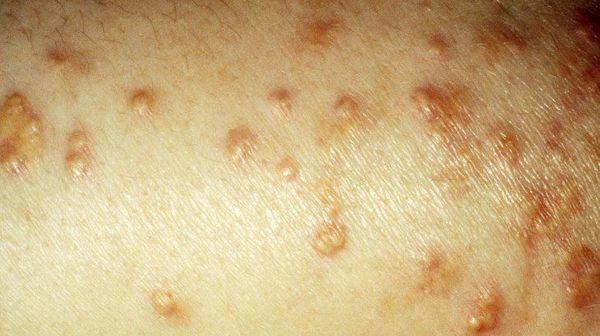
У больных СД II типа ногти подвержены ломкости, потере цвета или же появлению желтизны, а 0,1 – 0,3% пациентов страдают липоидным некробиозом кожи (отложения жиров в разрушенных участках коллагенового слоя).
Помимо симптомов самого СД II типа дают о себе знать также симптомы поздних осложнений заболевания: язвы на ногах, снижение зрения, инфаркты, инсульты, поражения сосудов ног и другие патологии.
Патогенез сахарного диабета 2 типа
Основная причина возникновения СД II типа — это инсулинорезистентность (утрата реакции клеток на инсулин), обусловленная рядом факторов внешней среды и генетическими факторами, протекающая на фоне дисфункции β-клеток. Согласно исследовательским данным, при инсулинорезистентности снижается плотность инсулиновых рецепторов в тканях и происходит транслокация (хромосомная мутация) ГЛЮТ-4 (GLUT4).
Повышенный уровень инсулина в крови (гиперинсулинемия) приводит к уменьшению количества рецепторов на клетках-мишенях. Со временем β -клетки перестают реагировать на повышающийся уровень глюкозы. В итоге образуется относительный дефицит инсулина, при котором нарушается толерантность к углеводам.
Дефицит инсулина приводит к снижению утилизации глюкозы (сахара) в тканях, усилению процессов расщипления гликогена до глюкозы и образования сахара из неуглеводных компонентов в печени, тем самым повышая продукцию глюкозы и усугубляя гимергликемию — симптом, характеризующийся повышенным содержанием сахара в крови.
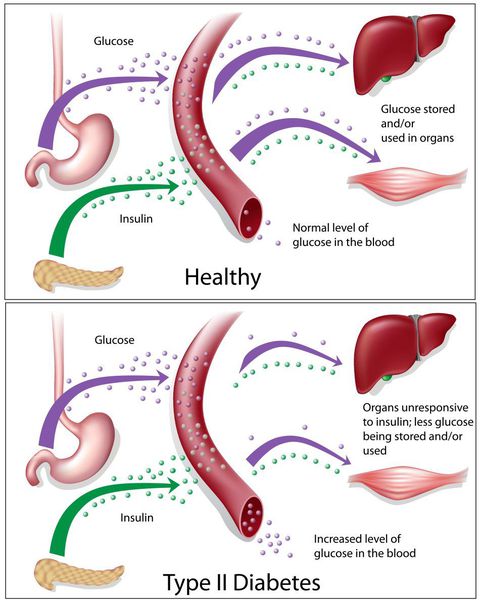
Окончания периферических двигательных нервов выделяют кальцитонин-подобный пептид. Он способствует подавлению секреции инсулина путём активизации АТФ-зависимых калиевых каналов (K+) в мембранах β-клеток, а также подавлению поглощения глюкозы скелетными мышцами.
Избыточный уровень лептина — главного регулятора энергетического обмена — способствует подавлению секреции инсулина, приводя к возникновению инсулинорезистентности скелетных мышц к жировой ткани.
Таким образом инсулинорезистентность включается в себя различные метаболические изменения: нарушение толерантности к углеводам, ожирение, артериальная гипертензия, дислипопротеидемия и атеросклероз. Главную роль в патогенезе этих нарушений играет гиперинсулинемия, как компенсаторное следствие инсулинорезистентности. [6]
Классификация и стадии развития сахарного диабета 2 типа
В настоящее время российские диабетологи классифицируют СД по степени тяжести, а также по состоянию углеводного обмена. Однако Международная Федерация диабета (МФД) довольно часто вносит изменения в цели лечения диабета и классификации его осложнений. По этой причине российские диабетологи вынуждены, постоянно изменять принятые в России классификации СД II типа по тяжести и степени декомпенсации заболевания.
Существуют три степени тяжести заболевания:
- I степень — наблюдаются симптомы осложнений, дисфункция некоторых внутренних органов и систем. Улучшение состояния достигается путём соблюдения диеты, назначается применение препаратов и инъекций.
- II степень — достаточно быстро появляются осложнения органа зрения, происходит активное выделение глюкозы с мочой, появляются проблемы с конечностями. Медикаментозная терапия и диеты не дают эффективных результатов.
- III степень - происходит выведение глюкозы и белка с мочой, развивается почечная недостаточность. В этой степени патология не поддаётся лечению.
По состоянию углеводного обмена выделяют следующие стадии СД II типа:
- компенсированная — нормальный уровень сахара в крови, достигнутый с помощью лечения, и отсутствие сахара в моче;
- субкомпенсированая — уровень глюкозы в крови (до 13,9 ммоль/л) и в моче (до 50 г/л) умеренный, при этом ацетон в урине отсутствует;
- декомпенсированная — все показатели, характерные для субкомпенсации, значительно повышены, в моче обнаруживается ацетон.
Осложнения сахарного диабета 2 типа
К острым осложнениям СД II типа относятся:
- Кетоацидотическая кома — опасное состояние, при котором происходит тотальная интоксикация организма кетоновыми телами, а также развивается метаболический ацидоз (увеличение кислотности), острая печёночная, почечная и сердечно-сосудистая недостаточность.
- Гипогликемическая кома — состояние угнетения сознания, развивающееся при резком уменьшении содержания глюкозы в крови ниже критической отметки.
- Гиперосмолярная кома — данное осложнение развивается в течение нескольких дней, в результате которого нарушается метаболизм, клетки обезвоживаются, резко увеличивается уровень глюкозы в крови.
Поздними осложнениями СД II типа являются:
- диабетическая нефропатия (патология почек);
- ретинопатия (поражение сетчатки глаза, способное привести к слепоте);
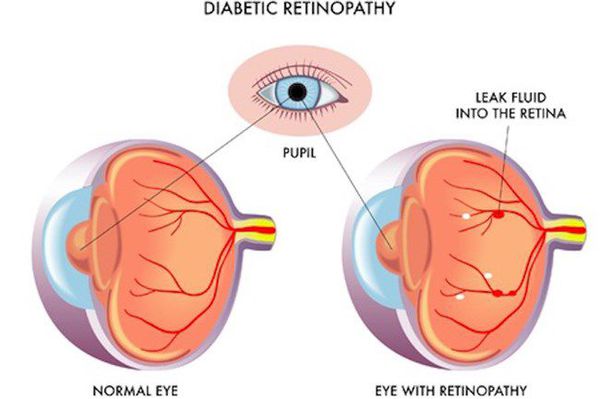
- полинейропатия (поражение периферических нервов, при котором конечности теряют чувствительность);
- синдром диабетической стопы (образование на нижних конечностях открытых язв, гнойных нарывов, некротических (отмирающих) тканей).
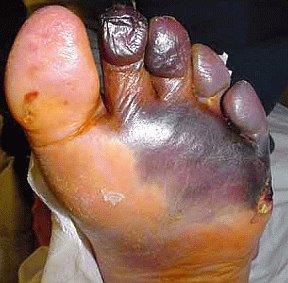
Диагностика сахарного диабета 2 типа
Для того чтобы диагностировать СД II типа необходимо оценить симптомы болезни и провести следующие исследования:
Лечение сахарного диабета 2 типа
Лечение СД II типа предполагает решение основных задач:
- компенсировать недостаток инсулина;
- скорректировать гормонально-метаболические нарушения;
- осуществление терапии и профилактики осложнений.
Для их решения применяется следующие методы лечения:
- диетотерапия;
- физические нагрузки;
- применение сахароснижающих препаратов;
- инсулинотерапия;
- хирургическое вмешательство.
Диетотерапия
Диета при СД II типа, как и обычная диета, предполагает оптимальное соотношение основных веществ, содержащихся в продуктах: белки должны составлять 16% суточного рациона, жиры — 24%, а углеводы — 60%. Отличие диеты при диабете II типа заключается в характере потребляемых углеводов: рафинированные сахара заменяются медленно усваиваемыми углеводами. Так как данное заболевание возникает у полных людей, потеря веса является важнейшим условием, нормализующим содержание глюкозы в крови. В связи с этим рекомендована калорийность диеты, при которой пациент еженедельно будет терять 500 г массы тела до момента достижения идеального веса. Однако при этом еженедельное уменьшение веса не должно превышать 2 кг, в противном случае это приведёт к избыточной потере мышечной, а не жировой ткани. Количество калорий, необходимое для суточного рациона пациентов с СД II типа, рассчитывается следующим образом: женщинам нужно умножить идеальный вес на 20 ккал, а мужчинам — на 25 ккал.
При соблюдении диеты необходимо принимать витамины, так как во время диетотерапии происходит избыточное выведение их с мочой. Нехватку витаминов в организме можно компенсировать при помощи рационального употребления полезных продуктов, таких как свежая зелень, овощи, фрукты и ягоды. В зимние и весенние периоды возможен приём витаминов в дрожжевой форме.
Физическая нагрузка
Верно подобранная система физических упражнений, с учётом течения заболевания, возраста и присутствующих осложнений, способствует значительному улучшению состояния больного СД. Эта методика лечения хороша тем, что необходимость применения инсулита практически отпадает, так как во время физических нагрузок глюкоза и липиды сгорают без его участия.
Лечение сахароснижающими препаратами
На сегодняшний день используют производные сахароснижающих препаратов:
- сульфонилмочевины (толбутамид, глибенкламид);
- бигуаниды, снижающие глюконеогенез в печени и повышающие чувствительность мышц и печени к инсулину (метформин);
- тиазолидиндионы (глитазоны), схожие по свойствам с бигуанидами (пиоглитазон, росиглитазон);
- ингибиторы альфа-глюкозидаз, снижающие темпы всасывания глюкозы в желудочно-кишечном тракте (акарбоза);
- агонисты рецепторов глюкагоноподобного пептида-1, стимулирующие синтез и секрецию инсулина, снижающие продукцию глюкозы печенью, аппетит и массу тела, замедляющие эвакуацию пищевого комка из желудка (эксенатид, лираглутид);
- ингибиторы депептидил-пептидазы-4, также стимулирующие синтез и секрецию инсулина, снижающие продукцию глюкозы печенью, не влияющие на скорость эвакуации пищи из желудка и оказывающие нейтральное действие на массу тела (ситаглиптин, вилдаглиптин);
- ингибиторы натрий-глюкозного котранспортера 2 типа (глифлозины), снижающие реабсорбцию (поглощение) глюкозы в почках, а также массу тела (дапаглифлозин,эмпаглифлозин).
Инсулинотерапия
В зависимости от тяжести болезни и возникающих осложнений врач назначает приём инсулина. Данный метод лечения показан примерно в 15-20% случаев. Показаниями к применению инсулинотерапии являются:
- быстрая потеря веса без видимой на то причины;
- возникновение осложнений;
- недостаточная эффективность других сахароснижающих препаратов.
Хирургическое лечение
Несмотря на множество гипогликемических препаратов, остаётся не решённым вопрос об их правильной дозировке, а также о приверженности пациентов к выбранному методу терапии. Это, в свою очередь, создаёт трудности при достижении длительной ремиссии СД II типа. Поэтому всё большую популярность в мире получает оперативная терапия данного заболевания — бариатрическая или метаболическая хирургия. МФД считает данный метод лечения пациентов с СД II типа эффективным. В настоящее время в мире проводится более 500 000 бариатрических операций в год. Существует несколько видов метаболической хирургии, самыми распространёнными являются шунтирование желудка и мини гастрошунтирование. [4]
Шунтирование желудка по Ру
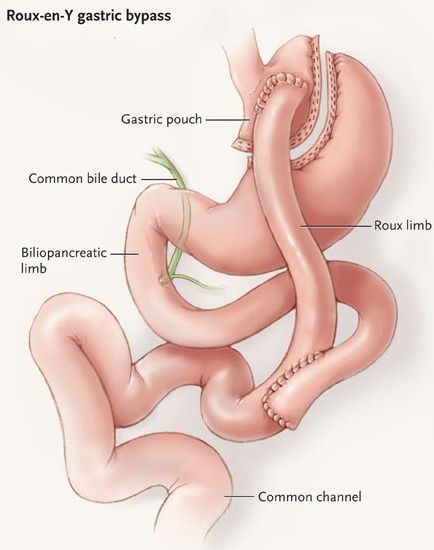
Во время шунтирования, желудок пересекается ниже пищевода таким образом, чтоб его объём сократился до 30 мл. Оставшаяся большая часть желудка не удаляется, а заглушается, предотвращая попадание в неё пищи. [5] В результате пересечения образуется маленький желудок, к которому затем пришивается тонкая кишка, отступив 1 м от её окончания. Таким образом пища будет прямиком попадать в толстую кишку, при этом обработка её пищеварительными соками снизится. Это, свою очередь, провоцирует раздражение L-клеток подвздошной кишки, способствующее снижению аппетита и увеличению роста клеток, синтезирующих инсулин.
Мини шунтирование желудка
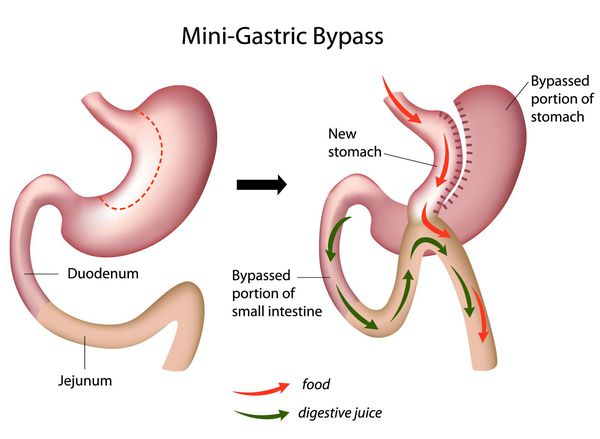
Главное отличие минигастрошунтирования от классического шунтирования желудка — сокращение количества анастомозов (соединений отрезков кишки). [2] При выполнении традиционной операции накладывается два анастомоза: соединение желудка и тонкой кишки и соединение разных отделов тонкой кишки. При минигастрошунтировании анастомоз один — между желудком и тонкой кишкой. Благодаря малому объёму вновь сформированного желудка и быстрому поступлению еды в тонкую кишку у пациента возникает чувство насыщения даже после приёма незначительных порций пищи.
К другим видам бариатрической хирургии относятся:
- гастропликация — ушивание желудка, предотвращающее его растягивание; [8]
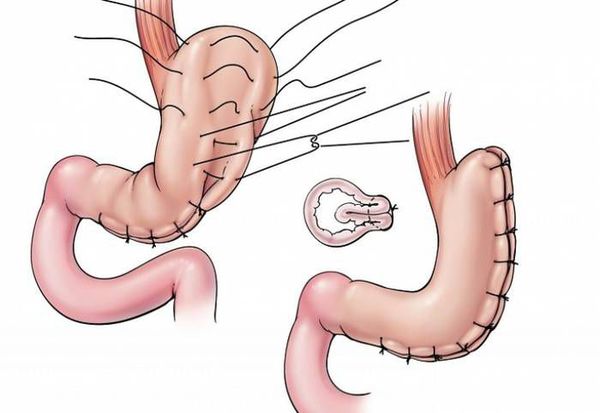
- рукавная гастропластика (иначе её называют лапароскопической продольной резекцией желудка) — отсечение большей части желудка и формирование желудочной трубки объёмом 30 мл, которое способствует быстрому насыщению, а также позволяет избежать соблюдения строгой диеты;
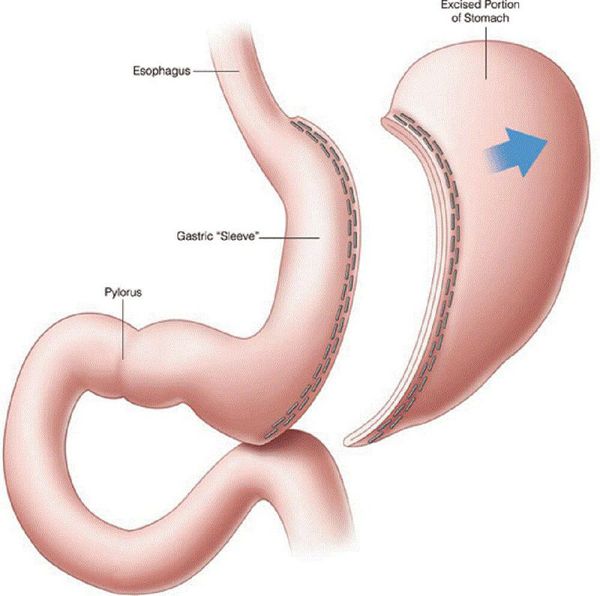
- бандажирование желудка — уменьшение объёма желудка с помощью специального кольца (бандажа), накладывающегося на верхнюю часть желудка (данное вмешательство обратимо).
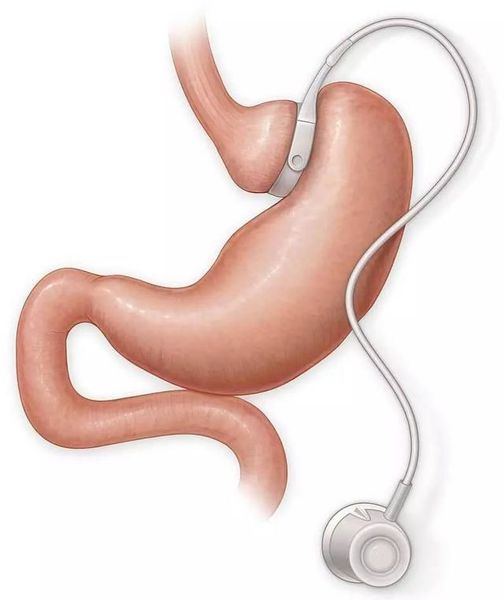
Противопоказания к проведению хирургического лечения — наличие у пациента эзофагита (воспаления слизистой оболочки пищевода), варикозного расширения вен пищевода, портальной гипертенззи, цирозща печени, язвенной болезни желудка или двенадцатиперстной кишки, хронического панкреатита, беременности, алкоголизма, тяжёлых заболеваний сердечно-сосудистой системы или психических расстройств, а также длительное применение гормональных препаратов.
Прогноз. Профилактика
К сожалению, полностью излечиться от СД II типа невозможно. Однако существуют способы улучшения качества жизни пациентов с данным заболеванием.
На сегодняшний день существует большое количество “баз”, где специалисты-эндокринологи объясняют пациентам, каким должен быть их уклад жизни, как правильно питаться, какие продукты не следует употреблять, какими должны быть ежедневные физические нагрузки.
Также создано огромное количество сахароснижающих препаратов, которые ежегодно совершенствуются. Для того, чтобы они оказывали положительное влияние на организма, медикаменты необходимо принимать регулярно.
Практика показывает, что соблюдение всех рекомендаций эндокринологов улучшает процесс лечения СД II типа.
Оперативным методом, повышающим качество жизни при СД II типа по мнению МФД, является бариатрическая хирургия.
Значительно улучшить состояние пациентов с данным заболеванием позволяет проведение гастроинтестинальных операций (терапия морбидного ожирения), вследствие которой нормализуется уровень гликогемоглобина и глюкозы в крови, теряется необходимость применения антидиабетических препаратов и инсулина.
Бариатрическая хирургия может привести к значительной и устойчивой ремиссии, а также к улучшению течения СД II типа и других метаболических факторов риска у тучных пациентов. Хирургическое вмешательство в течение 5 лет после установления диагноза чаще всего приводит к долговременной ремиссии.
Для предупреждения возникновения СД II типа необходимо соблюдать следующие меры профилактики:
Читайте также:

