Особенности иммунной системы у детей реферат
Обновлено: 02.07.2024
Иммунитет детей имеет ряд особенностей, рассмотренных в данной статье, делающих их более уязвимыми по отношению к большинству инфекций. Поэтому нужно соблюдать правила укрепления иммунитета ребенка на всех этапах его развития, чтобы сделать его способным бороться с инфекционными болезнями.
Содержимое разработки
ФЕДЕРАЛЬНОЕ ГОСУДАРСТВЕННОЕ АВТОНОМНОЕ ОБРАЗОВАТЕЛЬНОЕ УЧРЕЖДЕНИЕ
ВЫСШЕГО ПРОФЕССИОНАЛЬНОГО ОБРАЗОВАНИЯ
Возрастные особенности функционирования иммунной системы ребенка
Выполнил:
Студент 3 курса, группы № 03011503
Иммунитет ребенка подразделяют на врожденный и приобретенный. Врожденный иммунитет обеспечивается факторами естественной резистентности. Некоторые механизмы борьбы с инфекцией являются врожденными, то есть присутствуют в организме до встречи с любым инфекционным агентом и их активность не зависит от предыдущей встречи с микроорганизмами. Внешним барьером, предотвращающим проникновение микроорганизмов в организм человека, являются кожа и слизистые оболочки. Защитные свойства кожи - это ее непроницаемость (физический барьер) и наличие на поверхности ингибиторов микроорганизмов (молочная кислота и жирные кислоты в поте и секрете сальных желез, низкий pH на поверхности).
Строение иммунной системы у ребенка
У ребенка органы иммунной системы принято разделять на центральные и периферические. К центральным органам иммуногенеза относятся костный мозг и тимус (вилочковая железа). К периферическим органам - селезенка, лимфатические узлы и особые скопления лимфатической ткани (пейеровы бляшки, групповые фолликулы).
В центральных органах иммуногенеза происходит непосредственно созревание иммунных клеток (иммуноцитов), у детей раннего возраста развита вилочковая железа, где активно происходит иммуногенез. В костном мозге происходит образование и созревание всех клеток иммунной системы, а так же идет гемопоэз.
В периферических органах иммунной системы происходит дальнейший рост иммунных клеток и их дифференцировка на субпопуляции. В лимфатических узлах, которые располагаются вдоль крупных кровеносных сосудов и внутренних органов содержатся зрелые лимфоциты, которые осуществляют иммунный контроль. Лимфатические узлы одни из первых реагируют на проникновение чужеродного агента и возникновение воспалительного процесса, они увеличиваются в размерах и становятся болезненными, что регистрируется лечащим врачом во время осмотра ребенка. У детей до 3-х летнего возраста может быть в норме увеличены лимфатические узлы 1-2 групп. Если это не является признаком наличия хронического очага инфекции в этой области тела, то не требуется никаких лечебных мероприятий.
Формирование иммунной системы в эмбриогенезе
Процесс закладки органов иммунной системы начинается на 4-6 неделе беременности, образуется фетальная печень, которая выполняет иммунную функцию на внутриутробном этапе жизни. Затем происходит закладка всех органов иммунной системы: костного мозга, тимуса, селезенки и лимфатических узлов. В первом триместре беременности формируется подавляющее большинство органов иммунитета, основные органы начинают свое формирование в самом начале гестации, когда женщина еще не подозревает о наступившей беременности. Поэтому в этот период будущей маме чрезвычайно важно избегать воздействия негативных факторов: рентгеновского излучения, вирусных и бактериальных инфекций, необоснованного приема лекарственных препаратов.
Закладка селезенки происходит в конце 1-го месяца эмбриогенеза. Селезенка в эмбриональном периоде представляет собой универсальный кроветворный орган. Образование эритроцитов и гранулоцитов в селезенке достигает максимума на 5-м месяце эмбриогенеза. После этого в ней начинает преобладать лимфоцитопоэз.
Развитие зрелых В-клеток в крови плода
Антигензависимая дифференцировка зрелых В-лимфоцитов начинается после их стимуляции антигеном. Эта стимуляция осуществляется через рецепторы, роль которых выполняют поверхностные иммуноглобулины. Под действием антигенов В-лимфоциты и их потомки дифференцируются в СD27+-клетки памяти (для каждого конкретного антигена) и плазматические клетки, которые синтезируют и секретируют антигенспецифические иммуноглобулины, т. е. антитела. Активация В-лимфоцитов индуцирует синтез цитидиндезаминазы, при недостаточности которой (как это имеет место при одной из форм аутосомно-рецессивного синдрома гиперпродукцииIgM) не происходит переключения синтеза классов иммуноглобулинов и образуются только антитела класса IgM.
Хотя В-лимфоциты относительно рано приобретают способность синтезировать и секретировать иммуноглобулины, отдельные плазматические клетки появляются в лимфоидной ткани плода только после 20-й недели беременности. Это объясняется стерильностью среды в матке. На 5-м месяце внутриутробной жизни можно обнаружить большое количество пейеровых бляшек, а плазматические клетки находят в lamina propria у 25-недельного плода.
Система комплемента плода
Примерно к 3-му месяцу постнаталыюй жизни содержание основных компонентов классического пути активации комплемента достигает величин, определяемых у взрослых. При развитии воспалительных процессов у новорожденных в защитные реакции включается альтернативный каскад реакций комплемента (не вовлекающий специфические антитела), а позднее активируется классический путь.
Однако к моменту рождения система активации комплемента по альтернативному пути остается незрелой.
Особенности фагоцитарных клеток плода
Фагоцитарные клетки - это гранулоциты, моноциты, макрофаг. Во внутриутробном периоде гранулоциты появляются в печени плода на 2-м месяце беременности, а к 5-му месяцу главным их продуцентом становится костный мозг. Внутриутробные инфекции ведут к быстрому истощению пула нейтрофилов. В функциональном отношении гранулоциты плода (по данным исследований пуповинной крови и крови недоношенных) отличаются низким хемотаксисом, а также ограниченной способностью к адгеренции (прилипанию). Весьма недостаточны миграция и необходимая для нее деформобильность клетки, что обусловлено более жесткой, чем у взрослых, мембраной клеток.
Критический период во внутриутробном развитии плода
Во внутриутробном периоде можно выделить критический этап развития органов иммунной системы с 8 до 12 недели, когда происходит дифференци-ровка органов и клеток иммунной системы.
Фагоциты так же, как и лимфоциты, на ранних этапах кроветворения образуются в желточном мешке.
Время наступления и особенности иммунной системы критических периодов постнатального развития
Первый критический период приходится на возраст до 30 дней жизни.
Первый критический период характеризуется тем, что иммунная система ребенка подавлена. Иммунитет имеет пассивный характер. Новорожденный проявляет слабую резистентность к условно–патогенной, гноеродной, грамотрицательной флоре. Характерна склонность к генерализации микробно-воспалительных процессов, к септическим состояниям. Очень высока чувствительность ребенка к вирусным инфекциям, против которых он абсолютно не защищен материнскими антителами. Примерно на пятые сутки жизни осуществляется первый перекрест в формуле белой крови и устанавливается абсолютное и относительное преобладание лимфоцитов. Отмечают низкую активность фагоцитов. Лимфоциты способны отвечать на антиген и митогены; гуморальные реакции обусловлены материнскими IgG.
Второй критический период приходится на возраст 3-6 месяцев.
Этот период обусловлен разрушением материнских антител. Первичный иммунный ответ на проникновение инфекции развивается за счет синтеза иммуноглобулинов класса М и не оставляет иммунологической памяти. Такой тип иммунного ответа наступает также при вакцинации против инфекционных заболеваний, и только ревакцинация формирует вторичный иммунный ответ с продукцией антител класса IgG. Недостаточность системы местного иммунитета проявляется повторными ОРВИ, кишечными инфекциями и дисбактериозом, кожными заболеваниями. Дети отличаются очень высокой чувствительностью к респираторному синцитиальному вирусу, ротавирусу, вирусам гриппа, аденовирусам (высокая подверженность воспалительным процессам органов дыхания, кишечным инфекциям). Атипично протекают коклюш, корь, не оставляя иммунитета. Дебютируют многие наследственные болезни, включая первичные иммунодефициты.
Третий критический период приходится на 2-ой год жизни.
Именно в это время значительно расширяются контакты ребенка с внешним миром (свобода передвижения, социализация). Сохраняется первичный иммунный ответ (синтез IgM) на многие антигены. Вместе с тем, начинается переключение иммунных реакций на образование антител класса IgG. Система местного иммунитета остается незрелой. Поэтому дети остаются чувствительными к вирусным и микробным инфекциям. В этот период впервые проявляются многие первичные иммунодефициты, аутоиммунные и иммунокомплексные болезни (гломерулонефрит, васкулиты и др.). Дети склонны к повторным вирусным и микробно–воспалительным заболеваниям органов дыхания, ЛОР–органов. Становятся более четкими признаки иммунодиатезов (атопический, лимфатический, аутоаллергический). Проявления пищевой аллергии постепенно ослабевают. По иммунобиологическим характеристикам значительная часть детей второго года жизни не готова к условиям пребывания в детском коллективе.
Четвертый критический период приходится на 4-6-ой годы жизни.
Этот критический период отличается тем, что средняя концентрация IgG и IgM в крови соответствует уровню взрослых, однако уровень IgA в крови еще не достигает окончательных значений. Содержание IgE в плазме крови отличается максимальным уровнем в сравнении с другими возрастными периодами, что отчасти обусловлено довольно частыми в это период паразитарными инфекциями – лямблиозом, гельминтозами. При этом уровень сывороточного IgА остается ниже нормы. Это нередко рассматривается как фактор риска формирования многих хронических заболеваний полигенной природы. Может нарастать аллергическая реакция.
Пятый критический период приходится на 12-15-ые года жизни.
Пятый критический период происходит на фоне бурной гормональной перестройки (приходится на 12–13 лет у девочек и 14–15 лет – у мальчиков). На фоне повышения секреции половых стероидов уменьшается объем лимфоидных органов. Секреция половых гормонов ведет к подавлению клеточного звена иммунитета. Содержание IgE в крови снижается. Окончательно формируются сильный и слабый типы иммунного ответа. Нарастает воздействие экзогенных факторов (курение, ксенобиотики и др.) на иммунную систему. Повышается чувствительность к микобактериям. После некоторого спада отмечается подъем частоты хронических воспалительных, а также аутоиммунных и лимфопролиферативных заболеваний.
Общие закономерности развития иммунной системы у детей
Становление иммунной системы не коррелирует с антропометрическими и функциональными характеристиками организма
Морфология лимфоидных клеток и их фенотип не определяют возрастной динамики их функций.
У детей иммунитет имеет ряд особенностей и недостатков, делающих их более восприимчивыми по отношению ко многим инфекциям. Повышение иммунитета необходимо во всех случаях иммунодефицита. Для стимуляции иммунитета у детей проводят коррекцию питания, закаливание, лечение поливитаминными и иммуностимулирующими препаратами.
Иммунитет детей имеет ряд особенностей делающих их более уязвимыми по отношению к большинству инфекций. Поэтому нужно соблюдать правила укрепления иммунитета ребенка, чтобы сделать его способным бороться с инфекционными болезнями.
Аннотация В статье отображены особенности иммунитета детского возраста, влияние частых респираторных заболеваний на состояние иммунитета, приведены рекомендации для восстановления здоровья ребенка . Повышение резервов иммунной системы и профилактика инфекций у детей раннего возраста достигается грудным вскармливанием, выявлены преимущества естественного вскармливания на состояние иммунитета
Ключевые слова: дети, особенности иммунитета, частые респираторные заболевания
Первый критический период приходится на возраст до 28 дней жизни, второй – до 4–6 мес., третий – до 2 лет, четвертый – до 4–6 лет, пятый – до 12–15 лет.
Первый критический период характеризуется тем, что иммунная система ребенка подавлена. Иммунитет имеет пассивный характер и обеспечивается материнскими АТ. В то же время собственная иммунная система находится в состоянии супрессии. Система фагоцитоза не развита. Новорожденный проявляет слабую резистентность к условно–патогенной, гноеродной, грамотрицательной флоре. Характерна склонность к генерализации микробно–воспалительных процессов, к септическим состояниям. Очень высока чувствительность ребенка к вирусным инфекциям, против которых он не защищен материнскими антителами. Примерно на 5–е сутки жизни осуществляется первый перекрест в формуле белой крови и устанавливается абсолютное и относительное преобладание лимфоцитов.
Второй критический период обусловлен разрушением материнских антител. Первичный иммунный ответ на проникновение инфекции развивается за счет синтеза иммуноглобулинов класса М и не оставляет иммунологической памяти. Такой тип иммунного ответа наступает также при вакцинации против инфекционных заболеваний, и только ревакцинация формирует вторичный иммунный ответ с продукцией антител класса IgG. Недостаточность системы местного иммунитета проявляется повторными ОРВИ, кишечными инфекциями и дисбактериозом, кожными заболеваниями. Дети отличаются очень высокой чувствительностью к респираторному синцитиальному вирусу, ротавирусу, вирусам парагриппа, аденовирусам (высокая подверженность воспалительным процессам органов дыхания, кишечным инфекциям). Атипично протекают коклюш, корь, не оставляя иммунитета. Дебютируют многие наследственные болезни, включая первичные иммунодефициты. Резко нарастает частота пищевой аллергии, маскируя у детей атопические проявления.
Третий критический период. Значительно расширяются контакты ребенка с внешним миром (свобода передвижения, социализация). Сохраняется первичный иммунный ответ (синтез IgM) на многие антигены. Вместе с тем, начинается переключение иммунных реакций на образование антител класса IgG. Система местного иммунитета остается незрелой. Поэтому дети остаются чувствительными к вирусным и микробным инфекциям. В этот период впервые проявляются многие первичные иммунодефициты, аутоиммунные и иммунокомплексные болезни (гломерулонефрит, васкулиты и др.). Дети склонны к повторным вирусным и микробно–воспалительным заболеваниям органов дыхания, ЛОР–органов. Становятся более четкими признаки иммунодиатезов (атопический, лимфатический, аутоаллергический). Проявления пищевой аллергии постепенно ослабевают. По иммунобиологическим характеристикам значительная часть детей второго года жизни не готова к условиям пребывания в детском коллективе.
Четвертый критический период отличается тем, что средняя концентрация IgG и IgM в крови соответствует уровню взрослых, однако уровень IgA в крови еще не достигает окончательных значений. Содержание IgE в плазме крови отличается максимальным уровнем в сравнении с другими возрастными периодами, что отчасти обусловлено довольно частыми в это период паразитарными инфекциями – лямблиозом, гельминтозами. При этом уровень сывороточного IgА остается ниже нормы. Это нередко рассматривается как фактор риска формирования многих хронических заболеваний полигенной природы. Может нарастать аллергическая патология.
Пятый критический период происходит на фоне бурной гормональной перестройки (приходится на 12–13 лет у девочек и 14–15 лет – у мальчиков). На фоне повышения секреции половых стероидов уменьшается объем лимфоидных органов. Секреция половых гормонов ведет к подавлению клеточного звена иммунитета. Содержание IgE в крови снижается. Окончательно формируются сильный и слабый типы иммунного ответа. Нарастает воздействие экзогенных факторов (курение, ксенобиотики и др.) на иммунную систему. Повышается чувствительность к микобактериям. После некоторого спада отмечается подъем частоты хронических воспалительных, а также аутоиммунных и лимфопролиферативных заболеваний. Тяжесть атопических болезней (бронхиальная астма и др.) у многих детей временно ослабевает, но они могут рецидивировать в молодом возрасте.
Причин и факторов риска снижения иммунитета много. Транзиторное снижение иммунитета вызывают недостаточное по белку и энергии питание, дефицит потребления микронутриентов, особенно витаминов А, С, Е, Д, β–каротина, эссенциальных микроэлементов (цинк, железо, селен, йод), полиненасыщенных жирных кислот, наличие хронических болезней органов пищеварения, инфекционных болезней в анамнезе, прием антибиотиков, воздействие экопатологических факторов, нарушение состава кишечной микрофлоры. Известно, что недостаточное потребление белка и энергии снижает синтез антител. Дефицит в рационе полиненасыщенных жирных кислот, витаминов А, С, β–каротина, цинка сопровождается нарушениями во всех звеньях иммунного ответа. Недостаток йода снижает активность фагоцитарного звена, компонентов антиоксидантной защиты (витамины А, Е, цинк, селен, др.), неблагоприятно влияет на функциональную активность и жизнедеятельность иммунокомпетентных клеток. Многие острые и хронические болезни негативно влияют на иммунитет, что существенно снижает резистентность ребенка к инфекции и другим повреждающим факторам. Поэтому в ряде случаев с целью повышения эффективности лечения, предупреждения тяжелых осложнений и снижения риска неблагоприятного исхода болезни назначаются препараты, повышающие функциональную активность органов и тканей иммунной системы (иммунотропные препараты). Приоритетное место среди них должны занимать лекарственные средства эндогенного происхождения, обладающие максимальной иммуномодулирующей активностью и безопасностью. Прежде всего, это препараты интерферона. Для поддержания возрастного созревания иммунной системы и полноценного ее функционирования в последующие годы необходимо ежедневно получать с пищей иммунонутриенты (микроэлементы и витамины) и осуществлять мероприятия по сохранению и восстановлению нормальной микрофлоры кишечника.
Ведущая роль в патогенезе частых респираторных заболеваний, очевидно, принадлежит задержке созревания иммунной системы, различным дефектам ее функционального состояния [5], поэтому обоснован поиск эффективных дифференцированных методов иммунореабилитации.
Основу восстановительного лечения пациентов, часто болеющих респираторными заболеваниями, должны составлять немедикаментозные методы. К ним относятся лечебно-охранительный режим, рациональная диета, лечебная физкультура (дыхательные упражнения, гимнастика, дозированная ходьба с максимальным пребыванием на свежем воздухе), массаж, закаливание, физиотерапия с использованием природных (гелио-, аэро-, бальнеотерапия, грязелечение и т.д.) и преформированных (ингаляции, в том числе гало-, лазеро-, свето-, магнитотерапия, электролечение) средств. Для эффективной реабилитации особое внимание необходимо уделять образовательным программам для пациентов, поскольку образование способствует выработке у них осознанного отношения к назначаемому лечению.
Медикаментозное лечение, осуществляемое в комплексе оздоровительных мероприятий, должно основываться на необходимом минимуме и определяться видом нозологии. Современные особенности течения респираторных заболеваний и новые данные об иммунной системе делают особенно актуальной проблему выбора эффективных иммунокорригирующих препаратов, спектр которых довольно широк:
• иммунокорректоры естественного происхождения (вакцины, эндотоксины, нуклеиновые кислоты, интерфероны, интерфероногены, препараты тимуса и др.);
• синтетические препараты (полиоксидоний, ликопид, иммунофан, бендазол и др.).
Большинство иммунокорригирующих препаратов (стимуляторов, модуляторов) селективно воздействуют на разные звенья иммунной системы, поэтому их назначение требует строгого учета показаний и противопоказаний, динамического клинического и иммунологического контроля, а повторные курсы иммунокорректоров обычно проводят не чаще чем 1–2 раза в год.
Острые респираторные заболевания (ОРЗ) являются серьезной проблемой здравоохранения из-за их широкой распространенности как у детей, так и у взрослых. ОРЗ составляют около 90% всей инфекционной патологии детского возраста, это самые частые заболевания в амбулаторной практике: более 80% всех вызовов врачей на дом обусловлены ОРЗ. Наиболее высокий уровень заболеваемости респираторными инфекциями отмечается у детей дошкольного возраста, посещающих организованные коллективы. Высокая частота инфекций дыхательной системы у детей обусловлена особенностями созревания иммунной системы ребенка, высокой контагиозностью вирусных инфекций, нестойким иммунитетом к ряду возбудителей (вирусы РС, парагриппа), разнообразием серо- и биотипов пневмотропных бактерий (пневмококков, стафилококков, гемофильной палочки). ОРЗ у детей в настоящее время представляют не только медицинскую, но и социально-экономическую проблему [6].
Острые респираторные инфекции – группа полиэтиологичных заболеваний. Основными возбудителями ОРЗ являются вирусы, тропные к эпителию дыхательных путей и способствующие их вторичной колонизации бактериями. Вирусные инфекции повреждают эпителий дыхательных путей и вызывают воспаление слизистой оболочки. Для воспаления респираторного тракта характерно повышение продукции вязкой слизи, что проявляется насморком и малопродуктивным кашлем. Вязкий секрет способствует прилипанию (адгезии) возбудителей респираторных инфекций на слизистых оболочках респираторного тракта, что создает благоприятные условия для развития бактериальной суперинфекции. В свою очередь микроорганизмы и их токсины ухудшают движение ресничек эпителия, нарушают дренажные функции бронхиального дерева, снижают бактерицидные свойства бронхиального секрета и местную иммунологическую защиту дыхательных путей с высоким риском развития затяжного и хронического течения воспалительного процесса. Поврежденный эпителий бронхов имеет повышенную чувствительность рецепторов к внешним воздействиям, что значительно повышает вероятность развития бронхоспазма и бактериальной суперинфекции [7,8].
Основными бактериальными возбудителями ОРЗ являются пневмотропные микроорганизмы, в том числе пневмококк и другие грамположительные кокки, палочка гемофилюс инфлюэнца, моракселла катаралис, атипичные возбудители (микоплазма, хламидофила пневмонии) и др. Считают, что первичная вирусная инфекция часто приводит к активации эндогенной условно-патогенной флоры. Причина более легкой трансформации этой микрофлоры в патогенную у ряда детей связана с индивидуальными особенностями иммунного ответа, нарушением барьерной функции респираторного тракта, снижением местного иммунитета, а также с суперинфицированием бактериальными агентами. Присоединение бактериальной инфекции приводит к нарастанию тяжести заболевания и может быть основной причиной неблагоприятного исхода. Характер клинической картины ОРЗ во многом обусловлен патогенными свойствами возбудителя. Однако известно, что чем моложе ребенок, тем меньше специфических признаков имеет заболевание.
Таким образом, при респираторной инфекции практически всегда развивается симптомокомплекс, обусловленный поражением слизистой оболочки дыхательных путей на разных ее уровнях (ринит, фарингит, ларингит, трахеит, бронхит).
В современных условиях дети подвергаются воздействию вышеперечисленных факторов риска нарушений работы иммунной системы. Учитывая изложенное, очевидно, что иммунореабилитационные мероприятия заслуживают особого внимания и должны стать составляющими программ сохранения и восстановления здоровья.
1 Стефани Д.В., Вельтищев Ю.Е. Клиническая иммунология детского возраста. М.: Медицина, 1977. 276 с.
2 Хаитов Р.М. Физиология иммунной системы. М., 2001. 223 с.
3 Шварцман Я.С., Хазенсон Л.Б. Местный иммунитет. — М.: Медицина, 1978. — 222 с.
4 Ярилин А.А. Основы иммунологии. М.: Медицина,1999. — 602 с.
5 Стефани Д.В., Виноградова Т.В., Ружицкая Е.А. и др. Иммунология. 2002; 23 (3): 164–6.
Подобно другим системам, организация защитных факторов претерпевает возрастные изменения. Полностью система защитных факторов развивается к 15-16 годам. По мере старения организма функции иммунной системы ослабевают.
Иммунная система у плода
В период внутриутробного развития у плода формируется система Аг МНС, органы иммунной системы, популяции иммунокомпетентных клеток и система комплемента. Иммунная система матери толерантна к аллоантигенам плода, поскольку их число относительно невелико, а также в силу избирательной проницаемости плаценты и наличия в крови матери и плода различных иммуносупрессивных факторов (а-фетопротеина, эстрогенов, прогестерона, простагландинов и т.д.).
Иммунная система у новорожденных
У новорождённых иммунная система структурно организована, но функционально несостоятельна. Снижено содержание компонентов комплемента, IgG, IgA и основных популяций иммунокомпетентных клеток. На проникновение инфекционных агентов лимфоидные органы отвечают гиперплазией, проявляющейся лимфаденопатией.
В развитии ребёнка выделяют критические периоды, во время которых на антигенный стимул иммунная система даёт неадекватные или парадоксальные реакции.
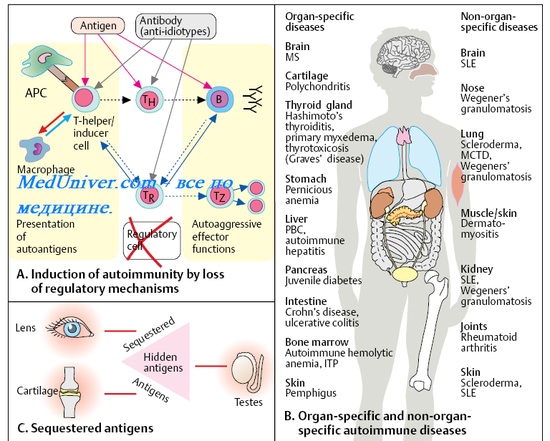
• Первый критический период имунной системы у ребенка — первые 30 сут жизни. Отмечают низкую активность фагоцитов. Лимфоциты способны отвечать на Аг и митогены; гуморальные реакции обусловлены материнскими IgG.
• Второй критический период имунной системы у ребенка — 3-6 мес. Материнские AT исчезают из кровотока; в ответ на попадание Аг образуются преимущественно IgM. Дефицит IgA приводит к высокой чувствительности к респираторным вирусным инфекциям (аденовирусы, вирусы парагриппа и др.). Иммунокомпетентные клетки характеризуются низкой активностью. В этот период проявляются ранние наследственные дефекты иммунной системы.
• Третий критический период имунной системы у ребенка — 2-й год жизни. Иммунная система полноценно функционирует, появляются значимые количества IgG, но по-прежнему сохраняется дефицит местных защитных факторов, что проявляется в сохранении высокой восприимчивости к бактериальным и вирусным возбудителям.
• Четвёртый критический период имунной системы у ребенка — 4-6-й год жизни. Синтез AT, исключая IgA, достигает величин, характерных для взрослых; одновременно повышается содержание IgE. Активность факторов местной защиты остаётся низкой. В этот период проявляются поздние наследственные дефекты иммунной системы.
• Пятый критический период имунной системы у ребенка — подростковый возраст. Половые гормоны, синтезируемые в этот период, угнетают иммунные реакции. Как следствие, возможно развитие аутоиммунных и лимфопролиферативных заболеваний, также повышается восприимчивость к микробам.
Иммунная система в пожилом возрасте
Ослабление свойств иммунокомпетентных клеток проявляется нарушениями распознавания клеток, несущих изменённые Аг МНС и снижением специфичности иммунных реакций. В этот период возрастает риск развития аутоиммунных и иммунодефицитных состояний, а также злокачественных опухолей.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Особенности формирования иммунитета у детей
Естественная защита организма: что такое иммунная система, как она формируется у малышей, в результате чего появляется иммунитет, почему во время беременности важно принимать витамины и минералы, назначенные врачом, и как на формирование иммунитета влияют пребиотики.
Что такое иммунная система?
Иммунная система человека — это многоуровневая система защиты организма. Она эволюционировала миллионы лет, прежде чем стать эффективным щитом, который позволяет нам противостоять инфекциям.
Каждую минуту иммунная система распознает и пытается уничтожить (большей частью успешно) разнообразные антигены – бактерии, грибы, вирусы, токсины, и даже собственные неправильные клетки.
Антигенами называют любые вещества, которые организм воспринимает как чужеродные или опасные.
Следствием активности иммунной системы является не только уничтожение чужеродного агента, но и появление у человека иммунитета – устойчивости организма к инфекции на определенный период.
Из чего состоит иммунная система человека?
Иммунная система человека подразделяется на две подсистемы: врожденную, и приобретенную. Неспецифический врожденный иммунитет закладывается еще во время беременности. Это – первая линия защиты организма от вирусов и бактерий. Однако он недостаточно силен, чтобы уберечь ребенка от некоторых заболеваний.
Для защиты от них нам необходим специфический приобретенный иммунитет, который вырабатывается после встречи с возбудителями заболеваний или благодаря вакцинации. Частью приобретенного иммунитета считается также пассивный иммунитет, который малыш получает от мамы или при вакцинировании.
Врожденная иммунная система
Врожденный, или неспецифический иммунитет, борется с чужеродными микроорганизмами различными способами:
- с помощью различных веществ, таких как антимикробные пептиды - небольших белковых молекул с антибактериальной активностью
- с помощью фагоцитов – клеток, способных поглощать вирусы, бактерии, а также мертвые/поврежденные клетки
Приобретенный активный иммунитет
Приобретенный иммунитет по-другому называют специфическим. Его основное свойство – выработка специфических антител в ответ на проникновение бактерий, грибов, вирусов и пр., а также для нейтрализации токсинов и других чужеродных веществ.
В иммунную систему входят:
- тимус (вилочковая железа);
- костный мозг;
- селезенка;
- лимфатическая система (узелки, капиляры сосуды)
Формирование иммунной системы у детей
Иммунная система начинает формироваться еще до рождения и постоянно развивается на протяжении детства и юности.
Иммунитет плода
Предшественники иммунных клеток появляются на третьей неделе развития плода. Позднее они мигрируют в костный мозг, где остаются на всю жизнь. В дальнейшем из них образуются лимфоциты – основные клетки иммунной системы. Лимфоциты умеют вырабатывать антитела и напрямую уничтожать антигены.
Чуть позже – на шестой неделе - у плода развиваются лимфоидные органы: тимус, костный мозг, а чуть позже селезенка, лимфатические узлы, миндалины и иммунные клетки кишечника.
Пассивный иммунитет ребенка
Первое серьезное испытание для иммунной системы – рождение. В этот момент работают компоненты врожденного иммунитета и антитела, полученные ребенком от матери. Это отдельный вид иммунитета – иммунитет от матери к ребенку, или пассивный иммунитет.
Материнские антитела проникают в организм ребенка через плаценту и с грудным молоком. Они разрушаются и выводятся из организма малыша через несколько недель.
Новорожденный ребенок имеет все необходимое для работы иммунной системы, но работает она пока достаточно условно. В связи с этим выделяют несколько критических этапов формирования иммунитета у детей 2 , причем половина из них приходится на младенческий возраст.
Первый месяц жизни
Первый этап — первые 30 дней жизни. Собственная иммунная активность низкая, но организм ребенка неплохо защищен материнскими антителами. Некоторые лимфоциты начинают отвечать на стимуляцию антигенами, но ответ этот пока крайне слаб.
До полугода
Второй этап — 4-6 месяцев. Уровень материнских антител заметно снижается, они выводятся из организма, особенно если грудное вскармливание прекращается или составляет небольшую часть рациона малыша. Низкий уровень собственных антител недостаточен для полноценной защиты, и это делает малыша восприимчивым к ОРВИ. В этот период надо быть особенно внимательным к таким факторам как переохлаждение, контакты с людьми и пр.
Иммунитет ребенка после года
Третий этап длится до двух лет ребенка. Иммунная система вырабатывает уже достаточные количества антител, но местные защитные факторы еще остаются незрелыми. Это проявляется в высокой восприимчивости к бактериям, поэтому надо быть внимательным к ссадинам, порезам, и другим потенциальным источникам заражения.
Дальнейшее формирование иммунитета у детей
Иммунная система тесно взаимодействует с другими системами организма: с эндокринной, нервной, выделительной. Большая роль отведена кишечнику: в нем так много лимфоцитов, что условно его называют самым большим органом иммунной системы. Сбой в этих системах будет отражаться на иммунитете, поэтому важно своевременно обращаться к специалисту с любыми проблемами, которые беспокоят малыша
Иммунитет и питание
Питание беременной женщины
Залогом крепкой иммунной системы ребенка является правильное питание мамы во время беременности. Дефицит цинка 3 , витамина А 4 и ряда других микронутриентов во время вынашивания малыша может оказаться критичным для его иммунной системы, затормозить ее развитие. Кроме того, полноценное питание матери (кросс-линк на 1 статью) необходимо для выработки достаточного количества антител, которые она сможет передать ребенку. Так как антитела – это белки, в рационе беременной постоянно должны присутствовать аминокислоты, в том числе и незаменимые.
Грудное вскармливание
Грудное вскармливание – не менее важный фактор хорошего здоровья малыша. Во-первых, с молоком ребенок получает все необходимые питательные вещества – в нужном количестве и качестве. Во-вторых, как упоминалось выше, с молоком поступают материнские антитела – по сути единственная защита организма после рождения.
Пребиотики для иммунитета
После введения прикорма ребенок должен получать с едой достаточное количество витаминов, микро и макроэлементов для роста, развития и формирования иммунной системы. Важную роль в поддержании иммунитета играют пребиотики, которые мы также получаем с пищей.
Как и в питании при беременности, очень важно чтобы рацион был разнообразным. Включайте в рацион малыша разные виды каш, овощных и фруктовых пюре. Не забывайте о специальных детских молочных и кисломолочных продуктах, обогащенных пребиотиками: йогуртах, творожках и детских молочных смесях 3-й и 4-й ступени.
Читайте также:



