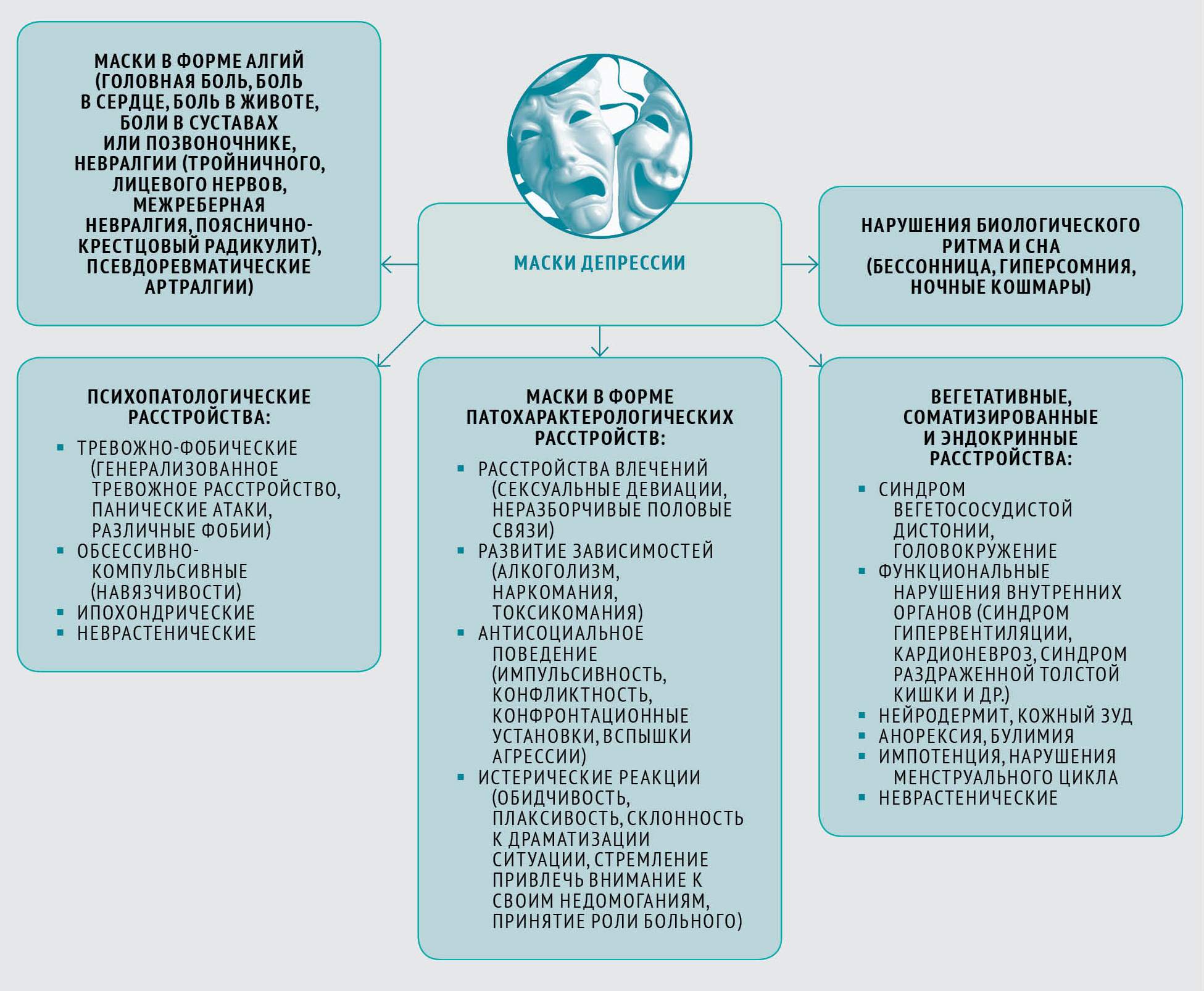
Основные лекарственные формы препаратов и способы их введения в организм больного реферат
Обновлено: 05.07.2024
Лекарственная форма – это придаваемое лекарственному средству удобное для применения состояние (порошок, раствор, мазь, таблетки), при котором достигается необходимый лечебный эффект. Изготовление лекарственных средств обычно сопровождается приданием им определенных геометрических форм. Например, таблетки имеют форму дисков, пилюли шариков, свечи – конуса и т.д. Причем, геометрическая форма подбирается таким образом, чтобы обеспечить максимальное действие лекарственного средства и удобство применения.
Сами лекарственные средства больным для лечебных целей не назначаются, они являются лишь исходным материалом для изготовления лекарственных препаратов.
Чтобы лекарство было легче принимать, и оно подействовало должным образом, ему придают определенный вид. При этом применяют различные добавки, позволяющие получить и сохранить форму, изменить неприятный вкус, увеличить (пролонгировать) время действия препарата, ускорить наступление его лечебного эффекта. Удобные для применения и рациональные с лечебной точки зрения таблетки, капсулы, растворы, свечи, мази, пластыри называют лекарственными формами. Лекарственных форм очень много, перечень основных из них можно найти в любом издании “РЛС-Энциклопедии лекарств” – например, в 10-м издании алфавитный перечень лекарственных форм представлен на страницах 24-28. Условно их разделяют на четыре группы: твердые, жидкие, мягкие и газообразные. К твердым лекарственным формам относят таблетки, капсулы, микрокапсулы, пеллеты, порошки, гранулы, драже, брикеты и прочие. В эту же группу входят и всевозможные сборы, составленные из нескольких видов лекарственного растительного сырья. В качестве примеров жидких лекарственных форм можно привести растворы, суспензии, сиропы, капли, эмульсии, настойки, экстракты, эликсиры. К мягким формам относятся мази, кремы, гели, линименты, пасты, суппозитории (свечи, пессарии и другие); газообразные – средства для ингаляционного наркоза, аэрозоли, спреи.
За последние 10-20 лет наука о лекарствах и их производство шагнули далеко вперед. Созданы новые эффективные лекарственные формы, позволяющие сократить частоту приемов, обеспечить равномерное и длительное высвобождение действующих веществ, уменьшить вероятность побочных эффектов. Использование таких форм облегчает применение лекарств и дает более ощутимый результат в лечении.
Например, при легочной патологии для того, чтобы подействовала принятая пациентом таблетка, она должна всосаться из желудочно-кишечного тракта, попасть в системный кровоток, пройти через печеночный барьер, на каждом этапе теряя какое-то количество вещества и в результате к легким попадет всего лишь 1% объема сердечного выброса (крови, которая выталкивается в артерии за одно сердечное сокращение) и, соответственно, активного вещества, растворенного в крови. В то же время, лекарственное вещество, введенное ингаляционно, гораздо в большей концентрации окажется в легких. Хотя некоторых потерь вещества и в этом случае избежать не удастся: часть его осядет на слизистой оболочке носа, глотки и гортани. Если же для введения лекарства воспользоваться небулайзером (от латинского nebula – туман, облачко) – медицинским устройством, превращающим жидкое вещество в аэрозоль, то полученные частицы, размером 0,5-5 мкм, достигнут “самых укромных уголков” легких, не оседая в гортани и трахее. Такой способ введения позволит вводить меньшую дозу препарата и снизит риск развития побочных эффектов, что особенно важно при лечении антибиотиками или глюкокортикоидами.
Наиболее перспективны в области современной фармакотерапии терапевтические системы с направленной доставкой лекарственных веществ к органам, тканям или клеткам. Направленная доставка позволяет значительно снизить токсичность лекарственных веществ и экономно их расходовать. Около 90% лекарственных веществ, применяемых в настоящее время, не достигает цели, что свидетельствует об актуальности данного направления в фармацевтической технологии.
Терапевтические системы с направленной доставкой лекарственных веществ принято подразделять на три группы:
· носители лекарственных веществ первого поколения (микрокапсулы, микросферы) предназначены для внутрисосудистого введения вблизи определенного органа или ткани;
· носители лекарственных веществ второго поколения (нанокап-сулы, липосомы) размером менее 1 мкм объединяются в одну группу под названием коллоидных носителей. Они распределяются преимущественно в селезенке и печени — тканях, богатых клет-
· коми ретикуло-эндотелиальной системы. Разработаны методы получения нанокапсул с фенобарбиталом, диазепамом, преднизо-лоном, инсулином, простагландинами; наносфер с цитостатика-ми, кортикостероидами; изучаются липосомы для доставки ферментов, хелатирующих и химиотерапевтических, противовоспалительных, противовирусных и белковой природы (инсулина) веществ;
· носители лекарственных веществ третьего поколения (антитела, гликопротеиды) открывают новые возможности обеспечения высокого уровня избирательного действия и направленной их доставки.

Для транспорта и локальной доставки лекарственных веществ к органу-мишени могут быть использованы магнитоуправляемые системы. Создавая в органе депо лекарственного вещества, они могут пролонгировать его действие.
Трансдермальные терапевтические системы
Трансдермальные терапевтические системы представляют собой альтернативный способ назначения тех лекарств, которые не могут быть введены иначе, или их традиционный пероральный путь назначения является менее эффективным. Кожа обладает превосходным барьерным свойством, что ограничивает типы молекул, которые могут быть через нее введены. Тем не менее, для лекарств, обладающих этими свойствами, способ трансдермальной доставки препарата обеспечивает непрерывное дозирование на протяжении продолжительного периода времени. Физические и химические свойства трансдермалъных систем доставки позволяют назначать лекарства с большими размерами молекул, такие как протеины и другие биотехнологические продукты, которые на сегодняшний день могут вводиться в организм только с помощью болезненных и неудобных инъекций.
Процесс трансдермальной доставки лекарств
Кожа защищает тело от неблагоприятного внешнего воздействия. Это обеспечивается за счет труднопреодолимого барьера, который удерживает чужеродные молекулы от проникновения в организм. Также кожа является вместилищем для тканей и органов, регулирует температуру тела и первичную сенсорную чувствительность. Крайний слой кожи (роговой слой - stratum corneum) — основной компонент барьера для проникающих веществ. На рис. 1 представлена гистологическая структура кожи.
Рисунок 1. Структура кожи
Огромное количество фармацевтических продуктов наносится на кожу.
Такие препараты называют топическими, или дерматологическими, средствами. Несмотря на это, молекулы с соответствующими физико-химическими свойствами могут в небольшом количестве проникать через роговой слой, вызывая системный эффект. Эти продукты могут быть использованы в трансдермалъных системах доставки лекарств, или трансдермальных терапевтических системах.
Трансдермальные терапевтические системы (ТТС) обеспечивают альтернативный способ назначения препаратов, которые не могут быть введены иначе, или их традиционный пероральный путь введения менее эффективен из-за их нестабильности в ЖКТ, узкого терапевтического коридора или короткого периода полувыведения. В ТТС лекарственная молекула диффундирует из медикамента в поверхность кожи, затем препарат проходит сквозь роговой слой и достигает эпидермиса, а потом и дермы, где васкулярная сеть переносит его молекулы к органам.
Преимущества ТГС
Трансдермальная доставка лекарств имеет несколько преимуществ:
• В сравнении с пероральным назначением возможность обеспечить более быстрое действие лекарств.
• Возможность избежать проблем, связанных с пероральным приемом: инактивация или снижение активности лекарства в результате первого пассажа и желудочного метаболизма, а также связанные с этим неблагоприятные реакции.
• Возможность немедленного прекращения лечения при развитии неблагоприятных реакций.
• Обеспечение постоянной концентрации препарата в крови, без колебаний концентрации и связанных с этим неблагоприятных реакций.
• Снижение частоты назначения за счет доставки необходимой дозы препарата в более продолжительный период времени.
• Улучшение комплаентности пациентов (легкий способ применения препарата).
• Уменьшение необходимой дозы препарата, так как снижаются потери препарата, связанные с метаболизмом.
Ограничения в применении ТГС
Трансдермальная доставка лекарств имеет несколько ограничений:
• Возможно раздражение или контактная сенсибилизация кожи, причиной которых является неблагоприятное взаимодействие активных или неактивных компонентов системы с кожей.
• Необходимо больше времени для начала действия лекарств по сравнению с инъекционными формами.
• Только небольшой процент лекарства может проникнуть в кожу из пластыря. Это означает, что лишнее количество лекарства должно быть изготовлено и введено в систему, что приводит к увеличению стоимости системы.
• Трансдермальная система доставки препаратов может быть использована только для достаточно сильнодействующих лекарств, требующих небольших доз, и для веществ, обладающих определенными физико-химическими свойствами, для проникновения в кожу в терапевтически эффективном количестве.
трансдермальный доставка лекарство фармакотерапия
Отбор молекул лекарств для трансдермальной доставки
Несколько факторов определяют, какое из лекарственных средств пригодно для ТТС. Допуская, что лекарство является достаточно мощным и отвечает требованиям дозирования, исследователи изучают его физико-химические свойства для определения возможности проникновения лекарства через кожу в терапевтически эффективном количестве, медицинскую необходимость, возможность технологического осуществления и практического применения.
Физико-химические свойства лекарства стоят на первом месте, т.к. молекула препарата должна пройти через несколько слоев кожи, каждый из которых имеет свои отличительные особенности. Для эффективной трансдермальной доставки требуется молекула лекарства, которая обладает сродством и к гидрофобному роговому слою, и к гидрофильной дерме. Молекула лекарства должна быть нейтральной, так как позитивный или негативный заряд молекулы может затормозить ее продвижение через гидрофобную среду. К тому же она должна обладать достаточной растворимостью в гидрофобной и гидрофильной среде. Наконец, лекарственная молекула должна быть небольшой (молекулярный вес не должен превышать 500 Дальтон), для того чтобы обеспечить необходимую скорость ее продвижения.
Модели ТТС
Самая простая форма ТТС состоит из следующих компонентов:
• Основная мембрана, предотвращающая высвобождение лекарства в окружающую среду и попадание влаги из вне.
• Лекарственный резервуар для растворения, хранения и высвобождения препарата.
• Мембрана, обеспечивающая оптимальную скорость высвобождения лекарства.
• Клей, склеивающийся при надавливании, используемый для удержания системы в адекватном контакте с кожей.

• Защитная пленка для хранения системы.
Рис. 2. Трансдермальные терапевтические системы
В ранних моделях ТТС каждая функция обеспечивалась отдельно одним из компонентов (рис. 2). Эти системы, известные как "равиолли" (raviolli systems), изготавливаются путем введения раствора или геля с лекарством в пространство между основной мембраной и резервуаром с лекарством, затем термоспособом их сваривают с мембраной, контролирующей уровень высвобождения лекарства, по периметру покрывают клеем, склеивающимся при надавливании, и защитной пленкой. Процесс изготовления неудобен, а сам пластырь довольно громоздкий.
В новых ТТС, так называемых матриксных системах (matrix systems), клей, склеивающий при надавливании, выполняет различные функции: прилипание, хранение, высвобождение лекарства и контроль за уровнем высвобождения препарата (см. рис. 2). Процесс изготовления матриксной системы сравнительно прост, а пластырь очень тонкий. Однако иногда сложно найти клей, который на протяжении времени действия ТТС может растворить лекарство и высвободить его без кристаллизации или фазы сепарации. Более того, растворение и высвобождение препарата могут снизить силу склеивания и сцепления с кожей. ТТС являются популярными во всем мире.
Заключение
Несмотря на тесную физико-химическую взаимозависимость, трасндермальная доставка лекарственного средства имеет большие перспективы как альтернатива перорального и внутривенного назначения. Возможность управляемо ввести определенное количество лекарственного средства в течение продолжительного периода времени сделает привлекательными ТТС для пациентов, страдающих от хронических состояний, особенно для терапии хронических болей у инкурабельных онкологических больных, а также для лечения астмы. Кроме того, эти системы могут использоваться для гормонозаместительной терапии и контрацепции. В силу того, что трасндермальная доставка является простой в назначении, этот подход будет особенно привлекательным для пожилых пациентов, где комплаентность является одной из важных проблем.
Спейсер — в модулированно-легированной гетероструктуре нелегированный слой полупроводника с большой шириной запрещённой зоны, разделяющий двумерный электронный (дырочный) газ и легированный слой с донорами (акцепторами).
Спейсер представляет собой камеру, которая сделана из пластика или металла, с ингалятор. Бывают спейсеры разнообразной формы и размеров. Спейсер с клапаном для аэрозоля облегчает поступление лекарственного средства из дозированного аэрозольного ингалятора, и предназначен для больных, которые не могут самостоятельно пользоваться ингалятором.
Спейсер- это вспомогательный прибор к аэрозольному ингалятору в виде трубки. Благодаря спейсеру лекарственное средство лучше проникает в дыхательные пути. На спейсере есть два отверстия, одно - для ингалятора, а через другое отверстие аэрозоль с медикаментами попадает в ротовую полость, после чего в дыхательные пути.
Спейсеру необходим для того, чтобы как можно больше препаратов попали в дыхательные пути. Если использовать обыкновенный аэрозольный ингалятор, скорость струи которого так велика, то много лекарственного остается в ротовой полости и не попадает в дыхательные пути.
С помощью спейсера ингаляция аэрозоля проводится более качественно, другими словами спейсер не допускает, чтобы лекарство оставалось во рту больного. Спейсер работает так, что нет необходимости синхронизировать начало вдоха и нажатие на ингалятор.
Главным образом, спейсеры отличаются друг от друга размерами и формой. Очень много спейсеров, которые продаются с ингаляторам уступают по размерам устройствам, реализуемые исключительно в аптечных пунктах или специализированных магазинах.
Некоторые спейсеров оснащены съемными частями, кстати, их легче мыть. Существуют спейсеры, которые оборудованы звуковыми контролерами скорости дыхания, которые при чрезмерно быстром вдохе издают звуковой сигнал.
В настоящее время заболевания органов дыхания являются одними из самых распространенных в мире. Врачи многих стран работают над этой проблемой, создавая все новые медицинские препараты.
Очень часто в дополнение к медикаментозному лечению, а иногда и взамен его, врач назначает провести курс ингаляций. В целях повышения эффективности лечения можно использовать специальные приборы для ингаляций - небулайзеры.
Небулайзеры - это приборы для доставки лекарственных веществ в органы дыхания. Само слово происходит от латинского "nebula" - туман и впервые было использовано в 1872 году для названия устройства, в котором жидкость преобразовывалась в мелкий аэрозоль для ингаляций. А в 1938 году появился первый ручной баллонный ингалятор, напоминающий парфюмерный распылитель. До недавнего времени небулайзеры были достаточно дорогими и их приобретали в основном стационары, сейчас они стали более доступными и каждый может позволить себе иметь его в домашней аптечке.
Ингаляции имеют преимущества перед другими способами доставки лекарственных препаратов: прежде всего - это возможность непосредственного и быстрого воздействия на зону воспаления в слизистых оболочках. А во-вторых, в отличие от приема лекарств внутрь, нередко вызывающих аллергические, токсические, метаболические и другие расстройства, лекарственные аэрозоли действуют преимущественно местно, что позволяет повысить его эффективность и уменьшить вероятность осложнений . И в третьих, любое вещество, введенное таким образом , всасывается быстрее, чем через желудок, при этом желудок не страдает от приема лекарства.
Какие же болезни можно лечить при помощи ингаляций? В первую очередь - это острые респираторные заболевания, сопровождающиеся такими симптомами, как кашель, сухость, першение или боли в горле, выделением мокроты, насморк. Другая группа заболеваний, при которых ингаляции просто незаменимы - хронические воспалительные процессы дыхательных путей, такие как хронический бронхит, бронхиальная астма, хронический фарингит.
Заправлять небулайзеры можно бронхолитиками, гормонами, муколтическими средствами, антибиотиками, физиологическим раствором и даже минеральной водой без газа - хорошее средство при любых простудных заболеваниях.
В среднем курс лечения составляет 10 дней , а время ингаляции до 5 минут. Хороши они еще и тем, что генерируют струю не горячего воздуха, а комнатной температуры. Маленького ребенка трудно заставить дышать горячим воздухом, а здесь проблем не возникает. Опять же при повышенной температуре тела нельзя использовать (больше 37.5 C) горячую ингаляцию, а эту можно.
Небулайзеры бывают ультразвуковые и компрессорные. Каждый имеет свои определенные достоинства, какой выбрать - это уже ваше решение.
В ультразвуковых ингаляторах можно использовать водные растворы эфирных масел - за счет этого его можно применять для ароматерапии, увлажнения воздуха в помещении. Так как ингалятор создает целое аэрозольное облако, то маленькому ребенку необязательно держать мундштук во рту, достаточно поставить прибор у кроватки и проводить лечение даже во сне, но конечно при этом действие лекарства несколько снижается.
Компрессорные ингаляторы более шумные в работе и намного тяжеловеснее, чем ультразвуковые. Но их достоинством является то, что они могут распылять практически все лекарственные вещества, применяемые для ингаляций, а в других этот список более ограничен.
Лекарственные средства могут быть введены в организм различным путем в зависимости от их свойств и цели терапии. Путь введения в значительной степени определяет скорость наступления длительность и силу действия лекарств, спектр и выраженность побочных эффектов.
Различают энтеральные (через желудочно-кишечный тракт) и парентеральные (минуя желудочно-кишечный тракт) пути введения лекарств. Энтеральные: через рот (орально), под язык (сублингвально) и через прямую кишку (ректально).
Введение лекарств через рот - наиболее удобный и естественный для больного путь. Всасывание лекарств, принятых через рот, происходит преимущественно путем простой диффузии неионизированных молекул в тонкой кишке, реже - в желудке. При этом до поступления в общий кровоток лекарства проходят два активных в биохимическом отношении барьера - кишечник и печень, где на них воздействуют соляная кислота, пищеварительные (гидролитические) и печеночные (микросомальные) ферменты, и где большинство лекарств разрушаются (биотрансформируются). Скорость и полнота всасывания лекарств из желудочно-кишечного тракта зависит от времени приема пищи, ее состава и количества. Так, натощак кислотность меньше, и это улучшает всасывание алкалоидов и слабых оснований, в то время как слабые кислоты усваиваются лучше после еды. Лекарства, принятые после еды, могут взаимодействовать с компонентами пищи, что влияет на их всасывание. Например, кальция хлорид, принятый после еды, может образовывать с жирными кислотами нерастворимые кальциевые соли, ограничивающие возможность всасывания его в кровь.
Прием натощак влияет и на проявление побочного эффекта. Например, никотиновая кислота может вызвать ангионевротический синдром, антибиотиков линкомицина и фузидина-натрия - осложнения со стороны желудочно-кишечного тракта и т.д. При оральном пути введения побочное действие лекарств нередко проявляется в полости рта (аллергические стоматиты и гингивиты, раздражение слизистой оболочки языка - "пенициллиновый глоссит", "тетрациклиновые язвы языка" и т.д.). Иногда этот путь введения невозможен из-за состояния пациента (заболевания желудочно- кишечного тракта, бессознательное состояние больного, нарушение акта глотания и т.д.). Некоторые лекарства при введении внутрь разрушаются в кислой среде желудка (пенициллины, инсулины). Масляные растворы (например, препараты жирорастворимых витаминов) всасываются только после эмульгирования, что требует жирных и желчных кислот. Поэтому при заболеваниях печени и желчного пузыря введение их внутрь малоэффективно.
Быстрое всасывание лекарств из подъязычной области (при сублингвальном введении) обеспечивается богатой васкуляризацией слизистой оболочки полости рта. При таком способе введения лекарственный препарат не разрушается желудочным соком и ферментами печени, действие наступает быстро (через 2-3 мин). Это позволяет вводить сублингвально некоторые препараты неотложной, ургентной помощи (нитроглицерин - при болях в сердце; клофелин - при гипертонических кризах и др.) или лекарства, разрушающиеся в желудке (некоторые гормональные препараты). Иногда для быстрого всасывания препараты применяют за щеку (буккально) или на десну в виде пленок (тринитролонг).
Ректальный путь введения используют реже (слизи, суппозитории): при заболеваниях желудочно-кишечного тракта, при бессознательном состоянии больного. Всасывание из прямой кишки происходит быстрее, чем при введении внутрь. Около 1/3 лекарственного препарата поступает в общий кровоток, минуя печень, поскольку нижняя геморроидальная вена впадает в систему нижней полой вены, а не в портальную. Скорость и сила действия при этом способе введения выше, чем при введении через рот.
Парентеральные пути введения: на кожу и слизистые оболочки, инъекции, ингаляции.
При наружном применении (смазывание, ванночки, полоскания) лекарственный препарат образует комплекс с биосубстратом на месте введения - местное действие (противовоспалительное, анестезирующее, антисептическое и т.д.), в отличие от резорбтивного, развивающегося после всасывания.
Инъекционно вводят лекарственные вещества, которые не всасываются или разрушаются в желудочно-кишечном тракте. Этот путь введения используется также в экстренных случаях для оказания неотложной помощи. При подкожном введении лекарство всасывается через капилляры и попадает в общий кровоток. Эффект развивается через 10-15 мин, величина его больше, а длительность меньше, чем при введении через рот.
Еще более быстрое всасывание и, следовательно, эффект имеет место при внутримышечном введении. Эти инъекции менее болезненны, чем подкожные.
При внутривенном введении лекарство сразу попадает в кровь (всасывание как составляющая фармакокинетики отсутствует). При этом эндотелий контактирует с высокой концентрацией препарата. Во избежание токсических проявлений сильнодействующие препараты разводят изотоническим раствором или раствором глюкозы и вводят, как правило, медленно. Внутривенные инъекции часто используются в неотложной помощи. Если внутривенно лекарство ввести не удается (например, у обожженных), для получения быстрого эффекта его можно ввести в толщу языка или в дно полости рта.
Для создания высокой концентрации (например, цитостатиков, антибиотиков) в определенном органе, препарат вводят в приводящие артерии. Эффект будет выше, чем при внутривенном введении, а побочное действие меньше. При менингитах и для спинномозговой анестезии используется субарахноидальное введение лекарств. При остановке сердца адреналин вводят внутрисердечно. Иногда лекарства вводят в лимфатические сосуды.
Ингаляцию лекарств (бронхолитики, противоаллергические средства и т.д.) используют для воздействия на бронхи (местное действие), а также для получения быстрого (сопоставимого с внутривенным введением) и сильного резорбтивного эффекта, поскольку в легочных альвеолах имеется большое количество капилляров, и здесь происходит интенсивное всасывание лекарств. Этим путем можно вводить летучие жидкости, газы, а также жидкие и твердые вещества в виде аэрозолей.
Интересно, что некоторые лекарственные формы, включенные в Государственный реестр лекарственных средств РФ, отсутствуют в зарубежных фармакопеях.
Это горчичники, медицинские газы, бальзамы, эликсиры, карандаши, медицинские масла, лаки. С другой стороны, некоторые лекарственные формы, описанные в зарубежных фармакопеях, отсутствуют в Государственном реестре РФ. Например, нет в нем таких форм, как полоскания, промывания, смеси, лимонад. Есть популярные лекарственные формы, описание для которых дано во всех ведущих фармакопеях, — например, мази, таблетки, аэрозоли, спреи, сиропы, капсулы и другие (И. В. Сакаева, А. Н. Васильев, Н. Д. Бунятян, Е. И. Саканян, Л. А. Колганов., 2012).
Лекарственная форма — одна из важнейших характеристик препарата, ведь именно от лекарственной формы главным образом зависит его биологическая доступность. Какое влияние оказывает лекарственная форма на эффективность препарата? В первую очередь правильно выбранная лекарственная форма обеспечивает максимальную выраженность терапевтического эффекта. Кроме того, она минимизирует побочное действие лекарственного средства и, в зависимости от своих свойств, обеспечивает ускорение или пролонгирование фармакологического действия, улучшает органолептические характеристики препарата.
- Аэрозоли и спреи
- Бальзамы
- Газы медицинские
- Глазные лекарственные формы
- Горчичники
- Гранулы
- Губки
- Драже
- Жидкости
- Имплантаты
- Капли
- Капсулы (в т. ч. пеллеты)
- Карандаши
- Концентраты
- Лаки
- Лекарственные формы для ингаляций
- Лекарственные формы для парентерального применения
- Лиофилизаты
- Мази, гели, кремы, линименты, пасты
- Масла медицинские
- Настойки
- Пастилки
- Пены медицинские
- Пилюли
- Пластыри (в т. ч. клеи)
- Пленки
- Порошки
- Припарки
- Растворы
- Резинки жевательные
- Сиропы
- Суппозитории (в т. ч. палочки)
- Суспензии
- Таблетки
- Тампоны
- Терапевтические системы
- Трансдермальные пластыри
- Шампуни
- Экстракты
- Эликсиры
- Эмульсии
Лекарственные формы отличаются по агрегатному состоянию, способу применения и методу дозирования, а также по способу введения в организм. Виды лекарственных форм не исчерпывается перечнем из 41 пункта, ведь внутри каждой формы есть множество разновидностей. В рамках одной лекарственной формы могут выделяться препараты, различающиеся по пути введения, скорости высвобождения действующего вещества и так далее. К каждой лекарственной форме и каждой разновидности внутри одной лекарственной формы предъявляются различные требования. Скажем, гранулы оценивают по их растворимости, глазные лекарственные формы — по стерильности и отсутствию механических включений.
Одна из самых распространенных лекарственных форм — таблетка. Эта лекарственная форма отличается особенно большим количеством разновидностей. Например, только таблеток с модифицированным высвобождением можно выделить несколько видов. Это таблетки с пролонгированным, пульсирующим, отсроченным, ускоренным высвобождением. Другой пример — таблетки для применения в полости рта, их можно разделить на подъязычные, защечные и таблетки для рассасывания. Несмотря на некоторые недостатки, в частности, более медленное действие в отличие от некоторых других лекарственных форм, возможное раздражение желудочно-кишечного тракта и другие, таблетки остаются одной из самых часто применяемых лекарственных форм благодаря своим достоинствам. Это в первую очередь удобство применения, хранения и дозирования. Также это возможность пролонгированного действия или даже последовательного всасывания отдельных лекарственных веществ из таблетки сложного состава (многослойной таблетки) (Ковалева Е. Л, 2012).
Интересно и многообразие мягких лекарственных форм — мазей, среди которых выделяют: собственно мази — состоящие из основы и равномерно распределенных в них действующих веществ; кремы — мягкие мази на эмульсионной основе; гели — мази на основе гелеобразователя; пасты — мази, содержащие более 25 % порошкообразных веществ; линименты — жидкие мази.
Любая модификация той или иной лекарственной формы оказывает существенное влияние на ее свойства. Скажем, аэрозоли и спреи, несмотря на значительное сходство в свойствах, всё же имеют существенные различия. В частности, аэрозоли, в отличие от спреев, позволяют при ингаляции создать в бронхах с избыточным содержанием слизи высокую концентрацию лекарственного средства, которую не удается достичь, например, при внутривенном введении средства. Однако аэрозоли имеют и недостатки, например, некоторые пропелленты, используемые в аэрозолях, могут оказывать токсическое действие, поскольку при вдыхании пропеллент не успевает испариться и попадает в легкие вместе с лекарством.
Новые лекарственные формы появляются очень редко. Каждая новая форма — это определенный прогресс в области фармакотерапии. Иногда адекватная терапевтическим задачам лекарственная форма сопоставима с инновацией. Например, принципиальное значение имеет, принимает ли пациент обычную таблетку или таблетку с пролонгированным действием, которая имеет матричную структуру и работает как специальная машина, постоянно поставляющая определенную дозу препарата в кровь. Таблетки с пролонгированным действием поддерживают определенный уровень концентрации препарата в крови и позволяют избежать пиков и спадов концентрации, которые бывают при приеме обычной таблетки. Такие свойства таблеток с пролонгированным действием имеют огромное значение в терапии некоторых заболеваний.
Лекарственная форма определяет фармакокинетику препарата, его распределение в организме, и в определенной степени эффективность лекарства. Широкий выбор лекарственных форм дает врачу и пациенту возможность более эффективной фармакотерапии. Специалист может подобрать препарат, который больше подходит для данного пациента с его особенностями течения заболевания, сопутствующими заболеваниями. Если пациент страдает хронической болезнью и вынужден принимать препарат постоянно, для него очень важно, чтобы лекарственная форма была удобной. Одно дело необходимость делать инъекции, и другое — прием таблеток. Например, для лечения рассеянного склероза не так давно впервые появились таблетированные препараты, до этого все лекарственные средства были инъекционными. Пожизненно делать инъекции очень тяжело, пациенты устают от этого, что приводит к снижению комплаентности, а соответственно, — и эффективности терапии.
Уже долгие годы ученые бьются над созданием таблетированного инсулина, чтобы избавить больных сахарным диабетом от необходимости делать инъекции. Когда лекарственная форма в виде таблетки будет получена, это повысит качество жизни пациента, принципиально изменит ее, пациенты больше не будут привязаны к инъекциям. Так что борьба за улучшение качества жизни пациентов идет не только на уровне открытия новых лекарств, но и на уровне получения более эффективных лекарственных форм для существующих препаратов.
При отпуске лекарственных препаратов сотрудник аптеки информирует покупателя о правилах приема лекарственного препарата: режиме приема, разовой и суточной дозе, способе приема (с учетом приема пищи и пр.), правилах хранения и др.; обращает внимание покупателя на необходимость внимательно ознакомиться с информацией о лекарственном препарате. Ответы сотрудника должны быть профессиональными, грамотными, с соблюдением требований этики.

Разнообразие лекарственных форм делает работу специалиста аптеки более сложной. В частности, это связано с тем, что биодоступность препарата в разных лекарственных формах различается, и, консультируя пациента, фармацевтический работник должен это учитывать.
Наиболее высока биодоступность препарата — 100 % — при внутримышечном введении его в виде раствора. Другие плюсы этой лекарственной формы — быстрое достижение максимальной концентрации препарата, высокая точность дозирования. Но есть и минусы: для введения препарата нужен специалист, так как неквалифицированный человек при выполнении инъекции может повредить сосудисто-нервные пучки.
Есть свои плюсы и минусы и у других лекарственных форм. Например, при применении мелоксикама в виде ректальных суппозиториев лекарственное вещество проходит через венозную и лимфатическую системы малого таза и поступает в систему кровообращения, минуя печень и пищеварительную систему. Всё это обеспечивает высокую биодоступность — до 80–90 % — и, соответственно, высокий фармакологический эффект. Другие плюсы — снижение частоты побочных действий и аллергических реакций на препарат. Минусы — неустойчивость при хранении и неудобство применения. Таблетки мелоксикама имеют почти такую же биодоступность, как и суппозитории (около 80 %), но также обладают своими особенностями как лекарственная форма. В частности, они удобны в применении, обеспечивают точность дозирования. Однако таблетки начинают действовать медленнее, чем суппозитории, поскольку должны сначала рассосаться, кроме того, они раздражают слизистую оболочку пищеварительного тракта. Существует также крем мелоксикам, его биодоступность низкая, всего около 10 %, но тем не менее она обеспечивает местное действие и позволяет использовать крем как дополнение к другим лекарственным формам.
По правилам аптечный работник должен рассказать пациенту о правилах приема препарата, режиме и способе приема, правилах хранения. Можно отметить типичные ошибки, которые допускают пациенты при приеме лекарственных средств. Именно от этих ошибок стоит предостеречь пациентов в первую очередь.
Во-первых, одну из самых частых ошибок пациенты допускают, разламывая таблетки или капсулы, на которых отсутствует разделительная риска. Во-вторых, порой они принимают внутрь лекарственные формы, не предназначенные для этого. Например, взрослые иногда выпивают лекарство из ампул для внутривенного введения, а дети глотают свечи, предназначенные для ректального введения. В-третьих, из‑за невнимательности или недостатка компетенции пациенты могут вводить растворы для подкожного введения внутримышечно или внутривенно, и наоборот. Также часто пациенты с заболеваниями желудочно-кишечного тракта (язвами, эрозиями) не учитывают, что им не рекомендованы таблетки без специальной защитной оболочки, и тем самым наносят вред здоровью. Конечно, уберечь пациентов от всех возможных ошибок сложно, однако в силах фармацевтического работника с помощью грамотной консультации предотвратить наиболее критические ошибки и обеспечить правильный прием препарата.
Можно предполагать, что в будущем для существующих препаратов будут разработаны дополнительные лекарственные формы. Например, сегодня достаточно популярны аэрозольные лекарственные формы, которые обеспечивают хорошую биодоступность препаратов. Однако производить эту лекарственную форму непросто, поскольку сложно добиться однородности дозирования, и разработка каждого нового аэрозоля требует значительных усилий и времени. Вдобавок сегодня на рынке есть ощутимый дефицит специальных лекарственных форм для детей и пожилых людей. Но можно надеяться, что в будущем таких форм станет больше. Не исключено также, что на фармацевтическом рынке когда‑нибудь появятся совсем новые, пока неизвестные лекарственные формы.
Статья написана по материалам:
1. Государственная фармакопея Российской Федерации, XII издание, Часть 1. — Научный центр экспертизы средств медицинского применения, 20 08
Часть 2. Парентеральный путь введения ЛС
К парентеральным путям введения относятся инъекционные пути в сосудистое русло (артерию, вену), под кожу, в мышцу и т.п., а также вводимые в различные полости организма, вдыхаемые ингаляционно или наносимые на кожу.
Преферанская Нина Германовна
Доцент кафедры фармакологии фармфакультета Первого МГМУ им. И.М. Сеченова, к.фарм.н.
Инъекционный способ введения обеспечивает быстроту действия, максимальную биодоступность ЛВ и не зависит от состояния больного. Наиболее часто его используют в стационарных условиях. Лекарства вводят с помощью шприцев, одноразовых систем для инфузий, специализированных шприц-ампул, шприц-тюбиков или с помощью безыгольных инъекторов. Инъекции могут быть: подкожные (п/к), внутримышечные (в/м), внутривенные (в/в), внутриартериальные (в/а), спинномозговые, эндолюмбальные и др. Самым быстрым по скорости наступления эффекта является внутривенный способ введения. Поэтому его часто используют в практике неотложных состояний, в случаях, когда невозможно ввести лекарство другим способом. Внутривенно можно вводить только стерильные, прозрачные растворы. В некоторых случаях допускается небольшое содержание спирта или пропиленгликоля. Недопустимо введение в вену масляных растворов, взвесей и растворов с пузырьками воздуха. Иногда прибегают к длительному внутривенному введению ЛС малыми порциями капельно, инстилляционно (от лат. instillatio – вкапывание), что обеспечивает постоянную его концентрацию в крови. Основным средством доставки ЛВ к органам и тканям, пораженным патологическим процессом, является кровь. Поэтому в последнее время распространение получило внутриартериальное введение ЛС. Таким путем вводят некоторые противомикробные и противоопухолевые средства, т.к. лекарство попадает непосредственно в артерию, кровоснабжающую данный орган.
Значительно чаще применяются подкожный и внутримышечный способы введения ЛС, которые обеспечивают сравнительно точную дозировку и быстрое поступление лекарственного вещества в общий кровоток. В подкожную жировую клетчатку вводят обычно водные или масляные растворы, а внутримышечно можно вводить растворы и взвеси. Подкожно и внутримышечно не рекомендуется вводить лекарство, вызывающее некроз или раздражение тканей. Следует отметить, что мышечная ткань менее чувствительна к раздражающим агентам, чем подкожная клетчатка. Внутримышечно иногда вводят взвеси труднорастворимых и медленно рассасывающихся действующих веществ с целью обеспечения длительного (пролонгированного) действия. Например, Бициллин-3 (комбинированный препарат солей бензилпенициллина) после внутримышечного введения рассасывается в течение 1 или 4 нед.
Больной, как правило, не в состоянии самостоятельно сделать себе инъекцию, и поэтому введение лекарств инъекционным способом требует специально обученного медицинского персонала. При неквалифицированном парентеральном введении могут возникать различные осложнения: тромбоз вен, эмболия, гематомы, некроз тканей, болевой синдром. Возможен перенос инфекции в группах риска (у больных сифилисом, ВИЧ-инфекцией, гепатитом и др.) и при нарушении герметичности упаковки одноразового шприца.
Очень важным является ингаляционный способ введения лекарств (лат. inhalare – вдыхать). Этим путем можно вводить газы, пары летучих веществ, аэрозоли, мелкодисперсные порошки. Стенки легочных альвеол имеют очень густую сеть кровеносных капилляров и в своей совокупности представляют большую поверхность (~90 м2), поэтому всасывание действующих веществ через легкие происходит очень быстро. При ингаляционном введении лекарственных средств нужно помнить, что только газы, пары и аэрозоли с мелкими частицами доходят свободно до альвеол. Крупные частицы аэрозоля оседают в трахее и бронхах на пути к альвеолам. Ингаляционный способ введения позволяет создать высокую концентрацию лекарственного вещества на месте введения, что наиболее удобно для лечения бронхолегочных заболеваний и купирования приступов, например, при бронхиальной астме. Особое значение имеет размер частичек действующего вещества, степень дисперсности (лат. disperses – рассыпанный, степень раздробленности вещества на частицы). Частицы размером 20 мкм проникают в терминальные бронхиолы, размером 6 мкм – в респираторные бронхиолы, 2 мкм – в предальвеолярный жом и менее 1 мкм – в альвеолы. Очень сильно измельченное ЛВ, проникая в альвеолы, может повредить структуру мембраны и нарушить дыхательную функцию. Для ингаляционного введения применяются специальные системы доставки: ингалятор для введения сухого порошкообразного вещества, аэрозольный ингалятор дозированный, турбухалеры, различной конструкции небулайзеры, спейсеры и т.п. Преимуществом ингаляционного способа введения является легкость регулирования поступления определенной концентрации вещества в кровь и управляемость этим процессом. Ингаляционным способом вводят и некоторые общие анестетики (средства ингаляционного наркоза), которые через специальные наркозные аппараты создает и поддерживает во вдыхаемом воздухе необходимую концентрацию наркотического вещества. Современные средства для наркоза (общего обезболивания) вводят вместе с кислородной смесью, наркоз хорошо управляем и препараты обладают высокой скоростью выхода больного из наркоза.
ЛС можно вводить трансдермально (гр. derma – кожа) через кожу. Накожно наносят путем втирания в кожу специальных мазей, линиментов, паст или путем прикрепления пластырей. Иногда ионизированные ЛВ вводят с помощью электрофореза или ионофореза, прохождение которых через кожу происходит под воздействием слабого электрического поля. В некоторых случаях лекарства имплантируют в таблетках под кожу через разрез в ней. Лекарственные препараты в таких случаях рассасываются очень медленно, в течение 3–5 месяцев, а иногда эти сроки увеличиваются на несколько лет. Таким путем вводят, например, гормональные препараты при недостатке в организме гормонов или с целью контрацепции, а также средства для лечения алкоголизма и наркомании. В последнее время широкое распространение получили трансдермальные терапевтические системы (ТТС). С их помощью удается длительно поддерживать постоянную концентрацию действующего вещества в плазме крови. Например, к таким лекарственным средствам относят Депонит, Нитро-дур, Дюрогезик, Никотинелл, Транстек и др.
Все пути введения имеют определенные преимущества и недостатки, знание которых позволяет при различной патологии выбрать правильный путь введения лекарства для достижения необходимого терапевтического эффекта.
Читайте также:

