Мобильные технологии в медицине реферат
Обновлено: 08.07.2024
Современный период развития общества характеризуется сильным влиянием на него компьютерных технологий, которые проникают во все сферы человеческой деятельности, обеспечивают распространение информационных потоков в обществе, образуя глобальное информационное пространство. Они очень быстро превратились в жизненно важный стимул развития не только мировой экономики, но и других сфер человеческой деятельности. Трудно найти сферу, в которой сейчас не используются информационные технологии. Лидирующие области по внедрению компьютерных технологий занимают архитектура, машиностроение, образование, банковская структура и конечно же медицина.
Содержание
1. Введение.
2. Медицинская информатика.
3. Классификация медицинских информационных систем.
4. Медицинские приборно-компьютерные системы.
5. Медицинская диагностика.
6. Системы для проведения мониторинга.
7. Системы управления лечебным процессом.
8. Пути развития медицинских ИТ.
9. Телемедицина.
10. Компьютер в стоматологии.
11. Компьютерная томография.
12. Использование компьютеров в медицинских лабораторных исследованиях.
13. Компьютерная флюрография.
14. Заключение.
15. Список использованной литературы.
Работа содержит 1 файл
Информационные технологии в медицине1.doc
Министерство образования и науки Российской Федерации
Федеральное государственное бюджетное образовательное учреждение высшего профессионального образования
доцент Кусмарцева Наталья Викторовна
группы 10 – Э – 5 Краснова Е. О.
- Введение.
- Медицинская информатика.
- Классификация медицинских информационных систем.
- Медицинские приборно-компьютерные системы.
- Медицинская диагностика.
- Системы для проведения мониторинга.
- Системы управления лечебным процессом.
- Пути развития медицинских ИТ.
- Телемедицина.
- Компьютер в стоматологии.
- Компьютерная томография.
- Использование компьютеров в медицинских лабораторных исследованиях.
- Компьютерная флюрография.
- Заключение.
- Список использованной литературы.
Современный период развития общества характеризуется сильным влиянием на него компьютерных технологий, которые проникают во все сферы человеческой деятельности, обеспечивают распространение информационных потоков в обществе, образуя глобальное информационное пространство. Они очень быстро превратились в жизненно важный стимул развития не только мировой экономики, но и других сфер человеческой деятельности. Трудно найти сферу, в которой сейчас не используются информационные технологии. Лидирующие области по внедрению компьютерных технологий занимают архитектура, машиностроение, образование, банковская структура и конечно же медицина.
Компьютер все больше используется в области здравоохранения, что бывает очень удобным, а порой просто необходимым. Благодаря этому медицина, в том числе и нетрадиционная, приобретает сегодня совершенно новые черты. Во многих медицинских исследованиях просто не возможно обойтись без компьютера и специального программного обеспечения к нему. Этот процесс сопровождается существенными изменениями в медицинской теории и практике, связанными с внесением корректив к подготовке медицинских работников.
Жизненный путь каждого человека в той или иной степени пересекается с врачами, которым мы доверяем свое здоровье и жизнь. Но образ медицинского работника и медицины в целом в последнее время претерпевает сильные изменения, и происходит это во многом благодаря развитию информационных технологий.
Медицинская информатика.
Информационные процессы присутствуют во всех областях медицины и здравоохранения. От их упорядоченности зависит четкость функционирования отрасли в целом и эффективность управления ею. Информационные процессы в медицине рассматривает медицинская информатика. В настоящее время медицинская информатика признана как самостоятельная область науки, имеющая свой предмет, объект изучения и занимающая место в ряду медицинских дисциплин. Медицинская информатика – это прикладная медико-техническая наука, являющаяся результатом перекрестного взаимодействия медицины и информатики: медицина поставляет комплекс задача – методы, а информатика обеспечивает комплекс средства – приемы в едином методическом подходе, основанном на системе задача – средства – методы – приемы.
Предметом изучения медицинской информатики при этом будут являться информационные процессы, сопряженные с методико- биологическими, клиническими и профилактическими проблемами. Объектом изучения медицинской информатики являются информационные технологии, реализуемые в здравоохранении. Основной целью медицинской информатики является оптимизация информационных процессов в медицине за счет использования компьютерных технологий, обеспечивающая повышение качества охраны здоровья населения.
Классификация медицинских информационных систем.
Ключевым звеном в информатизации здравоохранения является информационная система.
Классификация медицинских информационных систем основана на иерархическом принципе и соответствует многоуровневой структуре здравоохранения. Различают:
- медицинские информационные системы базового уровня, основная цель которых – компьютерная поддержка работы врачей разных специальностей; они позволяют повысить качество профилактической и лабораторно-диагностической работы, особенно в условиях массового обслуживания при дефиците времени квалифицированных специалистов. По решаемым задачам выделяют:
- информационно-справочные системы (предназначены для поиска и выдачи медицинской информации по запросу пользователя),
- консультативно-диагностические системы (для диагностики патологических состояний, включая прогноз и выработку рекомендаций по способам лечения, при заболеваниях различного профиля),
- приборно-компьютерные системы (для информационной поддержки и/или автоматизации диагностического и лечебного процесса, осуществляемых при непосредственном контакте с организмом больного),
- автоматизированные рабочие места специалистов (для автоматизации всего технологического процесса врача соответствующей специальности и обеспечивающая информационную поддержку при принятии диагностических и тактических врачебных решений);
- медицинские информационные системы уровня лечебно-профилактических учреждений. Представлены следующими основными группами:
- информационными системами консультативных центров (предназначены для обеспечения функционирования соответствующих подразделений и информационной поддержки врачей при консультировании, диагностике и принятии решений при неотложных состояниях),
- банками информации медицинских служб (содержат сводные данные о качественном и количественном составе работников учреждения, прикрепленного населения, основные статистические сведения, характеристики районов обслуживания и другие необходимые сведения),
- персонифицированными регистрами (содержащих информацию на прикрепленный или наблюдаемый контингент на основе формализованной истории болезни или амбулаторной карты),
- скрининговыми системами (для проведения доврачебного профилактического осмотра населения, а также для выявления групп риска и больных, нуждающихся в помощи специалиста),
- информационными системами лечебно-профилактического учреждения (основаны на объединении всех информационных потоков в единую систему и обеспечивают автоматизацию различных видов деятельности учреждения),
- информационными системами НИИ и медицинских вузов (решают 3 основные задачи: информатизацию технологического процесса обучения, научно-исследовательской работы и управленческой деятельности НИИ и вузов);
- медицинские информационные системы территориального уровня. Представлены:
- ИС территориального органа здравоохранения;
- ИС для решения медико-технологических задач, обеспечивающие информационной поддержкой деятельность медицинских работников специализированных медицинских служб;
- компьютерные телекоммуникационные медицинские сети, обеспечивающие создание единого информационного пространства на уровне региона;
- федеральный уровень, предназначенные для информационной поддержки государственного уровня системы здравоохранения.
Медицинские приборно-компьютерные системы.
Важной разновидностью специализированных медицинских информационных систем являются медицинские приборно- компьютерные системы (МПКС).
В настоящее время одним из направлений информатизации медицины является компьютеризация медицинской аппаратуры. Использование компьютера в сочетании с измерительной и управляющей техникой в медицинской практике позволило создать новые эффективные средства для обеспечения автоматизированного сбора информации о состоянии больного, ее обработки в реальном масштабе времени и управление ее состоянием. Этот процесс привел к созданию МПКС, которые подняли на новый качественный уровень инструментальные методы исследования и интенсивную терапию. МПКС относятся к медицинским информационным системам базового уровня. Основное отличие систем этого класса – работа в условиях непосредственного контакта с объектом исследования и в реальном режиме времени. Они представляют собой сложные программно-аппаратные комплексы. Для работы МПКС помимо вычислительной техники, необходимы специальные медицинские приборы, оборудование, телетехника, средства связи.
Типичными представителями МПКС являются медицинские системы мониторинга за состоянием больных, например, при проведении сложных операций; системы компьютерного анализа данных томографии, ультразвуковой диагностики, радиографии; системы автоматизированного анализа данных микробиологических и вирусологических исследований, анализа клеток и тканей человека.
В МПКС можно выделить три основные составляющие: медицинское, аппаратное и программное обеспечение.
Применительно к МПКС медицинское обеспечение включает в себя способы реализации выбранного круга медицинских задач, решаемых в соответствии с возможностями аппаратной и программной частей системы. К медицинскому обеспечению относятся наборы используемых методик, измеряемых физиологических параметров и методов их измерения, определение способов и допустимых границ воздействия системы на пациента.
Под аппаратным обеспечением понимают способы реализации технической части системы, включающей средства получения медико-биологической информации, средства осуществления лечебных воздействий и средства вычислительной техники.
К программному обеспечению относят математические методы обработки медико- биологической информации, алгоритмы и собственно программы, реализующие функционирование всей системы.
Медицинская диагностика.
Разработка и внедрение информационных систем в области медицинских технологий является достаточно актуальной задачей. Анализ применения персональных ЭВМ в медицинских учреждениях показывает, что компьютеры в основном используются для обработки текстовой документации, хранения и обработки баз данных, статистики. Часть ЭВМ используется совместно с различными диагностическими и лечебными приборами. В большинстве этих областей использования ЭВМ применяют стандартное программное обеспечение – текстовые редакторы, СУБД и др. Поэтому создание информационной организационно-технической системы, способной своевременно и достоверно установить диагноз больного и выбрать эффективную тактику лечения, является актуальной задачей информатизации.
Задачу диагностики в области медицины можно поставить как нахождение зависимости между симптомами (входными данными) и диагнозом (выходными данными). Для реализации эффективной организационно- технической системы диагностики необходимо использовать методы искусственного интеллекта. Целесообразность такого подхода подтверждает анализ данных, используемых при медицинской диагностике, который показывает, что они обладают целым рядом особенностей, таких как качественный характер информации, наличие пропусков данных; большое число переменных при относительно небольшом числе наблюдений. Кроме того, значительная сложность объекта наблюдения (заболеваний) нередко не
В условиях развития современного общества информационные технологии глубоко проникают в жизнь людей. Они очень быстро превратились в жизненно важный стимул развития не только мировой экономики, но и других сфер человеческой деятельности. Сейчас трудно найти сферу, в которой не используются информационные технологии.
С каждым годом информационные технологии все прочнее входят во все сферы деятельности (от автобизнеса до строительства). Стремительно набирая темпы в последние десятилетия, прогресс на фоне повсеместного внедрения компьютерных информационных технологий (IT-технологий) охватил и медицину. Сегодня информационные системы в медицине используются всё шире: при создании серьёзной клиники без IT-составляющей уже не обойтись. Особенно актуально их внедрение в практику деятельности коммерческих клиник и медицинских центров, ведь помимо пользы для медперсонала и пациентов, информационные системы выгодны с чисто экономической точки зрения.
И далеко не случайно, намереваясь финансировать медучреждения либо даже их сети, инвесторы прежде всего закладывают в инвестиционный бюджет оснащённость клиник современными IT системами. Применяемые в медицинских клиниках и центрах информационные технологии дают следующие преимущества:
· Делают работу медицинского персонала более эффективной и удобной.
· Позволяют сэкономить значительные денежные средства.
Поэтому изучение данной темы является актуальным.
Компьютеры уже давно используются в медицине. Многие современные методы диагностики базируются на компьютерных технологиях. Такие способы обследования, как УЗИ или компьютерная томография, вообще немыслимы без компьютера. Но и в более "старые" методы обследования и диагностики компьютеры вторгаются все более активно. Кардиограмма и анализы крови, исследование глазного дна и состояния зубов. - трудно сейчас найти область медицины, в которой компьютеры не применялись бы все более и более активно.
Но только диагностикой применение компьютеров в медицине уже не ограничивается. Они все активнее начинают использоваться и при лечении различных заболеваний - начиная от составления оптимального плана лечения и до управления различным медицинским оборудованием во время проведения процедур.
Кроме того, сейчас компьютеры помогают больным людям и в повседневной жизни. Уже создано огромное количество устройств, предназначенных для больных и немощных людей, которые управляются компьютерами.
В британских больницах появились новые сотрудники - роботы, которые могут выполнять не только несложные действия, но и проводить хирургические операции. В лондонском госпитале Святой Марии роботы Remote Presence (RP6) Robots будут "присматривать" за больными. Персонал больницы дал машинам имена "Сестра Мери" и "Доктор Робби". С их помощью врачи смогут из любой точки мира не только контролировать состояние пациентов, но и проводить видеоконференции.
Доктор, находящийся, к примеру, в другой стране, будет управлять роботом, используя джойстик и беспроводную сеть. Направив электронного помощника к койке, врач получит возможность увидеть больного, поговорить с ним, просмотреть результаты анализов и рентгеновские снимки. А пациент все это время будет видеть лицо медика на ЖК-дисплее, которым оснащен робот. Конечно же, новые устройства не заменят врачей целиком и полностью. Но медперсонал клиники считает, что роботы решат насущную проблему - очень часто высококвалифицированным врачам просто необходимо присутствовать одновременно в нескольких местах, что невозможно осуществить физически. Теперь же специалисты будут наблюдать за здоровьем пациентов, невзирая на разделяющие их расстояния.
В другой больнице Лондона, Guy’s and St Thomas’ Hospital, на технику возложены гораздо более ответственные обязанности. Там медицинский робот da Vinci провел операцию по извлечению почки у живого донора. Пятидесятипятилетняя жительница Рочестера решила спасти своего жениха и, пожертвовав почкой, дала ему шанс еще пожить на этом свете. Эта сложнейшая операция впервые была проведена на территории Великобритании с использованием электронного хирурга. Естественно, без
участия человека не обошлось - управлял роботом со специальной консоли врач из плоти и крови. С момента проникновения манипуляторов da Vinci в тело донора и до завершения забора почки прошла всего одна минута. Всю остальную работу - трансплантацию органа реципиенту - проводила бригада хирургов.
Проведенная операция вывела робота da Vinci на новый уровень, ведь ранее он использовался только для восстановительной хирургии на сердце и удаления патологически измененных органов.
Сегодня в России компьютер есть в каждой стоматологической клинике. Чаще всего он работает как помощник бухгалтера, а не служит для автоматизации делопроизводства всей стоматологической клиники

Наиболее широко распространены на стоматологическом рынке компьютерных программ – системы цифровой (дигитальной) рентгенографии, часто называемые радиовидеографами (рис. 1). Системы позволяют детально изучить различные фрагменты снимка зуба и пародонта, увеличить или уменьшить размеры и контрастность изображений, сохранить всю информацию в базе данных и перенести ее при необходимости на бумагу с помощью принтера. Наиболее известные программы: Gendex, Trophy. Недостатком данной группы программ является дефицит информации о пациенте.
Следующая группа – системы управления стоматологическими клиниками. Таких программ достаточно много. Они применяются в Воронеже, Москве, Санкт-Петербурге и даже в Белгороде. Одним из
недостатков является их незащищенность от несанкционированного доступа к информации.
Электронный документооборот модернизирует обмен информации внутри стоматологической клиники. Различная степень доступа врачей и пациентов, обязательное использование системы шифрования для кодирования диагнозов, результатов обследования, терапевтических, хирургических, ортодонтических и др. процедур дает возможность надежно защищать любую информацию.

ИСПОЛЬЗОВАНИЕ СОВРЕМЕННЫХ МОБИЛЬНЫХ ТЕХНОЛОГИЙ В ЗДРАВООХРАНЕНИИ
Текст работы размещён без изображений и формул.
Полная версия работы доступна во вкладке "Файлы работы" в формате PDF
Введение. Современный мир немыслим без использования мобильных устройств.Простейшим примером применения мобильных устройств в медицине может служить вызов скорой помощи (в случае использования мобильного телефона), что приводит к значительному сокращению риска смерти на месте происшествия. Однако это не единственное применение мобильных технологий в здравоохранении…
Обзор программ и методов исследований. В Российской Федерации принята государственная программа модернизации здравоохранения, где планируется внедрение информационных технологий. План информатизации здравоохранения синхронизирован с общей программой развития этой отрасли до 2020 года. Особую роль в достижение предполагаемого уровня информатизации играет использование мобильных технологий для медицинских услуг и информации.
Под мобильной медициной (m-Health) понимают услуги, сервисы, инициативы, программы, мероприятия и иные действия в области медицины и здравоохранения, при реализации которых используются мобильные устройства (телефоны, смартфоны, планшеты) и различные технологии беспроводной связи. В широком смысле, m-Health – использование мобильных технологий для медицинских услуг и информации в области здравоохранения.
Проекты m-Health могут решать достаточно много задач:
дополнительный доступ к медицинской помощи
информации по вопросам здоровья
повышенные возможности диагностики, мониторинга и своевременного отслеживания заболеваний
дополнительные возможности в профессиональной подготовке медработников
Реализуемые типы услуг с различными по сложности технологиям представлены на рисунке 1.
Такими услугами являются проекты с использованием SMS рассылок в целях информирования, инициаторами, где возможные заказчики: государство, общественные организации, фармацевтические компании. Также мобильная телемедицина, приложения для смартфонов и планшетных ПК, сложные приложения/платформы с возможностями мобильной диагностики с соответствующими девайсами для съема жизненных показателей (уровень сахара, давление)[1,2].
На сегодняшний день быстрорастущим сегментом рынка m-Health являются мобильные приложения для смартфонов в области здоровья. Можно выделить 4 основных категории мобильных приложений (рисунок 2).
Заключение. Мир постоянно развивается, мобильные устройства становятся неотъемлемой частью нашей жизни, занимая свое место в совершенно разных областях. Но именно в здравоохранении и медицине применение мобильных технологий может в корне менять представление о лечебном процессе, диагностике и в целом об отношении к здоровью. Благодаря доступности, неограниченным возможностям и перспективам развития мобильных информационных технологий.
Список литературы:
Mobile Health Market Report 2013-2017. Research2guidance 2013

1. Архипов И.В. Проблема качества жизни пожилых // Благосостояние пожилых людей – проблема всего общества. – 2015. - № 2 (22). - С. 2-5.
4. Вудворд Дж., Элдридж Д. Комплаенс, приверженность, согласие – дело не в названии // Новая медицина тысячелетия. – 2011. - № 5. - С. 16-19.
5. Инглис C., Кларк Р., Макалистер Ф. Структурированная поддержка по телефону или телемониторинг программ для пациентов с хронической сердечной недостаточностью // Кокрановская база данных систематических обзоров. – 2010. - Вып. 8.
6. Казаков В.Н., Владзимирский А.В., Дорохова Е.Т. Телемедицина в практике семейного врача // Украинский журнал телемедицины. – 2005. - № 3(2). - С. 124-130.
7. Карпова Э.С., Котельникова Е.В., Липчанская Т.П., Полякова Н.В., Лямина Н.П. Реабилитационно-профилактические мероприятия с включением физических тренировок в коррекции факторов риска у больных ишемической болезнью сердца после чрескожных коронарных вмешательств // Вопросы курортологии, физиотерапии и лечебной физической культуры. – 2010. - № 6. - С. 6-9.
8. Карпова Э.С., Котельникова Е.В., Лямина Н.П. Ишемическое прекондиционирование и его кардиопротективный эффект в программах кардиореабилитации больных ишемической болезнью сердца после чрескожных коронарных вмешательств // Российский кардиологический журнал. – 2012. - № 96. - С. 104-108.
9. Кларк Э.Л. Сердечная недостаточность 2011: обзор избранных исследований, способствовавших последним достижениям клинической кардиологии // Украинский кардиологический журнал. – 2012. - № 2. - С. 119-128.
10. Колесник А.Ю. Международный опыт мониторинга медицинских услуг и оценка результативности в сфере здравоохранения : аналитическая записка. - USAID, 2005.
12. Лебедева Г.С., Симакова О.В., Мухина Ю.Ю. Информационные технологии в медицине (Тематический научный сборник). - М. : Радиотехника, 2010. - С. 152 с.
13. Лямина Н.П., Котельникова Е.В., Карпова Э.С., Бизяева Е.А. Возможности телемедицинских технологий в повышении качества домашней реабилитации у больных с кардиоваскулярными заболеваниями // Кардиоваскулярная терапия и профилактика. – 2014. - № 13(S2). - С. 71.
16. Сердюков А.Г., Набережная И.Б., Захаров Д.А. Социологическое обоснование внедрения телемедицинских технологий в практику // Заместитель главного врача. – 2008. - № 2. - С. 12-20.
19. Хасанов И.Ш. Телемониторинг кардиопациентов как основа развития дистанционного контроля состояния больных // Healthy Nation. – 2011. - № 3. - С. 61-65.
21. Аnjers R., Rutkowski A.F. The Telebaby Case. In: EHealth Care Information Systems: An Introduction for Students and Professionals. T. Tan eds. John Wiley & Sons, 2005. - Р. 27-36.
27. Johnston K et al. The cost-effectiveness of technology transfer using telemedicine // Health Policy and Planning. – 2004. - № 19(5). - Р. 302-309.
28. Martin-Lesende I., Orruño E., Cairo C. et al. Assessment of a primary care-based telemonitoring intervention for home care patients with heart failure and chronic lung disease. The TELBIL study. BMC Health Services Research. – 2011. - № 11. - Р. 56-62.
29. Meystre S. The Current State of Telemonitoring: a Comment on the Literature // Telemed J E Health. – 2005. - № 11(1). - Р. 63-69.
30. Patterson V et al. Supporting hospital doctors in the Middle East by email telemedicine: something the industrialized world can do to help // Journal of Medical Internet Research. – 2007. - № 9(4). - Р. e30.
31. Scherr D., Kastner P., Kollmann А. et al. Effect of home-based telemonitoring using mobile phone technology on the outcome of heart failure patients after an episode of acute decompensation: randomized controlled trial // Journal of Medical Internet Research. – 2009. - № 11(3). – Р. e34.
32. Umashankar Lakshmanadoss MD, Abrar Shah MD, James P Daubert MD. Telemonitoring of the Pacemaker // J Modern Pacemakers - Present and Future. – 2011. – Р. 129-146.
Стандартизированный подход к организации системы охраны здоровья, направленный на повышение эффективности управленческих и лечебно-диагностических решений в медицине, требует применения новых инструментов. Лидирующие позиции в этой области как на глобальном, так и на локальном уровне занимают информационно-коммуникативные технологии (ИКТ).
Одной из основополагающих ролей в осуществлении поставленных задач при хронических заболеваниях является активное участие, осведомленность и грамотность пациентов в деле самоконтроля собственного здоровья, совместная ответственность больного и врача за принятые решения. В ряде научных исследований показано, что низкая грамотность населения в вопросах здоровья ассоциируется с неравным доступом к медицинскому обслуживанию, что приводит к увеличению частоты госпитализаций, смертности, ухудшению качества жизни (рис. 1) [20].
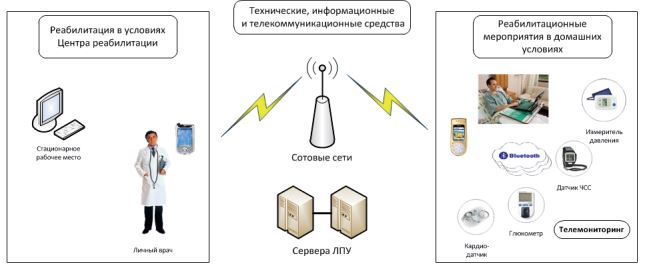
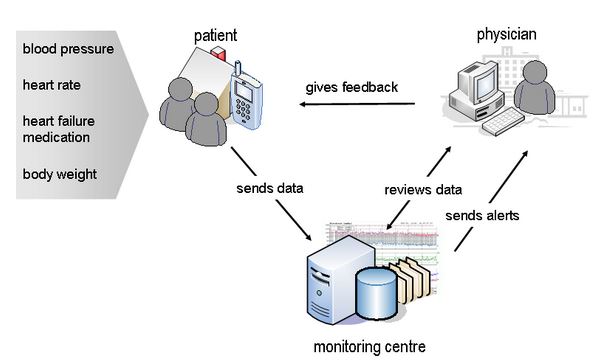
Рис. 1. Тенденции при использовании медицинских ИКТ в медицине
Существуют убедительные данные, свидетельствующие о более эффективной охране здоровья населения при применении дополнительных возможностей в виде ИКТ [6; 9; 16; 20; 24], с акцентом на активное участие пациента в реализации данной задачи. Положительный опыт клинического использования информационных технологий во всем мире позволил перевести медицину на качественно новый уровень, успешно способствующий снижению количества госпитализаций, осложнений, неблагоприятных исходов, а также социально-экономической выгоде и улучшению качества жизни [6]. Доказано, что повышение эффективности профилактических, лечебных и реабилитационных мероприятий достигается за счет динамического мониторинга состояния пациентов в виде долговременного наблюдения, контроля и коррекции ключевых параметров жизнедеятельности организма человека, профилактических мероприятий, обеспечения безопасности мероприятий домашней реабилитации. Учет особенностей течения заболевания может существенно повысить эффективность и безопасность принимаемых решений [6; 13; 14; 19; 20; 29]. Заслуживает внимание тот факт, что повышение доступности медицинской помощи пациентам с ограниченными возможностями, а также преодоление территориальных и временных барьеров между медицинскими работниками и населением удаленных регионов приводят к клинической и социально-экономической выгоде для больных и государства в целом [6; 9; 16; 18; 24; 28].
В ряде крупных клинических исследований [6; 18; 26; 28; 29] получены данные об эффективности клинического использования в отдельных отраслях медицины различных типов ИКТ: дистанционного мониторинга основных функциональных показателей организма (артериальное давление, частота сердечных сокращений, уровень глюкозы крови и др.), телемедицинского консультирования, контроля реабилитационных мероприятий в домашних условиях (рис. 2), специализированных систем поддержки врачебных решений. Все это – варианты решения задач индивидуального подхода к пациентам, основанного в большей степени на изученных закономерностях, а не интуиции и опыте врача. Удаленный телемониторинг вообще имеет неограниченные возможности и реализуется также в контроле состояния имплантируемых устройств – электрокардиостимуляторов и имплантируемых кардиовертеров-дефибрилляторов, обеспечивающих передачу данных о функционировании системы, а также обширной информации о состоянии пациента [9; 19; 22; 32].
Рис. 2. Контроль реабилитационных мероприятий в домашних условиях
Все большую актуальность приобретает информационная поддержка мероприятий первичной и вторичной профилактики заболеваний и их ранней диагностики (рис. 3) [6; 29]. Высокий процент распространенности кардиоваскулярной патологии среди лиц молодого и среднего возраста, протекающей в том числе и в скрытой форме, и высокий риск сердечно-сосудистых осложнений у них – требует проведения досимптомной диагностики у этой возрастной категории [14] в свете позиций современной медицины, определяемой как предиктивная, персонализированная и профилактическая медицина [15]. Этот факт требует особых подходов к своевременной диагностике и коррекции выявленных факторов риска, а также начальных форм заболеваний у пациентов указанных групп. Значимая роль здесь отводится использованию телемедицины, и в частности телемедицинскому профилактическому наблюдению. При осуществлении профилактических мероприятий у лиц молодого возраста, не имеющих жалоб и в связи с этим не акцентирующих внимание на состоянии здоровья, важным является необходимость информирования о значимой роли факторов риска, понимание причин болезни, начальных проявлений заболевания. Это вновь смещает акценты в пользу повышения грамотности и терапевтического обучения для охраны здоровья лиц молодого и среднего возраста и его самоконтроля.

Рис. 3. Первичная и вторичная профилактика заболеваний и их ранняя диагностика
Доказано достоверное увеличение комплаентности по отношению к лечению (до 90%) у пациентов, активно использующих методы домашнего самоконтроля [4; 14], снижение частоты госпитализаций [6; 31] снижение смертности среди больных с сердечно-сосудистыми заболеваниями на 20-25% по сравнению с традиционной технологией организации медицинской помощи (рис. 4) [5; 16; 24]. Положительная динамика при применении систем телемониторинга в данном случае достигается также за счет повышения информированности и грамотности в отношении имеющегося заболевания, степени удовлетворенности пациента качеством медицинской помощи, достижения согласия пациента с лечением и своевременного выполнения врачебных рекомендаций.
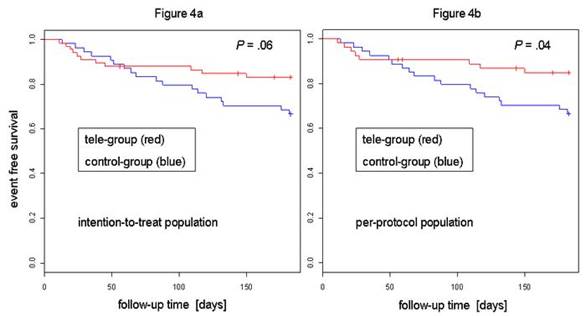
Рис. 4. Кривая Каплана: первичные конечные точки – снижение частоты госпитализации и смертности
Немаловажную роль играет доступность медицинской помощи группам населения, проживающим в географически удаленных регионах, сельской местности, пациентам с ограниченными возможностями, а также пациентам замкнутых или организованных коллективов. Пример применения телемедицинских технологий широко реализован в штатах Джорджия и Техас, где осуществляется телекоммуникационная связь между медицинскими учреждениями, тюрьмами штатов и хосписами [3; 23].
Успешным является применение телемониторинга в психологической реабилитации у пациентов, нуждающихся в психиатрической, психофизиологической или психологической помощи [3; 9; 11], за счет аудиовизуального общения пациента и врача. Пациент перестает себя чувствовать одиноким и беспомощным, его психофизиологическое состояние улучшается, появляется уверенность в себе, в результате чего отмечается ускорение физической реабилитации, улучшение качества жизни [1; 11].
Внедрение телемедицинских технологий в педиатрии актуально, что в ряде исследований подтверждается положительным влиянием на психологический статус родителей больных детей: применение систем телемониторинга в педиатрии достоверно снижает уровень тревожности родителей [10]. Проект использования телемедицины для поддержки здоровья матерей и новорожденных в детской больнице Лос-Анджелеса и Национальном центре по охране здоровья матери и ребенка в Монголии показал снижение младенческой и материнской смертности и уменьшение разрыва между уровнем оказания медицинских услуг в городе и на селе [29].
Имеются данные об эффективности телемедицинской поддержки реабилитационных мероприятий у пациентов после операций [1; 6-8], реабилитация и телемедицинские услуги женщинам до и после родового периода [1; 25], организация консультационной поддержки оказания медицинской помощи при чрезвычайных ситуациях со стороны высококвалифицированных специалистов крупных медицинских центров [1; 3], телемедицинская поддержка медицины критических состояний [12], а также военная телемедицина [3]. Немаловажная роль отводится информационной поддержке мероприятий в области организации здравоохранения, клинического аудита [3; 16].
Анализ данных многочисленных исследований последних лет в области ИКТ не вызывает сомнений в положительных тенденциях их внедрения в практическое здравоохранение.
Грамотное использование ИКТ в сочетании с динамическим мониторингом и повышением информированности пациентов о заболевании в виде виртуального обучения является вспомогательным терапевтическим средством, позволяющим пациенту быстрее адаптироваться к своему заболеванию и приобрести знания, умения и навыки, необходимые для активного контроля своего состояния. Своевременная коррекция лекарственной терапии, высокая эффективность медикаментозного лечения, а также контролируемость домашних реабилитационных мероприятий – способствуют росту удовлетворенности больных медицинскими услугами, улучшению качества жизни [2; 33] и экономической эффективности медицинской помощи во всех ее сферах [5; 6; 12]. Возможность постоянного доступа к медицинским данным и дистанционное наблюдение помогает преодолению основных барьеров между врачом и пациентом в процессе управления здоровьем.

1. Цифровая повестка и инициативы в области цифровых технологий в условиях COVID-19 // Обзор практик Европейского союза, Организации экономического сотрудничества и развития, а также других стран. М.: НИУ ВШЭ, 2020. 19 с.
2. Fisk M., Livingstone A., Pit SW. Telehealth in the Context of COVID-19: Changing Perspectives in Australia, the United Kingdom, and the United States. J Med Internet Res. 2020; 22(6):e19264. Published 2020 Jun 9. DOI: 10.2196/19264.
3. Владзимирский А.В., Морозов С.П., Сименюра С.С. Телемедицина и COVID-19: оценка качества телемедицинских консультаций, инициированных пациентами с симптомами ОРВИ // Врач и информационные технологии. 2020. № 2. С. 52–63.
4. Шадеркин И.А., Зеленский М.М., Шадеркина В.А. Телемедицина: мнение урологов // Журнал телемедицины и электронного здравоохранения. 2020. Т. 6. № 1. С. 36–44.
5. Мясников А.О., Новиков А.Ю., Садовская М.А. Первичная медико-санитарная помощь как базовый элемент системы здравоохранения на современном этапе (основные принципы и ключевые задачи) // The Scientific Heritage. 2020. № 43–1 (43). С. 43–48.
6. Фёдоров В.Ф., Столяр В.Л. Телемедицина. Перспективы внедрения // Врач и информационные технологии. 2020. № 2. С. 36–44.
8. Цифровая повестка и инициативы в области цифровых технологий в условиях COVID-19 // Обзор практик Европейского союза, Организации экономического сотрудничества и развития, а также других стран. М.: НИУ ВШЭ, 2020. 19 с.
11. Демина Н.В., Сабанова Л.В., Сабанова В.А. Видеоконференции и дистанционное обучение как основные виды телемедицинских услуг // Научно-методический электронный журнал Концепт. 2019. № V2. С. 28–33.
13. Tuchina O.D., Agibalova T.V., Buzik O.Z., Petrosyan Y.E., Shustov D.I., Shustova S.A. Use of the placebo effect in the psychotherapy of narcology patients: therapeutic and ethical aspects // Neuroscience and Behavioral Physiology. 2018. Т. 48. № 4. Р. 392–398.
20. Садовская М.А., Новиков А.Ю. SWOT-анализ в здравоохранении как инструмент повышения устойчивости и эффективности сферы оказания медицинских услуг // The Scientific Heritage. 2019. № 42–2 (42). С. 64–69.
21. Шалыгина Н.П., Селюков М.В., Корнева Ю.А. О роли государственного аудита в системе стратегического управления развитием здравоохранения России // Фундаментальные исследования. 2015. № 10–1. С. 209–213.
22. Платонова Н.И., Смышляев А.В., Мельников Ю.Ю. Принципы правового регулирования оказания первичной медико-санитарной помощи уполномоченными государственными (муниципальными) медицинскими организациями в амбулаторных условиях в Российской Федерации // Юридические исследования. 2018. № 7. С. 1–9.
23. Смышляев А.В., Мельников Ю.Ю., Артемова П.В. Процессно-ориентированный подход в управлении здравоохранением в Российской Федерации на современном этапе: ключевые проблемы и перспективы развития // Проблемы экономики и юридической практики. 2018. № 3. С. 37–42.
24. Платонова Н.И., Смышляев А.В., Мельников Ю.Ю. Особенности государственного регулирования в сфере охраны здоровья граждан на современном этапе в Российской Федерации // Государственная власть и местное самоуправление. 2019. № 7. С. 50–55.
25. Богма К.А. Особенности государственной политики в сфере здравоохранения // Здравоохранение Российской Федерации. 2016. Т. 60. № 3. С. 162–167.
События 2020 г., связанные с пандемией COVID-19, явились своеобразным триггером, ускорившим развитие и применение цифровых технологий во всем мире, в том числе и в области телемедицины [1]. Возрос интерес к цифровым технологиям в области здравоохранения и среди исследователей – представителей различных областей наук. С одной стороны, развитие телемедицины как способа (условий) оказания медицинской помощи может существенно увеличить ее доступность для населения (главным образом в сельской местности) [2]. С другой стороны, ее развитие в текущей ситуации становится вопросом государственного (стратегического) уровня, что связано прежде всего с необходимостью обеспечения населения медицинской помощью в надлежащим объеме невзирая на санитарно-эпидемиологическую обстановку [3]. Другими словами, необходимо сохранить качество и объемы медицинской помощи, оказываемой в системе государственного здравоохранения при пандемии, что возможно достигнуть лишь повышением устойчивости данной отрасли посредством ее модернизации (внедрение новых технологий) и оптимизации (сокращение издержек) [4].
Цель статьи – провести контент-анализ данных об использовании телемедицинских технологий в условиях пандемии COVID-19. Материалом анализа послужили научные статьи и данные из открытых источников.
Говоря о трудностях развития цифровизации системы здравоохранения в Российской Федерации (далее – РФ), прежде всего стоит отметить неразвитость систем информатизации в стране, отсутствие современных сетей связи, неоправданную бюрократизацию в области здравоохранения. Кроме того, низкое финансирование здравоохранения (по сравнению со странами, входящими в Organisation for Economic Co-operation and Development) в совокупности с непродуманной модернизацией, несовершенством правового регулирования телемедицинских услуг и защиты персональных данных, препятствуют развитию современных практик и методов лечения посредством цифровых технологий [5].
Стоит заметить, что и в большинстве развитых и развивающихся стран также отсутствует нормативно-правовая база, позволяющая внедрять и использовать возможности телемедицинских технологий в полном объеме, в том числе в чрезвычайных эпидемиологических ситуациях. В качестве примера можно привести Италию, где телемедицина не включена в основные уровни медицинской помощи, в то время как во Франции она активно используется в период пандемии COVID-19 [8].
Рядом авторов отмечается также необходимость относить видеоконференции и дистанционное обучение к числу основных видов телемедицинских услуг [11]. Подобный подход, как показал период пандемии, вполне оправдан ввиду их массового применения как в РФ, так и в мире.
Еще одним вопросом, заслуживающим внимания, является медицинский дистанционный контроль параметров состояния здоровья гражданина, который осуществляется медицинским работником в целях выявления состояний, препятствующих выполнению трудовых обязанностей, а также принятия решения о необходимости проведения медицинского осмотра, медицинского освидетельствования и т.д. [13]. Таким образом, проведение медицинского дистанционного контроля не требует обязательного нахождения медицинского работника на территории медицинской организации. Внесение в лицензию адресов осуществления медицинской деятельности (как пример – по требованию надзирающих органов внесение мест осуществления медицинской деятельности в лицензии при проведении, предрейсовых, послерейсовых осмотров) были совершенно избыточными и вызывали много споров.
Пандемия показала несовершенство порядка лицензирования медицинской деятельности. Ранее для получения соответствующей лицензии существовало требование о том, что подобного рода деятельность должна осуществляться по месту нахождения объекта (помещения, здания, сооружения, иного объекта), который предназначен для осуществления лицензируемого вида деятельности. Сегодня данное требование, как видится, не должно носить абсолютного характера и требует пересмотра.
Заключение
Несмотря на множество технических сложностей и несовершенство правового регулирования телемедицинских технологий, опыт применения цифровых технологий в период пандемии, несомненно, является важным для возможного его последующего использования для диагностики и лечения заболеваний, налаживания обратной связи между пациентом и медицинским работником [22]. Представляется важным, что при использовании разных платформ оказания услуг с помощью телемедицинских технологий пациент, к примеру, сможет заказывать проведение анализов с помощью одного сервиса, результаты которых в автоматизированном режиме могут быть переданы для обработки в другую систему, а окончательную постановку диагноза будет осуществлять специалисты другого телемедицинского сервиса [23]. У пациента появится реальная возможность в сложных ситуациях обратиться к другому врачу в целях получения дополнительной консультации, уточнения диагноза и плана лечения, на основании результатов проведенных медицинских исследований и получения second opinion [24]. Таким образом, совершенствование нормативно-правовых отношений в сфере цифровых технологий здравоохранения существенным образом может повысить доступность медицинской помощи для населения даже при сохранении текущей мощности государственных (муниципальных) и частных медицинских организаций в РФ [25].
Читайте также:

