Методики лечения пульпита сохраняющие жизнеспособность пульпы реферат
Обновлено: 04.07.2024
1. Македонова Ю.А., Федотова Ю.А., Фирсова И.В., Поройский С.В. // Эффективность стоматологического лечения пациентов с красным плоским лишаем слизистой полости рта. Пародонтология. 2016. Т. 21. № 2 (79). С. 61-64.
2. Македонова Ю.А., Поройский С.В., Фирсова И.В., Федотова Ю.М. // Лазерная допплеровская флоуметрия при заболеваниях слизистой полости рта. Волгоградский научно-медицинский журнал. 2016. № 1. С. 51.
3. Македонова Ю.А., Фирсова И.В., Мокрова Е.А., Федотова Ю.М., Триголос Н.Н. Сравнительный анализ показателей микроциркуляции при лечении воспалительно-деструктивных заболеваний полости рта // Журнал научных статей Здоровье и образование в XXI веке. 2016. Т. 18. № 2. С. 80-83.
4. Михальченко А.В., Михальченко Д.В., Федотова Ю.М., Медведева Е.А. Эффективность применения лекарственных препаратов при лечении гиперестезии зубов // Современные проблемы науки и образования. 2016. № 4. С. 34.
5. Михальченко В.Ф., Фирсова И.В., Федотова Ю.М., Михальченко Д.В. Эффективность консервативного лечения посттравматического одонтогенного неврита нижнечелюстного нерва // Современные проблемы науки и образования. 2015. № 2. С. 130.
8. Федотова Ю.М., Македонова Ю.А., Поройский С.В., Фирсова И.В. // Современные аспекты лечения эрозивно-язвенной формы красного плоского лишая слизистой оболочки полости рта. Современные проблемы науки и образования. 2016. № 2. С. 108.
9. Фирсова И.В., Михальченко В.Ф., Федотова Ю.М., Михальченко Д.В. Гирудотерапия в стоматологии // Инструктивно-методическое письмо для врачей-стоматологов / Волгоград, 2015.
10. Фирсова И.В., Федотова Ю.М., Михальченко В.Ф., Медведева Е.А. Эффективность лечения постпломбировочных болей с применением гирудотерапии и лазеротерапии // Научное обозрение. Медицинские науки. 2016. № 3. С. 139-141.
В основном, пульпит является наиболее распространенным осложнением кариеса, так как пульпа отвечает на кариозный процесс воспалительной реакцией при проникновении патогенных микробов и их токсинов в дентинные канальцы, но также выявлены другие предрасполагающие факторы, приводящие к возникновению этого заболевания, например, ятрогенные факторы – случайное обнажение пульпы во время препарирования, нагрев пульпы, который приводит к ее полному или частичному некрозу, пересушивание зуба воздухом или раздражение пульпы пломбировочными и лекарственными препаратами. Третьей возможной причиной развития пульпита является травма зуба [2].
Обзор литературы.
Преобладающими этиологическими факторами пульпита обычно являются различные микроорганизмы, продукты их жизнедеятельности - токсины, распад органического вещества дентина, химические, токсические вещества, температурные, механические, физические раздражители. Пульпиту свойственна полиморфная микробная флора с преобладанием стрептококков и других гнилостных микробов. Воспаление пульпы может возникнуть в интактных зубах из-за проникновения микроорганизмов из рядом стоящих зубов с инфекционными очагами, ретроградно через одно из верхушечных отверстий, а также, по канальцам корня зуба воспаление проникает в пульпу из пародонтального кармана, особенно при пародонтитах или после каких-либо хирургических вмешательств. Характер развития воспалительного процесса в пульпе зависит в первую очередь от состояния общей реактивности организма и может протекать как по гиперергическому, так и по гипоергическому типу иммунологических реакций. Особенности воспаления пульпы зуба состоят в том, что процесс протекает внутри полости зуба, ограниченной неподатливыми стенками, при этом происходит повышение внутрипульпарного давления, которое ухудшает кровообращение, приводящее к сдавливанию и последующей гипоксии и локальному некрозу, поэтому воспаление в пульпе быстрее, чем в других тканях [3,6,7].
Полное удаление пульпы, как правило, неблагоприятно сказывается на свойствах зуба - нарушение защитной, трофической и пластической функции, приводит к потере функциональной значимости зуба, развитию осложнений в периапикальных тканях и в последующем потере зуба, что может расцениваться как неблагоприятный исход лечения.
Несмотря на целесообразность проведения биологического метода лечения пульпита, особенно на начальных этапах патологического процесса, случайном вскрытии полости зуба у пациентов разных возрастных групп без отягощающей соматической патологии патологии, данный метод не занял доминирующей позиции среди других видов лечения пульпита.
Уникальная способность пульпы минерализоваться и тем самым защищать себя даёт основание для оптимистичного прогноза сохранения её жизнеспособности.
Известно, что быстрого восстановления жизнедеятельности пульпы после краткосрочной воспалительной реакции необходимо учитывать бактериальный фактор. Чаще всего в качестве повязки рекомендуется использовать гидроксид кальция, который оказывает: 1) бактерицидное действие; коагуляцию и растворение некротизированных тканей; 2) предотвращает резорбцию костной ткани; 3) индуцирует формирование остеоцементного апикального барьера; 4) стимулирует образование дентинного мостика (при прямом покрытии пульпы).
В тоже время кальцийсодержащие препараты имеют ряд недостатков: 1) рассасывание материала во влажной среде; 2) снижение эффективности при контакте с воздухом вследствие частичной карбонизации.
Существующие на сегодня некоторые методы биологического лечения пульпита, целью которых является удаление коронковой некротизированной и измененной пульпы и сохранение ее жизнедеятельности. Витальную ампутацию проводят при соблюдении правил асептики и антисептики, под обезболиванием, производят вскрытие и раскрытие полости зуба с использованием бора и, непосредственно, ампутацию – острым экскаватором или пульпоэкстрактором подрезающими движениями от стенок по дну удаляют коронковую пульпу. В настоящее время этот метод используется с наложением на пульпу смеси антибиотика с сульфаниламидными препаратами, гидроокиси кальция, антибиотиков с глюкокортикоидами [8,9].
Лечение с использованием антибиотико-глюкокортикоидных паст. Лечение проводят в два этапа, на первом этапе пасту накладывают на 2—7 дней, а на втором - при отсутствии боли пасту удаляют и накладывают одонтотропную цинкэвгенольную или содержащую гидроокись кальция пасту, стимулирующую дентиногенную функцию пульпы. Клинический опыт показал, что в настоящее время эта методика дает самые лучшие результаты [10].
Сегодня на стоматологическом рынке большое разнообразие лечебных прокладок с выраженным противовоспалительным и противомикробным действием, которые направлены на сохранение жизнедеятельности пульпы. Довольно успешно применяется гидроокись кальция для лечения пульпита. Причем ее используют в чистом виде, в комбинации с жженой магнезией, содой, бромистым калием, с эвгенолом, с антибиотиками, с антисептиками. Препарат кальмецин кроме гидроокиси кальция содержит окись цинка, сухую плазму крови и альбуцид. В качестве основы применяется раствор метилцеллюлозы, паста твердеет через 2—3 мин. Кальцин выпускают в виде пасты, содержащей гидроокись кальция, окись цинка; основой служит смесь глицерина и вазелина. Широкое применение гидроокиси кальция объясняется антимикробным, противовоспалительным и одонтотропным действием, но и он имеет свои значительные недостатки [3,8].
Определенные успехи в сохранении пульпы были достигнуты при использовании кортикостероидных препаратов. Пасты с глюкокортикоидами готовят примерно по одному принципу, в них входят глюкокортикоид, антибиотик, анестезирующее вещество. Некоторые авторы считают, что они снижают реактивную способность пульпы, не способствуют дентиногенезу, однако большинство авторов признают, что при соблюдении определенных показаний под влиянием кортикостероидов, обладающих противовоспалительным, антиаллергическим и антипролиферативным действием, быстро наступает клиническое выздоровление с восстановлением жизнеспособности пульпы [6,7,9].
В настоящее время, врачи-стоматологи часто используют в своей практике при лечении обратимых форм пульпита препараты ProRoot MTA, Триоксидент, Рутдент [8].
ProRoot MTA - свойства: биосовместимость, стимуляция остеогенеза, устойчивость к влаге, антимикробные свойства, отсутствие мутагенной активности, низкая цитотоксичность. Отрицательным качеством являются плохие манипуляционные свойства, которые обусловлены недостаточной пластичностью и текучестью при замешивании с водой. ProRoot MTA нельзя заполнять коронку зуба, использовать его только в пределах корневых каналов и пульпарной камеры, так как он может привести к обесцвечиваю цвета зуба. Показания: вскрытие рога пульпы, ретроградное пломбирование корневых каналов, перфорации зуба.
Триоксидент и Рутдент – российский аналог ProRoot MTA. Свойства: биосовместисмость, стимуляция апексогенеза и остеогенеза, стимуляция образования дентинного мостика при покрытии пульпы, бактерицидные свойства, обладает низкой растворимостью, высокой механической прочностью, обеспечивает непроницаемость для микроорганизмов. Недостаток этого материала в том, что он придает коронке зуба сероватый оттенок. Применяется в качестве лечебно-изолирующего покрытия пульпы, для ретроградного пломбирования, для пломбирования верхней апекальной части канала с незавершенным формированием корня.
При проведении эксперимента на животных выяснено, что после наложения лечебной прокладки через несколько суток в субодонтобластическом слое пульпы наблюдается возрастание количества лейкоцитов, макрофагов, плазматических клеток, что соответствует норме. Далее увеличивается рост фибробластов, повышается концентрация волокнистых структур пульпы и на 6 месяц формируется зона репаративного заместительного дентина. Наблюдения показали, что в структурах пульпы изменения носили функциональный характер, происходила активации реактивных и восстановительных процессов и восстанавливалась дентиногенетическая функция пульпы зуба.
Пациенты после биологического метода лечения должны находиться под наблюдением. Первый контроль осуществляется через 1,5 – 3 месяца, затем через 6 месяцев и 1 год. Отсутствие изменений в костной ткани указывает на эффективность указанного метода и необходимость наложения постоянной пломбы. Критерием успешного лечения клинически являются отсутствие болей, нормальные показатели электровозбудимости пульпы, отсутствие изменений со стороны периодонта.
Эффективность лечения консервативными методами зависит от ряда факторов, например, от фактора времени – продолжительность развития пульпита не превышает 1-3 суток, также, от возраста и общего состояния пациента и от правильного подбора метода лечения.
Вывод.
Таким образом, при отсутствии своевременного лечения пульпит может перерасти в хроническую, запущенную форму, что может в дальнейшем привести в потере зуба. Методы лечения обратимых форм пульпита, используемые на сегодняшний день, заключаются в правильном подборе метода лечения и его рационального применения в определенном клиническом случае. На данный момент, на стоматологическом рынке существует множество препаратов для лечения пульпита, стоит лишь правильно выбрать метод лечения и подобрать лекарство для каждого пациента.
Профилактика пульпита заключается в том, что необходимо своевременно лечить кариес, 2 раза в год посещать стоматолога, тщательно следить за гигиеной полости рта и состоянием здоровья в целом.

При острой и интенсивной зубной боли, которая продолжается длительное время и не устраняется анальгезирующими препаратами, стоит заподозрить пульпит. Это медленно развивающееся заболевание с поражением пульпы, содержащей сосудисто-нервный пучок. В большинстве случаев оно возникает как осложнение кариеса. Самостоятельно вылечить пульпит в домашних условиях аптечными средствами или при помощи народной медицины нельзя – посещение стоматолога в этом случае обязательно. Осмотр специалиста и результаты диагностики помогут определить стадию заболевания и назначить соответствующее лечение.
Что такое пульпит? Причины появления пульпита

Как выглядит пульпит. Наглядная схема
– это воспалительный процесс в центральной части зуба – пульпе. Она находится под дентином и представляет собой пучок из кровеносных сосудов и нервов, отвечающих за чувствительность зубов. По мере прогрессирования заболевания воспаляются глубокие ткани зуба, появляется отек, повреждаются нервные окончания – в результате это вызывает очень сильную боль.
Пульпит в основном возникает на фоне кариеса и имеет инфекционное происхождение. В очень редких случаях бактерии попадают в пульпу с током крови. Кроме кариозного поражения зубных тканей, причиной развития патологии могут стать:
- минеральные отложения внутри пульпы;
- травмирование зуба;
- применение неправильной методики лечения зубов.
В последнем случае пульпит возникает как осложнение после вскрытия кариозной полости и ее пломбирования при помощи некачественных материалов. Также фактором, провоцирующим развитие заболевания может стать неправильный уход за полостью рта, а в некоторых случаях – сахарный диабет или остеопороз.
Разновидности и симптоматика пульпита
В зависимости от характера заболевания и степени вовлечения в воспалительный процесс зубных тканей различают несколько видов пульпита. При любом из них требуется своевременное обращение к стоматологу. Это поможет быстрее избавиться от неприятных симптомов, а также избежать возникновения осложнений, таких как образование гноя, развитие флюса, потерю зубной единицы.
При хроническом пульпите боль ноющая и менее выраженная, чем при остром. Как правило, возникает ночью или после еды. Еще может наблюдаться неприятный запах из ротовой полости, кровоточивость десен, отечность. В зависимости от стадий заболевания выделяют следующие формы хронического пульпита:
- Фиброзную (начальную) – она характеризуется в основном только болью и припухлостью.
- Гангренозную - развивающуюся на фоне длительного инфицирования зубных тканей. Нервные окончания атрофируются, а пульпа приобретает грязно-серый цвет. По-прежнему беспокоит боль разной интенсивности, появляется гнилостный запах изо рта.
- Гипертрофическую – для нее характерно разрастание грануляционной ткани. При нажатии на пораженное место появляются гнойные выделения, кровь.
Последняя стадия заболевания происходит при обострении хронической формы. Она характеризуется сильно выраженной болью, кровоточивостью, поражением костной ткани, периодонтом, некротическими изменениями. Сберечь зуб при таком состоянии практически нереально – требуется его удаление.
При остром течении пульпита прогноз более благоприятный, исход хронического зависит от своевременности обращения к врачу, а также от тяжести повреждения зубных тканей. Современные стоматологические методики дают возможность лечить пульпу на разных стадиях патологического процесса, но чем скорее начать терапию, тем больше шансов на то, что зуб удастся сохранить.
Методики лечения пульпита
Лечение пульпита в домашних условиях невозможно. Анальгетики или средства народной медицины способны только снять боль, тем самым способствуя переходу заболевания в хроническую форму. При обращении в медучреждение пациенту делается рентгенологический снимок для оценки состояния пульпы. Далее в зависимости от стадии и течения заболевания подбирается эффективная методика лечения. Кроме стоматологических процедур могут применяться противомикробные и противовоспалительные средства, минеральные комплексы, витамины. При желании использовать народную медицину стоит обязательно проконсультироваться со стоматологом.
Биологический метод лечения
Это максимально щадящий способ лечения пульпита, который дает возможность остановить воспалительный процесс без удаления нервов. Но применять его целесообразно только на начальной стадии возникновения болезни. При проведении процедуры вскрывается и чистится канал, пульпа обрабатывается антисептическим средством. Далее накладывается повязка с гидроксидом кальция, устанавливается временная пломба. По истечении пары дней пломба удаляется и используется средство, восстанавливающее дентин. Затем пораженное место снова пломбируется, но уже на постоянно.
Биологический метод достаточно эффективен, но после лечения необходим постоянный контроль за состоянием пульпы и других зубных тканей. В число рекомендаций для пациента входит полоскание ротовой полости антисептиками, ограничение сладких, кислых продуктов. Также желательно около месяца не жевать той стороной челюсти, где был пульпит.
После процедуры пациент может ощущать несильную боль, унять которую можно анальгетическими средствами. При интенсивной, неутихающей боли следует обратиться к стоматологу. В некоторых случаях, чтобы не допустить рецидива заболевания применяются более радикальные лечебные методики.

Результаты лечения пульпита: До и После
Ампутация пульпита
Хирургическое лечение пульпита подразумевает под собой ампутацию. Данный способ лечения заключается в удалении коронковой пульпы и позволяет сохранить здоровой корневую часть. Не используется для лечения однокоренных зубов, так как из них тяжело достать отдельные части пульпы. Удаление пульпита проводится при острой форме заболевания (либо после травмирования) одним из следующих способов.
Витальное удаление пульпита
Щадящая ампутация, при которой пораженную пульпу извлекают специнструментами: пульпоэкстрактором и скальпелем. Применима к пациентам не старше 45 лет со здоровым пародонтом. После обработки кариозной полости удаляется поврежденная пульпа, проводится обеззараживание и устанавливается временная пломба. Через семь дней временная пломба сменяется на постоянную (при необходимости перед этим повторно чистится канал). Этот метод эффективный, кроме того он сохраняет зуб, а также жизнеспособность нервных окончаний.
Девитальное удаление пульпита
Экстирпация пульпита

Наглядная схема экстирпации пульпита
Это радикальная методика лечения пульпита, суть которой заключается в полном извлечении пульпы с последующим пломбированием зуба. Применяется только при невозможности сохранить нервные окончания. Подобно ампутации проводится двумя способами. При витальной нервный пучок удаляется сразу же, на первом этапе, после чистки каналов, санации и анестезии. Далее кариозная полость пломбируется. При девитальной также используется некротизирующая паста, а на следующем этапе полностью удаляется отмершая пульпа, чистятся каналы, ставится пломба. Для лечения может потребоваться от 2 до 4 сеансов – это зависит от тяжести заболевания. Возможности современных лечебных методик, а также высокотехнологичное оборудование и инновационные материалы значительно повышают качество и эффективность процедур, направленных на устранение пульпита.
Другие способы лечения пульпита
Кроме хирургического вмешательства применяются другие методы, но они дают эффект лишь на начальной стадии развития болезни при неглубоком поражении пульпы. К ним относятся:
- Лазерная терапия пульпита – процедура, способствующая быстрой регенерации тканей и сохранению корня зуба здоровым. В большинстве случаев применяется как дополнительный метод лечения при витальной ампутации. Лазерные лучи, воздействуя на пораженную пульпу, обеззараживают ее, снимают воспаление и болезненность, а также повышают шансы на сохранение нервного пучка.
- Физиотерапия – используется как вспомогательный или отдельный метод терапии, позволяющий снять воспаление и болевой синдром.
Этапы лечения пульпита

Фото: до и после лечения пульпита
Для устранения пульпита понадобится посетить стоматолога несколько раз. Выбранный метод лечения будет зависеть от степени, а также глубины поражения тканей. Терапия включает в себя несколько последовательных этапов:
- Удаление поврежденных зубных тканей. Стоматолог чистит кариозную полость и в зависимости от выбранного метода лечения либо удаляет нерв, либо накладывает препарат для его умерщвления. Далее временно пломбирует.
- Удаление пульпы. На этом этапе, который проводится через 2-4 дня после первого, врач под анестезией извлекает пульпу при помощи пульпоэкстрактора, убирает ранее наложенную пасту, удаляет нерв. Для оценки состояния каналов назначается рентген.
- Тщательная чистка каналов и кариозной полости зуба. Она проводится с целью исключения повторного развития воспалительного процесса. По завершению процедуры полость обрабатывается антисептическим средством.
- Установка постоянной пломбы. Это завершающий этап лечения пульпита. Сначала стоматолог пломбирует каналы, далее – коронковую часть пульпы. Моделирует пломбу согласно анатомической форме зуба, полирует ее и шлифует.
Современные стоматологические методы лечения позволяют устранить пульпит за два сеанса и лишь для более тяжелых случаев может понадобиться 3-4 визита к врачу. При подозрении на обширный инфекционный процесс назначаются антибактериальные и противовоспалительные препараты. Во время лечения не рекомендуется прибегать к народной медицине без предварительной консультации лечащего врача и не использовать самостоятельно какие-либо лекарственные средства без назначения.
Почему болит депульпированный зуб?
Но если боль не утихает даже по истечению двух дней, стоит обратиться к врачу. Причин, почему так происходит, может быть несколько, при этом некоторые из них достаточно серьезные:
- Пломба выходит за края зуба, травмируя близлежащие мягкие ткани.
- При пломбировании каналов была нарушена техника проведения процедуры.
- Поврежден корень зуба.
- Недостаточно тщательная чистка кариозной полости.
- Аллергия на пломбировочные материалы.
Боль в месте локации пульпита после его лечения может дать о себе знать по истечению нескольких суток, недель и даже месяцев. В таком случае необходимо снова обратиться к стоматологу и сделать рентген, чтобы определить состояние зубного корня. При необходимости проводится повторная терапия. Если отклонения от нормы незначительные, то будет достаточно физпроцедур или лазера. В более тяжелых случаях, когда кроме болезненности наблюдается отечность и кровоточивость десен, или если проведенное до этого лечение было неправильным, все этапы устранения пульпита повторяются снова. Учитывая причины возникновения болезненных ощущений после депульпирования, тянуть с посещением стоматолога не стоит. Чем раньше пройти обследование, тем скорее будет устранена патология.
В чем опасность пульпита?

Развитие заболевания от кариеса до пульпита и периодонтита.
Пульпит – серьезное стоматологическое заболевание, так как при его возникновении есть риск не только потери зуба, но также развития гнойных инфекционных процессов, сепсиса, образования флюса и разрушения челюстной кости. Осложнения развиваются при несвоевременном обращении в клинику, глубоком повреждении тканей, ошибках в диагностике и лечении, а также при невыполнении рекомендаций стоматолога после проведения манипуляций.
Если врач вовремя не выявил пульпит или не придерживался технологии лечения, воспалительный процесс будет продолжать развиваться, распространяясь на другие ткани, что в итоге приведет к возникновению периостита, пародонтита, а в самом тяжелом случае – остеомиелиту челюстной кости. Чтобы не дать развиться осложнениям, лечение необходимо проводить на начальной стадии заболевания, обратившись в медицинское учреждение, где работают опытные специалисты, а также используются современные технологии и оборудование.
Профилактика пульпита
Профилактические меры нужно применять еще до появления первых признаков заболевания. Для этого следует соблюдать ряд несложных правил:
- Регулярно ухаживать за зубами и полостью рта.
- Лечить кариес на начальных стадиях появления.
- Правильно питаться.
- Использовать зубные нити и антисептические растворы для полоскания рта.
- Регулярно посещать стоматолога (раз в полгода).
Выполняя вышеперечисленные рекомендации, можно уменьшить риск возникновения не только пульпита, но также других стоматологических заболеваний. Лечить зубной пульпит достаточно сложно, особенно при необходимости удаления нерва. Но так как развитие болезни на фоне кариеса происходит медленно, при своевременном его лечении риск вовлечения пульпы в воспалительный процесс минимален.
Медицинский туризм: виды, особенности организации и преимущества Лечебный туризм – это уникальная возможность попутешествовать и улучшить свое здоровье. Самыми популярными направлениями медицинского туризма являются кардиология, пластическая хирургия, репродуктивная медицина и стоматология.
Пластика мягких тканей Подобные операции проводятся пациентам любого возраста. Недостаточно и не до конца развитая уздечка может быть или слишком широкой или сильно узкой. В грудничковом возрасте она мешает полноценному кормлению крохи. А когда маленький человечек начинает произносить свои первые слова, то у него могут не проговариваться определенные звуки.
Биологический метод лечения пульпита – это консервативный метод, который направлен на полное сохранение пульпы жизнеспособной. Применение этого метода возможно только при соблюдении следующих 2 условий. Во-первых – пациент должен обратиться за помощью к стоматологу на самом раннем этапе развития пульпита, т.е. в самом начале развития воспаления пульпы. Второе – очень важен возраст пациента, которому врач может предложить этот метод, т.к. лечение без удаления нерва проводится только у детей, подростков и лиц не старше 25-27 лет.
Последнее связано с возможностями пульпы зуба к самовосстановлению, что зависит в том числе и от возраста пациента. Помимо биологического метода также существует и метод витальной ампутации, при котором пульпа остается частично жизнеспособной. Этот метод предполагает удаление пульпы только из коронковой части зуба, сохраняя ее в корневых каналах. Но показания к такой терапии ограничены – ее можно проводить только в многокорневых зубах (они имеют четко выраженный переход между коронковой и корневой пульпой).
Почему так важно оставить зуб живым –
Дело все в том, что пульпа выполняет трофическую (питает ткани зуба изнутри) и защитную функции. После ее гибели твердые ткани зуба становятся более хрупкими, кроме того, удаление пульпы привязано к необходимости удаления достаточно большого объема твердых тканей зуба. Также, очень часто после удаления пульпы в области верхушек корней зуба возникают воспалительные очаги, связанные с некачественным пломбированием каналов после удаления пульпы.
Конечно, чтобы всего этого избежать – лучше попытаться оставить пульпу живой. Однако это тоже не всегда удается, т.к. пациенты очень редко приходят в самом начале развития пульпита, когда применение консервативных методов лечения приносит хороший результат. Чаще пациенты приходят уже с разлитым гнойным воспалением пульпы, когда показано уже только ее полное удаление – с последующим пломбированием корневых каналов.
1. Биологический метод лечения пульпита –
Применение этого метода подразумевает полное сохранение живой пульпы и в коронковой части зуба, и в корневых каналах. Биологический метод лечения пульпита проводится в два посещения.
Показания к данному методу –
- самое начало воспаления, когда воспалением охвачен только небольшой участок пульпы в проекции кариозной полости,
- хроническая фиброзная форма пульпита, протекающая без обострений,
- случайно вскрытый рог пульпы при препарировании глубокой кариозной полости,
- возраст до 25-27 лет.
Первое посещение –
- Обезболивание.
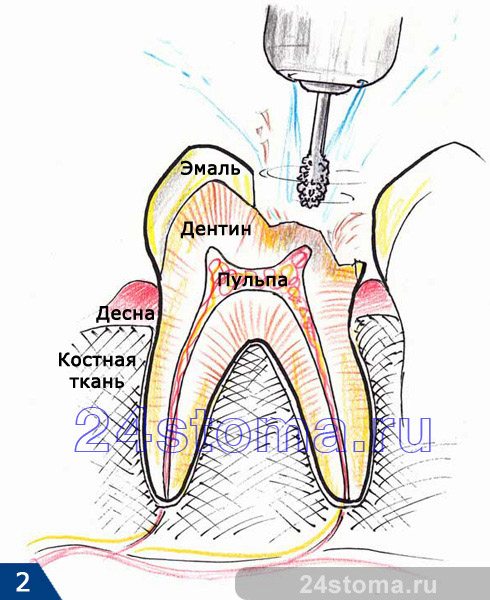
- Удаление всех пораженных кариесом эмали и дентина (рис.2-3).
- Изоляция зуба от слюны при помощи коффердама.
- Медикаментозная обработка полости зуба.
- Наложение лечебной прокладки на дно полости зуба (рис.4).
на дно полости зуба накладывается сначала специальная лечебная кальций-содержащая подкладка. Для таких подкладок используются такие препараты для лечения пульпита как Calcicur, Calcemol, Life, Calcipulp и некоторые другие. - Наложение изолирующей прокладки из стекло-иономерного цемента (рис.5).
- Наложение временной пломбы.
Этапы лечения биологическим методом (рис.1-6):
Назначения врача после первого посещения –
- Пациенту назначается физиотерапия, например, проводится лечение пульпита лазером. Лечение гелий-неоновым лазером проводится в 1-3 процедуры от 30 секунд до 2х минут на область шейки зуба.
- Пациенту также необходимо назначить нестероидные противовоспалительные средства (например, Ибупрофен).
- Антибиотики при пульпите применять нецелесообразно (ни внутрь, ни в качестве аппликаций на дно полости зуба). Это связано с тем, что кариесогенная микрофлора не чувствительна к большинству антибиотиков, включая Ампициллин (на 99,9%) и Линкомицин (на 95%).
- Далее пациент активно наблюдается. При отсутствии жалоб временная пломба заменяется на постоянную. Если же появляются симптомы острого пульпита и периодонтита, то зуб необходимо лечить традиционным методом – удалением пульпы с пломбированием корневых каналов.
Второе посещение –
Через несколько дней (в случае отсутствия жалоб пациента) проводят оставшуюся часть терапии:
- аккуратно снимают временную пломбу,
- изолируют зуб от слюны при помощи коффердама,
- постановка постоянной пломбы (рис.6).
После пломбирования необходимо согласовать с пациентом время повторных визитов в ближайшее время и отдаленное – с целью предупреждения развития периодонтита из-за гибели пульпы (такой вариант развития событий тоже возможен).
2. Метод витальной ампутации пульпы зуба –
Автор статьи также пережил личный опыт лечения пульпита данным метолом (развился пульпит под старой пломбой). Однако опыт нельзя было назвать удачным, т.к. через 3 месяца после удаления коронковой пульпы снова начались боли, и в этот раз пульпу пришлось удалять полностью. К сожалению, этот метод также имеет возрастное ограничение – желательно до 25-30 лет, и я понимал, что проводить витальную ампутацию в 44 года будет риском, на который я пошел сознательно. Но мы с моим коллегой решили немного поэкспериментировать. Ниже вы сможете увидеть как проводится витальная ампутация пульпы – на схеме и видео.
Этапы лечения методом витальной ампутации (рис.7-12):
В первое посещение проводится –
- удаление всех пораженных кариесом тканей (рис.7-8),
- удаление коронковой части пульпы + медикаментозная обработка (рис.9),
- наложение на устья каналов кальций-содержащей лечебной прокладки (рис.10),
- наложение изолирующей прокладки из стекло-иономерного цемента (рис.11),
- наложение временной пломбы,
- после окончания процедуры целесообразно скорое применение гелий-неонового лазера, а также прием нестероидных противовоспалительных препаратов, например, Ибупрофена.
На видео 1 – вы можете увидеть как проводится пульпотомия (витальной ампутации молочного зуба) у ребенка. На видео 2 – этот метод проводится на постоянном моляре у подростка. Обратите внимание, что на устья корневых каналов в последствии накладывается специальная лечебная паста, т.е. проводится прямое покрытие пульпы, оставшейся в корневых каналах.
Второе посещение (при условии отсутствия жалоб) –
- изоляция зуба от слюны при помощи коффердама,
- снятие временной пломбы,
- постановка постоянной пломбы (рис.12). Надеемся, что наша статья на тему: Биологический метод лечения пульпита – оказалась Вам полезной!
Источники:
Учитывая наличие различных нозологических форм заболеваний пульпы зуба, а также с целью выбора оптимального способа консервативного или хирургического лечения патологии пульпы, лучшей ориентации врачей-стоматологов в существующих методах лечения и с учебной целью все многообразие методик терапии заболеваний пульпы зубов можно представить в следующем виде.
Классификация методов лечения заболеваний пульпы
1. Биологические методики лечения с сохранением жизнеспособности всей пульпы или ее части
1.1. Превентивное лечение при глубоком кариесе и функциональной недостаточности пульпы (некроэктомия и пломбирование кариозной полости с использованием лечебных подкладок или других фармакологических препаратов, новокаиновые блокады, анестезия по В.И. Лукьяненко и др.)
1.2. Консервативный метод лечения пульпита и гиперемии пульпы
1.3. Витальная ампутация коронковой пульпы
1.4. Методика частичной экстирпации пульпы (витальная экстирпация пульпы)
2. Методики лечения без сохранения жизнеспособности пульпы
2.1. Метод экстирпации пульпы под анестезией
2.2. Метод девитальной экстирпации
2.3. Метод девитальной ампутации
2.4. Комбинированный метод лечения (сочетание экстирпации пульпы из хорошо проходимых каналов корней зубов с импрегнацией пульпы в плохо проходимых каналах или с хирургическим лечением корней с плохо проходимыми каналами)
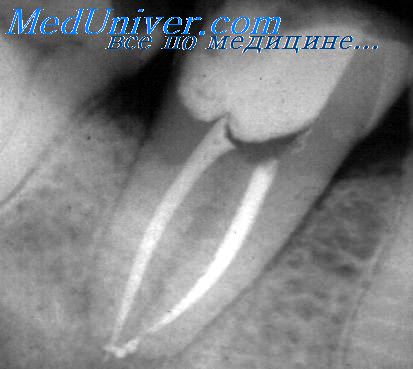
Лечение функциональной недостаточности пульпы
Проблема лечения функциональной недостаточности пульпы актуальна в связи со случаями бароденталгии во время авиационных полетов, погружения на глубину, сеансов гипербарической оксигенации. В большинстве случаев у таких больных удается выявить вторичный кариес либо наличие размягченного дентина под пломбой, который не был своевременно удален во время предыдущего лечения.
Инъекции анестетика не только предупреждают развитие болевых приступов в барокамере, но и обладают последействием: обычно после завершения курса блокад дальнейшие сеансы ГБО протекают без осложнений. В таких случаях добавление адреналина к анестетику не рекомендуется во избежание усугубления нарушений микроциркуляции крови в пульпе зубов и пародонте.
Сущность консервативного метода лечения пульпитов состоит в воздействии лекарственными веществами на причину воспаления пульпы — микроорганизмы — и на ткань пульпы с целью восстановления ее нормального морфофункционального состояния.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

