Карциноиды в хирургической практике реферат
Обновлено: 05.07.2024
Карциноиды - наиболее частые опухоли из нейроэндокринных клеток (клеток АПУД-системы). Эти клетки являются производными неврального гребешка. Они широко распространены в организме, содержат и выделяют некоторые биологически активные пептиды. Наиболее часто карциноиды развиваются в желудочно-кишечном тракте (85%), особенно в тонкой кишке, а также в легких (10%), реже поражают другие органы (например, яичники). Карциноиды кишечника редко (в 10% случаев) проявляются клинически. Это объясняется быстрым разрушением биологически активных пептидов в печени. Лишь при метастазах карциноида кишечника в печень симптомы появляются у 40-45% больных. Что касается карциноидов яичников и бронхиальных карциноидов, они способны вызывать характерный синдром на ранних стадиях заболевания.
Карциноидный синдром – комбинация симптомов, которые возникли из-за выделения опухолями гормонов и их попадания в кровоток.
Патогенез (что происходит?) во время Карциноидного синдрома:
Карциноидные опухоли могут появиться там, где есть энтерохромаффинные клетки, в принципе, по всему телу. Большее количество карциноидных опухолей (65%) развиваются в желудочно-кишечном тракте. В большинстве случаев, карциноидная опухоль развивается в тонкой кишке, аппендиксе и прямой кишке. Реже всего карциноидные опухоли развиваются в желудке и толстой кишке; поджелудочная железа, желчный пузырь и печень в наименьшей степени подвержены развитию карциноидной опухоли (несмотря на то, что карциноидная опухоль обычно дает метастазы в печени).
Примерно 25% карциноидных опухолей поражают дыхательные пути и легкие. Оставшиеся 10% могут быть обнаружены где угодно. В некоторых случаях, медики не могут определить локализацию карциноидной опухоли, несмотря на симптомы карциноидного синдрома.
Карциноидная опухоль тонкой кишки
В основном, опухоли тонкой кишки (доброкачественные или злокачественные) встречаются редко, намного реже, чем опухоль толстой кишки или желудка. Небольшие карциноидные опухоли тонкой кишки могут не вызывать никаких симптомов, лишь невыраженные боли в животе. По этой причине сложно определить наличие карциноидной опухоли тонкой кишки на ранней стадии, по крайней мере, до тех пор, пока пациента не прооперируют. Возможно обнаружить лишь небольшую часть карциноидных опухолей тонкой кишки на ранних стадиях, и то это происходит неожиданно при рентгене. Обычно карциноидные опухоли тонкой кишки диагностируются на поздних стадиях, когда симптомы заболевания дали о себе знать и обычно уже после того, как появились метастазы.
Приблизительно 10% карциноидных опухолей тонкой кишки становятся причиной карциноидного синдрома. Обычно развитие карциноидного синдрома означает, что опухоль злокачественная и достигла печени.
Карциноидные опухоли часто затрудняют проходимость тонкой кишки, когда достигают больших размеров. Симптомы непроходимости тонкой кишки включают приступообразные боли в области живота, тошноту и рвоту, иногда диарею. Непроходимость может быть вызвана двумя различными механизмами. Первый механизм - увеличение опухоли внутри тонкой кишки. Второй механизм - перекручивание тонкой кишки из-за фиброзирующего мезентерита, состояния, вызванного опухолью, при котором происходит обширное рубцевание в тканях, расположенных в непосредственной близости к тонкой кишке. Фиброзирующий мезентерит иногда затрудняет проходимость артерий, по которым кровь поступает к кишечнику, результатом чего может стать отмирание части кишечника (некроз). При этом кишечник может прорваться, что является серьезной угрозой для жизни.
Аппендикулярная карциноидная опухоль
Несмотря на то, что опухоли в области аппендикса встречаются довольно редко, карциноидные опухоли являются наиболее распространенными опухолями в области аппендикса (примерно половина всех опухолей аппендикса). На самом деле, карциноидные опухоли находят в 0,3% случаях удаленных аппендиксов, но большая часть из них не достигает размеров более 1 см и не вызывает никаких симптомов. В большинстве случаев, их обнаруживают в аппендиксах, удаленных по не связанным с опухолями причинам. Представители многих учреждений полагают, что аппендэктомия является наиболее подходящим лечением таких небольших аппендикулярных карциноидных опухолей. Шансы на то, что опухоль рецидивирует после аппендэктомии, очень низки. Аппендикулярные карциноидные опухоли размером более 2 см в 30% могут быть злокачественными и образовывать местные метастазы. Таким образом, карциноидные опухоли большего размера следует удалять. Простая аппендэктомия в данном случае не поможет. К счастью, карциноидные опухоли большого размера встречаются достаточно редко. Карциноидные опухоли в аппендиксе, даже при наличии метастазов в местные ткани, обычно не являются причиной возникновения карциноидного синдрома.
Ректальные карциноидные опухоли
Ректальные карциноидные опухоли часто диагностируются случайно при проведении пластической сигмоидоскопии или колоноскопии. Карциноидный синдром редко встречается при ректальных карциноидных опухолях. Вероятность образования метастазов соотносится с размером опухоли; 60-80% шанс возникновения метастазов при опухолях размером более 2 см. При карциноидных опухолях размером менее 1 см 2% шанс возникновения метастазов. Таким образом, небольшие ректальные карциноидные опухоли обычно успешно удаляются, но для борьбы с опухолями большего размера (более 2 см) необходима обширная хирургия, которая может привести, в некоторых случаях, даже к частичному удалению прямой кишки.
Гастральные (желудочные) карциноидные опухоли
Существует 3 вида гастральных (желудочных) карциноидных опухолей: тип I , тип II и тип III.
Гастральные карциноидные опухоли первого типа обычно имеют размер менее 1 см и являются доброкачественными. Существуют сложные опухоли, которые распространяются по всему желудку. Они обычно появляются у пациентов с пернициозной анемией или хроническим атрофическим гастритом (состояние, при котором желудок перестает вырабатывать кислоту). Нехватка кислоты является причиной того, что клетки, находящиеся в желудке, которые воспроизводят гормон гастрин, выделяют большое количество гастрина, который поступает в кровь. (Гастрин - гормоном, выделяемым организмом для усиления деятельности желудочной кислоты. Кислота в желудке перекрывает воспроизводство гастрина. При пернициозной анемии или хроническом атрофическом гастрите, нехватка кислоты является результатом увеличения количества гастрина). Гастрин помимо этого также оказывает влияние на превращение энтерохромаффинных клеток в желудке в злокачественную карциноидную опухоль. Лечение карциноидных опухолей первого типа включает такие методы, как прием соматостатиносодержащих лекарственных препаратов, которые прекращают выработку гастрина или хирургическое удаление той части желудка, которая вырабатывает гастрин.
Второй тип гастральной карциноидной опухоли менее распространен. Такие опухоли растут очень медленно и вероятность их превращения в злокачественную опухоль очень маленькая. Они появляются у пациентов с редким генетическим нарушением, как МЭН (множественная эндокринная неоплазия) типа I. У таких пациентов опухоли возникают в других эндокринных железах, таких как эпифиз, паращитовидная железа и поджелудочная железа.
Третий тип гастральной карциноидной опухоли - это опухоли размером более 3 см, которые являются отдельными (появляясь по одной или несколько одновременно) в здоровом желудке. Опухоли третьего типа обычно злокачественные и существует большая вероятность их глубокого проникновения в стенки желудка и образования метастазов. Опухоли третьего типа могут служить причиной болей в области живота и кровотечений, а также симптомов вследствие карциноидного синдрома. Гастральные карциноидные опухоли третьего типа обычно требуют хирургического вмешательства и удаления желудка, а также близлежащих лимфатических узлов.
Карциноидные опухоли толстой кишки
Карциноидные опухоли толстой кишки обычно образуются в правой части толстой кишки. Как и карциноидные опухоли тонкой кишки, карциноидные опухоли толстой кишки часто обнаруживаются на поздних стадиях. Таким образом, средний размер опухоли при диагностировании составляет 5 см, а метастазы присутствуют у 2/3 пациентов. Карциноидный синдром редко встречается при карциноидных опухолях толстой кишки.
Симптомы Карциноидного синдрома:
Симптомы карциноидного синдрома различаются в зависимости от того, какие гормоны выделили опухоли. Обычно это такие гормоны, как серотонин, брадикинин (способствует появлению боли), гистамин и хромогранин А.
Типичные проявления карциноидного синдрома:
- Гиперемия (покраснение)
- Диарея
- Боль в животе
- Хрипы из-за бронхоспазма (сужение дыхательных путей)
- Поражение клапанов сердца
- Оперативное вмешательство может спровоцировать осложнение, известное как карциноидный криз.
Гиперемия
Гиперемия является наиболее распространенным симптомом карциноидного синдрома. У 90% пациентов гиперемия возникает во время заболевания. Гиперемия характеризуется покраснением или изменением цвета лица и шеи (или верхних частей тела), а также повышением температуры. Приступы гиперемии обычно возникают внезапно, спонтанно, они могут быть вызваны эмоциональным, физическим стрессом или принятием алкоголя. Приступы гиперемии могут продолжаться от минуты до нескольких часов. Гиперемия может сопровождаться учащенным сердцебиением, низким артериальным давлением или приступами головокружения, если артериальное давление сильно падает и кровь не поступает в мозг. Редко гиперемия сопровождается высоким артериальным давлением. Гормоны, которые отвечают за гиперемию, до конца не распознаны; возможно, к ним относятся серотонин, брадикинин и субстанция Р.
Диарея
Диарея – второй важный симптом карциноидного синдрома. Примерно у 75% пациентов с карциноидным синдромом наблюдается диарея. Диарея часто возникает наряду с гиперемией, но также может возникнуть и без нее. При карциноидном синдроме диарея чаще всего возникает из-за серотонина. Лекарственные препараты, которые блокируют действие серотонина, такие как ондансетрон (Зофран), часто ослабляют диарею. Иногда диарея при карциноидном синдроме может возникать вследствие местного воздействия опухоли, которая затрудняет проходимость тонкой кишки.
Заболевания сердца
Заболевания сердца возникают у 50% пациентов с карциноидным синдромом. Карциноидный синдром обычно ведет к фиброзным изменениям легочного клапана сердца. Нарушение подвижности клапана снижает способность сердца перекачивать кровь из правого желудочка в легкие и в другие части тела, что может привести к сердечной недостаточности. Типичные симптомы сердечной недостаточности включают: увеличение печени, отеки ног, скопление жидкости в брюшной полости (асцит). Причиной поражения трехстворчатого и легочного клапанов сердца при карциноидном синдроме, в большинстве случаев, является интенсивное длительное воздействие серотонина.
Карциноидный криз
Карциноидный криз является опасным состоянием, которое может возникнуть во время хирургической операции. Криз характеризуется внезапным падением артериального давления, что является причиной развития шока. Такое состояние может сопровождаться чрезмерно учащенным сердцебиением, повышенным содержанием глюкозы в крови, а также сильнейшим бронхоспазмом. Карциноидный криз может привести к летальному исходу. Самым лучшим способом предотвращения карциноидного приступа является хирургическое вмешательство с использованием соматостатина перед операцией.
Хрипы
Хрипы появляются примерно у 10% пациентов с карциноидным синдромом. Хрипы – следствие бронхоспазма (спазма дыхательных путей), который возникает в результате выделения гормонов карциноидной опухолью.
Боль в животе
Боль в животе - распространенный симптом у пациентов с карциноидным синдромом. Боль может возникать из-за метастазов в печени, из-за того, что опухоль поражает соседние ткани и органы, или из-за кишечной непроходимости (о карциноидной опухоли тонкой кишки читайте ниже).
Диагностика Карциноидного синдрома:
Диагноз карциноидного синдрома подтверждается повышением в суточной моче уровня метаболита серотонина - 5-гидроксииндолуксусной кислоты.
Лечение Карциноидного синдрома:
Лечение карциноидного синдрома: радикальное хирургическое удаление опухоли. При метастазах, которые удалить невозможно, назначают терапию октреотидом - длительно действующим аналогом соматостатина.
При частых приступах применяют препараты метилдофа (допегит по 0,25-0,5 г 3-4 раза в день), препараты опия при поносах. Возможно применение преднизолона в дозе до 20-30 мг в сутки.
К каким докторам следует обращаться если у Вас Карциноидный синдром:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Карциноидного синдрома, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Карциноид – редкое, потенциально злокачественное новообразование из группы нейроэндокринных опухолей. Располагается в органах пищеварительной и дыхательной системы. Выделяет большие количества биологически активных веществ. Карциноид может долго протекать бессимптомно. В последующем возникают приливы, сопровождающиеся покраснением верхней половины тела, тахикардией и гипотонией. Возможны диарея и боли в животе. В запущенных случаях могут развиваться кровотечения, кишечная непроходимость или ателектаз легкого. Диагноз карциноида устанавливается на основании симптомов, УЗИ, КТ, лабораторных анализов и других исследований. Лечение – операция, химиотерапия.
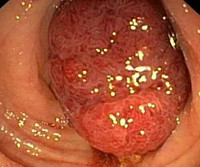
Общие сведения
Карциноид – редкая, медленнорастущая гормонально активная опухоль, происходящая из клеток APUD-системы. По клиническому течению напоминает доброкачественные новообразования, однако склонна к отдаленному метастазированию. Карциноид рассматривается, как потенциально злокачественная неоплазия. Чаще поражает желудок и кишечник, реже встречается в легких, поджелудочной железе, желчном пузыре, вилочковой железе или урогенитальном тракте.
Обычно карциноид диагностируется в возрасте 50-60 лет, хотя может выявляться и у молодых пациентов. Составляет 0,05-0,2% от общего количества онкологических заболеваний и 5-9% от общего количества неоплазий желудочно-кишечного тракта. По одним данным, мужчины страдают карциноидом несколько чаще женщин, по другим заболевание одинаково часто поражает представителей обоих полов. Лечение осуществляют специалисты в области онкологии, гастроэнтерологии, пульмонологии, абдоминальной хирургии, торакальной хирургии и эндокринологии.

Причины карциноида
Патогенез
В 50-60% случаев карциноиды располагаются в области аппендикса, в 30% - в области тонкого кишечника. Возможно поражение желудка, толстого кишечника, прямой кишки, поджелудочной железы, легких, яичников и некоторых других органов. Существует определенная корреляция между локализацией карциноида и уровнем серотонина в организме больного. Наибольшее количество серотонина выделяют карциноиды, расположенные в подвздошной кишке, тощей кишке и правой половине толстого кишечника. Для опухолей бронхов, двенадцатиперстной кишки, желудка и поджелудочной железы характерен более низкий уровень гормональной активности.
Из-за медленного роста, небольшого размера и длительного бессимптомного течения карциноиды долгое время рассматривались, как доброкачественные новообразования. Однако в последующем выяснилось, что опухоли данной группы часто метастазируют. При карциноидах тонкого кишечника отдаленные метастазы выявляются у 30-75% пациентов, при поражениях толстого кишечника – у 70%. Вторичные онкологические процессы обычно выявляются в регионарных лимфоузлах и печени, реже – в других органах.
При поражении полых органов карциноиды локализуются в подслизистом слое. Опухоли растут как в направлении наружной стенки кишечника, так и в сторону полости органа. Обычно диаметр карциноида не превышает 3 см. Новообразование плотное, желтое или серовато-желтое на разрезе. Различают три основных типа гистологического строения карциноидов:
- с образованием трабекул и солидных гнезд (тип А);
- в виде узких лент (тип В);
- с псевдожелезистым строением (тип С).
При проведении аргентафинной и хромафинной реакций в цитоплазме клеток исследуемого образца определяются серотонинсодержащие зерна.
Симптомы карциноида
Для карциноидных опухолей характерно длительное бессимптомное течение. Патогномоничным признаком являются приступообразные приливы, сопровождающиеся внезапной гиперемией лица, шеи, затылка и верхней половины туловища. Распространенность гиперемии при карциноиде может различаться – от локального покраснения лица до распространенного изменения окраски всей верхней части тела. Во время приливов возникают чувство жара, онемения или жжения в зоне гиперемии. Возможны покраснение конъюнктивы, слезотечение, усиленное слюноотделение и отек лица.
Наряду с перечисленными симптомами в период приступов у больных карциноидом наблюдаются учащение пульса и снижение АД. Реже приливы сопровождаются повышением артериального давления. Приступы при карциноиде развиваются без видимых причин либо возникают на фоне физической нагрузки, эмоционального стресса, приема некоторых медикаментов, употребления алкоголя, острой и жирной пищи. Продолжительность приступа обычно составляет от 1-2 до 10 минут, реже – несколько часов или дней. На начальных стадиях карциноида приливы наблюдаются 1 раз в несколько недель или месяцев. В последующем частота приступов увеличивается до нескольких раз в день.
С учетом особенностей течения выделяют четыре вида приливов при карциноидах. Продолжительность приступов первого типа (эритематозного) составляет несколько минут. Зона гиперемии ограничивается лицом и шеей. Второй тип приливов длится 5-10 минут. Лицо больного карциноидом становится цианотичным, нос приобретает красно-пурпурный оттенок. Приступы третьего типа – самые длительные, могут продолжаться от нескольких часов до нескольких суток. Проявляются усиленным слезоотделением, гиперемией конъюнктивы, артериальной гипотонией и диареей. При четвертом типе приливов наблюдается возникновение ярко-красных пятен в области шеи и верхних конечностей.
Приливы являются частью карциноидного синдрома и развиваются у 90% пациентов, страдающих карциноидами. Наряду с приливами у 75% больных возникают поносы, обусловленные усилением моторной функции кишечника под действием серотонина. Выраженность диареи при карциноиде может существенно различаться, при многократном жидком стуле могут возникать гиповолемия, гипопротеинемия, гипокальциемия, гипокалиемия и гипохлоремия. Возможен также бронхоспазм, сопровождающийся экспираторной одышкой, жужжащими и свистящими сухими хрипами.
Со временем у половины пациентов с карциноидом возникает фиброз эндокарда, обусловленный влиянием пиковых выбросов серотонина. Отмечается преимущественное поражение правых отделов сердца с формированием недостаточности трикуспидального клапана. Наряду с перечисленными симптомами при карциноидах могут выявляться пеллагроподобные изменения кожи, фиброзирующий стеноз уретры, фиброзные изменения и сужение сосудов брыжейки. Иногда у больных карциноидом наблюдается образование спаек в брюшной полости с развитием кишечной непроходимости.
При проведении хирургического вмешательства или инвазивной процедуры могут развиваться карциноидные кризы, угрожающие жизни больного. Криз проявляется приливом, внезапным падением АД (возможен сосудистый коллапс), выраженным учащением частоты сердечных сокращений, повышением температуры тела, обильным потоотделением и резким бронхоспазмом. В отдельных случаях карциноидные кризы возникают спонтанно или на фоне стресса.
Осложнения
При метастазировании чаще всего поражается печень. При распространенных вторичных очагах наблюдается увеличение печени, желтуха и повышение активности трансаминаз. При метастазах карциноида в брюшину возможен асцит. У некоторых больных выявляются метастазы в кости, поджелудочную железу, головной мозг, кожу, яичники или грудную клетку. При поражении скелета у пациентов с карциноидом возникают боли в костях, при метастазах в поджелудочную железу – боли в эпигастральной области с иррадиацией в спину, при поражении головного мозга – неврологические расстройства, при метастазах в грудную клетку – одышка и кашель. В ряде случаев небольшие метастатические очаги при карциноиде протекают без клинических проявлений и обнаруживаются только при проведении инструментальных исследований.
Диагностика
Из-за возможного бессимптомного течения, медленного прогрессирования и небольшого размера первичного очага диагностика карциноида может быть сопряжена с определенными затруднениями. Специфическими лабораторными исследованиями, позволяющими подтвердить наличие нейроэндокринной опухоли, являются определение уровня серотонина в плазме крови и уровня 5-гидроксииндолуксусной кислоты в моче. Для определения локализации первичной неоплазии и метастатических очагов используют сцинтиграфию с октреотидом.
В ряде случаев карциноид удается обнаружить при проведении эндоскопического исследования. При подозрении на поражение желудка назначают гастроскопию, толстого кишечника – колоноскопию, прямой кишки – ректороманоскопию, бронхов – бронхоскопию и т. д. Во время эндоскопии осуществляют биопсию с последующим гистологическим исследованием образца ткани. Наряду со сцинтиграфией в процессе выявления карциноида и метастатических очагов могут использоваться МРТ и КТ органов брюшной полости, рентгенография грудной клетки, селективная ангиография, сцинтиграфия всего скелета и другие исследования.
Для оценки распространенности карциноида также могут применяться лабораторные методы, в частности – определение уровня хроматогранина А в крови. Повышение концентрации хроматогранина А более 5000 мг/мл свидетельствует о наличии множественных метастазов карциноида. При наличии карциноидного синдрома может потребоваться проведение дифференциальной диагностики с другими нейроэндокринными опухолями, медуллярной опухолью щитовидной железы и мелкоклеточным раком легкого. При отсутствии приливов карциноид аппендикса иногда приходится дифференцировать с хроническим аппендицитом, поражение толстого кишечника – с раком толстой кишки, метастазы в печень – с другими заболеваниями печени, сопровождающимися желтухой и гепатомегалией.
Лечение карциноида
Основным методом лечения карциноида является хирургическое вмешательство. При неоплазиях аппендикса выполняют аппендэктомию, при опухолях тощей и подвздошной кишки проводят резекцию зоны поражения в сочетании с удалением участка брыжейки и регионарных лимфоузлов. При карциноидах толстого кишечника осуществляют гемиколэктомию. При одиночных метастазах в печени возможна сегментарная резекция органа. При множественных метастазах иногда используют эмболизацию печеночных артерий, криодеструкцию или радиочастотную деструкцию, но эффективность этих методов лечения, а также вероятность развития осложнений недостаточно изучены из-за небольшого количества наблюдений.
Химиотерапия при карциноиде малоэффективна. Некоторое увеличение продолжительности жизни отмечено при назначении фторурацила с стрептозоцином, однако применение этих лекарственных средств ограничено из-за тошноты, рвоты, негативного влияния на почки и систему кроветворения. Медикаментозная терапия карциноида обычно заключается в использовании аналогов соматостатина (октреотида, ланреотида), возможно – в сочетании с интерфероном. Использование данной комбинации препаратов позволяет устранить проявления болезни и уменьшить скорость опухолевого роста.
Прогноз
Прогноз при карциноидах относительно благоприятный. При раннем выявлении новообразования, отсутствии отдаленных метастазов и успешном радикальном хирургическом вмешательстве возможно выздоровление. Средняя продолжительность жизни составляет 10-15 лет. Причиной гибели пациентов с распространенными формами карциноида обычно становятся сердечная недостаточность вследствие поражения трикуспидального клапана, кишечная непроходимость при спаечном процессе в брюшной полости, раковая кахексия или нарушения функции различных органов (обычно – печени), обусловленные отдаленным метастазированием.
Карциноиды являются наиболее многочисленным гистологическим вариантом апудом (APUD-система – Amine Precursor Update and Decarboxilation), относящихся к нейроэндокринным опухолям, происходящим из энтерохромаффинных клеток, разбросанных по всему организму. Этиология и патогенез их развития неясен. Карциноиды характеризуются более медленным ростом и реже метастазируют, чем типичные аденокарциномы. Они могут возникнуть в любой части организма человека, однако наиболее часто встречаются в аппендиксе (38%). Особое значение для диагностики карциноидов, как и других апудом, имеет использование иммуногистохимического и электронно-микроскопического исследований. Гистологически они похожи на эндокринные опухоли поджелудочной железы. Карциноидные опухоли синтезируют большое количество биологически активных аминов, пептидов, таких как нейрон специфическая енолаза, 5-гидрокситриптамин, 5-гидрокситриптофан, хромогранины А и С, инсулин, антидиуретический гормон, хорионический гонадотропин, вазоактивные интестинальные пептиды, гормон роста, нейропептиды, АКТГ, меланоцит-стимулирующий гормон, гастрин, панкреатический полипептид, кальцитонин, гормон роста, рилизинг-гормон, тахикинины, бомбезин. Однако наиболее важной субстанцией секреторной активности карциноидов является серотонин [1].
Вильямс и Сандлер [2] классифицировали карциноиды по месту их локализации на верхние, средние, нижние (табл. 1).
Таблица 1.
Классификация карциноидных опухолей [2].
| 1. Верхние | Опухоли дыхательных путей, пищевода, желудка, 12-перстной кишки, поджелудочной железы. |
| 2. Средние | Опухоли тонкой кишки, аппендикса, слепой кишки, восходящего отдела ободочной кишки. |
| 3. Нижние | Опухоли поперечно-ободочной и нисходящей ободочной кишки, сигмовидной кишки, прямой кишки |
Карциноиды составляют 1-2 случая на 100000 населения: верхние 2-9%, средние 75-87%, нижние 1-8%, неизвестной локализации 2-15%.
Частота возникновения и свойства карциноидов в зависимости от локализации первичной опухоли представлены ниже (табл. 2).
Таблица 2.
Частота возникновения и свойства карциноидов в зависимости от локализации (в %).
| Локализация | Частота мета- стазирования | Карциноидный синдром |
|---|---|---|
| Пищевод | 200 мг/сутки и спровоцированы стрессом, наркозом, операцией или химиотерапией. |
В последние годы к прогностическим факторам, как и при опухолях других локализаций, добавлена оценка пролиферативной активности. Прогноз благоприятен при низком пролиферативном индексе. Для этой цели используется маркер активности синтеза ДНК Ki-67.
Лечение больных с карциноидными опухолями должно быть направлено как на борьбу с самой опухолью, так и на контроль за проявлениями карциноидного синдрома.
Для больных с карциноидными опухолями основным методом, приводящим к излечению, является хирургический метод.
Воздействие на опухоль предполагает в первую очередь агрессивную хирургическую тактику, включая эндоскопические методы, приводящие обычно к излечению при локализованной опухоли, длительному периоду без проявлений болезни при наличии регионарных метастазов и улучшению в сочетании с эмболизацией печеночной артерии и симптоматической терапией при наличии отдаленных метастазов.
Лучевая терапия может индуцировать длительный период без проявлений заболевания, однако отдаленные результаты ее применения для лечения первичной опухоли неутешительны. В основном лучевая терапия используется для симптоматического лечения. Иногда лучевая терапия используется совместно с химиотерапией или другими методами лечения. В последние годы изучается радиоизотопный метод лечения с использованием аналогов соматостатина (октеотер).
Нет единого мнения о том, в каких случаях должна начинаться химиотерапия карциноидных опухолей.
В целом успехи химиотерапии при лечении классических карциноидных опухолей разочаровывают. Наиболее часто употребляемые в монорежиме цитостатики стрептозоцин, доксорубицин, 5-фторурацил, дактиномицин, этопозид, цисплатин, дакарбазин и другие эффективны менее чем в 30% случаев (табл. 5). Комбинированные режимы лечения не приносят существенного улучшения результатов (максимальный эффект до 40%). 3-х и 4-компонентные схемы дополнительного повышения эффективности не дали и в настоящее время практически не применяются. Длительность ремиссии при проведении химиотерапии обычно варьирует от 4 до 7 мес. Ввиду отсутствия длительного и выраженного эффекта, токсичности цитостатиков и наличия хороших симптоматических препаратов, таких как октреотид (сандостатин, сандостатин-LAR - Long-Action Repeatable formulation), некоторые авторы ставят под сомнение целесообразность использования химиотерапии и оставляют ее как резерв в случаях быстрого прогрессирования болезни и неэффективности других методов лекарственного лечения. Химиотерапия при карциноидах носит характер симптоматического лечения.
Таблица 5.
Химиотерапия при злокачественных карциноидах [3].
| Препараты | Число больных | Объективный эффект |
|---|---|---|
| Стрептозотоцин | 27 | 7 (30%) |
| Стрептозотоцин | 6 | 1 (16%) |
| Доксорубицин | 33 | 7 (21%) |
| 5-фторурацил | 19 | 5 (26%) |
| ДТИК | 18 | 3 (17%) |
| Дактиномицин | 17 | 1 (6%) |
| Цисплатин | 16 | 1 (6%) |
| Стрептозотоцин+ 5-фторурацил | 43 | 14 (33%) |
| Стрептозотоцин+ 5-фторурацил | 19 | 2 (11%) |
| Стрептозотоцин+ циклофосфан | 47 | 12 (26%) |
| Стрептозотоцин+доксорубицин | 9 | 2 (22%) |
| Стрептозотоцин+ циклофосфан+5-фторурацил | 9 | 2 (22%) |
| Стрептозотоцин+ циклофосфан+ 5-фторурацил+доксорубицин | 56 | 17 (31%) |
| Сандостатин | 25 | 4 (16%) |
| Сандостатин | 23 | 2 (9%) |
| Интерферон | 111 | 16 (15%) |
| Интерферон | 14 | 0 (0%) |
| Интерферон | 20 | 2 (20%) |
Сандостатин (синтетический аналог соматостатина) значительно увеличивает выживаемость больных карциноидными опухолями с наличием метастазов. Сроки выживаемости (от момента установления метастазирования) составляют 8,8 лет по сравнению с 1,8 годами в контрольной группе [4].
Сандостатин существенно улучшает качество жизни больных, облегчая или устраняя характерные симптомы карциноидного синдрома, носящие нередко тягостный характер.
Эффективность Сандостатина у больных карциноидами опухолями продемонстрирована в ряде исследований, проведенных в Европе и США (табл. 6, 7) [2]. В последние годы изучается пролонгированная форма препарата сандостатин-LAR.
Таблица 6.
Эффективность Сандостатина у больных карциноидным синдромом (исследования, проведенные в США).
| Признак | Число больных | Число больных (%) | |||
|---|---|---|---|---|---|
| Полный эффект | Улучшение | Стабилизация | Ухудшение | ||
| Диарея | 44 | 8 (18%) | 20 (45%) | 10 (23%) | 6 (14%) |
| Приливы | 42 | 8 (19%) | 23 (55%) | 7 (17%) | 4 (10%) |
| 5-ГИУК↑ | 40 | 3 (7%) | 24 (60%) | 8 (20%) | 5 (13%) |
| Общее состояние | 46* | 0 (0%) | 33 (72%) | 7 (15%) | 6 (13%) |
Таблица 7.
Эффективность Сандостатина у больных карциноидным синдромом (исследования, проведенные в Европе).
| Симптомы | Число больных | Число больных (%) | |||
|---|---|---|---|---|---|
| Полный эффект | Улучшение | Стабилизация | Ухудшение | ||
| Диарея | 30 | 8 (27%) | 13 (43%) | 8 (27%) | 1 (3%) |
| Приливы | 31 | 2 (6%) | 20 (65%) | 8 (26%) | 1 (3%) |
| 5-ГИУК↑ | 20 | 0 (0%) | 8 (40%) | 6 (30%) | 6 (30%) |
| Общее состояние | 38 | 0 (0%) | 27 (71%) | 10 (26%) | 1 (3%) |
Альфа-интерфероны являются активными препаратами для лечения злокачественных карциноидов: биохимический и субъективный эффект составляет 30-75%, объективный эффект - 15-20%, стабилизация – 39%; медиана выживаемости - более 80 мес. [3].
При использовании альфа-интерферонов в комбинации с октреотидом удается улучшить результаты лечения; у этих больных отмечается также лучшая переносимость альфа-интерферона [5]. Алгоритм выбора оптимального варианта лекарственного лечения карциноидов желудочно-кишечного тракта представлен в табл. 8.
Таблица 8.
Лекарственное лечение карциноидных опухолей желудочно-кишечного тракта [5].
| 1-я линия | 2-я линия | |
|---|---|---|
| Средние карциноиды | αИФН ± СОМ | ДДП + VP-16 |
| Нижние карциноиды | αИФН ± СОМ | ДДП + VP-16 |
αИФН - альфа-интерферон; СОМ - соматостатин (сандостатин);
ДДП – цисплатин; VP-16 - вепезид
В материалах ASCO 2000-2003 гг., ESMO 2002 г. представлены данные по изучению у больных карциноидными опухолями новых противоопухолевых препаратов (табл. 9).
Таблица 9.
Новые препараты при злокачественных карциноидах (по материалам ASCO 2000-2003 гг., ESMO 2002 г.).
| Препарат | Число больных (оценено) | Эффект | Авторы |
|---|---|---|---|
| Таксотер | 16 (15) | Мин.эфф. – 13% | Kulke M.H., et al, 2000 |
| Таксотер | 18 (17) | ЧР – 17,6% Стаб. – 47% | Горбунова В.А. и соавт., 2002 [6] |
| Иринотекан | 11 | Стаб. – 10/11 | Baker J., et al, 2002 |
| Иринотекан + цисплатин | 14 | ПР – 7% ЧР – 36% Стаб. – 29% | Hon Z., et al, 2003 |
| Топотекан | 20 | Эфф. - 1 | Ansell S.M., et al, 2001 |
| Оксалиплатин + капецитабин | 11 | ЧР – 2/11 Стаб. – 5/11 | Bajetta E., et al, 2002 |
| Гливек | 23 (15) | Стаб. – 10/15 | Yao J.C., et al, 2003 |
| PS-341 (ингибитор протеосом) | 14 | Стаб. – 62% | Shan M.H., et al, 2002 |
| Сандостатин-LAR | 8 | Эфф. – 6/8 Стаб. – 2/8 | Valle J.W., et al, 2001 |
В настоящее время при использовании только лекарственного метода лечения невозможно вылечить больного, но этот метод позволяет длительно (иногда годами) контролировать развитие опухолевого процесса.
В дальнейшем будет возможно индивидуализировать лечение больных, основываясь на новых данных о биологических особенностях опухолевого роста, пролиферативных способностях, факторах роста и их рецепторах.
Список литературы:
1. Райхлин Н.Т., Кветной И.М., Осадчук М.А. APUD-система (обще патологические и онкологические аспекты). Обнинск. 1993. Часть 1 (книга 1), с.127; часть II (книга 2), с.108.
2. Горбунова В.А., Орел Н.Ф., Егоров Г.Н. Редкие опухоли APUD-системы (карциноиды) и нейроэндокринные опухоли поджелудочной железы: клиника, диагностика, лечение. Москва, 1999, 32 стр.
3. Hobday T.J., Rubin J., Goldberg R., et al. Molecular markers in metastatic gastrointestinal neuroendocrine tumors. Proc. ASCO, 2003, v. 22, p. 269, N1078.
4. Anthony L., Shyr Y., Winn S., et al. Octreotide acetate in the management of malignant carcinoid syndrome. Ann. Oncol., 1996, 7 (suppl. 5): 47, A219P.
5. Oberg K. Neuroendocrine gastrointestinal tumors. Ann. Oncol., 1996, 453-463.
6. Горбунова В.А., Орел Н.Ф., Борисова Т.А. и соавт. Возможности использования таксотера при различных солидных опухолях. Совр. Онкол., 2002, №4, т.4, с.182-185.
Copyright © Российское общество клинической онкологии (RUSSCO).
Полное или частичное использование материалов возможно только с разрешения администрации портала.

Клиническая классификация (наиболее распространенные подходы, например: по этиологии, по стадии и т.д.).
| Степень злокачественности (G) | Количество митозов (в 10 поля зрения при большом увеличении) | Индекс Ki – 67 (%) |
| G1 | ≤ 2 | |
| G2 | 2-20 | 3-20 |
| G3 | > 20 | > 20 |
- 10 пзбу: поле зрения при большом увеличении 2 мм², оценивают, по крайней мере, 40 полей (при 40 кратном увеличении микроскопа) в области с наибольшей плотностью митозов;
Эндокринные опухоли желудка чаще всего бывают высокодифференцированными, более 90% приходится на новообразования энтерохромаффин-подобных клеток. Опухоли из этих клеток располагаются преимущественно в кислотопродуцирующей слизистой оболочке и выделяют гистамин, гистидиндекарбоксилазу и VMAT. На основе сопутствующих патологических состояний выделяют 3 типа этих новообразований.
Низкодифференцированные эндокринные карциномы желудка - относительно редкие, крайне агрессивные большие опухоли (> 4 см). Чаще болеют мужчины. Обычно к моменту установления диагноза имеются обширные метастазы и смерть наступает в течение нескольких месяцев.
Т1 - Опухоль размерами не менее 0,5 мм и не более 1 см в пределах слизистой оболочки или размерами не более 1 см в наибольшем измерении и прорастающая в подслизистую основу.
Т4 - Опухоль прорастает в висцеральную брюшину (серозную оболочку) или в другие органы или соседние структуры.
| I | T1 | N0 | M0 |
| IIА | T2 | N0 | M0 |
| IIВ | Т3 | N0 | M0 |
| IIIА | Т4 | N0 | M0 |
| IIIВ | Любая T | N1 | M0 |
| IV | Любая T | Любая N | M1 |
Диагностика
Как правило, в начальных стадиях клиническая картина отсутствует. По мере роста опухолевого процесса отмечается боль в эпигастральной области, потеря веса, анемия.
В клинической картине карциноидного синдрома преобладает сердечно-сосудистая симптоматика. Она характерна выраженной тахикардией, болями в области сердца, повышением АД. Метаболические нарушения у больных с карциноидами приводят к вторичным изменениям сердца (фиброэластоз правых отделов сердца - трёхстворчатого клапана и клапанов легочной артерии), которые создают соответствующую картину при физикальном исследовании и ЭхоКГ.
Гиперемия кожи лица и приливы - часто первый, а иногда и единственный симптом карциноидного синдрома.
Данные проявления могут быть спровоцированы эмоциональными факторами (волнение и возбуждение), приемом пищи и алкогольных напитков. Сосудодвигательные реакции проявляются гиперемией кожи в виде эритематозного покраснения кожных покровов головы и шеи (область прилива крови к лицу). При сосудистой реакции цвет кожи может меняться от красного до выраженной бледности. Продолжительные приступы гиперемии могут сопровождаться слезотечением и отёком вокруг глаз. Системные эффекты этих реакций разнообразны. У некоторых больных в результате частых и продолжительных приступов расширения кожных сосудов появляются телеангиэктазии на коже лица и шеи.
Абдоминальный карциноидный синдром обусловлен влиянием серотонина на моторику желудочно-кишечного тракта и секрецию. Он проявляется болями в животе схваткообразного характера, диспептическими и функциональными нарушениями (тошнота, рвота, диарея). Бронхоспазм связан с высвобождением серотонина, брадикинина, гистамина и проявляется приступами затруднённого дыхания.
Карциноидный синдром вызывает расстройства нервно-психического статуса больного. Выделяют кризовое и фоновое течение нервно-психических расстройств при карциноидном синдроме. Приступы сопровождаются головными болями, тошнотой, рвотой, глубокой депрессией и обильными проявлениями вегетативной дисфункции (выраженная потливость, озноб, гипертермия, гиперемия лица). Иногда возникают икота, чувство голода, гипогликемия. После приступа больные ослаблены, депрессивны, сонливы. При фоновом течении карциноидного синдрома у больных выявляют признаки астено-депрессивного синдрома.
1. Общий анализ крови – наиболее характерно наличие анемии, разной степени выраженности; повышение СОЭ.
| Использование | Маркер | Специфичность |
| Общее | Хромогранин А и В | Высокая |
| Нейронспецифическая энолаза | Средняя | |
| Человеческий хорионический гонадотропин | Низкая | |
| Специфическое | Гистамин | Высокая |
| Гастрин | Высокая | |
| Грелин | Низкая |
1. Эндоскопическое исследование желудка. Взятие биопсии и проведение иммуногистохимического анализа – хромогранин А, Ki-67.
Консультации смежных специалистов и другие обследования - по необходимости.
1. Общий анализ крови – наиболее характерно наличие анемии, разной степени выраженности; повышение СОЭ.
| Использование | Маркер | Специфичность |
| Общее | Хромогранин А и В | Высокая |
| Нейронспецифическая энолаза | Средняя | |
| Человеческий хорионический гонадотропин | Низкая | |
| Специфическое | Гистамин | Высокая |
| Гастрин | Высокая | |
| Грелин | Низкая |
1. Эндоскопическое исследование желудка. Взятие биопсии и проведение иммуногистохимического анализа - хромогранин А, Ki–67.
По показаниям выполняются: инструментальные методы основаны на визуализации нейроэндокринной опухоли и определения стадии заболевания.
1. Рентгеновские методы. Рентгенография органов грудной клетки в двух проекциях - скрининговый метод для исключения грубой органической патологии органов средостения, легких, наличия гидро- и пневмоторакса, а также для исключения внутригрудного метастазирования и синхронных опухолевых заболеваний.
Рентгенография пищевода, желудка, ирригография - применяются с целью контрастирования и визуализации измененных отделов ЖКТ при подозрении на наличие опухоли, а также вторичное вовлечение их в опухолевый процесс.
Экскреторная урография проводится для оценки выделительной функции почек, визуализации мочеточников и мочевого пузыря.
2. Эндоскопический метод - метод прямой визуализации, позволяющий детально изучить состояние слизистой оболочки полого органа, кроме того, получить материал для морфологического исследования.
6. Ультразвуковой метод - наиболее распространенный и удобный метод первичной и уточняющей диагностики, с помощью которого можно выявить факт наличия опухоли и уточнить ее локализацию, размеры, связь опухоли с окружающими структурами и степень ее васкуляризации.
7. Спиральная КТ с контрастным усилением и МРТ - наиболее информативные методы, позволяющие выявить опухоль от 1,0 см, выяснить степень ее местной распространенности, а также наличие регионарных и отдаленных метастазов. Данные методы уступают в эффективности лишь ангиографии и сканированию сандостатиновых рецепторов.
8. Радиоизотопные методы.
9. Сцинтиграфия костей скелета проводится с целью исключения метастазирования в кости скелета.
10. Сцинтиграфия с октреосканом.
Дифференциальный диагноз
Лечение
Показанием к хирургическому лечению карциноида желудка является установление диагноза операбельного рака желудка при отсутствии противопоказаний к операции.
Основными радикальными операциями при раке желудка являются субтотальная дистальная, проксимальная резекция желудка и гастрэктомия.
Алгоритм лечения нейроэндокринных опухолей желудка без поражения лимфоузлов или отдаленных метастазов (I и II стадия)
Главное условие радикальности операции заключается в удалении единым блоком пораженного опухолью желудка или соответствующей его части и регионарных лимфоузлов с окружающей их клетчаткой (лимфодиссекция).
В настоящее время на основании работ JRSGC (1998) детально описаны 16 групп регионарных лимфатических узлов, формирующих четыре последовательных (не в истинном понимании последовательности) этапа метастазирования от различных отделов желудка – N1 до N4.
Второй этап: лимфатические узлы по ходу артериальных стволов - общей печеночной артерии, чревного ствола, левой желудочной, в воротах селезенки, по ходу селезеночной артерии (№7-11).
Третий этап: лимфатические узлы гепатодуоденальной связки, ретропанкреатодуоденальные, корни брыжейки поперечно-ободочной кишки (№12- 14).
Следует отметить, что различным локализациям первичной опухоли в желудке соответствуют различные этапы метастазирования, что подтверждено проспективными исследованиями по выживаемости групп пациентов при поражении различных групп лимфатических узлов.
На основании классификации и с учетом исследований по результатам выживаемости (M. Sasako et al., 1995; T. Aiko et al., 1998) вовлечение лимфатических коллекторов N1-2 рассматривается как регионарное метастазирование, тогда как вовлечение N3-4 – как отдаленное метастазирование (M1 Lym).
Различные варианты лимфодиссекции нашли свое отражение в классификации объема операций: вариант лимфодиссекции определяется на основании последнего удаляемого этапа метастазирования.
Для определения радикальности и адекватности операции служит контроль на отсутствие опухолевых клеток по линии пересечения органов (пищевода, желудка, двенадцатиперстной кишки), определяемое микроскопически.
Субтотальная проксимальная резекция желудка выполняется при раке кардиального отдела желудка I и II стадий. При раке проксимального отдела желудка III стадии или инфильтративных формах производится гастрэктомия.
Во всех случаях НЭО желудка показана гастрэктомия, что связано с биологическими особенностями распространения раковых клеток. При распространении опухоли проксимально по пищеводу операция должна выполняться из комбинированного торако-лапаротомного доступа по Osawa-Garlok с пищеводно- тонкокишечным анастомозом по Ру.
Спленэктомия выполняется при проксимальной локализации и\или в теле желудка; прорастании опухолью всех слоев стенки желудка.
Диагностированный на предоперационном этапе НЭО желудка (стадии опухолевого процесса II, IIIa, IIIb, IV хирургическая) - показание для проведения курсов (2-3) предоперационной полихимиотерапии. Базовыми препаратами лекарственной терапии являются - таксотер, иринотекан, оксалиплатин, кселода. Оценка эффективности предоперационной терапии проводится контрольными эндоскопическими, ультрасонографическими, компьютерно-томографическими методами исследованиями, а также методами ИГХ.
Результаты лечения больных с ІV стадией остаются крайне неудовлетворительными. Четких схем лечения нет. Для ликвидации осложнений, обусловленных распространенным опухолевым процессом, выполняют оперативные вмешательства с паллиативной целью. В зависимости от конкретной ситуации выполняют паллиативную резекцию желудка, гастрэктомию, обходной гастроэнтероанастомоз на длинной петле с межкишечным соустьем, накладывают гастро- или еюностому. Возможно выполнение эндоскопической реканализации путем диатермокоагуляции опухоли.
Стандартных схем химиотерапевтического лечения больных раком желудка ІV стадии нет. Существует множество различных схем использования цитостатиков у больных НЭО желудка, которые отличаются друг от друга не только набором химиопрепаратов, но и временем проведения, количеством курсов, использованием модификаторов, а также способом введения их в организм.
Частичных эффектов у больных диссеминированным раком желудка можно добиться в 15-35% случаев от применения в режиме монотерапии таких препаратов, как 5-фторурацил, фторафур, цисплатин, этопозид, CCNU, доксорубицин, эпирубицин. Продолжительность частичных ремиссий при этом короткая, на выживаемости эффект не сказывается.
В девяностых годах начато исследование эффективности и продолжается до настоящего времени при генерализованном НЭО желудка новых препаратов – доцетаксела, паклитаксела, кампто, S-1, УФТ.
В настоящее время наиболее часто используются комбинации на основе 5- фторурацила и лейковорина. Целесообразно использовать для терапии рака желудка 5- фторурацил, цисплатин, этопозид, доксорубицин и эпирубицин.
Несмотря на это, эффективность химиотерапевтического лечения больных распространенным НЭО желудка остается на низком уровне, в большинстве случаев отмечается частичная и непродолжительная ремиссия опухолевого процесса.
Читайте также:

