Фитотерапия при атеросклерозе реферат
Обновлено: 04.07.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Атеросклероз: причины появления, симптомы, диагностика и способы лечения.
Определение
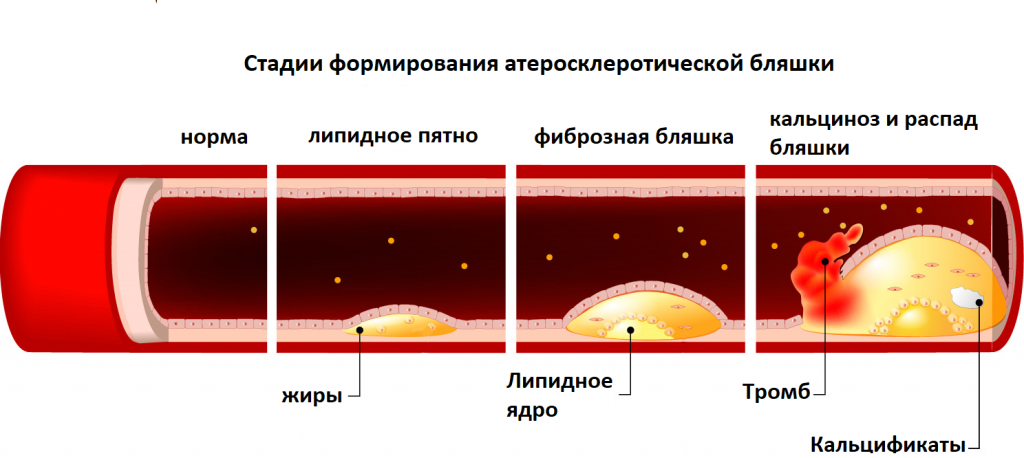
Атеросклероз - это хроническое очаговое поражение артерий, характеризующееся отложением и накоплением во внутренней оболочке сосуда жиросодержащих белков и доставляемого ими холестерина. Заболевание сопровождается разрастанием соединительной ткани и образованием так называемых атеросклеротических бляшек, которые суживают просвет артерии и вызывают хроническую медленно нарастающую недостаточность кровоснабжения органа. Атеросклероз служит спусковым механизмом развития большинства сердечно-сосудистых заболеваний – инфаркта миокарда, ишемической болезни сердца (ИБС), инсульта мозга, сердечной недостаточности, нарушения кровообращения конечностей, органов брюшной полости и др.
Причины появления атеросклероза
Непосредственной причиной развития атеросклероза является изменение нормального обмена веществ, когда по той или иной причине нарушаются процессы преобразования различных фракций липидов, приводя к их избыточному накоплению в сосудистом русле. При выраженном атеросклеротическом процессе в организме удается выявить дислипидемии – дисбаланс жиров. Они могут быть врожденными, генетически обусловленными и приобретенными, например, в результате поражения печени, эндокринных желез и т.д. Дислипидемия также может иметь алиментарное происхождение, т.е. быть связанной с нерациональным питанием.
Помимо нарушения баланса липидов немаловажную роль играет повреждение сосудистой стенки, которое может развиваться в результате курения и злоупотребления алкоголем, длительно текущей, неконтролируемой артериальной гипертензии, сахарном диабете.
Следует помнить, что на содержание холестерина в крови могут влиять различные сопутствующие заболевания и факторы риска. В частности, низкая физическая активность способствует повышению уровня холестерина в крови. Снижение функции щитовидной железы нередко становится причиной гиперхолестеринемии.
Классификация заболевания
Атеросклеротические изменения могут захватывать самые различные артерии, поэтому заболевание можно подразделить на атеросклероз сосудов сердца, головного мозга, почек, нижних конечностей и т.д. Однако такое разделение носит довольно условный характер, поскольку атеросклеротический процесс не ограничивается сосудами лишь одного органа, но происходит в артериях всего организма с той или иной степенью интенсивности.
В основе атеросклероза, как правило, лежат расстройства жирового обмена, поэтому необходимо рассмотреть отдельные аспекты классификации дислипидемий. Они могут быть врожденными и приобретенными. Для врожденных дислипидемий характерно наличие генетического дефекта какого-либо фермента, участвующего в обмене жиров. При этом происходит избыточное накопление одной фракции липидов и недостаток другой.
Согласно классификации дислипидемий по Фредриксону, которая принята Всемирной организацией здравоохранения, патологический процесс подразделяется на пять типов:
- I тип - дислипидемия наследственная – характеризуется повышением уровня хиломикронов (самых крупных липопротеинов, основная функция которых – транспорт поступающих с пищей жиров от кишечника к тканям), но не относится к основным причинам развития атеросклеротических поражений.
- IIа тип дислипидемии (полигенная гиперхолестеринемия, наследственная гиперхолестеринемия) – отличается повышением уровня липопротеинов низкой плотности;
- IIb тип дислипидемии (комбинированная гиперлипидемия) – характеризуется повышением уровня липопротеинов низкой, очень низкой плотности и триглицеридов.
- III тип дислипидемии (наследственная дис-бета-липопротеинемия) – характеризуется повышением уровня липопротеинов промежуточной плотности; имеет высокую вероятность развития атеросклеротического поражения кровеносных сосудов.
- IV тип дислипидемии (эндогенная гиперлипемия) – характеризуется повышением уровня липопротеинов очень низкой плотности.
- V тип дислипидемии (наследственная гипертриглицеридемия) – характеризуется повышением уровня хиломикронов и липопротеинов очень низкой плотности.
С точки зрения терапии и прогноза заболевания крайне важно определить тип дислипидемии, что удается сделать только при помощи лабораторных исследований.
Симптомы атеросклероза
Атеросклероз имеет хроническое течение и очень долго может никак не проявляться. Первые симптомы возникают, как правило, когда процесс уже достаточно выражен для значительного нарушения кровотока по пораженному сосуду.
Одним из проявлений атеросклероза сосудов сердца (коронарных сосудов) является ишемическая болезнь сердца.
Она может выражаться стенокардией – жгучими, сжимающими болями за грудиной, перемежающейся хромотой. При осмотре глазного дна определяются признаки атеросклероза мелких артерий, при эхокардиографии видны признаки атеросклероза сердечных клапанов, аорты. Результатом этих изменений может стать инфаркт миокарда, постепенное снижение сократимости сердечной мышцы, сердечная недостаточность.
Атеросклероз сосудов головного мозга зачастую проявляется головокружениями, нарушением координации движений, падениями с потерей сознания, а также снижением мозговых функций. Одним из наиболее грозных проявлений атеросклеротического поражения сосудов головного мозга является инсульт.
Главный симптом атеросклероза почечных артерий – неконтролируемое повышение артериального давления, приводящее к стойкой гипертензии, носящей вторичный характер.
Для атеросклероза верхних и нижних конечностей характерными симптомами являются зябкость пальцев рук и ног, чувство тяжести, онемение, снижение чувствительности кожи. На поздних стадиях наблюдается сухость, истончение и шелушение кожи, утолщение и помутнение ногтей, могут возникнуть трудно заживающие трофические язвы, больные жалуются на частые судороги.
Диагностика атеросклероза
Диагностика атеросклероза направлена на выявление как причин, способствовавших развитию данного процесса, так и проявлений атеросклеротического поражения сосудов.
Необходимо исследование липидограммы с целью определения дисбаланса между различными фракциями липидов, а также биохимический анализ крови, в котором врача интересуют в первую очередь показатели функции печени: общий белок, альбумины, аланинаминотрансфераза (АлАТ), аспартатаминотрансфераза (АсАТ), билирубин 13 и его фракции.
Обследование дает возможность провести скрининговую оценку липидного обмена, предположить риск развития атеросклероза. В данный профиль также входит расчет индекса атерогенности.
В конце ХХ и вначале ХХI века заболевания сердечно-сосудистой системы приобрели характер пандемии, являясь основной причиной инвалидизации и смерти населения экономически развитых стран. Основная роль в нарушениях кровообращения в артериальных сосудах принадлежит атеросклерозу.
При поражении артерий питающих сердце возникает такое явление как стенокардия (боли за грудиной) и, вследствие этого, возможно развитие острого инфаркта миокарда.
Поражение артерий питающих головной мозг вызывает либо преходящее (микроинсульт) или стойкое (инсульт) нарушение мозгового кровообращения. Отложение холестерина в артериях конечностей — причина развития хромоты, болей в икре при нагрузке и гангрены конечности. Атеросклероз артерий брюшной полости ведет к ишемии и гангрене кишечника. Возможное сужение почечных артерий за счёт накопления холестерина приводит к выраженному повышению артериального давлению.
Факторы риска развития атеросклероза
- здоровый образ жизни и предупреждение атеросклеротического процесса в сосудах,
- стабилизация течения атеросклероза при наличии его клинических проявлений за счет фармакологических средств,
- хирургическое восстановление проходимости сосудов при выраженных проявлениях атеросклероза.
Диета при атеросклерозе сосудов
В первую очередь предполагается снижение потребления жиров (содержащих холестерин) до такого уровня, чтобы на их долю приходилось менее 30% суточного калоража. При этом доля насыщенных жиров не должна превышать 10%. Рекомендовано, чтобы потребление холестерина составляло не более 300 мг в сутки.
Следующее требование к диете — ограничение калорийности. При этом общий калораж не должен превышать 2500 калорий в сутки. Однако, нельзя забывать о разнообразии и полноценности питания. Известно, например, что дефицит белка в пище снижает устойчивость к стрессам, недостаток жирных кислот, содержащихся в растительных маслах, ухудшает функции мозга и т.д.
Продукты животного происхождения
Потребление насыщенных жиров,а проще говоря холестерина, можно снизить уменьшая количество говядины, свинины и баранины. Любые мясные продукты рекомендуется употреблять в варёном виде.
С птицы нужно снимать кожу и исключить употребление внутренних органов животных.
В жирных сортах рыб, таких как палтус, содержится совсем другой жир, способствующий рассасыванию холестериновых бляшек в пораженных атеросклерозом артериях. Специалисты из университета Дьюка полагают, что даже одного рыбного блюда в неделю может быть достаточно, чтобы снизить риск неожиданного инфаркта на 50%. Интересно, что можно вместо рыбы принимать рыбий жир, содержащий жирную кислоту омега-3, и снижающих уровень холестерина.
Также, диета должна удовлетворять потребности организма в витамине В6. Он активно участвует в процессах жирового обмена, в транспорте и распаде холестерина, и в органическом йоде, который повышает синтез гормонов щитовидной железы. Тем самым стимулирует процессы переработки опасного холестерина.
С этой целью рекомендуют включение в диету продуктов моря:
- блюда из морской капусты,
- кальмаров,
- морского гребешка,
- мидий и т.д.
Продукты растительного происхождения
Но увлекаться растительными маслами тоже нельзя! Часто в рекомендациях про это забывают. Дело в том, что избыток полиненасыщенных жирных кислот может привести к снижению полезного холестерина, оказывающих противосклеротическое действие.
Потребление холестерина можно снизить, уменьшив потребление яичных желтков (4 желтка в неделю) и субпродуктов:
55-60 % суточного калоража должно обеспечиваться сложными углеводами:
- овощи,
- продукты из цельного зерна,
- свежие фрукты.
Важным моментом является включение в диету продуктов из муки грубого помола. Содержащиеся в оболочках зерновых культур вещества связывают и выводят из организма содержащийся в пище холестерин, а также соли тяжелых металлов, нитраты и нитриты, канцерогены. Грубую клетчатку содержат хлеб из цельного зерна, пшеничные и овсяные отруби. Норма — не менее 20 г. клетчатки в день.
Один из самых богатых источников жирных кислот типа омега-3 — льняное семя. Канадские кардиологи установили, что регулярное употребление льняного семени в пищу обеспечивает надежную защиту от образования тромбов и отложению холестерина в артериях, приводящих к инфаркту и инсульту. Риск инфаркта может снижаться до 40%. В день достаточно 2 ст. ложек льняного семени, которое можно добавлять в кашу, салаты и другие блюда. Хранить льняное семя нужно в холодильнике.
По сути, все вышеперечисленные продукты можно отнести к народным методам лечения атеросклероза сосудов.
Диета кардиологических больных
Требуется ограничение поваренной соли и включение продуктов богатых солями калия: печеный картофель, зеленый лук, зелень петрушки, урюк, курага, инжир, чернослив, абрикосы, бананы. Много калия содержится в зернах кофе, но не растворимый кофе! А также в листьях черного чая. Зеленый чай содержит несколько мощных антиоксидантов, которые снижают уровень холестерина и помогают нормализовать артериальное давление. 3 ч. ложки зеленого чая заливают 0,5 л кипятка, настаивают 10 минут и процеживают. Этого количества хватит на день.
Полезно употребление любых овощей и фруктов. Ежедневно желательно употреблять от 5 до 7 разных видов. Особое место занимают баклажаны, они способствуют выведению холестерина, а также понижают его содержание в крови и в стенках кровеносных сосудов.
Подобным действием обладают орехи:
- арахис,
- грецкие,
- кешью,
- лещина,
- миндаль,
- фундук.
Исследования показывают, что употребление 150 г очищенных орехов в неделю у некоторых пациентов снижает риск ИБС и инфаркта на 33%. Однако увлекаться орехами не следует, поскольку это очень калорийные продукты, способствующие увеличению веса.
Очень полезна капуста:
- брокколи,
- брюссельская,
- белокочанная,
- цветная.
В них содержатся полезные для сосудов и сердца антиоксиданты и другие ценные биологически активные вещества.
Рекомендуется ежедневно съедать 2-4 кисло-сладких яблока. Полезны черная смородина, ирга и чеснок.
Народные методы лечения атеросклероза сосудов в основном связаны именно в употреблении полезных продуктов, которые можно найти в любом огороде и дачном участке.
Немедикаментозные методы профилактики и лечения атеросклероза сосудов
- отказ от курения,
- антиатеросклеротическая диета,
- активный образ жизни — регулярные дозированные физические нагрузки,
- поддержание психологического и физического комфорта,
- снижение массы тела.
Диета назначается на 3-4 месяца, после чего проводится контроль анализов. Если по лабораторным данным и самочувствию отмечается улучшение, то наблюдение за пациентом продолжается, но диета не снимается. Если же эффекта не получено (показатели холестерина ещё выше нормы), то диету ужесточают. Если же еще через 3 месяца эффекта не наблюдается, тогда подключают современные медикаментозные препараты из группы статинов.
Медикаментозные методы снижения уровня холестерина
Статины являются, пожалуй, самыми эффективными проверенными лекарствами для снижения уровня холестерина в крови.
Наиболее проверенными статинами являются аторвастатин и розувастатин. Однако, необходимо подчеркнуть, что лекарства для снижения холестерина назначаются только по рекомендациям вашего врача и под его непосредственным контролем!
Хирургические способы восстановления кровотока (чистка сосудов)
Хирургические методы чистки сосудов применяются при клинически выраженных проявлениях сосудистой недостаточности. При поражении брюшной аорты и артерий нижних конечностей показаниями являются:
- уменьшение дистанции безболевой ходьбы менее 200 метров,
- боли в стопе в состоянии покоя,
- развитие трофических язв и перефирических гангрен.
Хирургическая чистка сосудов подразумевает: удаление тромбов из просвета артерии, ликвидацию бляшек суживающих или закупоривающих просвет сосуда, так называемая эндартерэктомия. При невозможности провести локальное устранение препятствий в просвете сосуда выполняется создание нового окольного пути кровообращения (шунтирование).
В настоящее время в арсенале хирургов имеются новые, прогрессивные методы восстановления или улучшения кровообращения в сосудах, методом рентгенэндоваскулярных вмешательств, в ходе которых можно расширить просвет сосуда (баллонная пластика) и установить устройство предупреждающее сужение сосуда в зоне пластики (стентирование).
Проблема атеросклероза не может быть устранена выполнением каким-либо одним, даже самым современным методом. Лечение и профилактика атеросклероза являются комплексными и постоянными, с обязательным контролем за их эффективностью.
Запишитесь на прием
Сосудистый центр им. Т.Топпера оказывает квалифицированную помощь по всем видам заболеваний сосудов.
Как подготовиться к операции
Вам предстоит оперативное лечение в нашем Центре. Подготовка к хирургическому вмешательству заключается в выполнении комплекса предоперационного обследования. По указанным ниже ссылкам Вы можете ознакомиться с перечнем необходимых исследований.
Атеросклероз — изменение оболочки сосудов, при котором в просвете сосудов появляются бляшки. Сначала болезнь затрагивает внутреннюю оболочку (интиму) сосуда, затем среднюю. Просвет сосудов сужается или вовсе закупоривается. При этом кровоснабжение органа, питаемого сосудом, ухудшается. Выпадают функции органа.
По данным ВОЗ, атеросклероз в развитых странах мира занимает первое место среди всех заболеваний. 90% случаев смертей от сердечно-сосудистых заболеваний — осложнения атеросклероза.
Причины развития атеросклероза сосудов
Атеросклероз сосудов головного мозга не возникает лишь из-за одного фактора, обычно он вызван комплексом причин. Среди них:
Склероза сосудов головного мозга можно избежать или хотя бы замедлить прогрессирование недуга, если вовремя обратиться к врачам. Самыми распространенными причинами возникновения склероза считаются:
- повышенное артериальное давление;
- табакокурение и чрезмерное употребление алкогольных напитков;
- высокое содержание холестерина в крови;
- постоянные стрессы;
- избыточная масса тела;
- малоподвижный образ жизни;
- сахарный диабет;
- неправильное питание с переизбытком жиров в рационе.
Если держать под контролем эти факторы, можно снизить риск возникновения болезни. Особенность течения недуга заключается в том, что даже при индивидуальном подходе к лечению и эффективной терапии нельзя полностью вылечить закупорку сосудов. Лекарства и другие методы борьбы с болезнью могут только замедлить рост атеросклеротических бляшек, при более интенсивном лечении их можно сократить в размерах.
Симптомы и признаки атеросклероза головного мозга
Симптомы и признаки зависят от степени несоответствия потребностей мозга в кислороде и возможностями организма, а также от продолжительности этого патологического состояния. Мозговая ткань потребляет до 25 % всего кислорода, попадающего в организм, и до 70 % глюкозы, так как запасов гликогена, откуда другие ткани берут ее, у мозга нет. Есть предположение, что, если задержать дыхание на 10 секунд, мозг в состоянии использовать весь кислород, который есть на данный момент в его тканях. А при склерозе его сосудов постепенно увеличивается дефицит кислорода, ведущий к появлению первых симптомов, на которые нужно обратить особое внимание:
- появляются проблемы со сном, просыпаетесь более уставшим;
- учащаются головные боли или появляются впервые. Чаще всего по типу мигрени;
- ухудшается память, вы становитесь рассеянным, трудно сконцентрироваться на задаче;
- постоянная вялость и депрессивное настроение.
Начальная стадия атеросклероза сосудов головного мозга
Это фаза общего недомогания. Еще ее называют астенической.
- Головные боли;
- Тяжесть в голове, головокружение;
- Шум в ушах;
- Слабость, невозможность долго работать;
- Быстрая утомляемость;
- Проблемы со сном;
- Перепады настроения;
- Снижение памяти, концентрации внимания.
Церебральный атеросклероз редко диагностируют на этой стадии. При такой клинической картине пациенты, как правило, не обращаются к врачу, списывая свое плохое самочувствие на высокое АД или переутомление.
Мнение эксперта

- Начальная. Возникают головные боли и головокружение, которые чаще всего списываются на переутомление. Стоит учитывать, что после сна симптомы пропадают.
- Прогрессирующая. Отличается усиленными симптомами предыдущего этапа, у пациента наблюдается эмоциональная неустойчивость, человек впадает в депрессию.
- Декомпенсация. Является самой сложной формой заболевания, при которой происходит инсульт или паралич. У пациента наблюдаются провалы в памяти, ему необходим постоянный уход.
Вторая стадия атеросклероза сосудов головного мозга
На второй стадии прежние жалобы усугубляются и дополняются новой неврологической симптоматикой:
- Нарушение глотания. Происходит из-за расстройства иннервации неба, глотки и языка.
- Изменение речи и голоса. Причина этого явления та же, что у нарушения глотания. Голос становится глухим, а речь — непонятной и нечеткой.
- Непроизвольный смех, плач. При этом они не связаны с эмоциональным состоянием больного.
- Нарушение координации. Ходьба затрудняется, при этом исчезают движения рук. Ухудшается мелкая моторика.
- Амиостатический синдром: замедление движений, усиление тонуса мышц, утрата жестикуляции и мимики.
- Рефлексы орального автоматизма. При прикосновении к губам или к носу происходит рефлекторное вытягивание губ. Обычно не выявляется в повседневной жизни.
- Нарушение памяти и интеллекта. Развивается сосудистая деменция (см. ниже в последствиях).
Третья стадия атеросклероза сосудов головного мозга
- Ухудшение памяти, интеллекта. Пропадают давние воспоминания, утрачиваются профессиональные навыки. Больной становится беспомощным, не может себя обслуживать. Теряется в знакомых местах.
- Постуральные нарушения. Еще более заметны расстройства походки и движений.
- Обмороки. Временная потеря сознания в классическом варианте.
- ТИА — транзиторная ишемическая атака. Проявляется головокружением с тошнотой, рвотой. Сопровождается яркими вспышками света перед глазами. После приступа пациент чувствует себя дезориентированным, временно утрачивает память. Приступ ТИА очень похож на инсульт. Главное отличие — ТИА не сопровождается некрозом участка коры головного мозга. Вся симптоматика полностью исчезает в течение суток.
- Малый инсульт. Похож на ТИА, но неврологическая симптоматика длится от 2 до 21 суток. После малого инсульта так же, как и при ТИА, нет органического поражения коры головного мозга.
Диагностика атеросклероза сосудов головного мозга
По одним жалобам поставить диагноз атеросклероз сосудов головного мозга нельзя. Обследование включает обязательные и дополнительные исследования.
- Биохимия крови: общий холестерин, ЛПНП, ЛПВП, триглицериды;
- Общий анализ крови;
- Сахар крови;
- Коагулограмма;
- Коэффициент атерогенности;
- ЭКГ;
- Допплерография экстракраниальных артерий.
- Биохимия крови: трансаминазы печени (АЛТ, АСТ), креатинин, КФК;
- Коагулограмма на Д-димер;
- Иммуноферментный анализ (ИФА): определение антинуклеарного фактора;
- Белковые фракции;
- C-реактивный белок;
- Дуплексное сканирование сосудов головы и шеи;
- Цветовое допплеровское картирование (вариант УЗИ);
- ЭхоКГ;
- МРТ, КТ с контрастированием;
- ПЭТ;
- СКТ-ангиография брахиоцефальных артерий;
- Осмотр глазного дна для выявления изменений сосудов сетчатки.
Комплекс необходимых исследований доступен в Юсуповской больнице.
Случаи, когда требуются консультации узких специалистов:
- Подозрения на острый коронарный синдром — кардиолог.
- Стенозирующие поражения сосудов шеи — ангиохирург.
- Поражения внутричерепных артерий — нейрохирург.
- Проблемы со свертываемостью крови — гематолог.
- Высокий сахар крови — эндокринолог.
- Выраженные нарушения психики — психиатр.
Лечение атеросклероза сосудов головного мозга
Лечение заболевания зависит от множества факторов: стадии процесса, лабораторных показателей, сопутствующих патологий.
Применяют следующие методы:
- Прием лекарственных средств;
- Диетотерапия;
- Хирургия;
- Коррекция образа жизни (о ней — в разделе профилактики).
Медикаментозная терапия
Цель лечения — убрать дисбаланс липидов и не дать сформироваться атеросклеротической бляшке.
- Гиполипидемические средства. Буквальный перевод с латыни — средства, снижающие содержание липидов в крови.
- Статины. Наиболее эффективные представители этой группы. Снижают концентрацию всех видов липидов крови.
- Фибраты. Снижают уровень триглицеридов лучше, чем статины, однако хуже справляются с ЛПНП.
- Никотиновая кислота. Также уменьшает концентрацию липидов, но менее эффективно, чем статины и фибраты.
- Секвестранты желчных кислот. Снижают всасывание холестерина из ЖКТ.
Ни в коем случае нельзя самостоятельно начинать прием препаратов. Все должно быть по индивидуально подобранной схеме. Статины несовместимы с некоторыми лекарственными средствами, а при приеме с фибратами и никотиновой кислотой чреваты рабдомиолизом — разрушением скелетных мышц.
Диета при атеросклерозе сосудов головного мозга
При атеросклерозе назначают стол №10С по Певзнеру. Основные принципы:
- Уменьшение калорийности;
- Снижение потребления жиров, легкоусвояемых углеводов;
- Приготовление еды при помощи варки или на пару;
- Отказ от соли при приготовлении блюд;
- Дробное питание 5 раз в сутки.
Есть два варианта диеты: для пациентов с нормальным и с избыточным весом.
1-й вариант. Пациенты с нормальным весом.
- Белки — 90-100 г
- Жиры — 80 г
- Углеводы — 350 г, из них до 50 г сахар
- Калорийность — 2300-2500 ккал в сутки.
2-й вариант. Пациенты с ожирением.
- Белки — 80-90 г
- Жиры — 70 г
- Углеводы — 250-300 г, сахар исключают
- Калорийность — 1800-2100 ккал в сутки.
Нормы калорийности условны. В зависимости от пола, возраста и физической активности возможны корректировки.
Некоторые из подходящих продуктов:
Отсутствие какого-либо продукта в списке не говорит о том, что его нельзя употреблять.
- Жирные мясо и рыба;
- Жареные продукты;
- Соленья и соленые продукты в принципе;
- Копченое;
- Острые приправы и специи;
- Виноград;
- Крепкий кофе;
- Шоколад, конфеты и другие сладкие изделия;
- Сдобная выпечка;
- Мед, патока, варенье и джем;
- Редис, редька, шпинат;
- Соки с содержанием сахара.
Один из вариантов меню:
- Первый завтрак: овсяная каша на воде, творог низкой жирности, чай.
- Второй завтрак: банан или яблоко.
- Обед: постные щи с куском ржаного хлеба, котлета из индейки на пару.
- Полдник: стакан кефира.
- Ужин: куриное филе, тушеная цветная капуста с зеленым горохом, салат из свежих овощей.
Специалисты Юсуповской больницы составляют индивидуальное меню для каждого пациента, учитывая вкусовые предпочтения. На момент пребывания в больнице пациенты получают блюда, приготовленные поварами-профессионалами с опытом работы в частных больницах Европы.
Хирургическое вмешательство
Операция нужна далеко не всем больным с атеросклерозом. Показания:
- Перенесенная транзиторная ишемическая атака в последние 6 месяцев;
- Перенесенный ишемический инсульт в последние 6 месяцев;
- Стеноз внутренней сонной артерии.
Каротидная эндартерэктомия
Оперативное вмешательство с высокой эффективностью. Его суть — удаление внутреннего слоя сосуда с атеросклеротической бляшкой. Цель — наладить кровообращение и не допустить инсульт.
Перед операцией обязательно проверяют реакцию больного на прекращение поступления крови по внутренней сонной артерии.
Операцию проводят под местной анестезией или под наркозом. Выбор обезболивания зависит от состояния пациента.
Есть два варианта операции: классическая и эверсионная, с выворачиванием артерии наружу. Для больного принципиальной разницы нет. Хирурги выбирают ту или иную тактику уже в ходе операции.
Основные этапы классической эндартерэктомии:
- Делают разрез кожи от уха и сосцевидного отростка до середины шеи;
- Послойно разрезают подкожно-жировую клетчатку, подкожную мышцу, фасцию;
- Выделяют, пересекают и перевязывают внутреннюю яремную вену;
- Выделяют общую сонную артерию;
- Пережимают общую, внутреннюю и наружную сонные артерии;
- Разрезают внутреннюю сонную артерию;
- Отделяют бляшку с внутренней и средней стенкой;
- Контролируют прикрепления внутренних слоев сосуда на неповрежденных участках;
- Закрывают разрез артерии;
- Снимают зажимы с сосудов;
- Накладывают швы на мышцы и кожу.
Экстра-интракраниальный сосудистый микроанастомоз (ЭИКМА)
Показание — полная закупорка внутренней сонной артерии.
В результате кровь идет в обход участка закупорки внутренней сонной артерии.
Стентирование сонных артерий
Показание — у больного высокий риск осложнений после эндартерэктомии.
Суть операции — в артерию устанавливают стент, который расширяет ее просвет.
Прогноз и последствия
Прогноз для пациентов с атеросклерозом сосудов головного мозга неоднозначен. Играют роль следующие факторы:
- Возраст;
- Стадия заболевания;
- Своевременность начала лечения;
- Устранение факторов риска, следование рекомендациям;
- Сопутствующие заболевания.
Если пациент вовремя обратился к врачу и незамедлительно начал лечение, у него есть шансы держать заболевание под контролем. При этом качество жизни не ухудшится.
Однако без лечения и при пренебрежении рекомендациями следуют осложнения.
Ишемический инсульт. Атеросклеротические бляшки предрасполагают к образованию тромбов. Тромб закупоривает просвет, кровь не поступает, часть коры мозга погибает.
При наличии таких признаков нужно незамедлительно обращаться к врачу. Он проведет дифференциальную диагностику. Ишемический инсульт похож на кровоизлияние в мозг. Ошибка в диагнозе будет стоить пациенту жизни.
Сразу же будет назначено лечение для минимизации зоны некроза коры головного мозга. Для определения зоны поражения проводят МРТ, КТ с контрастированием.
После перенесенного инсульта пациентам нужно восстановление и возвращение к привычной жизни. В Юсуповской больнице есть клиника реабилитации с качественным оборудованием, где больные после инсульта получают необходимую помощь. Методы реабилитации:
- Кинезитерапия;
- Лечебный массаж;
- Метод биологической обратной связи;
- Электромиостимуляция.
Сосудистая деменция. В результате атеросклероза сосуды головного мозга сужаются. Крови поступает меньше. Из-за недостатка кровоснабжения головного мозга его функции нарушаются. Первые признаки сосудистой деменции: снижение памяти, дезориентация, снижение концентрации внимания. Больной не запоминает последние события, путает имена. При этом он понимает, что он стал забывчивым.
На этом этапе важно скорее начать лечение, так как симптомы продолжат нарастать и изменения в психической сфере станут необратимыми.
Атеросклероз сосудов головного мозга — это заболевание, которое может представлять угрозу жизни пациента, если, конечно, его не лечить. Оно медленно развивается, приобретает хроническое течение, имеет достаточно тяжелые клинические проявления. Рассмотрим основные причины, симптомы и методы лечения этой болезни.
![]()
Что такое атеросклероз сосудов головного мозга?
Это заболевание, при котором стенки сосудов мозга покрываются холестериновыми бляшками. В результате нарушается кровоток, ухудшается питание и поступление кислорода к мозговым клеткам. На фоне таких изменений повышается вероятность кислородного голодания головного мозга и инсульта.
Примечание! Атеросклероз сосудов головного мозга или цереброваскулярная болезнь — это одна из самых частых причин развития опасных для жизни сердечно-сосудистых заболеваний.
Опасность болезни в том, что она длительное время может протекать бессимптомно. Нет начальной специфической симптоматики, по которой можно бы было догадаться, что у пациента атеросклероз. Холестериновые бляшки откладываются годами, прежде чем вызвать стеноз сосуда и симптомы нарушения кровообращения.
Чаще первые признаки появляются после сильного стресса или физической нагрузки, к ним относится:
- шум в ушах;
- периодические головные боли;
- ощущение тяжести в голове;
- головокружение;
- ухудшение зрения;
- слабость, вялость;
- ухудшение концентрации внимания, памяти, координации, снижение работоспособности;
- тахикардия, боли в сердце;
- одышка;
- мышечная слабость;
- изменение настроения в сторону депрессии и нервозности, эмоциональная нестабильность;
- ухудшение сна.
Из-за сужения просвета сосуда и нарушения мозгового кровообращения ухудшаются функции головного мозга, снижаются интеллектуальные способности. Также пациентам присущи изменения в психоэмоциональной сфере. Они становятся более мнительными и тревожными, склонны к слезливости, беспричинной депрессии, подолгу переживают неудачи и обиды.
Если вовремя не начать лечение, то на фоне ишемических изменений клиническая картина усугубляется. У пациента снижается чувствительность конечностей, появляются проблемы с речью и глотанием и даже вероятна потеря сознания.
Стадии развития атеросклероза
Выделяют 3 стадии:
- I стадия. Снижается концентрация внимания, ухудшается память, нарушается сон, возникает дневная сонливость, головная боль, шум в ушах. Симптомы появляются только после физических или эмоциональных нагрузок, исчезают в состоянии покоя.
- II стадия. Просвет сосуда существенно сужается, поэтому симптоматика утяжеляется. Память еще больше ухудшается, пациент впадает в депрессию, появляются резкие перепады настроения, головокружения, неустойчивость походки, снижается острота зрения и слуха.
- III стадия. Изменения необратимые, развивается деменция — болезнь, при которой нарушаются когнитивные способности. Человек не в состоянии ориентироваться в пространстве и времени.
На ранних стадиях болезнь лечится, а вот на поздних невозможно добиться полного рассасывания холестериновых бляшек, поэтому важно понимать причину появления заболевания и предпринимать меры по его профилактике.
Ошибочно предполагать, что атеросклероз сосудов головного мозга — это возрастное заболевание. Действительно, большая часть пациентов — люди 50-60 лет, однако шансы заболеть есть даже у молодежи в возрасте 20 лет.
Причины и провоцирующие факторы атеросклероза:
- Курение. Является фактором риска формирования холестериновых бляшек на стенках сосудов.
- Лишний вес. Люди с избыточными килограммами чаще имеют повышенную концентрацию холестерина в крови.
- Нарушенный обмен веществ или гормональный фон. Ключевым фактором развития атеросклероза является нарушение липидного обмена, что приводит к формированию холестериновых бляшек.
- Гипертония. Высокое артериальное давление негативно сказывается на работе сердца и сосудов.
- Сахарный диабет. Повышает вероятность сердечно-сосудистых заболеваний.
- Частые стрессы, избыточные психоэмоциональные нагрузки.
- Малоподвижный образ жизни. Физическая активность важна для правильной работы сердца, нормального кровообращения, насыщения организма кислородом.
- Мужской пол. В группе риска мужчины, поскольку они ведут нездоровый образ жизни, не придерживаются правильного питания.
- Неправильное питание. Чтобы снизить риск развития атеросклероза, следует отказаться от сливочного масла, жирного мяса, молока высокой жирности. Полезно употреблять морепродукты, растительное масло, зерновые, овощи, фрукты.
- Наследственная предрасположенность. Риск развития атеросклероза выше у пациентов, родственники которых имели схожие проблемы.
- Нарушения в показателях свертываемости крови. Высокая концентрация тромбоцитов может стать причиной формирования тромбов, других болезней сосудов.
Обследованием пациента занимается невролог. Врач проводит опрос и неврологический осмотр, выявляет факторы риска, после назначает комплексное обследование.
Диагностика атеросклероза сосудов головного мозга включает:
- биохимический анализ крови;
- электрокардиограмму (ЭКГ);
- УЗИ сердца;
- допплерографию сосудов головного мозга;
- МРТ головного мозга с контрастированием.
По результатам обследования невролог совместно с сосудистым хирургом, эндокринологом, кардиологом или другими специалистами подбирает эффективную схему терапии.
Методы лечения атеросклероза
Лечение должно быть комплексным, применяют как медикаментозные, так и немедикаментозные методы.
Медикаменты при атеросклерозе:
- статины — уменьшают уровень холестерина в крови;
- фибраты — ускоряют синтез ферментов для расщепления липидов;
- препараты, снижающие артериальное давление;
- гипогликемические средства — снижают уровень глюкозы в крови;
- препараты никотиновой кислоты;
- тромболитические лекарства — растворяют тромбы;
- ноотропные средства — улучшают питание и кровообращение мозговых клеток;
- витаминно-минеральные комплексы, препараты, содержащие омега-3 полиненасыщенные жирные кислоты.
Обязательно нужно провести терапию основных заболеваний, которые могут стать причиной развития атеросклероза. Необходимо привести вес в норму, правильно питаться, отказаться от вредных привычек, повысить физическую активность, минимизировать воздействие стрессовых факторов на организм.
Если консервативная терапия неэффективна, назначают операцию. Показания к оперативному лечению:
- сужение просвета сосуда более чем на 70%;
- тромбоз;
- предынсультное состояние;
- транзиторные ишемические атаки.
Варианты хирургических вмешательств: шунтирование, стентирование, эндартерэктомия.
Даже после выздоровления, если не придерживаться профилактических мер, болезнь может рецидивировать. Профилактика включает:
Медикаментозное лечение атеросклероза сосудов мозга должно проходить под наблюдением врача. Доктор по необходимости может скорректировать лечебную схему.
Читайте также:


