Дополнительные методы исследования при шизофрении и биполярном расстройстве реферат
Обновлено: 05.07.2024
В настоящее время в России все больше внимания в психиатрической практике уделяется гипердиагностике шизофрении, которая расширяется, в частности, за счет расстройств аффективного спектра. Такая ситуация объясняется отчасти тем, что в нашей стране, несмотря на официальное введение МКБ-10 в 1999 г, практикующие врачи до настоящего времени продолжают применять версию этого руководства, адаптированную для России. В ней наряду с критериями МКБ-10 используются диагностические указания, которые применялись в адаптированной для СССР версии МКБ-9. Очевидно, что МКБ-10 по сравнению с используемой ранее в России МКБ-9 существенно ограничивает возможность постановки диагноза шизофрении в случаях, когда течение заболевания характеризуется эпизодическим развитием аффективных расстройств в сочетании с психотической симптоматикой. Так, в соответствии с критериями МКБ-10, рекуррентная и шубообразная шизофрения (по МКБ-9) попадают в диагностическую рубрику шизоаффективного расстройства, циркулярная, в зависимости от структуры синдрома (преобладание аффективной или галлюцинаторно-бредовой симптоматики), может рассматриваться либо в рамках БАР, либо в рамках шизоаффективного расстройства [4, 8]. Ошибки в диагнозе приводят к необоснованным назначениям психотропных препаратов (антидепрессантов, типичных нейролептиков и их депонированных форм), что влечет за собой увеличение числа аффективных фаз, утяжеление их течения, возникновение побочных эффектов неадекватной терапии, повышенный риск суицидальных и аутоагрессивных действий, что, в свою очередь, снижает качество жизни, уровень социального и семейного функционирования, увеличивая процент инвалидизации данных пациентов [6, 9, 21].
Методика исследования
Вся информация и данные, необходимые для исследования, собирались в течение одного визита. Во время визита проводился сбор социально-демографических и клинических данных путем опроса пациента и анализа медицинской документации. Изучалась история психического заболевания: возраст начала заболевания, возраст появления первых симптомов, возраст постановки первого диагноза, возраст установления актуального диагноза, число случаев госпитализации по поводу психического заболевания, психофармакотерапия на протяжении последнего года, длительность эпизода, курение, злоупотребление алкоголем и психоактивными веществами, сопутствующие соматические заболевания и патологические состояния. Верификация диагноза проводилась врачом-исследователем с помощью русскоязычной версии стандартизированного структурированного интервью M.I.N.I. [33]. Социальное функционирование больных оценивалось по шкале личного и социального функционирования PSP [31]. С помощью шкалы PSP оценивается степень затруднений в четырех основных областях социального функционирования: социально полезная деятельность, отношения с близкими и прочие социальные отношения, самообслуживание, а также беспокоящее (т. е. нарушающее спокойствие окружающих) и агрессивное поведение.
Статистический анализ
Статистический анализ проводили с использованием пакета прикладных программ Statistica (версия 9.0). Во всех процедурах статистического анализа критический уровень значимости р принимали равным 0,05. Количественные показатели анализировались с помощью критерия Стьюдента, данные представлялись в виде среднего арифметического и среднего квадратичного отклонения (SD). Для сравнения бинарных показателей использовали критерий сопряженности Пирсона х2, а в случае, когда ожидаемая частота составляла менее 5, - критерий Фишера. Для анализа многомерных таблиц сопряженности использовали критерий х2 с последующим анализом статистической значимости разности процентов по таблицам сопряженности (программа Medcalc 9.0).
Характеристика материала
В исследование было включено 347 пациентов, из них 314 (90 %) наблюдались с текущим диагнозом шизофрении параноидной с эпизодическим типом течения (F20.01-0.3) и 33 (10 %) - с шизоаффективным расстройством (F25).
Таблица 1. Распределение пациентов по группам после верификации диагноза по опроснику M.I.N.I.
Диагноз включения
M.I.N.I. МКБ-10
БАР
Шизофрения
Шизофрения параноидная с эпизодическим течением (314)
Шизоаффективное расстройство (33)

В группах БАР I и шизофрении возраст начала заболевания, возраст появления доманифестных симптомов заболевания, число госпитализаций на протяжении жизни существенно не различались (табл. 3).
Таблица 3. Некоторые параметры течения заболевания при БАР и шизофрении
Параметр
БАР
Шизофрения
Р
Возраст начала заболевания
Возраст появления первых симптомов
Возраст установления первого диагноза
Наиболее распространенными коморбидными расстройствами в группе БАР были расстройства тревожного спектра, такие как паническое расстройство и агорафобия - 7 и 9 % соответственно, а в группе шизофрении преобладали пациенты с алкогольной зависимостью - 11 %, однако злоупотребление алкоголем в настоящее время было одинаково в обеих группах и составило 13 %.
Шкала личного и социального функционирования (PSP)
Фармакотерапия
При оценке фармакотерапии, которую пациенты получали в качестве поддерживающей не менее трех месяцев подряд в течение года, предшествующего госпитализации, было выявлено, что в обеих группах треть пациентов получала классические нейролептики: 36,4 % в группе БАР и 38,3 % в группе шизофрении (р = 0,84), атипичные антипсихотики чаще назначались при шизофрении, чем при БАР, - 28 и 21 % (р = 0,2). Статистически значимые различия были получены в частоте применения нормотимиков и холинолитиков. В группе стабилизаторов настроения (соли лития, вальпроат, карбамазепин) при БАР было зафиксировано 27,3 % назначений, при шизофрении - 6,7 % (р = 0,0001). Антихолинергические препараты чаще назначались в группе шизофрении, чем в группе БАР - 12,8 и 5,1 % соответственно (р = 0,015). Другими словами, практикующие врачи, несмотря на отсутствие диагноза БАР и, следовательно, формальных показаний к проведению нормотимической терапии, все же в 30 % случаев назначали адекватную терапию. Наиболее часто применяемые препараты в зависимости от диагноза по M.I.N.I. представлены в табл. 4.
Таблица 4. Десять наиболее часто применяемых препаратов в зависимости от диагноза по M.I.N.I.
БАР
Количество
Шизофрения
Количество
По количеству одновременно назначаемых препаратов одному пациенту различий выявлено не было. Так, 30 % пациентов в обеих группах вообще не получали поддерживающую фармакотерапию, один препарат принимали 25 % пациентов, два препарата - 26 %, три препарата и более - около 15 % пациентов в обеих группах.
В нашем исследовании было обнаружено, что время от начала заболевания до установления правильного диагноза БАР составляет около 15 лет, что соответствует данным зарубежных исследований, сообщающих о длительном периоде до постановки подтвержденного диагноза БАР [24, 29]. Данное обстоятельство можно объяснить тем, что у практикующих врачей дифференциальная диагностика шизофрении и БАР с индексным маниакально-бредовым эпизодом вызывает значительные затруднения. Между тем в соответствии с МКБ-10 в случаях, когда симптоматика отвечает критериям аффективного эпизода (маниакального F30.2) диагноз шизофрении может быть поставлен только в тех случаях, когда критерии шизофрении F20 G1 и G2 выявляются до развития расстройств настроения. По DSM IV в аналогичной клинической ситуации диагноз шизофрении правомерен либо в случае, когда аффективные симптомы развиваются позднее, чем симптоматика острой фазы шизофрении, либо когда они появляются в период острой фазы и их продолжительность не превышает длительности острой фазы или длительности резидуального периода после приступа шизофрении.
Назначение стабилизаторов настроения в отсутствие установленного диагноза БАР можно объяснить тем, что у большинства больных шизофренией и шизоаффективным расстройством они применялись с целью купирования маниакально-бредовых состояний в комбинации с нейролептиками. Вместе с тем применение стабилизаторов настроения более трех месяцев у 30 % больных позволяет считать, что у части из них препараты назначались как нормотимические средства с целью профилактики рецидивов. Другими словами, врачи дефакто признавали наличие диагноза БАР. Также стоит отметить большой процент пациентов (30 %), в том числе с верифицированным диагнозом шизофрении, не получающих какой-либо поддерживающей терапии. Среди пациентов с верифицированным диагнозом БАР большое число больных получало классические нейролептики, в том числе в виде пролонгированной лекарственной формы, что существенно повышает риск развития у этих больных хронических экстрапирамидных расстройств. Косвенно это подтверждается частым назначением корректоров нейролептической терапии.
Таким образом, дифференциальная диагностика маниакально-бредовых состояний при БАР и шизофрении в соответствии с критериями МКБ-10 представляет определенные трудности, но является важной клинической задачей, поскольку определяет выбор различных терапевтических стратегий. Зарубежные авторы предлагают применять формализованный подход с использованием валидизированных психометрических шкал, структурированных диагностических интервью и специальных операциональных критериев, выявляющих больных с расстройствами биполярного спектра. При этом наличие очерченного маниакального аффекта снижает диагностическую ценность галлюцинаторно-бредовой симптоматики и делает возможным постановку диагноза шизофрении только в случае персистирования психотической симптоматики вне периода измененного аффекта. В свою очередь, многие российские авторы придерживаются мнения о необходимости опираться на психопатологические критерии и ориентироваться на характер бредообразования, например, на наличие острого чувственного бреда, психических автоматизмов и т. п. При таком подходе установить правильный диагноз часто возможно только при катамнестическом наблюдении за больным.
Вместе с тем своевременное выявление БАР и правильная постановка диагноза определяют выбор адекватной лекарственной терапии и дальнейшую тактику ведения таких пациентов. В таких случаях помимо нейролептической фармакотерапии необходимо подключать препараты нормотимического действия, что позволит стабилизировать состояние пациента, подобрать эффективную противорецидивную терапию, избежать нежелательных побочных эффектов нейролептической терапии и, в конечном счете, обеспечить более высокий уровень социальной адаптации этого контингента больных.
Что такое маниакально-депрессивный психоз (биполярное расстройство)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Бачило Е. В., психиатра со стажем в 12 лет.
Над статьей доктора Бачило Е. В. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Маниакально-депрессивный психоз — хроническое заболевание аффективной сферы. В настоящее время это расстройство именуется как биполярное аффективное расстройство (БАР). Данное заболевание существенно нарушает социальное и профессиональное функционирование человека, поэтому пациентам необходима помощь специалистов.
Данное заболевание характеризуется наличием маниакальных, депрессивных, а также смешанных эпизодов. Однако в периоды ремиссий (улучшения течения заболевания) симптоматика выше обозначенных фаз практически полностью исчезает. Такие периоды отсутствия проявлений болезни называются интермиссиями.
Распространённость БАР составляет в среднем 1%. Также, по некоторым данным, этим расстройством в среднем страдает 1 больной на 5-10 тысяч человек. Начинается заболевание сравнительно поздно. Средний возраст пациентов с БАР составляет 35-40 лет. Однако стоит отметить, что биполярные формы заболевания более распространены в молодом возрасте (примерно до 25 лет), а униполярные (возникновение либо маниакального, либо депрессивного психоза) — в более старшем (30 лет). Точных данных о распространённости расстройства в детском возрасте нет. [1] [2] [5]
Причины биполярного расстройства
Причины развития БАР на сегодняшний день точно не установлены. Наиболее распространена генетическая теория возникновения болезни.
Считается, что заболевание имеет сложную этиологию. Об этом свидетельствуют результаты генетических, биологических исследований, изучения нейроэндокринных структур, а также ряд психосоциальных теорий.
Заболевание может возникнуть без видимой причины или же после какого-либо провоцирующего фактора (например, после инфекционных, а также психических заболеваний, связанных с какой-либо психологической травмой).
Повышенный риск развития биполярного расстройства связан с определёнными личностными особенностями, к которым можно отнести:
- меланхолический тип личности;
- повышенная добросовестность и различные психастенические черты;
- тревожно-мнительные черты личности;
- эмоциональная лабильность (неустойчивость). [1][2][5]
Наследуют ли дети биполярное расстройство
У родственников первой линии БАР встречается значительно чаще, чем в среднем в популяции.
Особенности биполярного расстройства у женщин
Женщины и мужчин болеют БАР одинаково часто и со схожими симптомами. Но у мужчин БАР начинается раньше, чем у женщин, и чаще всего развивается с маниакальной фазы, а у женщин — с депрессивной. В дальнейшем такая зависимость сохраняется: доля маниакальных эпизодов у мужчин больше, чем у женщин.
У женщин появление симптомов часто связано с менструальными циклами и периодами гормональной перестройки: пубертатным, послеродовым и климактерическим. У 20–30 % женщин с БАР в первый месяц после родов развивается очередной приступ болезни, чаще депрессивный. Среди всех случаев болезни у женщин послеродовой эпизод БАР встречается у 40–67 % пациенток.
При БАР часто развивается алкоголизм, риск которого у мужчин повышается в три раза, а у женщин — в семь раз [8] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы маниакально-депрессивного психоза
При БАР не происходит формирование дефекта (как при шизофрении), а также каких-либо других выраженных личностных изменений, даже в случае длительного течения заболевания и частого возникновения и смены фаз. [1] [2] [4]
Рассмотрим основные проявления биполярного аффективного расстройства.
Депрессивный эпизод БАР
Депрессивной фазе характерны следующие особенности:
Выделяют следующие варианты течения депрессивной фазы:
Необходимо отдельно отметить, что при БАР (особенно в депрессивной фазе) наблюдается достаточно высокий уровень суицидальной активности пациентов. Так, по некоторым данным частота парасуицидов при БАР составляет до 25-50%. Суицидальные тенденции (а также суицидальные намерения и попытки) являются важным фактором, определяющим необходимость госпитализации пациент в стационар. [1] [2] [4] [6]
Маниакальный эпизод БАР
Маниакальный синдром может иметь разную степень выраженности: от лёгкой мании (гипомания) до тяжёлой с проявлением психотических симптомов. При гипомании наблюдается повышенное настроение, формальная критика к своему состоянию (или её отсутствие), нет выраженной социальной дезадаптации. В некоторых случаях гипомания может быть продуктивной для пациента.
Маниакальный эпизод характеризуется следующими симптомами:
Существуют разные виды мании. Например, маниакальная триада, описанная выше, встречается при классической (весёлой) мании. Симптомами биполярного расстройства в таких случаях является излишняя весёлость, повышенная отвлекаемость, поверхностность суждений, неоправданный оптимизм. Речь сбивчивая, иногда до полной бессвязности.
Также имеются варианты гневливой мании, когда на первый план выходят раздражительность, агрессивность, придирчивость, а также дисфорический характер настроения. [1] [2] [4] [6]
Смешанный эпизод БАР
Данный эпизод характеризуется сосуществованием маниакальных (или гипоманиакальных) и депрессивных симптомов, которые длятся не менее двух недель или же достаточно быстро (за считанные часы) сменяют друг друга. Необходимо отметить, что расстройства у пациента могут быть значительно выражены, что способно привести к профессиональной и социальной дезадаптации.
Встречаются следующие проявления смешанного эпизода:
-
;
- суицидальные мысли;
- нарушения аппетита;
- различные психотические черты, которые перечислены выше;
Смешанные состояния БАР могу протекать по-разному:
- внезапный порыв веселья во время меланхолического состояния;
- глубокая меланхолия (грусть) в течение нескольких часов у пациента в маниакальном состоянии;
- различного рода меланхолические мысли при речевом и двигательном возбуждении;
- весёлое настроение, которые выявляется на фоне глубокого ступора. [1][2][4][6]
Патогенез маниакально-депрессивного психоза
Несмотря на большое количество исследований БАР, патогенез данного расстройства не до конца ясен. Существует большое количество теорий и гипотез возникновения заболевания. На сегодняшний день известно, что возникновение депрессии имеет связь с нарушением обмена ряда моноаминов и биоритмов (циклов сон-бодрствование), а также с дисфункцией тормозных систем коры мозга. Помимо прочего существуют данные об участии норадреналина, серотонина, дофамина, ацетилхолина и ГАМК в патогенезе развития депрессивных состояний. [2]
Причины возникновения маниакальных фаз БАР кроются в повышенном тонусе симпатической нервной системы, гиперфункции щитовидной железы и гипофиза.
На рисунке, расположенном ниже, можно увидеть кардинальное различие мозговой активности при маниакальной (А) и депрессивной (В) фазе БАР. Светлые (белые) зоны указывают на самые активные участки головного мозга, а синие, соответственно, наоборот.
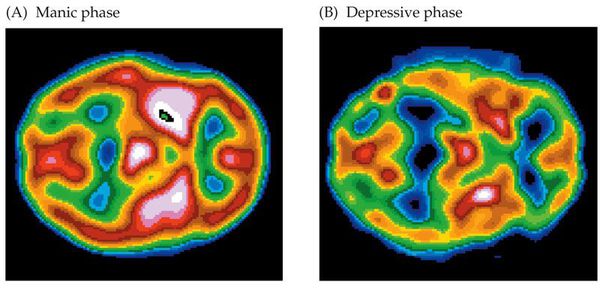
Классификация и стадии развития маниакально-депрессивного психоза
В Международной классификации болезней (МКБ-10) биполярное аффективное расстройство обозначается кодом F31.
В настоящее время выделяют несколько видов биполярного аффективного расстройства:
Типы биполярного расстройства
Cогласно классификации DSM (американская классификация психических расстройств) выделяют:
- биполярное аффективное расстройство I типа (присутствуют маниакальные и депрессивные эпизоды);
- биполярное аффективное расстройство II типа (выражены депрессивные эпизоды, отсутствуют явные маниакальные эпизоды, могут присутствовать гипоманиакальные фазы). [1][2][5]
Осложнения маниакально-депрессивного психоза
Отсутствие необходимого лечения может привести к опасным последствиям:
- самоубийству;
- алкоголизации;
- совершению действий, которые могут быть опасны как для самого пациента, так и для окружающих (когда пациент находится в маниакальном состоянии). [1][5][6]
Диагностика маниакально-депрессивного психоза
Указанные выше симптомы являются диагностически значимыми при постановке диагноза.
Диагностика БАР проводится согласно Международной классификации болезней десятого пересмотра (МКБ-10). Так, согласно МКБ-10, выделяют следующие диагностические единицы:
- БАР с текущим эпизодом гипомании;
- БАР с текущим эпизодом мании, но без психотических симптомов;
- БАР с текущим эпизодом мании и психотическими симптомами;
- БАР с текущим эпизодом лёгкой или умеренной депрессии;
- БАР с текущим эпизодом тяжёлой депрессии, но без психотических симптомов;
- БАР с текущим эпизодом тяжёлой депрессии с психотическими симптомами;
- БАР с текущим эпизодом смешанного характера;
- БАР с текущей ремиссией;
- Другие БАР;
- БАР неуточнённое.
Вместе с тем, необходимо учитывать ряд клинических признаков, которые могут свидетельствовать о биполярном аффективном расстройстве:
- наличие какой-либо органической патологии центральной нервной системы (опухоли, перенесённые ранее травмы или операции на головном мозге и пр.);
- наличие патологи эндокринной системы;
- злоупотребление психоактивных веществ;
- отсутствие чётко очерченных полноценных интермиссий/ремиссий на протяжении течения заболеваний;
- отсутствие критики к перенесённому состоянию в периоды ремиссий.
Биполярное аффективное расстройство необходимо отличить от целого ряда состояний. Если в структуре болезни имеются психотические расстройства, необходимо отделить БАР от шизофрении и шизоаффективных расстройств. БАР II типа нужно отличать от рекуррентной депрессии. Также следует дифференцировать БАР от тревожных, личностных расстройств, а также различных зависимостей. В случае, если заболевание развилось в подростковом возрасте, необходимо отделить БАР от гиперкинетических расстройств. Если заболевание развилось в позднем возрасте — с деменциями, аффективными расстройствами, которые имеют связь с органическими заболеваниями головного мозга. [1] [3] [5]
Лечение маниакально-депрессивного психоза
Лечение биполярного аффективного расстройства должно проводиться квалифицированным врачом-психиатром. Психологи (клинические психологи) в данном случае не смогут вылечить данное заболевание.
Согласно клиническим рекомендациям, принятым Российским обществом психиатров, лечение БАР делится на три основных этапа:
- купирующая терапия — направлена на устранение имеющейся симптоматики и минимизация побочных эффектов;
- поддерживающая терапия — сохраняет эффект, полученный на этапе купирования заболевания;
- противорецидивная терапия — предотвращает рецидивы (возникновение аффективных фаз).
Медикаментозное лечение БАР
Для терапии БАР используют препараты из разных групп: препараты лития, противоэпилептические препараты (вальпроаты, карбамазепин, ламотриджин), нейролептики (кветиапин, оланзапин), антидепрессанты и транквилизаторы.
Психотерапия при БАР
Различные психообразовательные программы проводятся с целью повышения уровня информированности пациента о заболевании, его природе, течении, прогнозе, а также современных методах терапии. Это способствует установлению более лучших отношений между врачом и пациентом, соблюдению режима терапии и т. д. В некоторых учреждениях проводятся различные психообразовательные семинары, на которых подробно разбираются обозначенные выше вопросы.
Есть исследования и наблюдения, показывающие эффективность применения когнитивно-поведенческой психотерапии совместно с медикаментозным лечением. Используются индивидуальные, групповые или семейные формы психотерапии, способствующие снижению риска развития рецидивов.
Сегодня существуют карты самостоятельной регистрации колебаний настроения, а также лист самоконтроля. Эти формы помогают оперативно отслеживать изменения в настроении и своевременно корректировать терапию и обращаться к врачу.
Фототерапия при БАР
Фототерапия активно используется при сезонном аффективном расстройстве (САР). Научно-обоснованных доказательств того, что метод помогает при БАР, нет, но предполагается, что САР и БАР могут сочетаться друг с другом. Фототерапию часто применяют, поскольку она относительно безопасна, но нужно помнить, что метод не поможет при аффектах.
Как предотвратить быструю смену циклов
Предотвратить быструю смену фаз можно только медикаментозными методами. В первую очередь используются нормотимики (один или два препарата). Пациентам с БАР нельзя принимать антидепрессанты, которые приводят к быстрой смене фаз, поэтому очень важно, чтобы препараты подбирал врач.
Можно ли полностью излечиться от БАР
Поддерживающую терапию рекомендуется применять пожизненно, потому что симптомы заболевания могут через время вернуться. Однако если пациент настаивает и наблюдается стойкая ремиссия, то приём препаратов можно отменить. Прекращать принимать лекарства следует постепенно и только под наблюдением психиатра.
Биполярное расстройство при беременности
Отдельно следует сказать о развитии БАР во время беременности. Данное расстройство не является абсолютным противопоказанием для беременности и родов. Наиболее опасным является послеродовой период, в котором могут развиться различные симптомы.
Прогноз. Профилактика
Прогноз биполярного аффективного расстройства зависит от типа течения заболевания, частоты сменяемости фаз, выраженности психотической симптоматики, а также приверженности самого пациента к терапии и контролю за своим состоянием. Так, в случае грамотно подобранной терапии и при использовании дополнительных психосоциальных методов удаётся достичь длительных интермиссий, пациенты хорошо адаптируются в социальном и профессиональном плане. [5]
Специфических методов профилактики БРА не существует. В данном случае речь идет скорее о необходимости поддерживающей (профилактической) терапии, целью которой является предупреждение развития депрессивных, маниакальных или смешанных эпизодов. Помимо медикаментозной поддерживающей терапии необходимо использовать психотерапевтические и психосоциальные вмешательства, а также листы самоконтроля. [2] [5]
За дополнение статьи благодарим психиатра Владимира Вожжова.

Некоторые психические отклонения, на первый взгляд, похожи и имеют подобную симптоматику. Именно к таким относятся биполярное расстройство и шизофрения. Их объединяет наличие общего, схожего признака – психоза. Но, несмотря на это, у них имеется ряд отличий, о которых следует знать.
Общее понятие о нарушениях психики
Любые психические нарушения всегда вызывают определенные предубеждения или страх. Большинство людей уверены, что подобная проблема их никогда не коснется, а те, кто с ней столкнулся, боятся об этом говорить, опасаясь осуждения общественности. Но психика человека – вещь довольно загадочная и непонятная, поэтому многие до сих пор до конца не понимают, что ее можно и нужно лечить как любой другой орган.
Нам кажется, что психическое нарушение нельзя не заметить, и часто связываем это с неадекватным или странным поведением кого-то из нашего окружения. На самом деле, в жизни случаются всякие ситуации, и мы их по-разному переживаем, испытывая различные эмоции:
- панику;
- гнев;
- апатию;
- эйфорию;
- безысходность;
- отчаяние и др.
Реакция на одну и ту же ситуацию может кардинально отличаться. Здесь все зависит от темперамента и психологического фона человека. Норма – понятие относительное. Если постоянное возбуждение, активность и энергичность – обычное состояние, то вялость и безынициативность можно воспринять как патологию, и наоборот. Психическое состояние человека считается нормальным, когда он испытывает чувство покоя и радости и при этом показывает свою максимальную работоспособность и эффективность.
Современная психиатрия направлена на борьбу с двумя основными заболеваниями. Это шизофрения и биполярное расстройство личности. Состояние психоза свойственно им обоим. Реальные события воспринимаются неадекватно, присутствуют галлюцинации, бред, различные мании и самые невероятные фобии.
Человеку, не имеющему отношение к психиатрии, на глаз определить наличие того или иного нарушения не представляется возможным. Даже зная основные симптомы и проявления болезни, без соответствующей диагностики, которая занимает довольно длительный период, нельзя ничего утверждать.
Биполярное расстройство

Биполярное аффективное расстройство – это тот же самый маниакально-депрессивный психоз, переименованный на более приемлемый и толерантный вариант. Психическое нарушение этого типа характеризуется периодической сменой состояний и кардинально противоположной трансформацией настроения.
Каждой фазе присущи свои проявления. В какой-то момент человеку кажется, что весь мир вращается вокруг него, он – самый успешный, самый умный, да и по красоте ему нет равных. Его посещает множество идей, и он готов их немедленно привести в исполнение. Ему практически не нужен сон и он почти ничего не ест. Речь очень быстрая, но уловить суть высказываний довольно тяжело, поскольку мысли хаотично перескакивают с одной темы на другую.
Это типичные признаки периода маниакального расстройства. Его сменяет депрессивная фаза. Ее основные характеристики обычно прямо противоположны предыдущей:
- упадок жизненных сил;
- потеря мотивации, апатия;
- пессимизм;
- низкая самооценка;
- склонность к самоповреждению или суициду.
Частота смены состояний – сугубо индивидуальное явление. Фазы могут чередоваться несколько раз в течение дня, либо каждая из них может длиться до нескольких месяцев или даже лет. Между периодами биполярного расстройства иногда наступает состояние ремиссии. Она также может продолжаться довольно длительное время без каких-либо проявлений психоза.
Шизофрения
Это тяжелое психическое нарушение, часто ведущее к асоциализации или инвалидности. Главные симптомы шизофрении – зрительные и слуховые галлюцинации и бредовые идеи. Болезнь оказывает негативное воздействие на:
- мышление;
- проявление эмоций;
- восприятие окружающего мира;
- самооценку;
- общее поведение.

Тогда как бред и галлюцинации становятся практически постоянными спутниками шизофреника, некоторые качества утрачиваются постепенно. В первую очередь, страдают концентрация внимания и самоконтроль. Такие простые и доступные всем действия, как ежедневные гигиенические процедуры или поход в магазин, человеку, страдающему шизофренией, даются с огромным трудом. При прогрессировании расстройства некоторые навыки могут вообще атрофироваться.
Часто происходит разделение личности. Человек, пребывая в одной из отделившихся личностей, абсолютно не помнит, что делает он же, находясь в другой. Выглядит это страшно.
Отличия заболеваний
На самом деле шизофрения и биполярное расстройство имеют не так много различий. Поскольку для этих личностных нарушений характерно психотическое состояние, то именно с ним и идет борьба на протяжении всего периода болезни. Различия состоят в способе воздействия на причины несвойственного поведения.
И биполярное аффективное расстройство, и шизофрения – хронические заболевания, но отличия для опытного психиатра очевидны. Психоз, возникающий при биполярном расстройстве, ведет к крайнему перевозбуждению нервной системы. Чем он отличается от шизофрении? Следующим:
- Активностью. Состояние маниакального психоза заставляет человека пребывать на грани испытываемых чувств, эмоции его просто переполняют. Это может быть чрезмерная радость или восторг. В период мании он может быть буйным и навязчивым, однако агрессия проявляется лишь в редких случаях.
- Контактностью. Человек не замыкается в себе, он остается открытым к общению, и даже сам стремится к этому.
- Личность остается неделимой. Главное, чем кардинально отличается биполярное аффективное расстройство от шизофрении – это влияние на личностную целостность человека. БАР не разрушает ее. Между фазами депрессии и мании пациент пребывает в нормальном состоянии. Сколько бы ни длился период психоза, личностные качества остаются неизменными.

Шизофренический психоз имеет совсем другую направленность. Человек концентрируется на своих мыслях и переживаниях, замыкается в себе и деградирует.
Прогнозы лечения
Хронические заболевания, к которым относятся биполярное расстройство и шизофрения, как известно, невозможно вылечить. Однако современные методы ранней диагностики и лечения позволяют в большинстве случаев держать эти психические нарушения под контролем. С помощью правильно подобранных медикаментов можно надолго купировать симптомы и вести привычный образ жизни.
Если при шизофрении используются препараты одного спектра воздействия, то биполярное расстройство требует более тщательного подхода. Лекарство должно соответствовать текущей фазе заболевания, иначе результат будет противоположный ожидаемому.
Следует знать, что шизофрения – более тяжелая болезнь, чем БАР. Она разрушает не только деятельность мозга, но и структуру личности больного. Человек теряет тягу к жизни и становится неинтересен окружающим. Инстинкты, в том числе и самосохранения, притупляются, что часто заканчивается самоубийством.

Мочевая кислота является конечным продуктом метаболизма пурина и производится ксантидегидрогеназой. Повышенные уровни мочевой кислоты указывают на ускоренную пуринергическую трансформацию и снижение аденозинергической проводимости . Аденозинергические рецепторы ограничивают возбудимость клеток, ингибируя высвобождение нейротрансмиттеров в центральной нервной системе (ЦНС). Пуринергическая система участвует в регуляции настроения, двигательной активности, когнитивной функции, сна и поведения . Синдром Леша-Нихана, который характеризуется дисфункцией в пуринергической системе, может служить примером одного из состояний дезингибирования, когда мочевая кислота вырабатывается в больших количествах. Повышенные уровни мочевой кислоты у людей, у которых нет психиатрического диагноза, связаны с выраженными импульсивными и гипертимическими , а также раздражительными" свойствами темперамента".
Сегодня появляется все больше свидетельств того, что дисфункция в пуринергической системе участвует как в биполярном расстройстве (BD), так и в патогенезе и лечении шизофрении . Тем не менее, было обнаружено, что уровни мочевой кислоты были ниже как у пациентов с хронической шизофренией, так и у вновь диагностированных пациентов с шизофренией, чем у здоровых людей, несмотря на повышение уровня мочевой кислоты, как у пациентов с хронической шизофренией, так и у пациентов с первыми эпизодами мании . В клинической практике повышенные уровни мочевой кислоты, обнаруженные у пациентов с диагнозом шизофрении, которые имели обострение психоза. Исследователями была обнаружена значительная разница между уровнями мочевой кислоты, измеренными в начале лечения маниакальной фазой и после окончания первой недели терапии у пациентов с диагнозом биполярного расстройства (BD). Аналогичная разница наблюдалась между оценками YMRS, полученными в начале, на первой неделе и на второй неделе. У пациентов в маниакальной фазе была обнаружена корреляция между снижением уровней мочевой кислоты, измеренных в начале и после конца первой недели, и снижением показателей YMRS. Это подчеркивает возможность того, что мочевая кислота является ситуационным маркером, характерным для маниакальной фазы. С другой стороны, корреляции между уровнями мочевой кислоты и показателями YMRS у пациентов с диагнозом BD не выявлено. Это может быть связано с тем, что повышенные уровни мочевой кислоты в маниакальной фазе у пациентов с биполярным расстройством не были связаны с тяжестью эпизода психоза.
Нарушения функциональной активности пуринергической системы были выявлены, как у пациентов с биполярным расстройством (BD), так и у пациентов с шизофренией ( SZ). Возникает вопрос : отличаются ли уровни мочевой кислоты у пациентов с биполярным аффективным расстройством у мужчин с маниакальным эпизодом и у пациентов с шизофренией с психотическим рецидивом от здоровых мужчин. Также интересно понять насколько уровни мочевой кислоты в обеих группах пациентов коррелируют с тяжестью эпизода, и насколько снижение уровней мочевой кислоты коррелирует с клиническим улучшением состояния больных с психозами. Результаты исследований показали, что уровни мочевой кислоты у мужчин с биполярным расстройством и шизофренией с маниакальным эпизодом и психотическим рецидивом были одинаковыми и выше, чем у здоровых мужчин. Не было обнаружено корреляции между уровнями мочевой кислоты и тяжестью эпизода в обеих группах. Тем не менее, для пациентов с BD снижение уровня мочевой кислоты между исходным уровнем и первой неделей, по-видимому, коррелирует с клиническим улучшением.
Повышенный уровень мочевой кислоты означает ускоренную пуринергическую трансформацию и снижение аденозинергической проводимости. Аденозинергические рецепторы ограничивают возбудимость клеток, ингибируя высвобождение нейротрансмиттеров в ЦНС. Мочевая кислота особенно регулирует А1-рецепторы и отвечает за антипсихотический эффект ( противодействует возбуждению). Считается, что есть связь между аденозинергической проводимостью и маниакальными симптомами . Как известно, литий снижает уровень мочевой кислоты . С другой стороны, подобный эффект наблюдался при терапии карбамазепином, тогда как было показано, что вальпроат натрия, напротив, повышает уровень мочевой кислоты . В рандомизированном контролируемом исследовании Machado-Vieira et al. ( 2008) показали, что применение аллопуринола, который является ингибитором ксантидегидрогеназы, в сочетании с литием было значительно эффективным при лечении острой мании.
В литературе, связанной с дисфункцией пуринергической системы при шизофрении, сообщается, что уровни мочевой кислоты ниже у пациентов с хроническим заболеванием и с первым маниакальным эпизодом, чем у здоровых людей . Было обнаружено, что у пациентов с диагнозом шизофрения, которые имели психотический эпизод, уровни мочевой кислоты были сходны с пациентами с диагнозом биполярного расстройства , которые находились в маниакальной фазе и были выше, чем у здоровых людей . В отличие от других исследований, уровни мочевой кислоты были изучены в популяции, которая состояла только из мужского пола . Установлено, что уровень мочевой кислоты у мужчин выше, чем у женщин. Кроме того, пациенты с диагнозом шизофрения находились в остром психотическом эпизоде заболевания и имели выраженные признаки психоза с базовыми показателями PANSS выше 100. В одном исследовании уровни мочевой кислоты, которые обнаружили авторы, были выше для части субъектов с диагнозом шизофрения. Повторимся , данные исследований свидетельствуют о том, что уровни мочевой кислоты не коррелируют с клиническим улучшением у пациентов с шизофренией с психотическим эпизодом. Yao et al. ( 2010) сообщили, что уровни мочевой кислоты нормализовались у пациентов с шизофренией первого эпизода после применения любого антипсихотического препарата в течение 4 недель, но у пациентов с хроническим заболеванием этого не происходило. В другом исследовании было показано, что снижение уровня мочевой кислоты не зависело от применения галоперидола у пациентов с шизофренией. Это объясняется тем, что галоперидол не влиял на антиоксидантные ферменты . Однако гипоуретический эффект цуклопентиксола был продемонстрирован Bloch et al. в 1992 году.
Согласно результатам, полученным в одном исследовании и подтвержденным литературой, повышенные уровни мочевой кислоты в маниакальной фазе у пациентов мужского пола с диагнозом BD, по-видимому, не зависят от тяжести эпизода, но связаны с клиническим улучшением состояния больных. У пациентов с шизофренией у мужчин с хроническим заболеванием уровни мочевой кислоты, которые, как было показано, повышаются во время психотического эпизода, по-видимому, не зависят от тяжести эпизода и улучшения, не достигающего клинической значимости.
Биполярные расстройства специалисты лечат с помощью лекарственной терапии и психотерапии. Пациенту назначается нескольких препаратов, которые следует принимать на постоянной основе и SOS в межсезонье или в стрессовый период. Особенности лечения такого заболевания заключаются в том, что для каждой фазы необходима своя схема лечения, в зависимости от симптоматики и состояния пациента. Диагностика проводится на основании сбора анамнеза, бесед с больным и прохождения ряда тестов и исследований.
Биполярное расстройство, известное также как маниакально-депрессивный психоз -психическое заболевание, которое отличается полярной и резкой сменой настроения. Болезнь может иметь 3 типа в зависимости от сложности ее проявлений. Основными эпизодами, характерными для биполярного расстройства, являются: депрессия, мания и гипомания. Каждый из описанных эпизодов проявляется по-своему – от состояния эйфории, до ощущения беспомощности и опустошенности. Лечение проводится в основном лекарственными препаратами, также применяется психотерапия, в частности – когнитивно-поведенческая терапия. Также специалисты рекомендуют поддерживать здоровый образ жизни, посильную трудовую занятость и полноценный отдых.
Симптомы биполярного расстройства
Диагностика биполярного расстройства
Суицид и биполярные расстройства
Как протекает биполярное расстройство?
Эпизоды мании и депрессии обычно повторяются на протяжении всей жизни. В промежутках между эпизодами у большинства пациентов, страдающих биполярным расстройством, симптоматика отсутствует, однако, приблизительно у трети пациентов присутствуют остаточные симптомы. Небольшая часть пациентов испытывает хронические непрерывные симптомы биполярного расстройства, несмотря на лечение.3 Классическая форма этого заболевания, при которой эпизоды мании и депрессии регулярно повторяются, получила название биполярное расстройство I типа. У некоторых пациентов не бывает тяжелой формы мании, а присутствуют легкие эпизоды гипомании, чередующиеся с депрессией. Этот тип биполярного расстройства называется биполярное расстройство II типа. Если в течение двенадцати месяцев у пациента случается четыре или более эпизода, то говорят о быстро циркулирующем биполярном расстройстве. У некоторых пациентов эпизоды неоднократно повторяются в течение одной недели или даже одного дня. Быстро циркулирующее биполярное расстройство обычно развивается на поздней стадии заболевания и гораздо чаще встречается у женщин, чем у мужчин. В случае эффективного лечения пациенты с биполярным расстройством способны жить здоровой и продуктивной жизнью. Однако, без лечения, естественное течение болезни имеет тенденцию к ухудшению. С течением времени эпизоды мании и депрессии у пациента учащаются (ускоряется циркуляция) и становятся тяжелее, чем на ранней стадии заболевания.4 Но в большинстве случаев, правильное лечение способно снизить частоту и тяжесть эпизодов и помочь пациентам с биполярным расстройством жить полноценной и счастливой жизнью.
Бывает ли биполярное расстройство у детей и подростков?
Как лечится биполярное расстройство?
Благодаря правильно подобранному лечению, у большинства больных, страдающих биполярным расстройством – даже в самых тяжелых его формах – можно стабилизировать смену настроений и другие симптомы болезни. Поскольку биполярное расстройство протекает с рецидивами, превентивные меры лечения не только показаны, но и настоятельно рекомендуются. Лечение, сочетающее лекарства и психотерапию, является оптимальным, чтобы держать заболевание под контролем. В большинстве случаев биполярное расстройство контролируется гораздо более эффективно, если больной не прерывает курс лечения, а постоянно следует ему. Но даже в этих случаях вполне вероятны эпизоды смены настроений. В таких случаях нужно непременно поставить в известность лечащего врача. Своевременное изменение врачом курса лечения способно предотвратить полномасштабный эпизод. Лечение будет более эффективным, если открыто обсуждать с врачом все сомнения и предлагаемые варианты лечения. К тому же, если сам больной и его близкие ежедневно заполняют график симптомов настроения, приема лекарств, режима сна, событий дня, то они начинают лучше понимать болезнь. Подобные графики также помогают лечащему врачу более эффективно следить за ходом болезни и лечения.
Лекарства лечащие биполярные расстройства
Лечение биполярного расстройства
- Атипичные антипсихотические препараты, включая клозапин (Clozaril®), оланзапин (Zyprexa®), рисперидон (Rispendal®), кветипин (Seroquel®) и зипрасидон (Geodon®) изучаются на предмет возможности их применения для лечения биполярного расстройства. Есть основания считать, что применение клозапина может помочь пациентам, не отвечающим на лечение литием или противосудорожными препаратами.16
- Арипипразол (Abilify®) – еще один атипичный антипсихотический препарат, применяющийся для лечения симптомов шизофрении и маниакальных или смешанных (маниакальных и депрессивных) эпизодов биполярного расстройства I типа. Он выпускается как в таблетках, так и в жидком виде. Инъекции употребляются для лечения симптомов возбужденности при шизофрении и маниакальных или смешанных эпизодов биполярного расстройства I типа.
- Если существует проблема бессонницы, то могут помочь высоко– эффективные бензодиазипиновые препараты, такие как клоназепам (Klonopin®) или лоразепам (Ativan®). Однако, поскольку эти лекарства вызывают привыкание, то их прописывают только на короткое время. Вместо них в некоторых случаях назначают такие успокоительные, как, например, золпидем (Ambien®).
- В течение курса лечения биполярного расстройства приходится не раз менять медикаменты в целях наиболее эффективного лечения. Все смены лекарств и изменения доз препаратов должны происходить по назначению лечащего психиатра.
- Не забудьте рассказать своему психиатру обо всех принимаемых вами медикаментах, включая безрецептурные лекарства, гомеопатические средства, витамины и другие добавки. Это очень важно, так как некоторые лекарства и добавки несовместимы и могут вызвать неблагоприятные реакции.
- Во избежание рецидива или нового эпизода, необходимо строго придерживаться плана лечения. Обсуждайте с лечащим врачом все вопросы по поводу лекарств.
Функция щитовидной железы при биполярном расстройстве
У больных с биполярным расстройством часто наблюдаются нарушения функции щитовидной железы. Повышенный или пониженный уровень гормонов щитовидной железы сам по себе может оказывать влияние на перемены настроения и энергетического уровня. Поэтому очень важно, чтобы показатели щитовидной железы находились под постоянным контролем лечащего врача. Быстро циркулирующая форма биполярного расстройства нередко сопровождается заболеваниями щитовидной железы. В таких случаях, наряду с лекарствами от биполярного расстройства необходимо принимать препараты для лечения щитовидной железы. Следует также иметь в виду, что у некоторых пациентов, литий может вызвать понижение активности щитовидной железы. При этом в курс лечения необходимо ввести лекарства для урегулирования функции щитовидки.
Побочные действия лекарств
Перед началом приема новых лекарств обязательно проконсультируйтесь с лечащим психиатром и/или с фармацевтом по поводу возможных побочных действий. В зависимости от препарата, побочные действия могут выражаться в прибавлении веса, тошноте, треморе, снижении сексуальной активности или возможности, тревожности, выпадении волос, затрудненных движениях и сухости во рту. Обязательно сообщите врачу обо всех побочных действиях, проявившихся во время приема того или иного лекарства. Чтобы убрать или ослабить побочные явления, врач может изменить дозировку препарата или поменять его на другой. Нельзя менять лекарства или прекращать их прием без консультации с психиатром.
Психосоциальные методы
- Когнитивно–поведенческая терапия помогает пациентам с биполярным расстройством понять и изменить негативные или искаженные модели мышления и поведения, связанного с заболеванием.
- Психологическое просвещение знакомит больных со сведениями о болезни и методах ее лечении, а также помогает научиться распознавать признаки рецидива, что позволяет заблаговременно обратиться за помощью и предотвратить наступление полномасштабного эпизода. Психическое просвещение полезно и для членов семьи больного.
- Семейная терапия использует стратегию понижения уровня напряженности в семье, способного усугубить симптомы заболевания или же спровоцированного ими.
- Интерперсональная и социально—ритмическая терапия помогает пациентам с биполярным расстройством улучшить межличностные отношения и организовать свой распорядок дня. Регулярное расписание и упорядоченный режим сна помогают предотвращать маниакальные эпизоды.
- Как и при медикаментозном лечении, чтобы добиться успешных результатов психосоциальной терапии необходимо строго соблюдать предписанный курс лечения.
Другие методы лечения
Хроническое заболевание, которое лечится весьма эффективно
Хотя эпизоды мании и депрессии имеют обыкновение появляться и исчезать, необходимо всегда помнить, что биполярное расстройство является хроническим заболеванием, которое в настоящее время не излечивается. Единственное средство держать это заболевание под контролем, заключается в том, что надо постоянно принимать лекарства, даже в периоды, когда хорошо себя чувствуешь. Только в этом случае можно снизить шанс рецидивов и ухудшения состояния.
Сопутствующие заболевания
Среди больных биполярным расстройством очень часто распространены алкоголизм и наркомания. Как показали исследования, на это есть ряд причин, включая самолечение, смену настроения от злоупотребления алкоголем или наркотиками, а также факторы риска, влияющие как на развитие биполярного расстройства, так и наркозависимости. Лечение алкоголизма или наркомании является важной частью общего курса лечения. Тревожные расстройств, такие как посттравматический стресс или синдром навязчивых состояний (обсессивно–компульсивное расстройство), тоже часто встречаются при биполярном расстройстве. , Сопутствующие тревожные расстройства иногда поддаются контролю с помощью тех же средств, что и биполярное расстройство, но в некоторых случаях требуется специальное лечение. За подробной информацией о тревожных расстройствах можно обратиться в NIMH (см. ниже).
Помощь больным с биполярным расстройством и их семьям
- Лечебные программы при университетах или медицинских институтах
- В психиатрических отделениях больниц
- В частных психиатрических кабинетах и клиниках
- В организациях медицинского обеспечения (HMO)
- В кабинетах участковых или детских врачей
- В общественных центрах психического здоровья
Больные биполярным расстройством могут нуждаться в помощи, чтобы получить помощь
Клинические исследования по проблемам биполярного расстройства
Читайте также:

