Дисплазия шейки матки реферат
Обновлено: 18.04.2024
МКБ-10: N87.0 — Слабовыраженная дисплазия шейки матки.
При дисплазии шейки матки (цервикальная интраэпителиальная неоплазия) происходят атипичные изменения эпителиальных клеток во влагалищной части шейки, процесс относится к предраковым. При 1 степени процесс обратимый, в этой связи важно своевременное обнаружение атипических изменений. Заболевание встречается преимущественно в репродуктивном возрасте (25-35 лет). Из полутора тысяч женщин заболевают две. Опасность дисплазии шейки матки в том, что на ранних этапах развития процесса явная симптоматика отсутствует, что приводит к усугублению заболевания.
Стаж работы 11 лет.
Статья проверена медицинским директором, врачом акушер-гинекологом высшей квалификационной категории Тяпкиной Мариной Анатольевной.
- Виды
- Причины
- Симптомы
- Диагностика
- Лечение легкой дисплазии
- Питание при легкой дисплазии
- Беременность при легкой дисплазии
- Прогнозы и профилактика
- Нет времени читать?
Данная статья не может быть использована для постановки диагноза, назначения лечения и не заменяет прием врача.
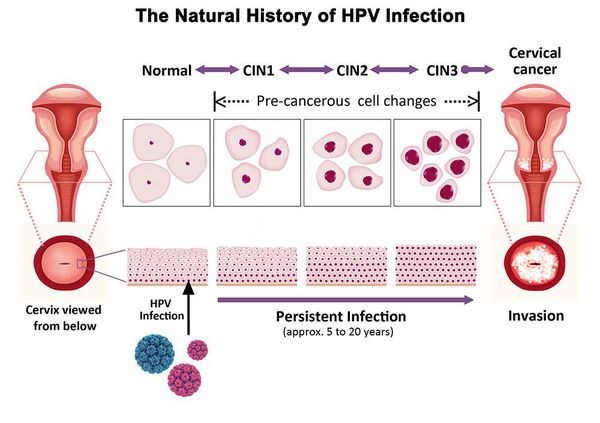
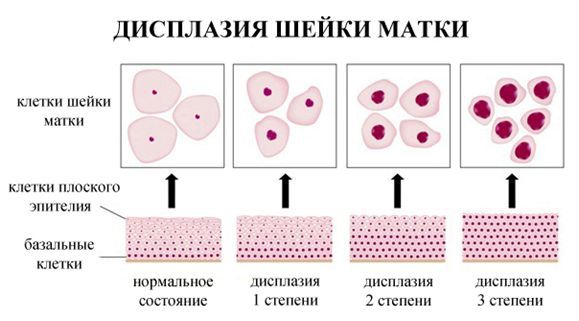
Дисплазия шейки матки классифицируется по степеням тяжести в зависимости от объема эпителия, вовлеченного в диспластический процесс. Всего существует три степени заболевания. При 1 степени (слабой, легкой) неоплазии происходят незначительные изменения тканей с умеренным разрастанием нетипичных клеток (пролиферация) базального слоя. Для данной стадии характерен морфологический признак – койлоцитоз (койлоциты – клетки, пораженные ВПЧ) и дискератоз (ороговение эпителия, характеризующееся наличием чешуек).
При слабой неоплазии патологический процесс распространяется не более, чем на одну треть глубины эпителиального слоя от базальной мембраны. Небольшая площадь поражения несколько затрудняет забор биоптата для морфологического исследования.
При двух других степенях атипические изменения более выражены. Для CIN 2 (вторая стадия или средняя, умеренная) характерно поражение 50% толщины эпителиальной ткани, для CIN 3 (третья стадия или тяжелая, неинвазивный рак) – поражение более двух третей эпителия. Прогноз зависит от стадии процесса, самая благоприятная в прогностическом плане 1 степень патологии.

Степени заболевания
Причины
Наиболее распространенный фактор развития дисплазии шейки матки (до 98%) – вирус папилломы человека онкогенных типов ( ВПЧ-16, ВПЧ-18, ВПЧ-31, другие ).
На вероятность, скорость появления изменений эпителиальной ткани и их тяжесть влияют:
- регулярное переживание стрессогенных ситуаций;
- хроническое нелеченное воспаление органов половой сферы;
- хламидиоз, цитомегалия и другие ЗППП;
- болезни шейки, например, эрозия;
- ослабление иммунной системы частым приемом медикаментозных средств;
- табакокурение, причем нет особой разницы, активное оно или пассивное. Данная вредная привычка увеличивает риск возникновения цервикальной неоплазии более, чем в 4 раза;
- ВИЧ-инфекция;
- тяжелые сопутствующие болезни хронического течения;
- любые состояния, вызывающие нарушения гормонального баланса (беременность, климакс, длительный прием оральных контрацептивов, особенно с высоким гестагенным компонентом, болезни эндокринных желез);
- травмирование шейки матки во время хирургических манипуляций;
- онкозаболевания половой сферы у близких родственников;
- начало сексуальной жизни в раннем подростковом возрасте (до 16 лет);
- ранние роды;
- многократные аборты, роды;
- регулярное несоблюдение гигиены;
- постоянная смена сексуальных партнеров.
Если папилломавирус находится в организме более года, то он практически во всех случаях вызывает диспластические изменения.

Причины дисплазии
Симптомы
Для дисплазии шейки матки характерно отсутствие самостоятельной специфической клинической картины при 1 степени. 10% пациенток не предъявляют вообще никаких жалоб. Патологическую симптоматику вызывают чаще воспаления репродуктивных органов, развившиеся в результате присоединения инфекции. Проявляется это сильным зудом, жжением, появлением неприятного запаха из-за патологических выделений различной консистенции и цвета.
После интимной близости может быть кровомазание. Боль обычно отсутствует, но неоплазия быстро прогрессирует, поэтому может появляться болезненность, характерная для воспаления придатков. В большинстве случаев параллельно с дисплазией шейки матки протекают различные заболевания половой сферы, которые дают соответствующую клиническую картину. Чаще всего это такие патологии, как гонококковая инфекция, хламидиоз, остроконечные кондиломы не только влагалища, но также заднего прохода.

Признаки дисплазии
Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Диагностика
На первый план в диагностике дисплазии шейки матки легкой степени ставятся инструментальные и лабораторные методы исследования, что обусловлено отсутствием выраженных специфических проявлений. После опроса пациентки, сбора анамнеза, изучения медицинской карты (если имеется), врач осматривает шейку матки влагалищными зеркалами. Визуально специалист может обнаружить нетипичные участки эпителия, имеющие несвойственную окраску, пятна, неровность эпителиальной поверхности.
Кольпоскопия — инструментальный способ осмотра шейки с помощью бинокулярного оптического аппарата (кольпоскопа), увеличивающего осматриваемую область в 10 раз и более. Обычный визуальный осмотр является простой кольпоскопией. При расширенной кольпоскопии выполняют диагностические пробы с использованием уксусной кислоты, раствора Люголя (проба Шиллера), других реагентов. Основывается исследование на реакции пораженных участков эпителия на химические растворы. Исследование информативное, безболезненное, занимает немного времени, позволяет быстро выявить характерные изменения на шейке.
Ультрасонография органов малого таза — наиболее информативно трансвагинальное исследование, при беременности проводят диагностику абдоминальным датчиком. При обследовании выявляются очаги воспаления, кондиломы, опухолевидные образования, оценивается состояние матки и ее придатков. При необходимости оценивают кровоток в репродуктивных органах (Доплер-режим).
ПАП-мазок (тест Папаниколау) — метод жидкостной цитологии шейки матки и цервикального канала, высокоточный тест, позволяющий обнаружить предраковые изменения. Специальной цитощеткой делают соскоб с исследуемой зоны, помещают материал на стекло (используется 1-3 стекла) в виде мазка-отпечатка. Биоматериал на стекле высушивают, фиксируют закрепителем. Подготовленный таким образом препарат помещают в упаковку, прикрепляют направление, отправляют на лабораторное исследование. Чтобы результат ПАП-теста был корректным, нужно подготовиться к анализу по правилам. Рекомендовано воздержание от секса за двое суток до взятия мазка, нельзя пользоваться вагинальными тампонами, медикаментами (суппозитории, гели, таблетки), нельзя спринцеваться, принимать горячую ванну. При менструации и воспалении тест не проводится. Мазок берется либо до инструментального осмотра (в том числе кольпоскопии), либо через двое суток после него.
Интерпретируются результаты теста по классам:
- первый — цитологическая норма;
- второй — морфологическое изменение клеток, связанное с воспалением;
- третий — единичные измененные клетки с аномальными ядрами и цитоплазмой, подозрение на злокачественное образование;
- четвертый — наличие клеток с признаками злокачественности;
- пятый — злокачественное новообразование.
Чувствительность цитологического теста составляет 65-90%. Чем выше степень неоплазии, тем выше точность результатов исследования.
Для установления дисплазии шейки матки обязательно проводят гистологическое исследование фрагмента подозрительной ткани, полученного при биопсии. Процедуру проводят при кольпоскопии, оптический аппарат позволяет более точно определить участок ткани, из которого берется биоптат, иногда фрагменты берутся с нескольких секторов. Забор не представляет особой сложности, обычно не требует обезболивания. При аккуратном заборе тканей пациентка ощущает кратковременную незначительную боль.
В отличие от онкоцитологии, при взятии биопсийного материала затрагиваются более глубокие слои эпителия . Биоптат помещают в стерильную пробирку с раствором, прикрепляют направление, отправляют в лабораторию. Полученную ткань в лаборатории окрашивают и изучают под микроскопом. При окрашивании атипичные клетки не меняют цвет или меняют незначительно, в норме эпителий шейки имеет бледно-розовый оттенок. При неоплазии клетки меняют форму и количество ядер. Одноядерные клетки круглой формы становятся бесформенными, укрупняются, появляется множество мелких ядер, между слоями эпителиального слоя исчезает градация. Здоровый плоский эпителий имеет несколько слоев: базально-парабазальный (самый глубокий), промежуточный, функциональный (верхний).
ПЦР-тест необходим для выявления папилломавируса, установление его штаммов, оценки концентрации патогенного микроорганизма. Со слизистой шейки берут мазок , в котором можно выявить ДНК вируса. Процедура нетравматичная, не вызывает болезненных ощущений, занимает несколько минут. Желательно минимум за трое суток до исследования не принимать противовирусные и антибактериальные препараты, а также не использовать средства для личной гигиены с антибактериальным эффектом, лубриканты, вагинальные свечи и таблетки. Во время месячных и через 2-3 суток после них анализ не берут. От того, обнаружен ли ВПЧ, какова вирусная нагрузка, какие типы выявлены зависит лечение дисплазии шейки матки 1 степени.
Лечение легкой дисплазии
Задачами лечения дисплазии шейки матки 1 степени являются:
- недопущение перехода заболевания в следующую стадию развития, а значит, предотвращение возникновения инвазивной раковой опухоли;
- восстановление функции эпителия;
- устранение воспаления;
- восстановление влагалищной микрофлоры;
- сохранение детородной функции (при необходимости).
Лечебные методы подбираются с учетом причин, вызвавших заболевание, площади пораженной поверхности, возраста пациентки, сопутствующих факторов. Дисплазия практически всегда сопровождается воспалением , поэтому назначаются системные и/или местные антибактериальные препараты, устраняющие воспалительный очаг. Зачастую одна противовоспалительная терапия значительно улучшает состояние. При обширных поражениях назначаются иммуностимулирующие препараты, витаминные комплексы, фолиевая кислота.
Прижигание при неоплазии шейки высокоэффективно.
Вышеописанные меры приводят к отличным терапевтическим результатам. К хирургическому вмешательству, при котором удаляют пораженные фрагменты эпителия, прибегают в крайнем случае, при 2-3 стадии заболевания. Для пациенток репродуктивного возраста нередко выбирается выжидательная тактика, поскольку неоплазия 1 степени может регрессировать самостоятельно, но при условии, что зона поражения незначительная. В этом случае раз в три месяца нужно проходить исследование на онкоцитологию и при двукратном результате, подтверждающем ухудшение состояния, подбирается схема лечения.
Диагностику нужно проходить на протяжении минимум двухлетнего периода с момента выявления неоплазии. Пациентки с неоплазией шейки первой степени должны раз в полгода проходить гинекологический осмотр и кольпоскопию, вовремя лечить инфекции мочеполовых органов, отказаться от табакокурения, вести здоровый образ жизни. Опытный специалист поможет подобрать оптимальный метод контрацепции с учетом диагноза.

Конизация шейки матки
Питание при легкой дисплазии
Важнейшую составляющую при неоплазии шейки играет диетическое питание, что в комплексе с терапевтическими мерами существенно улучшает прогноз при данной патологии. Любое заболевание протекает на фоне сниженного иммунного статуса. Поэтому для поддержки иммунитета в рацион включают продукты, содержащие аскорбиновую кислоту , способствующую стимуляции обмена веществ, процессов кроветворения, восстановлению. Полезна черная смородина, киви, петрушка, капуста, цитрусовые, грецкие орехи. Нужно больше пить отваров из плодов шиповника, сухофруктов, трав с противовоспалительным эффектом, добавлять в напитки мед при отсутствии противопоказаний.
Считается, что гомоцистеин (аминокислота) усугубляет диспластические процессы, а фолиевая кислота снижает концентрацию этого вещества. Кроме того, витамин В9 улучшает кроветворение, способствует восстановлению эпителиальной ткани. Фолиевой кислоты достаточно содержится в твороге, печени и говядине, сое, лимонах, фасоли, белых грибах и брюссельской капусте, яичных желтках, твердых сырах.
Согласно медицинским исследованиям, бета-каротин уменьшает риск возникновения ракового поражения шейки, учувствует в клеточном обмене, имеет антивирусный эффект. Витамина А много в продуктах оранжевого цвета, натуральном сливочном масле, печени, яичных желтках, морской рыбе.
Токоферол – мощный антиоксидант, который применяется для профилактики развития рака на фоне дисплазии шейки матки, увеличивает концентрацию эритроцитов, помогает при сердечно-сосудистых нарушениях, замедляет старение. Витамин молодости содержится в грецких орехах, миндале, коричневом рисе, маслах (кукурузном, нерафинированном подсолнечном, из зародышей пшеницы, сои).
При неоплазии шейки матки не следует потреблять в пищу острые и жареные блюда, копченые и маринованные, полуфабрикаты и фаст-фуды, продукты, богатые простыми углеводами, биодобавки, алкоголь. Оптимальный рацион: каши, орехи, сухофрукты, овощи, мед, отвары, кисломолочные продукты.
Беременность при легкой дисплазии
Наличие доброкачественных изменений шейки матки не является противопоказанием для естественного зачатия, вынашивания и родов. Они не оказывает негативного влияния на плацентарную функцию и развитие плода. Однако, если подходить к беременности ответственно и планировать его, то при обнаружении дисплазии нужно пройти соответствующее лечение до зачатия. Хотя считается, что беременность не способствует усугублению дисплазии, но со 100-процентной точностью утверждать, что гормональный сдвиг во время гестации совершенно не отразится на атипичном процессе, невозможно.
Если у женщины впервые выявлены изменения эпителия в гестационном периоде и она ни разу не обследовалась на ВПЧ и ВИЧ, то данные анализы выполняются на любом сроке с помощью ПАП-теста. Дальнейшие действия зависят от результатов обследования. При отрицательном тесте терапия не проводится, назначается контрольный анализ через год после родов. При обнаружении 1 степени дисплазии осуществляется кольпоскопия и также контрольный тест через год после родов.
Прогнозы и профилактика
При дисплазия шейки матки существует большая опасность перерождения атипичных клеток в злокачественные.
- Первая стадия неоплазии переходит во вторую и третью у 1% пациенток.
- Вторая стадия переходит в третью у 16% женщин на протяжении двухлетнего периода, у 25% – на протяжении пятилетнего периода.
- Третья стадия переходит в раковую опухоль в 12-32% случаях.
Большое значение должно уделяться профилактическим мерам. Ведь заболевания быстропрогрессирующее, а от рака шейки погибают в основном молодые женщины детородного возраста. С появлением ПАП-мазка (1941 год), прогноз при диспластических процессах значительно улучшился.
Профилактические мероприятия включают:
- регулярные гинекологические осмотры дважды в год от начала половой жизни;
- при подозрении на атипичность выполнять назначенный комплекс диагностики. После 30-летнего возраста проходить онкоцитологию трижды в год;
- при обнаружении неоплазии на ранних стадиях контролировать ситуацию с помощью ПАП-теста, ПЦР и других анализов;
- вовремя лечить ЗППП и воспаления органов мочеполовой системы;
- отказаться от табакокурения, эта вредная привычка у постоянно и много курящих женщин увеличивает риск патологических изменений эпителия пятикратно;
- придерживаться здорового питания и образа жизни;
- соблюдать аккуратность в выборе сексуального партнера;
- пользоваться барьерными контрацептивами, поскольку оральные или вагинальные контрацептивные средства не защищают женские половые органы от инфицирования;
- соблюдать гигиену, не пользоваться чужими полотенцами, другими личными интимными средствами.
Женщинам, пережившим гистерэктомию, а также старше 70-летнего возраста можно не обследоваться при трехкратном отрицательном результате ПАП-теста или сдавать анализы по показаниям.
У вас есть вопросы? Проконсультируйтесь с нашими опытными врачами и эмбриологами.
Что такое дисплазия шейки матки? Причины возникновения, диагностику и методы лечения разберем в статье доктора Игнатенко Т. А., гинеколога со стажем в 14 лет.
Над статьей доктора Игнатенко Т. А. работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
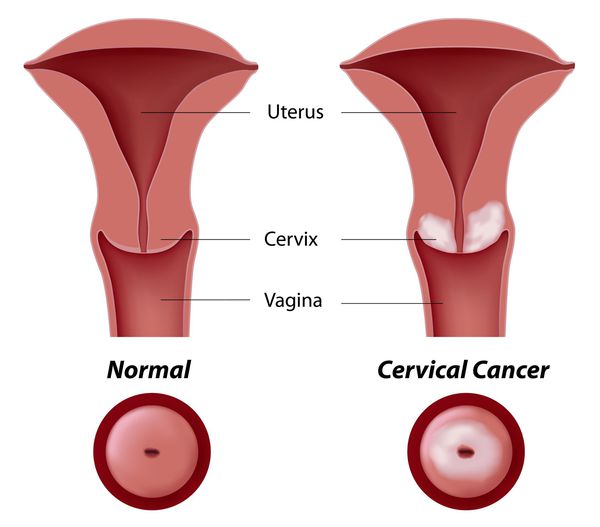
Дисплазия шейки матки, или цервикальная интраэпителиальная неоплазия (ЦИН), или Cervical Intraepithelial neoplasia (CIN) — это патологический процесс, при котором в толще клеток, покрывающих шейку матки, появляются клетки с различной степенью атипии (неправильного строения, размера, формы).
Причины дисплазии шейки матки
Папилломавирусная инфекция (ВПЧ) — основная причина дисплазии и рака шейки матки. К болезни приводит длительное персистирование именно ВПЧ высокого канцерогенного риска. У женщин с риском развития цервикальной неоплазии распространенность онкогенных типов ВПЧ чрезвычайно велика. ВПЧ становится причиной CIN 2-3 и рака шейки матки в 91,8% и 94,5% случаев соответственно. [1]
К факторам риска дисплазии шейки матки относится длительный приём контрацептивов и курение. Выявлена связь между пассивным курением среди некурящих и повышенным риском возникновения CIN 1. [3]
Другие факторы риска — раннее начало половой жизни, большое число и частая смена половых партнеров, употребление алкоголя, сопутствующие половые инфекции, много беременностей и родов. Риск цервикальной CIN 2 особенно высок у женщин, которые до этого имели опыт пересадки органов, у них выявлена ВИЧ-инфекция или они принимают иммунодепрессанты. [2]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы дисплазии шейки матки
Дисплазия шейки матки, как правило, имеет бессимптомное течение, поэтому пациентки не предъявляют никаких специфических жалоб.
Патогенез дисплазии шейки матки
Критический фактор развития цервикальной интраэпителиальной неоплазии — инфицирование вирусом папилломы человека. Во многих случаях цервикальная интраэпителиальная неоплазия легкой степени отражает временную реакцию организма на папиломавирусную инфекцию и без лечения исчезает в течение полугода-года наблюдения. При цервикальной интраэпителиальной неоплазии умеренной и тяжелой степени высока вероятность встраивания вируса папилломы человека в клеточный геном. Инфицированные клетки начинают продуцировать вирусные белки E6 и Е7, которые продлевают жизнь клетки, сохраняя ее способность к неограниченному делению. Неизбежно формирующиеся на этом фоне мутации клеток ведут к формированию предрака (дисплазии) и рака шейки матки, влагалища и вульвы.
Онкогенные белки ВПЧ (Е6, Е7) взаимодействуют с регуляторными белками клеток шейки матки, приводя к повышению активности онкомаркера p16INK4A, что свидетельствует о неконтролируемом размножении клеток шейки матки. Таким образом, сверхэкспрессия p16INK4A, определяемая в материале шейки матки, который получают при биопсии, является биомаркером интеграции вируса папилломы человека высокого риска в геном и трансформации эпителиальных клеток под действием вируса, что делает эту информацию полезной при оценке прогноза развития предраковых и злокачественных поражений, связанных с инфицированием генитального тракта вирусом папилломы человека. [5]
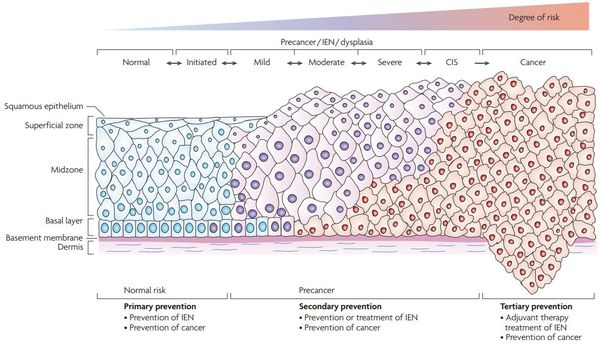
Классификация и стадии развития дисплазии шейки матки
Для постановки цитологического диагноза (по результатам цитологического исследования соскобов шейки матки и цервикального канала с окрашиванием по Папаниколау (Рар-тест) или жидкостной цитологии) используется классификация Бетесда (The Bethesda System, 2014), основанная на термине SIL (Squamous Intraepithelial Lesion) – плоскоклеточное интраэпителиальное поражение. [10]
Выделяют три вида результатов соскобов с поверхности шейки матки (экзоцервикса):
Классификация Папаниколау
- 1-й класс — нормальная цитологическая картина (отрицательный результат);
- 2-й класс — изменение морфологии клеток, которое обусловлено воспалением во влагалище и (или) шейке матки;
- 3-й класс — единичные клетки с аномалией ядер и цитоплазмы (подозрение на злокачественное новообразование);
- 4-й класс — отдельные клетки с явными признаками озлокачествления;
- 5-й класс — много типично раковых клеток (злокачественное новообразование).
Существуют также гистологические классификации для оценки материала, полученного при биопсии.
По классификации R. M. Richart (1968) в зависимости от глубины поражения поверхностного клеточного слоя выделяют три степени дисплазии шейки матки:
- ЦИН 1 (дисплазия слабой степени) — признаки папилломавирусной инфекции (койлоцитоз и дискератоз). Поражение до 1/3 толщины клеточного пласта;
- ЦИН 2 (дисплазия средней степени) — поражена 1/2 толщины клеточного слоя;
- ЦИН 3 (дисплазия тяжелой степени) — поражение более 2/3 клеточного слоя. [8]
В приведенной ниже таблице даны соотношения классификаций предраковых поражений шейки матки. [9]
| Система Папаниколау | Описательная система ВОЗ | CIN | Терминологи- ческая система Бетесда (ТСБ) |
|---|---|---|---|
| Класс 1 (норма) | Отсутствие злокачественных клеток | Отсутствие неопластических изменений | Норма |
| Класс 2 (метаплазия эпителия, воспалительный тип) | Атипия, связанная с воспалением | Реактивные изменения клеток ASC: ASC - US, ASC - H | |
| Класс 3 ("дискариоз") | Слабая дисплазия | CIN 1 койлоцитоз | LSIL |
| Умеренная дисплазия | CIN 2 | HSIL | |
| Тяжелая дисплазия | CIN 3 | ||
| Класс 4 (клетки, подозрительные на рак или карцинома in situ | Карцинома in situ | ||
| Класс 5 (рак) | Инвазивная карцинома | Карцинома | Карцинома |
Осложнения дисплазии шейки матки
Последствия дисплазии шейки матки
Основное и самое опасное осложнение цервикальной интраэпителиальной неоплазии заключается в развитии рака шейки матки, любой случай развития которого — результат упущенных возможностей диагностики и лечения дисплазии шейки матки. [7]
Проводились длительные, систематические исследования риска рака шейки матки у женщин с диагнозом цервикальной интраэпителиальной неоплазии 3 степени (CIN3) по сравнению с женщинами, у которых были нормальные цитологические результаты. Согласно полученным данным, долгосрочный относительный риск развития рака шейки матки зависит от различных гистологических типов CIN3 и выше всего он для аденокарциномы in situ. Даже через 25 и более лет после конизации (хирургического иссечения патологических тканей шейки матки) риск злокачественного перерождения клеток был значительным. [4]
Диагностика дисплазии шейки матки
Для ранней диагностики предраковых поражений шейки матки во многих странах мира существует система цервикального скрининга.
Методы диагностики дисплазии шейки матки
В России система цервикального скрининга включает последовательность действий:
- Цитологическое исследование: РАР-тест;
- ВПЧ-тестирование: в США и странах Евросоюза ВПЧ-тест применяется для первичного скрининга рака шейки матки (РШМ). В России его использование вариативно: при первичном скрининге в сочетании с РАР-тестом, в качестве самостоятельного теста, при ведении пациенток с неясными результатами РАР-теста (ASCUS) и для наблюдения паценток после лечения HSIL;
- Кольпоскопия: показаниями к исследованию являются положительные результаты РАР-теста (класс 2-5). Метод основан на осмотре шейки матки при помощи увеличивающих оптических систем и проведения диагностических проб с растворами уксусной кислоты и йода (Люголя). С помощью кольпоскопии определяют локализацию поражения, его размер, выбирают участок для проведения биопсии, определяют тактику лечения.
При кольпоскопии должна быть тщательно оценена зона трансформации (переходная зона стыка двух видов покровного эпителия шейки матки).
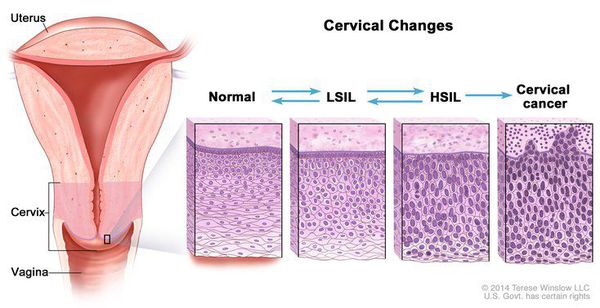
Влагалищная часть шейки матки (экзоцервикс) покрыта многослойным плоским эпителием. В канале шейки матки (цервикальном канале, эндоцервиксе) — цилиндрический эпителий. Место перехода цилиндрического эпителия цервикального канала в многослойный плоский эпителий поверхности шейки матки носит название зоны трансформации. Эта область имеет большое клиническое значение, поскольку именно в ней возникает более 80% случаев дисплазии и рака шейки матки.
Лечение дисплазии шейки матки
Динамическому наблюдению подлежат молодые пациентки (до 35 лет) с LSIL (ВПЧ, ЦИН 1, ЦИН 2, если при биопсии не обнаружен белок р16, являющийся признаком проникновения ВПЧ высокого риска в геном и трансформации опухолевых клеток под действием вируса). Наблюдать возможно пациенток только с 1 и 2 кольпоскопическим типом зоны трансформации.
Контрольные осмотры, цитологическое и ВПЧ-тестирование показаны через 6 и 12 месяцев после первичного обнаружения патологии.
Хирургическое лечение дисплазии
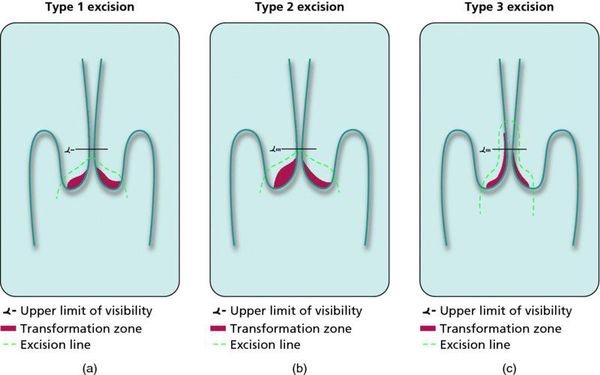
Немаловажно, что при выявлении по кольпоскопии 3 типа зоны трансформации на фоне положительного РАР-теста гинеколог обязан провести выскабливание слизистой канала шейки матки и/или широкую эксцизионную биопсию (конизацию шейки матки) для исключения опухолевого процесса, потенциально располагающегося вне зоны кольпоскопического обзора. Немаловажно наблюдение после операции через 6 и 12 месяцев с выполнением цитологического соскоба и ВПЧ-теста.
Следует отметить, что процедура хирургического иссечения патологических тканей на шейке матки увеличивает риск преждевременных родов. А сама по себе цервикальная интраэпителиальная неоплазия первой степени на течении беременности и родов никак не отражается и зачастую опасности не представляет. [12]
Средний возраст женщин, когда может потребоваться хирургическая коррекция цервикальной внутриэпителиальной неоплазии — около 30 лет. Хирургическое лечение нередко ассоциировано с неблагоприятным течением последующей беременности. Частота и тяжесть неблагоприятных осложнений возрастают с увеличением глубины иссекаемых тканей. [13]
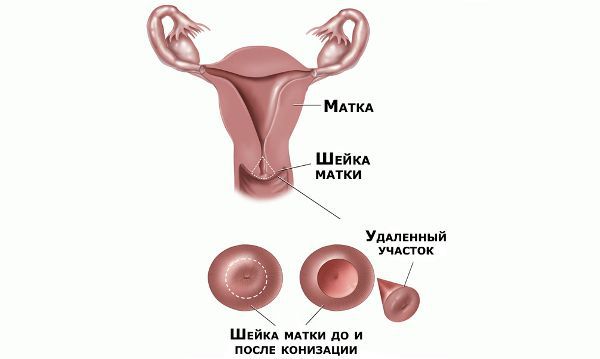
Реабилитация после хирургического лечения
В течение месяца после операции следует воздержаться от спринцеваний, половых контактов и не пользоваться тампонами. На 2–3 недели исключают тяжёлые физические нагрузки и тепловые процедуры. Незначительные сукровичные выделения, усиливающиеся иногда до менструальноподобных, в течение 10–20 дней после операции — это нормальное явление.
При реабилитации после хирургического лечения шейки матки эффективны препараты, содержащие антисептик и стимулятор регенерации эпителия.
После лечения возможен рецидив, поэтому необходимо пожизненное наблюдение: цитологический мазок через 6 и 12 месяцев после операции, затем раз в год в течение 10 лет, далее раз в 3 года.
Планировать беременность после операции на шейке матки можно не ранее, чем через 3–6 месяцев. Эти сроки будут зависеть от глубины эксцизии или конизации и длины шейки матки [9] .
Лечение дисплазии при беременности
В большинстве случаев лечение должно быть отложено на послеродовый период. При беременности на фоне дисплазии шейки матки каждые три месяца проводится кольпоскопический и цитологический контроль. При выявлении рака шейки матки пациентку консультирует онкогинеколог. Доктор подбирает тактику лечения, может потребоваться прервать беременность по онкологическим показаниям [9] .
Прогноз. Профилактика
Дополнительными факторами риска прогрессирования ПВИ с формированием предраковой патологии являются:
- курение;
- длительное использование гормональных контрацептивов;
- многократные травматичные роды;
- ВИЧ-инфекция.
- У пациенток с ЦИН часто обнаруживают вирус простого герпеса 2 типа, цитомегаловирусную инфекцию, хламидийную урогенитальную инфекцию, бактериальный вагиноз, ассоциированный с резким снижением или отсутствием вагинальной лактофлоры, повышенным ростом во влагалище Gardnerella vaginalis и Atopobium vaginae, повышение концентрации в бакпосеве грибов рода Candida, Mycoplasma hominis.
Устранение и профилактика данных факторов способны снизить вероятность развития предраковой патологии шейки матки.
Рак шейки матки поражает преимущественно женщин репродуктивного возраста. Скрининг является важной стратегией вторичной профилактики. Длительный процесс канцерогенной трансформации от появления в организме вируса папилломы человека (ВПЧ) до инвазивного рака дает широкие возможности для выявления заболевания на стадии, когда лечение высокоэффективно. Подходящими скрининговыми тестами в мире признаны цитологическое исследование, визуальный осмотр после применения уксусной кислоты и тесты на выявление ВПЧ. Всемирная организация здравоохранения рекомендует проводить скрининг женщин по крайней мере один раз в жизни в возрасте от 30 до 49 лет. [14]
Согласно приказу Министерства здравоохранения РФ от 03.02.2015. N36ан "Об утверждении порядка проведения диспансеризации определенных групп взрослого населения", осмотр со взятием мазка (соскоба) с поверхности шейки матки и цервикального канала на цитологическое исследование производится 1 раза в 3 года для женщин в возрасте от 21 года до 69 лет включительно.
Морфологическая классификация изменений шейки матки, вызываемых вирусом папилломы человека. Своевременная диагностика предраковых заболеваний и рака шейки матки. Цитологическое исследование и прицельная биопсия шейки, оптико-электронное сканирование.
| Рубрика | Медицина |
| Вид | реферат |
| Язык | русский |
| Дата добавления | 29.05.2015 |
| Размер файла | 395,0 K |
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Диагностика дисплазий шейки матки
Этиология и патогенез
Список использованной литературы
ВВЕДЕНИЕ
Термин "дисплазия" для обозначения большой группы эпителиальных поражений шейки матки предложен J.W. Reagan в 1953 г. Дисплазия включает в себя цитологический и гистологический спектр поражений, занимающих промежуточное положение между CIS и нормальным эпителием шейки матки. По степени атипии и выраженности клеточных изменений дисплазию подразделяют на 3 категории -- слабую, умеренную и тяжёлую. Терминология, включающая 3 степени дисплазии и CIS, была принята и утверждена ВОЗ в 1972 г. в качестве цитологической и гистологической классификаций.
Для обозначения морфологической непрерывности дисплазии и CIS в 1968 г. R.M. Richart предложил термин "ЦИН". ЦИН подразделяют на три категории:
?ЦИН I (соответствует слабой дисплазии);
?ЦИН II (соответствует умеренной дисплазии);
?ЦИН III (соответствует тяжёлой дисплазии и CIS).
Объединение тяжёлой дисплазии и CIS в одну категорию оправдано ввиду сложности их дифференцировки.
В 1988 г. разработана The Bethesda System (TBS) для цервико-вагинальной цитологии. В это же время была установлена роль человеческого вируса папилломы (human papillomavirus -- HPV) как этиологического агента в развитии цервикальной внутриэпителиальной неоплазии и рака шейки матки. Большинство типов HPV низкого риска были обнаружены при кондиломах и CIN I, тогда как типы HPV высокого риска ассоциировались с CIN II и III. Объединение и анализ этих двух групп исследований позволили представить всего две категории: низкая степень внутриэпителиального поражения (low grade squamous intraepithelial lesion -- LSIL), что соответствует CIN I, и высокая степень внутриэпителиального поражения (high grade squamousintraepithelial lesion -- HSIL), что соответствует CIN II--III. Кроме того, было введено такое понятие, как атипичные плоскоэпителиальные клетки неопределенного типа (atypical squamouscells of undetermined significance -- ASCUS). Однако было бы ошибкой считать ASCUS поражением, занимающим место перед LSIL, т. е. ранним поражением ниже уровня дисплазии. ASCUS не является биологической сущностью, но гетерогенной группой.
Морфологическая классификация изменений шейки матки, вызываемых ВПЧ, предложенная M.N. Schiffman (1995). Она соответствует цитологической классификационной системе Bethesda:
?доброкачественная атипия (воспаление и т.п.);
?LSIL (Lowgrade Squamous Intraepitelial Lesions) --ПИП низкой степени, соответствует дисплазии лёгкой степени и ЦИН I (без койлоцитоза или с признаками койлоцитоза);
?HSIL (Highgrade Squamous Intraepitelial Lesions) -- ПИП высокой степени, соответствует умеренной дисплазии и ЦИН II;
?выраженная дисплазия или интраэпителиальный рак -- ЦИН III, CIS.
В нашей стране до настоящего времени имеет широкое распространение классификация фоновых процессов, предрака и РШМ И.А. Яковлевой, Б.Г. Кукутэ (1977). Согласно данной классификации, к предраковым изменениям относят:
?Дисплазию, возникшую на неизменённой шейке матки или в области фоновых процессов:
?Лейкоплакию с признаками атипии.
АКТУАЛЬНОСТЬ
Одной из актуальных задач современного здравоохранения является своевременная диагностика предраковых заболеваний и рака шейки матки. Рак шейки матки занимает третье место в мире среди самых распространенных злокачественных новообразований у женщин и является причиной преждевременной смерти сотен тысяч женщин. Ежегодно в мире диагностируют 530 тыс. новых случаев рака шейки матки и более 270 тыс. женщин умирают от данного заболевания. Более 85% смертей приходится на страны с низким и средним уровнем дохода. В развивающихся странах смертность от рака шейки матки выше из-за отсутствия эффективных программ скрининга и ограниченного доступа к медицинской помощи.
По данным ВОЗ, в мире распространённость ЦИН I степени составляет 30 млн случаев, а ЦИН II-III степени -- 10 млн. Средний возраст больных ЦИН -- 34,5-34,7 года.
Наиболее часто диагностируют ЦИН II степени. Частота перехода ЦИН в CIS варьирует от 40 до 64%.В России в структуре онкологической заболеваемости женщин преобладают злокачественные новообразования репродуктивной системы (38,8%), при этом 18,1% приходится на опухоли половых органов. В 2012 г. показатель заболеваемости раком шейки матки в нашей стране составил 13,9 на 100 тыс. женского населения. С 2002 по 2012 г. заболеваемость раком шейки матки увеличилась на 26,62%. Рак шейки матки в структуре смертности от злокачественных новообразований в нашей стране является причиной смерти 24% женщин в возрасте от 30 до 39 лет и 13,7% женщин в возрасте от 40 до 49 лет.
Рост заболеваемости раком шейки матки обусловлен отсутствием эффективных скрининговых программ, программ профилактики и стандартизованных методов диагностики, недостаточным использованием современных методов диагностики (жидкостная цитология, онкомаркеры) и поздней обращаемостью пациенток к врачам.
Стоимость лечения рака шейки матки гораздо больше стоимости лечения дисплазии. Необходимо направлять больше усилий на выявление цервикальных интраэпителиальных неоплазий.
Доказано, что заболевания шейки матки, в том числе рак шейки матки, ассоциированы с вирусом папилломы человека (ВПЧ). ВПЧ-ассоциированные заболевания шейки матки встречаются у 50-80% населения и в 99,7% случаев подтвержденного рака шейки матки. Более 15% случаев рака шейки матки диагностируют в возрасте от 20 до 34 лет, что требует поиска новых скрининговых методов исследования для раннего выявления цервикальной интраэпителиальной неоплазии (cervical intraepithelial neoplasia - CIN) и рака шейки матки в этой возрастной группе.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
В настоящее время отсутствует единое мнение об этиологии и патогенезе заболеваний указанной локализации. Многочисленные данные, приводимые в литературе, свидетельств ют о полиэтиологичности патологических процессов экто- и эндоцервикса. Многие авторы выделяют три патогенетических варианта возникновения цервикальных интраэпителиальных неоплазий. При первом патогенетическом варианте ведущими в развитии дисплазий являются экзогенные (инфекционные, химические, травматические) факторы. При втором патогенетическом варианте главными в развитии дисплазий являются эндогенные фа торы, такие как нарушение гормонального, иммунного статуса, метаболические нарушения в организме. При третьем варианте присутствуют как экзогенные, так и эндогенные факторы.
Из экзогенных факторов прежде всего хроническое воспаление отнесено к основной причине, способствующей развитию рака шейки матки. Частота цервицитов, обусловленных бактериальным инфицированием, составляет 40-50%. папиллома рак цитологический биопсия
Если самоочищающаяся система влагалища и шейки матки не справляется с разрешением острого воспаления, то возникает хронический воспалительный процесс, который способствует развитию в многослойном плоском эпителии дистрофических изменений, нарушению межклеточных контактов, инфильтрации стромы лейкоцитами и лимфоцитами.
При хроническом воспалении снижается герметизация покровного эпителия, уменьшается количество гликогена, и нарушается дифференциация клеток в процессе метаплазии. Параллельно развивается вторичный местный иммунодефицит клеточных и гуморальных иммунных реакций. Пролиферация фиброзной ткани приводит к тому, что шейка матки при хроническом цервиците выглядит гипертрофированной. Таким образом, неспецифическая бактериальная флора, колонизирующая половые пути, выступает в роли инициирующего кофактора в этиологии и патогенезе предрака и рака шейки матки и способствует развитию осложнений после лечения.
Специфическое воспаление в шейке матки возникает в результате агрессивного влияния различных инфекций, передаваемых половым путем. При этом ключевой концепцией этиопатогенеза рака шейки матки признана вирусная’гипотеза, в которой ведущая роль отдается папилломавирусной инфекции, возбудителем которой является вирус папилломы человека (ВПЧ). Для ВПЧ-ассоциированных инфекций идентифицированы специфические антигены, среди которых наибольшее диагностическое значение имеют онкобелки-маркеры Е6 и Е7.Они являются антигенами Т-клеточного звена иммунного ответа. Онкогенные белки формируют комплексы со специфическими белками p53 (E6) и pRb (E7), которые выполняют в клетках противоопухолевую функцию. При этом белки p53 в связанном состоянии не способны выполнять противоопухолевые функции. Это вызывает снижение противоопухолевых систем защиты, нарушения в клеточном цикле клетки и развитие "генетической нестабильности".
Наиболее онкогенными, активными и прогностически неблагоприятными принято считать типы вируса папилломы человека 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59 и 68, а также их сочетание. По данным ВОЗ, ВПЧ 16 и 18 -го типов являются канцерогенным фактором. Данные об онкогенном потенциале вирусов постоянно накапливаются. Самым распространенным типом ВПЧ высокого онкогенного риска является 16-й тип: его’обнаруживают более чем в 50% случаях рака шейки матки.
Следующим кофактором канцерогенеза является влагалищный дисбиоз. Воздействие нитрозаминов, выделяющихся в процессе жизнедеятельности анаэробных бактерий, является одним из механизмов канцерогенеза шейки матки. Обнаружена связь повышенных уровней воспалительных цитокинов ИЛ-6 и ИЛ-8 с цервикальным раком, а повышение уровней ИЛ-6 -с цервикальной интраэпителиальной неоплазией. Вместе с тем, необходимость активного выявления инфекционного фактора в комплексной диагностике заболеваний шейки матки определяет эффективность проводимого лечения.
Не менее важным в возникновении предопухолевых заболеваний шейки матки является травматический фактор. Родовая (абортная) травма шейки матки ведет к нарушению иннервации, рецепции и трофики органа. Канцерогенное действие аборта связано с механической травмой эндоцервикса с развитием последующей инфекции. Так, травма шейки матки с последующей ее деформацией является причиной повреждения в ней физиологического’барьера. Цервикальная слизь (так называемая пробка Кристеллера) в канале не удерживается, что сопровождается снижением местного иммунитета и проникновением инфекции.
На фоне рубцовой деформации шейки матки и эктропиона часто формируются предраковые состояния (лейкоплакия, дисплазия), представляющие высокий риск возникновения рака шейки матки. В связи с этим, непременными условиями лечения фоновых и предраковых заболеваний шейки матки являются устранение рубцово-измененных тканей и восстановление архитектоники органа.
Факторами механической травмы цилиндрического эпителия цервикального канала могут быть барьерные средства контрацепции и влагалищные тампоны.
Как известно, в промоции (стимуляции) роста опухолей женской репродуктивной системы принимают участие эстрогены. Они рассматриваются исключительно в качестве кофакторов, усиливающих клеточное деление (стадия промоции).
Частота заболеваний шейки матки у больных с нарушениями менструальной функции в 5 раз выше, чем в популяции. Нормализация ’гормонального баланса у женщин с фоновыми и предраковыми заболеваниями шейки матки представляет собой важную составляющую эффективного лечения.
Следует отметить, что одним из ведущих факторов возникновения предопухолевых заболеваний шейки матки являются образ и качество жизни. В настоящее время установлено, что риск заболеть раком шейки матки выше у женщин промискуитетной’группы. Данную’группу составляют женщины из бедных семей, курящие, рано начавшие половую жизнь, имеющие роды до 20 лет, много беременностей в анамнезе, половую связь со многими партнерами. В цервикальной слизи женщин через 40 секунд от начала курения обнаруживаются производные никотина, которые приводят к снижению числа клеток Лангерганса в шейке матки и по своему токсическому и разрушительному действию приравниваются к папилломавирусам. Кроме того, продукты метаболизма никотина могут индуцировать мутации, способствуя процессу канцерогенеза. Таким образом, курящие женщины в три раза чаще заболевают раком шейки матки, чем некурящие. Однако F. X. Bosch и соавт. (1992), отмечают слабую корреляцию курения с раком шейки матки по сравнению с другими факторами риска.
Необходимо отметить роль профессиональных вредностей в этиопатогенезе заболеваний шейки матки. Женщины, работающие на горнорудных, нефтеперерабатывающих предприятиях, в табачном производстве, фармацевты и некоторые другие относятся к ’группе риска по возникновению предопухолевых заболеваний шейки матки, причем самая высокая заболеваемость регистрируется у женщин, имеющих непосредственный контакт с вредными веществами.
Исходя из связи между HPV-инфекцией и цервикальной внутриэпителиальной неоплазией, понимания факта, что резистентная хроническая инфекция типами HPV высокого риска необходима для развития дисплазии и последующей возможной прогрессии до рака, встает вопрос о применении HPV-теста либо в технологии скрининга, либо как вспомогательного средства в ведении женщин с патологическими цитологическими данными (Pap-мазки), а также для более правильного наблюдения за женщинами после лечения дисплазии.
Логично было бы предположить, что скрининг HPV у пациенток с отклонениями в цитограмме позволит клиницистам выделить группу, инфицированную HPV высокого риска, среди которой наиболее вероятно обнаружение дисплазии 2--3-й степени тяжести или инвазивной карциномы, в то время как среди инфицированных HPV-типами низкого риска менее вероятно обнаружение какой-либо цервикальной патологии.
На основании этого могут быть использованы два подхода: типирование HPV может увеличивать или, напротив, вытеснять первичный цитологический скрининг; типирование HPV может быть применено в случаях пограничных или умеренных дискариотических изменений в цервикальных мазках для идентификации подгруппы с высоким риском прогрессии.
В связи с этим представляется чрезвычайно важной оценка применяемой методики определения HPV.
Наиболее дешевым и достаточно эффективным методом индикации HPV-инфекции является цитологический. Обнаружение койлоцитов в сочетании с ядерной атипией, незрелостью, гиперкератозом и паракератозом является свидетельством папилломавирусной инфекции. Эти изменения наиболее заметны и часты при дисплазии 1-й и 2-й степени и практически отсутствуют при дисплазии 3-й степени. При обнаружении койлоцитов без клеток с ядерной атипией можно отличить дисплазию 1-й степени от только одной HPV-инфекции.
Одним из путей повышения диагностических возможностей является тестирование HPV. Для выявления HPV-инфекции наиболее часто применяются две методики: polymerase-chain reaction (PCR) и hybrid capture (НС) анализ.
I. Nindl и соавт. были сравнены оба этих метода. Оказалось, что частота выявления HPV была на 14--20 % выше при применении PCR независимо от морфологии. В то же время как при том, так и при другом методе частота выявления HPV была значительно выше при CIN II--III, чем при CIN I и фоновых процессах. Также, с помощью этих реакций была проведена полуколичественная оценка ДНК-копий HPV и отмечено значительно большее их содержание при CIN II--III по сравнению с CIN I. Авторы заключают, что PCR является более чувствительной по сравнению с НС-анализом и может быть применена с целью мониторинга количества ДНК-копий HPV и корреляцией между морфологическими изменениями и выявлением HPV. Особенно предпочтительно применение PCR у больных с LSIL.
Другие авторы отдают предпочтение НС-тесту по сравнению с PCR. Отмечена высокая степень корреляции (р
Под дисплазией шейки матки понимают атипические изменения эпителия в ее влагалищной части, относящиеся к предраковым процессам. На ранних стадиях своего развития дисплазия шейки матки является обратимым заболеванием, поэтому ее своевременное обнаружение и устранение является надежным способом профилактики онкологического риска. В отличие от эрозии, возникающей при механическом травмировании тканей, при дисплазии нарушения затрагивают клеточные структуры тканей, выстилающих шейку матки. Заболевание дисплазией шейки матки приходится, в основном, на возраст 25-35 лет и составляет 1,5 случая на 1000 женщин. Отсутствие явных клинических симптомов при дисплазии шейки матки на первый план в диагностике ставит инструментальные, клинические и лабораторные методики.
МКБ-10

Общие сведения
Под дисплазией шейки матки понимают атипические изменения эпителия в ее влагалищной части, относящиеся к предраковым процессам. На ранних стадиях своего развития дисплазия шейки матки является обратимым заболеванием, поэтому ее своевременное обнаружение и устранение является надежным способом профилактики онкологического риска.
В отличие от эрозии, возникающей при механическом травмировании тканей, при дисплазии нарушения затрагивают клеточные структуры тканей, выстилающих шейку матки. Заболевание дисплазией шейки матки приходится, в основном, на возраст 25-35 лет и составляет 1,5 случая на 1000 женщин. Для понимания, патологических процессов, происходящих при дисплазии шейки матки, необходимо составить представление об особенностях ее анатомо-физиологического строения.

Виды дисплазии шейки матки
Нижний, узкий, цилиндрический отдел матки, частично расположенный в брюшной полости и частично вдающийся во влагалище (соответственно надвлагалищная и влагалищная часть), представляет собой шейку матки.
Влагалищную часть шейки матки обследуют при помощи влагалищных зеркал во время гинекологического осмотра. Внутри по шейке матки проходит узкий цервикальный (шеечный) канал длиной 1-1,5 см, один конец которого (наружный зев) открывается во влагалище, а другой (внутренний зев) – в полость матки, соединяя их.
Изнутри цервикальный канал выстлан слоем эпителиальных цилиндрических клеток и содержит шеечные железы, продуцирующие слизь. Слизистый секрет шеечного канала препятствует заносу микрофлоры из влагалища в матку. Эпителиальные цилиндрические клетки имеют ярко-красный цвет.
В зоне наружного маточного зева эпителиальные цилиндрические клетки шеечного канала переходят в многослойный плоский эпителий, покрывающий стенки влагалища, влагалищной части шейки матки и не имеющий желез. Плоский эпителий окрашен в бледно-розовый цвет и имеет многослойную структуру, состоящую из:
- базально-парабазального слоя - самого нижнего, глубокого слоя эпителия, образуемого базальными и парабазальными клетками. Базальный слой плоского эпителия граничит с нижерасположенными тканями (мышцами, сосудами, нервными окончаниями) и содержит молодые клетки, способные к размножению путем деления;
- промежуточного слоя;
- функционального (поверхностного) слоя.
В норме клетки базального слоя округлой формы, с одним крупным круглым ядром. Постепенно созревая и перемещаясь в промежуточный и поверхностный слои, форма базальных клеток уплощается, а ядро уменьшается в размере. Достигнув поверхностного слоя, клетки становятся уплощенными с очень маленьким ядром.
Дисплазия шейки матки характеризуется нарушениями в строении клеток и слоев плоского эпителия. Измененные эпителиальные клетки становятся атипичными – крупными, бесформенными, с множественными ядрами и исчезновением разделения эпителия на слои.
Дисплазия шейки матки может затрагивать различные слои клеток плоского эпителия. Выделяют 3 степени дисплазии шейки матки в зависимости от глубины патологического процесса. Чем больше слоев эпителия поражено, тем тяжелее степень дисплазии шейки матки. По международной классификации выделяют:
- Легкую дисплазию шейки матки (CIN I, дисплазия І) – изменения в строении клеток выражены слабо и затрагивают нижнюю треть многослойного плоского эпителия.
- Умеренную дисплазию шейки матки (CIN II, дисплазия ІІ) – изменения в строении клеток наблюдаются в нижней и средней трети толщи плоского эпителия.
- Тяжелую дисплазию шейки матки или неинвазивный рак (CIN III, дисплазия ІІІ) – патологические изменения встречаются во всей толще эпителиальных клеток, но не распространяются на сосуды, мышцы, нервные окончания, как при инвазивном раке шейки матки, затрагивающем эти структуры.
Причины дисплазии шейки матки
Наиболее часто развитие дисплазии шейки матки вызывают онкогенные типы вируса папилломы человека (ВПЧ-16 и ВПЧ-18). Эта причина выявляется у 95-98% пациенток с дисплазией шейки матки. При длительном нахождении в организме и клетках плоского эпителия (1-1,5 года), папилломавирусная инфекция вызывает изменения в строении клеток, т. е. дисплазию. Этому способствуют некоторые отягощающие фоновые факторы:
- иммунодефицит – подавление иммунной реактивности хроническими заболеваниями, стрессами, лекарственными препаратами, неправильным питанием и т. д.;
- табакокурение активное и пассивное – увеличивает вероятность развития дисплазии шейки матки в 4 раза;
- затяжные хронические воспаления половых органов;
- нарушения гормонального фона, вызванные менопаузой, беременностью, употреблением гормоносодержащих лекарств;
- ранняя половая жизнь и роды;
- травматические повреждения шейки матки.
Симптомы дисплазии шейки матки
Дисплазия шейки матки практически не дает самостоятельной клинической картины. Скрытое течение дисплазии наблюдается у 10% женщин. Гораздо чаще к дисплазии шейки матки присоединяется микробная инфекция, вызывающая патологические симптомы кольпита или цервицита: жжение или зуд, выделения из половых путей необычного цвета, консистенции или запаха, иногда с примесью крови (после использования тампонов, полового акта и т.д.). Болевые ощущения при дисплазии шейки матки практически всегда отсутствуют. Дисплазии шейки матки могут иметь длительное течение и самостоятельно регрессировать после соответствующего лечения воспалительных процессов. Однако, обычно процесс дисплазии шейки матки носит прогрессирующее течение.
Дисплазия шейки матки часто протекает вместе с такими заболеваниями, как остроконечные кондиломы влагалища, вульвы, заднего прохода, хламидиоз, гонорея.
Отсутствие явных клинических симптомов при дисплазии шейки матки на первый план в диагностике ставит инструментальные, клинические и лабораторные методики.
Диагностика дисплазии шейки матки
Схема диагностики дисплазии шейки матки состоит из:
- осмотра шейки матки при помощи влагалищных зеркал – с целью обнаружения видимых глазом, клинически выраженных форм дисплазии (изменение окраски слизистой, блеск вокруг наружного зева, пятна, разрастание эпителия и др.);
- кольпоскопии – осмотра шейки матки кольпоскопом – оптическим аппаратом, увеличивающим изображение более чем в 10 раз и одновременное проведение диагностических проб - обработки шейки матки раствором Люголя и уксусной кислоты;
- цитологического исследования ПАП-мазка – при дисплазии шейки матки исследование под микроскопом соскоба, полученного с разных участков, позволяет выявить атипичные клетки. Также с помощью ПАП-мазка обнаруживаются клетки-маркеры папилломавирусной инфекции, имеющие сморщенные ядра и ободок, являющиеся местом локализации вируса папилломы человека;
- гистологического исследования биоптата – фрагмента ткани, взятого в ходе биопсии шейки матки из зоны, подозрительной на дисплазию. Является наиболее информативным методом выявления дисплазии шейки матки;
- иммунологических ПЦР-методов – для выявления ВПЧ-инфекции, установления штаммов вируса и вирусной нагрузки (концентрации вируса папилломы в организме). Выявление наличия или отсутствия онкогенных типов ВПЧ позволяет определить выбор метода лечения и тактику ведения пациентки с дисплазией шейки матки.

Лечение дисплазии шейки матки
Выбор способа лечения дисплазии шейки матки определяется степенью дисплазии, возрастом женщины, размером зоны поражения, сопутствующими заболеваниями, намерениями пациентки сохранить детородную функцию. Ведущее место в лечении дисплазии шейки матки занимают:
- Иммуностимулирующая терапия (иммуномодуляторы, интерфероны и их индукторы) – показаны при обширных поражениях и течении дисплазии шейки матки, склонном к рецидивам.
- Методы хирургического вмешательства:
- деструкция (удаление) атипичного участка с помощью криотерапии (воздействия жидким азотом), электрокоагуляции, радиоволновой терапии, аргонового или углекислого лазера;
- оперативное удаление зоны дисплазии шейки матки (конизация) или всей шейки матки (ампутация).
При степени дисплазии І и ІІ, небольших размерах измененной зоны, молодом возрасте пациентки часто выбирается выжидательная тактика ввиду высокой вероятности самостоятельного регресса дисплазии шейки матки. Проведение повторных (каждые 3-4 месяца) цитологических исследований и получение двух положительных результатов, подтверждающих наличие дисплазии шейки матки, является показанием к решению вопроса о хирургическом лечении. Лечение дисплазии ІІІ проводят онкогинекологи, с использованием одного из хирургических способов (включая конусовидную ампутацию шейки матки).
Перед проведением любого из способов хирургического лечения дисплазии шейки матки назначается курс противовоспалительной терапии, направленной на санацию инфекционного очага. В результате этого нередко уменьшается степень дисплазии шейки матки или происходит ее полное устранение.
Реабилитация после лечения
После проведения хирургического лечения дисплазии шейки матки период реабилитации длится около 4 недель. В это время могут отмечаться:
- боли ноющего характера внизу живота на протяжении 3-5 дней (длительнее всего – после деструкции лазером);
- выделения из половых путей - обильные, иногда с запахом на протяжении 3-4 недель (длительнее всего - после проведения криодеструкции);
- обильное, длительное кровотечение из половых органов, интенсивные боли внизу живота, подъем температуры тела до 38 °С и выше – служат показаниями для немедленной медицинской консультации.
С целью скорейшего выздоровления, более быстрого заживления и предотвращения осложнений, необходимым является соблюдение полового покоя, исключение спринцеваний, подъема тяжестей, использования гигиенических тампонов и точное выполнение всех рекомендаций и назначений врача.
Наблюдение и профилактика дисплазии шейки матки
Первый контроль излеченности дисплазии шейки матки проводится спустя 3-4 месяца после хирургического лечения. Берутся цитологические мазки с последующими ежеквартальными повторами в течение года. Отрицательные результаты, показывающие отсутствие дисплазии шейки матки, позволяют в дальнейшем проводить обследование планово, при ежегодных диспансерных осмотрах.
Для профилактики дисплазии шейки матки и ее рецидивов рекомендуется:
- включение в рацион питания всех микроэлементов и витаминов, в особенности витаминов А, группы В, селена;
- своевременная санация всех очагов инфекций;
- отказ от табакокурения;
- применение барьерной контрацепции (при случайных половых контактах);
- регулярное наблюдение гинеколога (1-2 раза в год) с исследованием цитологического соскоба с шейки матки.
Перспективы лечения дисплазии шейки матки
Современная гинекология имеет эффективные методы диагностики и лечения дисплазии шейки матки, позволяющие избежать ее перерождения в рак. Раннее выявление дисплазии шейки матки, соответствующая диагностика и лечение, дальнейший регулярный врачебный контроль позволяют излечить практически любую стадию заболевания. После применения хирургических методик частота излеченности дисплазии шейки матки составляет 86-95%. Рецидивное течение дисплазии шейки матки наблюдается у 5-10% пациенток, перенесших хирургическое вмешательство, вследствие носительства папилломавируса человека или неполного иссечения патологического участка. При отсутствии лечения 30-50% дисплазий шейки матки перерождаются в инвазивный рак.
Читайте также:

