Дерматомиозит у детей реферат
Обновлено: 05.07.2024
Дерматомиозит (ДМ) – системное прогрессирующее заболевание, характеризуется преимущественным поражением поперечнополосатой и гладкой мускулатуры с нарушением двигательной функции, а также кожи. У 60% населения с классическим ДМ поражения кожи и мышц появляются одновременно, крайне редко отмечается форма ДМ, проявляющаяся поражением только кожи. ДМ распространен во всех климатических и географических зонах земли и стоит на третьем месте среди системных заболеваний соединительной ткани после системной склеродермии. Заболевание может развиваться в любом возрасте, чаще встречается у женщин. Частота заболеваемости в популяции составляет 1,8 случаев на 100 000 пациентов в год. В этиопатогенезе заболевания значимыми являются иммунная и инфекционная теории. В данной статье описывается случай редко встречающейся формы амиопатического ДМ, для которого характерно поражения кожи, без типичного для ДМ поражения мышц. По разным данным, длительность поражения кожи миозита составляет от 6 до 24 мес. и более. Чаще встречается у азиатского населения. Рассматриваются актуализированные вопросы этиологии и патогенеза, приведена современная международная классификация, описан алгоритм диагностического поиска и лечения данного заболевания.
Для цитирования: Орлова Е.В., Плиева Л.Р., Пятилова П.М., Новосартян М.Г. Дерматомиозит: клинический случай и обзор литературы. РМЖ. Медицинское обозрение. 2017;25(11):850-852.
Dermatomyositis: a clinical case and literature review
Orlova E.V., Plieva L.R., Pyatilova P.M., Novosartian M.G.
First Moscow State Medical University named after I.M. Sechenov
Dermatomyositis (DM) is a systemic progressive disease characterized by a predominant lesion of the striated and smooth musculature with impaired motor function and skin lesion. In 60% of the population with classical DM the lesions of the skin and muscles appear simultaneously, the form of DM which manifests itself only by the skin lesion is extremely rare. DM is common in all climatic and geographical zones of the earth and takes the third place after systemic scleroderma among systemic diseases of connective tissue. The disease can develop at any age, and it is more common in women. The incidence rate in the population is 1.8 cases per 100,000 patients per year. The immune and infectious theories are significant in the etiopathogenesis of the disease. This article describes the case of a rare form of amiopathic dermatomyositis, which is characterized by skin lesions, without a typical DM lesion of the muscles. According to various data, the duration of skin lesions without symptoms of myositis is 6 to 24 months and more. It is more common in the Asian population. The article considers the actual issues of etiology and pathogenesis, the modern international classification, the algorithm of diagnostic search and treatment of this disease.
Статья посвящена проблеме дерматомиозита
Дерматомиозит (ДМ) – аутоиммунное заболевание, характеризующееся поражением кожи и мышечной слабостью [1]. Частота встречаемости ДМ составляет 1,8 случая на 100 000 пациентов в год [2]. Женщины заболевают в 2 раза чаще мужчин. Пик заболеваемости приходится на возраст от 40 до 50 лет [3, 4].
Этиопатогенез
Существуют иммунная и инфекционная теории, объясняющие происхождение ДМ.
Иммунная теория гласит: наиболее существенное значение имеют гуморальные иммунные нарушения, связанные с отложением иммунных комплексов в мелких сосудах, с активацией комплемента и развитием васкулопатии, сопровождающейся воспалительной инфильтрацией скелетных мышц (преобладают CD4+ Т-лимфоциты, макрофаги и В-лимфоциты) [5].
Инфекционная теория опирается на описание пациентов с ДМ и полимиозитоподобными синдромами у пациентов, инфицированных вирусом Коксаки, парвовирусом В19, вирусом Эпштейна ‒ Барр, вирусом иммунодифицита человека и вирусом Т-клеточной лейкемии человека I типа [6].
Предрасполагающими, или триггерными, факторами развития болезни являются: обострение очаговой инфекции, физические и психические травмы, переохлаждение, перегревание, гиперинсоляция, вакцинация, лекарственная аллергия [7].
Общепринятой классификации ДМ нет, однако ряд авторов выделяют следующие клинические фрмы:
1) классический ДМ, в т. ч., возможно, связанный с системными заболеваниями соединительной ткани и злокачественными опухолями;
2) ювенильный ДМ;
3) амиопатический ДМ (КАДМ) [8].
Клиническая картина
Диагностика
Диагностические критерии ДМ и полимиозита (ПМ) были разработаны A. Bohan и J.B. Peter в 1975 г. и в последующем дополнены Tanimoto et al. (1995).
Кожные критерии:
• гелиотропная сыпь (красно-фиолетовая отечная эритема на верхних веках);
• симптом Готтрона (красно-фиолетовая кератическая атрофическая эритема над разгибательными поверхностями суставов пальцев);
• эритема разгибательной поверхности суставов (приподнятая красно-фиолетовая эритема над локтями и коленями).
Критерии ПМ:
• проксимальная мышечная слабость (верхних или нижних конечностей);
• повышение уровня сывороточной КФК или альдолазы;
• мышечная боль (пальпаторная или спонтанная);
• миогенные изменения на электромиографии (ЭМГ): короткая продолжительность, полифазные потенциалы моторных единиц со спонтанными фибрилляционными потенциалами;
• положительные анти-Jo1-аутоантитела;
• недеструктивный артрит или артралгии;
• признаки системного воспаления (лихорадка, СОЭ, уровень СРБ).
Для постановки диагноза ДМ необходимо сочетание как минимум одного из кожных критериев с четырьмя критериями ПМ (чувствительность 98,9%, специфичность 95,2%) [10].
В отличие от классического варианта, КАДМ характеризуется типичным для ДМ поражением кожи при явном отсутствии поражения мышечных волокон. По разным данным, длительность поражения кожи без симптомов миозита составляет от 6 до 24 мес. и более. Чаще встречается у азиатского населения [11]. По данным литературы, выявление у больных позитивности по анти-CADM-140 (MDA5) антителам рассматривается как фактор риска идиопатических воспалительных миопатий [12].
Стандартными диагностическими критериями КАДМ являются:
• типичная для ДМ сыпь;
• гистологическое исследование биоптата кожи: редукция капиллярной сети, отложение мембраноатакующего комплекса на капиллярах и вдоль дермально-эпидермального соединения, вариабельная кератиноцитная картина мембраноатакующего комплекса;
• гистологическое исследование биоптата мышцы не соответствует вероятному или достоверному ДМ;
• отсутствие мышечной слабости;
• нормальный уровень креатинфосфокиназы (КФК);
• нормальная ЭМГ-картина [13].
Лечение ДМ требует индивидуального подхода с учетом остроты, длительности и характера заболевания. Препараты выбора ‒ глюкокортикоиды короткого действия: преднизолон, метилпреднизолон. При резистентности к высоким дозам глюкокортикоидов возможно применение цитостатиков. Наиболее часто применяют метотрексат и азатиоприн [14].
Клиническое наблюдение
Воспалительные миопатии — гетерогенная группа приобретенных заболеваний мышц. Некоторые из них вызываются специфическими агентами; в основе других лежат аутоиммунные механизмы. Последнюю группу, самую большую среди приобретенных, т.е. неинфекционные воспалительные миопатии, можно разделить на три большие подгруппы: дерматомиозит, полимиозит и спорадический миозит с включенными тельцами. Они различаются клинически, патогенетически и иммунологически, это имеет значение при выборе тактики лечения.
Дерматомиозит у детей встречается относительно часто, имеет четкую клиническую картину и обычно не вызывает больших затруднений при диагностике. Полимиозит, наоборот, встречается резко, и его часто ошибочно принимают за неспецифическое вторичное воспаление, сопутствующее таким заболеваниям, как, например, дистрофии. Спорадический миозит с включенными тельцами у детей встречается редко. В обзоре Dalakas (2004) рассматриваются достижения в изучении этих заболеваний.
Дерматомиозит (ДМ) — это системная гуморально опосредованная микроангиопатия, поражающая в основном мелкие сосуды, капилляры, артериолы и венулы (Dalakas, 2006а). Микроангиопатия является причиной всех патологических изменений мышц, мелких нервов, желудочно-кишечного тракта, соединительной ткани и кожи. Хотя провоцирующий фактор до сих пор остается неизвестным, иммунопатогенез обусловлен активацией системы комплемента и отложением агрессивных мембранолитических комплексов на эндомизии мелких кровеносных сосудов.
В отличие от взрослых, паранеопластический дерматомиозит (ДМ) у детей встречается крайне редко (Martini et al., 2005). Дерматомиозит (ДМ) может развиться у пациентов с Х-сцепленной агаммаглобулинемией, обычно вместе с поражением ЦНС, а также в результате реакции отторжения трансплантата (Urbano-Marquez et al., 1986). Описан ДМ-подобный синдром, спровоцированный инфекцией Toxoplasma gondii (Topi et al., 1979; Schroter et al., 1987; Harland et al., 1991).
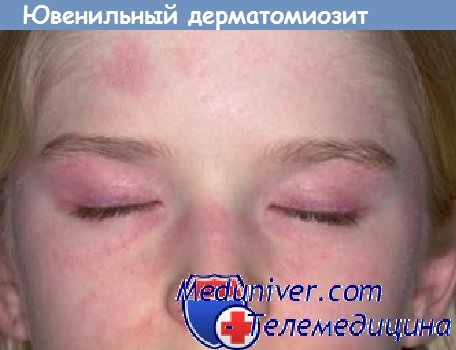
Дерматомиозит у детей - ювенильный дерматомиозит
а) Клинические проявления и диагностика. Дебют обычно в возрасте 5-15 лет. В одной трети случаев заболевание манифестирует остро или подостро, с повышением температуры, болями в мышцах и суставах. У остальных пациентов дебют протекает скрыто, и сопровождается слабостью, утомляемостью, анорексией и иногда небольшим повышением температуры. В одном исследовании средний интервал между манифестацией симптомов и постановкой диагноза составил три месяца, разброс от 0,5 до 20 месяцев (Pachman et al., 1998). Диагноз может быть выставлен с опозданием, особенно когда заболевание манифестирует преимущественно системными нарушениями или расстройствами поведения, или же если кожные проявления и мышечная слабость отсутствуют или остаются нераспознанными.
Кожные проявления вариабельны. Красно-лиловая (гелиотропная или фиалковая) диспигментация появляется на верхних веках, в периорбитальной и скуловой областях. Возможен периорбитальный отек. Такая же сыпь, часто чешуйчатая, может появиться на разгибательных поверхностях суставов пальцев, локтей, коленей и лодыжках. Иногда кожные изменения, которые могут быть светочувствительными, распространены более широко и возникают также на туловище. Сыпь может быть малозаметной и остаться необнаруженной при недостаточно тщательном осмотре. Иногда заметны маленькие инфаркты кожи. Мышечная слабость симметрично поражает главным образом мышцы проксимальных отделов, часто — разгибатели шеи и сопровождается неопределенными мышечными болями и скованностью, иногда поражаются глазодвигательные мышцы.
В одной большой серии наблюдений более чем у 40% детей на момент постановки диагноза отмечалась дисфагия и хрипота (Pachman et at., 1998). Рано развиваются контрактуры суставов. В некоторых случаях больные быстро теряют способность к самообслуживанию.
Симптомы поражения жеудочно-кишечного тракта развиваются примерно у 20% пациентов, изъязвление толстой кишки угрожает летальным исходом (Bowyer et al., 1983). У некоторых детей наблюдаются ретинальные экссудаты. Могут отмечаться бессимптомные нарушения функций легких (Trapani et al., 2001), но респираторный дистресс вследствие поражения паренхимы легких у детей развивается реже (Al-Mayoufet al., 2001), чем у взрослых (Arakawa et al., 2003). Часто отмечаю тся ЭКГ-изменения (Pachman 1990). Описаны редкие случаи васкулопатий и васкулита, связанные с ЦНС (Ramanan et al., 2001).
Ранняя диагностика ДМ иногда вызывает трудности до появления высыпаний и выраженной слабости, поэтому нужно всегда помнить об этом заболевании при обследовании ребенка со сниженной двигательной активностью и болями (Dubowitz, 1995). Но при наличии типичных высыпаний, слабости проксимальных отделов конечностей, повышенного уровня КК или положительных маркеров воспаления клинический диагноз обычно не вызывает сомнений. Нормальный уровень КК не исключает ДМ. При ЭМ Г, необходимой только в неясных диагностических случаях, может наблюдаться повышенная активность введения с миопатическими потенциалами, фибрилляции и положительные острые волны в покое. УЗИ мышц и МРТ выполняются при постановке диагноза и дальнейшем наблюдении (Collison et al, 1998; Maillard et al., 2004).
Обычно выполняется скрининг на различные антитела, даже такие крайне высокоспецифичные как анти-Jol антитела, но в педиатрической практике его результаты, как правило, мало влияют на диагностику и лечение. Подробно этот вопрос рассмотрен Garlepp и Mastaglia (2000).
Даже в клинически типичных случаях диагноз должен подтверждаться исследованием биоптата мышечной ткани. Исчезновение капилляров вызывает поражение мышечных волокон, ишемические микроинфаркты, развитие воспаления и выраженную перифасциальную атрофию (Dalakas, 2004). Обычно выявляются периваскулярные инфильтраты, но в небольших образцах они могут остаться незамеченными. Дальнейшее уточнение диагноза требует иммуноцитохимического исследования для выявления таких аномалий, как отложение агрессивных мембранных комплексов (Sakuta et al., 2005).

Дерматомиозит:
а - несмотря на разрешение кожного воспаления и миозита после приема системных кортикостероидных препаратов (КСП), телеангиэктазии прогрессируют на лице у этой 6-летней девочки.
б - обширный кальциноз кожи, особенно над костными выступами, привел к развитию хронических болезненных дренирующих язв и панникулита у этого 12-летнего мальчика с разрешившимся дерматомиозитом.
Обратите внимание на белые, напоминающие мел, отложения кальция у основания язвы на колене.
б) Лечение. При систематическом обзоре литературы было выявлено отсутствие высококачественных рандомизированных контролируемых исследований эффективности и токсических эффектов иммунотерапии, даже у взрослых (Choy et al., 2005), но общепринята первичная терапия кортикостероидами. При отсутствии лечения смертность составляет около 30%, при лечении она снижается до 10% и ниже (Bowyer et al., 1983). Существуют различные подходы к лечению, но общим правилом является назначение достаточно высокой начальной дозы кортикостероидов с целью достичь выраженного увеличения мышечной силы, после чего дозу постепенно снижают, чтобы уменьшить побочное действие, но в то же время сохранить достигнутый эффект. Традиционно начальная доза преднизолона составляет приблизительно 2 мг/кг/день, которую постепенно снижают в течение периода длительностью до двух лет, что соответствует средней продолжительности активной фазы заболевания.
Некоторые авторы эффективно применяют меньшие дозы в 1,0-1,5 мг/кг/день (Miller et al., 1983; Dubovitz, 1995), постепенно снижая дозу после начала эффекта терапии; таким образом, общая длительность лечения уменьшается до 3-6 месяцев. Заметные улучшения в виде повышения двигательной активности и в показателях мышечной силы обычно отмечаются через 2-4 недели после начала терапии. Скорость уменьшения дозы препарата определяется скоростью развития терапевтического эффекта и необходимостью минимизации побочных явлений. Некоторые авторы предлагают снижать дозу со скоростью 5-10 мг в месяц, но окончательное решение о скорости снижения дозы должно приниматься индивидуально на основании соотношения эффективность/побочное действие. Часто отмечаются рецидивы, требующие временного повышения дозы (Spencer et al., 1984).
Редко наблюдается нормализация состояния пациента после пульс-терапии высокими дозами метилпреднизолона внутривенно, что значительно снижает выраженность побочных эффектов, наблюдаемых при длительном приеме пероральных кортикостероидов, но у большинства больных при применении только такой схемы лечения наблюдается прогрессирование заболевания (Lang и Dooley, 1996). Этот метод можно применять в резистентных случаях (Laxer et al., 1987).
У 10-20% пораженных детей не развивается удовлетворительного эффекта терапии кортикостероидами и требуется применение других видов иммуносупрессивной терапии. Внутривенное введение иммуноглобулина в контролируемом исследовании оказалось эффективным у взрослых (Dalakas, 1998) и предлагается в качестве терапии второй линии (Dalakas, 2006b). В стероид-резистентных случаях с различной эффективностью применяются метотрексат (Hanissian et al., 1982), циклоспорин (Heckmatt et al., 1989), азатиоприн и циклофосфамид (Riley et al., 2004). Исследований их относительной эффективности при ювенильном ДМ не проводилось. Плазмаферез в стероид-резистентных случаях оказался неэффективным (Miller et al, 1992).
Результаты лечения кальциноза и по сей день неудовлетворительны, и часто кальциноз остается серьезной проблемой даже после исчезновения или хотя бы стабилизации мышечной слабости. У одного ребенка описан лечебный эффект алендората (Mukamel et al., 2001), но сведения о единичных случаях применения этого и других препаратов отрывочны.
Несмотря на лечебный эффект проводимого лечения, длительный результат не может быть гарантирован. В мультицентровом исследовании на материале 65 пациентов с ювенильным ДМ при среднем сроке наблюдения семь лет у 47 пациентов (72%) отмечалась минимальные нарушения дееспособности или не отмечались вовсе (Huber et al., 2000). Однако у значительного числа пациентов заболевание остается хронически активным, часто наблюдаются побочные эффекты терапии, например задержка роста (Ramanan и Feldman, 2002). Требуются мультидисциплинарный подход и совместные усилия медицинских работников и смежных специалистов, имеющих опыт лечения этого заболевания. Физиотерапия, направленная прежде всего на профилактику развития контрактур, является важной частью лечения, так как пожизненная нетрудоспособность часто развивается вследствие контрактур и кальциноза.
Еще предстоит выяснить, приводит ли специфическая целевая иммунотерапия к значительным улучшениям результатов лечения (Dalakas, 2004).
Клинические и некоторые неспецифические патологические проявления миозита встречаются не только при ДМ. Несмотря на успехи в понимании иммунопатогенеза воспалительных миопатий, смешанные заболевания соединительной ткани и другие перекрывающие синдромы все еще препятствуют выделению этих расстройств в отдельные подгруппы. Разработаны диагностические критерии склеромиозита детей с миалгией — миозитом, артралгией — артритом, склеротическими пальцами и феноменом Рейно (Blaszczyk et al., 1991).
Дерматомиозит (болезнь Вагнера-Унферрихта-Хеппа) — тяжелое прогрессирующее системное заболевание соединительной ткани, скелетной и гладкой мускулатуры с нарушением её двигательной функции, кожных покровов в виде эритемы и отёка и сосудов микроциркулятоного русла с поражением внутренних органов, нередко осложняющееся кальцинозом и гнойной инфекцией. У 25-30% больных кожный синдром отсутствует. В этом случае говорят о полимиозите.
Дерматомиозит считается редким заболеванием. Чаще болеют женщины.
Причины дерматомиозита неизвестны. В настоящее время дерматомиозит считается мультифакториальным заболеванием.
Факторы риска развития дерматомиозита:
• инфекции (вирусные, бактериальные, паразитарные);
• вакцины, сыворотки, ЛС;
• инсоляция, переохлаждение и др.;
• опухоли (опухолевый ДМ - 20-30% всех случаев заболевания);
• генетическая предрасположенность.
Классификация дерматомиозита
§ паранеопластический (вторичный, опухолевый);
§ ювенильный дерматополимиозит (детский);
§ дерматомиозит (полимиозит) в сочетании с другими диффузными болезнями соединительной ткани.
Острое течение наблюдается редко. Характерны быстро нарастающее генерализованное поражение мышц, дисфагия, дизартрия, поражение сердца и других органов. Часто присоединяются пневмония и легочно-сердечная недостаточность.
При подостром течении заболевание прогрессирует медленнее, но поражение мышц, кожи неуклонно нарастает, часто присоединяются дисфагия, артралгия, изменения со стороны внутренних органов.
Хроническое течение характеризуется волнообразностью клинических проявлений с периодами длительных ремиссий. Постепенно развиваются гипотрофия и склероз мышц, обуславливающие ограничение движений (так называемый миосклеротический полимиозит). Изменения кожи носят преходящий характер. Часто отмечаются вегетативные расстройства. Поражение внутренних органов наблюдается редко.
Клинические проявления
Клинические проявления многообразны, они обусловлены генерализованным поражением микроциркуляторного русла, но ведущими являются кожный и мышечный синдром.
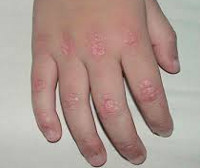
Классическими кожными проявлениями являются симптом Готтрона и гелиотропная сыпь.
Симптом Готтрона — появление красных и розовых, иногда шелушащихся узелков и бляшек на коже в области разгибательных поверхностей суставов (чаще межфаланговых, пястнофалагновых, локтевых и коленных). Иногда симптом Готтрона представлен только неярким покраснением, впоследствии полностью обратимым.
Ранним признаком заболевания могут быть изменения ногтевого ложа, такие как покраснение околоногтевых валиков и разрастание кожи вокруг ногтевого ложа. Кожные проявления при ДМ чаще предшествуют поражению мышц в среднем несколько месяцев или даже лет. Изолированное поражение кожи в дебюте встречается чаще, чем поражение мышц и кожи одновременно.
Поражение скелетных мышц
Кардинальным симптомом является различной степени выраженности симметричная слабость мышц плечевого и тазового поясов, сгибателей шеи и мышц брюшного пресса. Обычно замечают затруднение в выполнении повседневных действий: подъем по лестнице, вставание с низкого стула и т. д. Прогрессирование заболевания приводит к тому, что больной плохо удерживает голову, особенно когда ложится или встает. Грозными симптомами является поражение дыхательной и глотательной мускулатуры. Вовлечение межреберных мышц и диафрагмы может привести к дыхательной недостаточности. При поражении мышц глотки изменяется тембр голоса, начинается гнусавость, поперхивание, возникают трудности при глотании пищи. Нередко пациенты жалуются на мышечную боль, хотя мышечная слабость может протекать и без болевого синдрома. Воспалительные изменения в мышцах сопровождаются нарушением их кровоснабжения, доставки питательных веществ, что приводит к уменьшению мышечной массы, разрастанию в мышцах соединительной ткани и развитию сухожильно-мышечных контрактур.
Поражение лёгочной системы у больных с дерматомиозитом обусловлено рядом факторов: мышечный синдром (гиповентиляция), присутствие и развитие инфекции, аспирации при глотании, развитие интерстициальной пневномии и фиброзирующего альвеолита. Мышечная слабость, которая распространяется на дыхательные мышцы, в том числе и диафрагму, становится причиной снижения вентиляционной функции лёгких. Клинические это выражается в частом и поверхностном дыхании, инспираторной одышке, развитии гипостатической пневмонии. Дисфагия с аспирацией жидкости и пищи в лёгкие обусловливает развитие аспирационной пневмонии.
Поражение лёгких выявляется у 5-46 % больных дерматомиозитом, главным образом в виде интерстициальной пневмонии, фиброзирующего альвеолита и фиброза. Одышка и кашель, хрипы и крепитация наблюдаются при выраженном поражении лёгких. Лёгочные функциональные тесты указывают на преимущественно рестриктивный тип нарушений со снижением общей и жизненной ёмкости лёгких, гипоксемия характеризуется умеренным снижением диффузионной способности лёгких. Выделяют определённые субтипы интерстициального поражения лёгких, которые следует учитывать при диагностике и лечении дерматомиозита:
§ Острый или подострый тип с тяжёлой быстропрогрессирующей одышкой и нарастающей гипоксемией уже в первые месяцы заболевания.
§ Хронический тип с медленнопрогрессирующей одышкой.
§ Асимптомный тип, протекает субклинически, выявляется при рентгенологическом и функциональном исследовании лёгких.
Первый тип интерстициального поражения лёгких имеет наихудший прогноз и требует ранней активной терапии глюкокортикостероидами, цитостатиками и др. Лёгочный фиброз развивается у 5-10 % больных. Он характеризуется нарастающей инспираторной одышкой, сухим кашлем, крепитирующими хрипами в нижних отделах лёгких, нарастающей дыхательной недостаточностью. Необходимо иметь в виду возможность развития опухолевого, чаще метастатического, процесса в лёгких.
Кальциноз мягких тканей (преимущественно мышц и подкожной жировой клетчатки) является особенностью ювенильного варианта заболевания, наблюдается в 5 раз чаще, чем при ДМ у взрослых [1], и особенно часто в дошкольном возрасте. Кальциноз может быть ограниченный или диффузный, симметричный или асиметричный, представляет собой отложение депозитов солей кальция (гидроксиапатитов) в коже, подкожной клетчатке, мышцах или межмышечных пространствах в виде единичных узелков, крупных опухолевидных образований, поверхностных бляшек. При поверхностном расположении кальцинатов возможна воспалительная реакция окружающих тканей, нагнаивание и отторжение их в виде крошковатых масс. Глубоко расположенные кальцинаты мышц, особенно единичные, можно выявить только при рентгенологическом исследовании.
Поражение суставов: Суставной синдром может проявляться болями и ограничением подвижности в суставах, утренней скованностью как в мелких так и в крупных суставах. Припухлость встречается реже. Как правило при лечении все изменения в суставах претерпевают обратное развитие.
Поражение сердца: Системный мышечный процесс и поражение сосудов обуславливает частое вовлечение в патологический процесс миокарда, хотя при ДМ могут страдать все три оболочки сердца и коронарные сосуды, вплоть до развития инфаркта. В активный период у больных отмечается тахикардия, приглушенность сердечных тонов, нарушения ритма.
Поражения желудочно-кишечного тракта: Основной причиной поражения ЖКТ при ДМ является распространенное поражение сосудов с развитием нарушения питания слизистой оболочки, нарушением нервной проходимости и поражением гладкой мускулатуры. Возможна клиника гастрита, колита, в том числе эрозивно-язвенные поражения. При этом могут наблюдаться незначительные или профузные кровотечения, возможна перфорация, приводящая к перитониту.
Эндокринные нарушения: Проявляются изменениями функциональной активности половых желёз, гипофизарно-надпочечниковой системы, которые могут быть связаны как с тяжестью заболевания и васкулитом, так и с проводимой стероидной терапией.
Критерии диагностики
1. Поражения кожи:
• гелиотропная сыпь (красно-фиолетовые эритематозные высыпания на веках);
• признак Готтрона (красно-фиолетовая шелушащаяся атрофичная эритема или пятна на разгибательной поверхности кистей над суставами);
• эритема на разгибательной поверхности конечностей над локтевыми и коленными суставами;
2. Слабость проксимальных групп мышц (верхних или нижних конечностей и туловища);
3. Повышенный уровень сывороточной КФК и/или альдолазы; креатинина; АСТ, АЛТ;
4. Наличие миоглобина в моче;
5. Высокие титры ревматоидного фактора (менее чем у 50% пациентов) в сыворотке крови;
6. Боли в мышцах при пальпации или миалгии;
7. Патологические изменения электромиограммы (короткие многофазные потенциалы, фибрилляции и псевдомиотические разряды);
8. Обнаружение АТ Jo-1 (АТ к гистидил-тРНК синтетазе);
9. Недеструктивный артрит или артралгии;
10. Патологические изменения элетрокардиограммы (аритмии, нарушения проводимости);
11. Признаки системного воспаления (лихорадка более 37 о С, СОЭ более 20 мм/час);
12. Гистологические изменения (атрофия эпидермиса и гидропическая дистрофия базального слоя, отек сосочкового слоя дермы, гипертрофия, склероз, гомогенизация коллагеновых волокон, тяжелая дегенерация, расщепление, атрофия мышечных волокон, воспалительный периваскулярный и диффузный лимфоцитарный инфильтрат; снижение резистентности капилляров). Гистологию необходимо делать до назначения лечения (например, ГКС могут вызвать стероидную миопатию).
Диагноз дерматомиозита устанавливается на основании наличия слабости проксимальных мышц конечностей и двух из трех других признаков, таких как повышенная активность мышечных ферментов в сыворотке (креатинфосфокиназы, фруктозобифосфат-альдолазы, аминотрансфераз), характерные изменения на электромиограмме с признаками нарушения нервной проводимости, характерная гистологическая картина при биопсии мышц.
Дифференциальная диагностика
Дерматомиозит в начальной стадии дифференцируют от красной волчанки, протекающей остро. При дальнейшем течении дерматомиозита может появляться некоторое сходство с начальной стадией системной склеродермии, микседемой.
Дерматомиозит имеет сходство со склеродемой взрослых Бушке, однако при склеродеме на шее и лице возникает плотный отек кожи и подкожной жировой клетчатки, которыйпоявляется внезапно и распространяется на верхние конечности и верхнюю часть туловища. Отек плотный, безболезненный, отсутствуют характерные для дерматомиозита высыпания. Процесс длительный и доброкачественный, поражения мышц не наблюдаются. Во многих случаях заболевание в конечном итоге излечивается, несмотря на то, что иногда течение его длительное.
При дерматомиозите иногда появляются высыпания, напоминающие проявление сетчатой пойкилодермии Якоби. На туловище и конечностях возникают сетевидные телеангиэктазии, атрофии, пигментации, геморрагии, фолликулярные коричневатые узелки. Появляются боли в суставах, недомогание. Эта форма дерматомиозита получила название пойкилодерматомиозита. Ее можно отличить от сетчатой пойкилодермии Якоби на основании того, что при последней поражается только кожа, а изменения мышц отсутствуют.
Дерматомиозит может иногда напоминать трихинеллез. Сходен ряд симптомов: отечность лица, поражения мышц, нарушение мимики, геморрагические высыпания, недомогание. Однако для дерматомиозита в отличие от трихинеллеза характерны длительность течения, отсутствие трихинелл в крови и тканях мышц, высыпания на коже.
Острое начало дерматомиозита в виде эритемы и отечности лица дает основание заподозрить наличие фотодерматоза (солнечная стойкая эритема). Однако последнему свойствен островоспалительный характер кожных высыпаний, возникающих после предшествующей инсоляции, что выражается яркой краснотой, чувством жжения, а не застойной, винного цвета краснотой, локализующейся периорбитально, как при дерматомиозите. Отсутствие поражения мышц и нарушения общего состояния позволяет уточнить диагноз.
Другие заболевания с поражением мышц, например миастения, могут быть исключены вследствие отсутствия при них типичных для дерматомиозита кожных высыпаний.
В отдельных случаях при дерматомиозите может возникнуть предположение о наличии узелкового периартериита, рассматриваемого как гиперергическое поражение сосудов. Для него характерны полиморфизм высыпаний в виде узелков, узлов величиной с горошину и больше, их последующее изъязвление.
Иногда появляются пятна и пузыри, напоминающие проявления ливедо или многоформной экссудативной эритемы. Высыпания могут существовать длительно. Периоды спокойного состояния могут чередоваться с обострениями процесса, когда резко нарушается общее состояние, повышается температура тела, в моче появляются белок и цилиндры, в крови — эозинофилия, в дальнейшем могут развиться пневмония, сердечная недостаточность, поражение центральной нервной системы. Тяжелое общее состояние, отсутствие поражений мышц, периорбитальной красноты и отека позволяют исключить дерматомиозит, однако при более спокойном течении процесса, без выраженных общих явлений, при наличии только кожных поражений, напоминающих в известной степени таковые при дерматомиозите, установить диагноз трудно. Решающее значение в диагностике имеют результаты гистологического исследования мышц.
При вторичном дерматомиозите/полимиозите - радикальное оперативное лечение.
При первичном дерматомиозите:
I. Патогенетическая терапия:
• ГКС короткого действия:
а) преднизолон 1-2 мг/кг*сутки per os,
• Пульс-терапия метилпреднизолоном 1000 мг/сутки в/в капельно 3 дня подряд.
• Иммуносупрессивная терапия:
а) метотрексат 7,5-25 мг/неделю внутрь;
б) циклоспорин А 2,5-3,5 мг/кг*сутки;
в) азатиоприн 2-3 мг/кг*сут (100-200 мг/сутки);
г) циклофосфамид 2 мг/кг*сутки.
• Аминохинолиновые препараты:
а) гидроксихлорохин 200 мг/сутки.
• Иммуноглобулины в/в (курс - 3-4 месяца):
а) 1 г/кг - 2 дня ежемесячно;
б) 0,5 г/кг - 4 дня ежемесячно.
• Плазмаферез и лимфоцитоферез.
II. Препараты, повышающие метаболические процессы в мышечной ткани (анаболические стероиды, витамин Е, милдронат и др.) - после купирования воспаления.
III. Лечение кальциноза (Na-ЭДТА в/в, колхицин 0,65 мг 2-3 раза/сутки, трилон Б местно).
IV. В неактивную фазу - ЛФК, массаж, ФТЛ (парафин, электрофорез с гиалуронидазой и др.), бальнеолечение, курортное лечение.
Список использованной литературы
1. Актуальные вопросы клиники и лечения дерматомиозита. Вопросы ревматизма, Соловева А.П. - 1969;
2. Внутренние болезни, В.И. Маколкин , С.И.Овчаренко: М.:Медицина -1987;
3. Диагностика болезней внутренних органов: Том 2. Диагностика ревматических и системных заболеваний соединительной ткани. Диагностика эндокринных заболеваний, Окороков А.Н.: М.:Мед. лит. - 2007;
4. Коллагенозы, Тареев Е.М.: М.: Медицина - 1965.
5. Острые дермато- и полимиозиты: клиника, электромиографическое исследование и лечение, Догель Л.В. Журнал невропатологии и психиатрии - 1960;
Ювенильный дерматомиозит – это воспалительная миопатия детского возраста с преимущественным поражением проксимальных мышц конечностей, развитием системного васкулита и характерными изменениями кожи. Наблюдаются специфические кожные проявления в виде эритематозной сыпи вокруг глаз, а также в области шеи и крупных суставов (коленных и локтевых). Сопровождается прогрессирующей мышечной слабостью, в том числе – гладкой мускулатуры органов дыхания и пищеварения, а также поперечно-полосатой мышечной ткани сердца. Отмечается поражение суставов и кальциноз. Ювенильный дерматомиозит подтверждается после обнаружения миозитных антител в крови. Проводится терапия кортикостероидами и цитостатиками.
МКБ-10
Общие сведения
Ювенильный дерматомиозит занимает третье место по распространенности среди диффузных заболеваний соединительной ткани в детском возрасте. Частота встречаемости составляет 2-3 случая на 1 000 000 детей. Девочки заболевают примерно в 2 раза чаще мальчиков. Пик заболеваемости приходится на 3-5 и 7-9 лет. Успехи педиатрии в последние годы привели к значительному снижению уровня смертности от ювенильного дерматомиозита.
Несмотря на это, заболевание продолжает оставаться актуальным для детских болезней и ревматологии в связи с развивающейся атрофией мышц, которая может стать причиной детской инвалидности. Кроме того, представляют опасность случаи ранней заболеваемости с острым началом, когда дети в течение одного или нескольких лет погибают от сердечно-легочной недостаточности.

Причины
Этиология заболевания в настоящее время остается неизвестной. Обнаружение семейных случаев позволяет говорить о возможной генетической предрасположенности. Определенную роль играет вирусная инфекция, поскольку некоторые вирусы (вирусы Коксаки групп А и B, пикорнавирусы) часто обнаруживаются в крови у заболевших детей. Кроме того, ювенильный дерматомиозит может дебютировать на фоне вирусного заболевания либо спустя недолгое время после выздоровления. Основная роль в патогенезе отводится аутоиммунной реакции организма к собственным миоцитам, а также к гладкомышечным клеткам сосудистой стенки.
Симптомы ювенильного дерматомиозита
Заболевание обычно начинается подостро. Первым симптомом может быть мышечная слабость. Ослабление мышечной силы при ювенильном дерматомиозите характерно больше для проксимальных мышц конечностей, поэтому сначала ребенку становится тяжело поднимать руки (например, чтобы расчесаться) и подниматься по лестнице.
Со временем слабость иногда прогрессирует настолько, что пациент не может сесть из положения лежа и даже оторвать голову от подушки. Надавливание на мышцы при этом вызывает дискомфорт и является болезненным. Мышечная слабость может распространиться и на гладкую мускулатуру внутренних органов, из-за чего возникают сложности с дыханием и глотанием, возможны случаи поперхивания.
Над воспаленными мышцами нередко формируются участки липодистрофии, на фоне которых рельеф мышц становится более заметным. Также наблюдается синовиальный отек вокруг измененных мышц. Кожа над пораженными местами выглядит пастозной. Отек отмечается и во внутренних органах, например, в сердечной сумке (перикардит) и вокруг легких. Очень часто ювенильный дерматомиозит сопровождается явлениями кальциноза. Кальцинаты располагаются между мышечными волокнами либо подкожно, часто обнаруживаются вокруг суставов. Сами суставы обычно также поражаются, однако полиартрит быстро купируется на фоне терапии.
Осложнения
Часто при ювенильном дерматомиозите встречается сердечная слабость и миокардит. Впоследствии возможно развитие дилатационной кардиомиопатии с явлениями застойной сердечной недостаточности. Диагностируемая пневмония может быть связана со слабостью межреберных мышц (гипостатическая пневмония) и со случайным попаданием пищи в легкие в связи со сложностями при проглатывании. В основе столь разнообразной клинической картины ювенильного дерматомиозита лежит все тот же васкулит с поражением мышечной ткани. Таким образом, воспалительные изменения могут наблюдаться в мышечных волокнах, располагающиеся в любых органах.
Диагностика
Некоторые симптомы заболевания являются патогномоничными и значительно упрощают постановку верного диагноза. К таким признакам относится характерное поражение периорбитальной области, кожи вокруг шеи и над крупными суставами. Однако, как уже было сказано выше, кожные проявления при ювенильном дерматомиозите выражены лишь у половины заболевших детей.
В то же время, мышечная слабость является весьма неспецифическим симптомом, характерным для многих заболеваний соединительной ткани и для неврологических патологий. В частности, она отмечается при миастении, прогрессирующих мышечных дистрофиях. Кроме того, на фоне вирусных заболеваний мышечная слабость может быть следствием общей интоксикации. Для подтверждения диагноза ювенильного дерматомиозита необходимо:
- Исследование крови. Производится выявление в крови специфических антител, определение концентрации продуктов рабдомиолиза и воспалительного процесса в мышцах. К таким показателям относятся уровень креатинфосфокиназы и альдолазы в сыворотке крови. Кроме того, в крови всегда присутствуют признаки общей воспалительной реакции с повышением количества лейкоцитов, C-реактивного белка и СОЭ.
- Исследование мышечной системы. Мышечная слабость инструментально подтверждается при помощи электромиографии, обнаруживающей характерные для ювенильного дерматомиозита изменения.
Лечение ювенильного дерматомиозита
Госпитализация показана в острой фазе заболевания. Терапия проводится детским ревматологом при помощи высоких доз кортикостероидов короткого действия. В тяжелых случаях используется пульс-терапия стероидными гормонами. Имеется успешный опыт подключения к лечению цитостатиков. Поскольку ювенильный дерматомиозит относится к аутоиммунным заболеваниям, отмечается положительный эффект плазмафереза.
В фазе ремиссии необходим регулярный контроль состояния мышц, мышечной силы. Кожные проявления уменьшаются благодаря приему витамина D и использованию солнцезащитных кремов. Кортикостероиды ребенок продолжает принимать на постоянной основе. Также показана физическая активность и гимнастика.
Прогноз
Прогноз заболевания сомнительный. В последние десятилетия уровень смертности от ювенильного дерматомиозита значительно снизился и в настоящее время не превышает 1% среди заболевших детей. Известны также случаи практически полного восстановления мышечной силы. При этом постоянный прием кортикостероидов может приводить к хроническим патологиям желудка и кишечника, а также к развитию депрессивных состояний (влияние стероидных гормонов на нервную систему). Неблагоприятный прогноз имеют случаи раннего дебюта и непрерывно-рецидивирующего течения ювенильного дерматомиозита. Вместе с тем, своевременная диагностика заболевания обеспечивает 90% вероятность успешного лечения.
Читайте также:

