Бронхит и пневмония у детей реферат
Обновлено: 30.06.2024
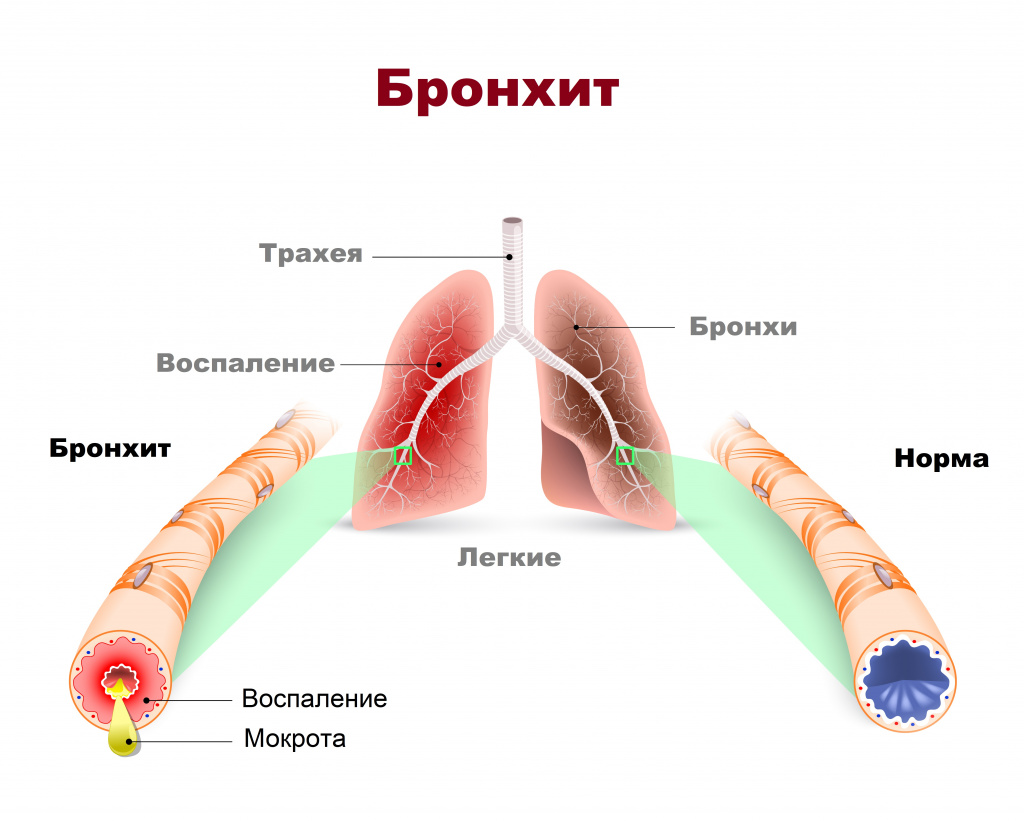
Бронхит – это заболевание, при котором у детей воспаляются бронхи (полые ответвления трахеи, соединяющие ее и легкие).
Общие сведения о болезни
При воспалении бронхи сильно отекают, вследствие чего сужаются, поэтому воздух по ним поступает с затруднением. Организм в ответ на воспалительный процесс вырабатывает большое количество слизи, а бронхи путем мышечных сокращений стремятся от нее избавиться, чтобы не было закупорки. В итоге ребенок кашляет и отхаркивает мокроту.
Почему бронхит опасен?
Вследствие этой болезни сильно ухудшается проходимость бронхов, что снижает уровень вентиляции легких. Недостаток кислорода негативно сказывается на работе всех систем организма, притупляет мозговую активность, что внешне проявляется слабостью, вялостью, отсутствием желания заниматься даже любимыми делами.
Вторая причина опасности заболевания – его возможный переход в пневмонию. Несмотря на плохую проходимость бронхов, бактерии и вирусы все равно могут продвигаться по ним в легкие. Осев на плохо снабжаемых кислородом внутренних поверхностях, они размножаются, вызывая воспаление.
Важно! При отсутствии терапии или неправильном лечении бронхита пневмония – одно из самых частых осложнений у детей разного возраста.
Дети хуже переносят бронхит!
Мокрота при этом заболевании скапливается довольно глубоко. Избавиться от нее организм может только за счет деятельности дыхательной мускулатуры, которая у дошкольников развита плохо. Даже сильный кашель у малышей может быть неэффективным, вне зависимости от его длительности. В связи с этим дети страдают больше и дольше, чем взрослые.
Причины заболевания:
- стрептококк, пневмококк и другие бактерии (мокрота бывает гнойной);
- грипп, а также другие вирусы (мокрота имеет желтоватый оттенок либо прозрачна);
- грибковые инфекции;
- контакт с токсинами и/или аллергенами.
Первые две причины – наиболее частые для детей, а среди них самый опасный фактор развития бронхита – грипп.
Родителям следует знать, что ребенок может заболеть бронхитом, даже если:
- раньше у него не было этого заболевания;
- вы не допускаете переохлаждения ребенка.
Симптомы заболевания
Самая распространенная форма болезни – вирусная, и она проявляется следующими симптомами:
- повышенная температура;
- кашель;
- частое неглубокое дыхание, шум во время этого процесса, хрипы;
- сниженный аппетит;
- сонливость, слабость (часто ребенку даже тяжело дойти до туалета).
При бактериальной природе недуга ребенок испытывает:
Важно! Нельзя проводить самолечение этого заболевания. Тем более при его бактериальной форме – в этом случае детей госпитализируют и лечат только в условиях стационара!
Классификация детских бронхитов
По продолжительности болезнь бывает:
- хронической – длительные бронхиты (от трех месяцев), которые повторяются на протяжении более двух лет;
- рецидивирующей – три раза в год или более ребенок переносит заболевание длительностью 2-3 недели;
- острой – длится 2-3 недели.
По природе:
- инфекционный бронхит, вызванный бактериями, вирусом или их сочетанием;
- аллергическая форма – контакт с аллергенами, вредными веществами (пыль, сигаретный дым, токсины и др.).
Выделяют также обструктивный бронхит, характерный для дошкольников и проявляющийся закупоркой бронха. Его причинами могут быть:
- очень сильный отек бронхов (он наиболее опасен при изначально узком их просвете);
- повышенная вязкость, обильное выделение слизи, ее плохой отток;
- бронхоспазм.
При частых обструктивных бронхитах нужно провести обследование ребенка на предмет бронхиальной астмы. Источник:
Н.К. Кайтмазова, Т.Б. Касохов, И.Е. Третьякова, З.А. Цораева
Современные представления об обструктивном бронхите у детей
// Вестник новых медицинских технологий, 2009, т.XVI, №1, с.204-206
Методы диагностики
Если при прослушивании грудной клетки педиатр замечает характерные признаки болезни, то ребенку назначаются:
- клинический анализ крови для определения формы заболевания – вирусной или бактериальной;
- рентгенография (исключает или подтверждает пневмонию);
- исследование мокроты (точно выявляет возбудителя).
Лечение бронхита
Какие меры могут принять родители:
Какие препараты рекомендуются врачами?
- если у ребенка есть серьезные патологии легких (врожденные аномалии, малая выработка ферментов для разжижения мокроты и др.);
- при наличии обструктивного бронхита назначаются лекарства для расширения просвета бронхов;
- короткий курс муколитического препарата может быть назначен, если болезнь протекает тяжело, эта мера сочетается с массажем для отвода мокроты и лекарствами, которые стимулируют откашливание.
Помимо пероральных препаратов, могут быть прописаны ингаляции. Но только с использованием рекомендованных врачом лекарств и специальных приборов!
При бронхите исключить:
- горячие паровые ингаляции;
- перегрев грудной клетки горячими ванными, компрессами, одеждой, разогревающими мазями, горчичниками.
Меры профилактики
- Не курите рядом с ребенком, а лучше вообще в квартире.
- Своевременно делайте прививки от пневмококка и других бактерий-возбудителей этого недуга.
- Обеспечьте ребенку профилактику ОРВИ (не перегревайте его, надевайте ему одежду по погоде, проводите закаливания).
У нас работают одни из лучших в Санкт-Петербурге детских пульмонологов. Клиника имеет современное диагностическое оборудование, проводит точные лабораторные исследования в короткий срок.
Наш специалист верно диагностирует заболевание и назначит индивидуальный курс лечения для вашего ребенка. Мы сделаем все для того, чтобы вернуть малышу здоровье, не допустить осложнений болезни. Если пациенту потребуется нахождение в стационаре, ему будет предоставлена комфортная и уютная палата, а внимательный персонал обеспечит круглосуточный уход.
Источники:
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Бронхопневмония у детей — самый частый вид воспаления легких, при котором образуется один или несколько небольших очагов инфильтрации. Заболевание возникает при инфицировании пневмококком, стафилококком, гемофильной палочкой. Основные симптомы очаговой пневмонии: кашель со слизисто-гнойной мокротой, повышение температуры тела, признаки общей интоксикации. Для диагностики назначается рентгенография грудной клетки, пульсоксиметрия, бактериологические и молекулярные методы исследований мокроты. Лечение состоит из антибиотикотерапии и симптоматических средств — НПВС, муколитиков, инфузионных растворов.
МКБ-10
Общие сведения

Причины
Этиологическая структура пневмонии зависит от возраста. В первые полгода жизни основными возбудителями являются грамотрицательные бактерии — протеи, клебсиелла, кишечная палочка, в возрастной категории от 6 месяцев до 5 лет — пневмококк (50%), гемофильная палочка (10%), стафилококки. У детей старшего возраста бронхопневмонии в основном вызваны пневмококком и пиогенным стрептококком. Развитию патологии способствуют следующие факторы риска:
- Пренатальные патологии. На первом году жизни вероятность легочного воспаления возрастает при недоношенности, низкой массе тела при рождении, интранатальной асфиксии и гипоксии. Риск пневмонии резко повышается при бронхолегочной дисплазии, врожденных пороках сердечно-сосудистой и дыхательной систем.
- Особенности строения органов дыхания. У детей ресничный эпителий легких не до конца сформирован, что затрудняет своевременное очищение дыхательных путей от бактерий и способствует застою мокроты. Узость носовых ходов и нарушения дыхания на фоне насморка обуславливают прямое проникновение микроорганизмов в бронхи при вдохах через рот.
- Хронические очаги инфекции. Дети с тонзиллитами, гайморитами, кариозными зубами больше подвержены бронхопневмониям, поскольку инфекционные агенты способны распространяться с током крови к легким, также они создают неблагоприятный преморбидный фон — постоянное вялотекущее воспаление и сопутствующее снижение иммунитета.
- Внешние воздействия. Основным экзогенным фактором считается переохлаждение ребенка, которое обычно запускает воспаление верхних дыхательных путей (риниты, синуситы, фарингиты), переходящие в бронхиты и бронхопневмонии. Пассивное курение имеет негативное влияние на легочный эпителий и снижает сопротивляемость бактериальным инфекциям.
Патогенез
Попадание бактерий в легкие происходит 2 путями: аспирация секрета носоглотки (пневмококк, Hemophilicus influenzae) или гематогенное распространение (золотистый стафилококк). Возбудители размножаются в легочной ткани ребенка, тормозят моторную активность реснитчатого эпителия и нарушают мукоцилиарный клиренс. В пораженном участке формируется воспалительный пневмонический фокус, где скапливаются лейкоциты, частицы бактерий, слизь и гной.
Микробные агенты негативно влияют на эндотелий капилляров, провоцируя местные нарушения микроциркуляции. Часть микроорганизмов и/или их токсины попадают в системный кровоток, вызывают синдром интоксикации и ухудшают общее состояние. При бронхопневмониях поражены небольшие участки легкого, поэтому выраженная недостаточность функции внешнего дыхания и изменения газового состава крови не характерны.
Классификация
По происхождению выделяют внебольничную бронхопневмонию, возникающую при бытовом инфицировании, и внутрибольничную (нозокомиальную), которая развивается спустя 2 суток и дольше после госпитализации ребенка в стационар. По клиническому течению патология имеет среднетяжелую и тяжелую степень. По длительности существуют острая (до 6 недель) и затяжная бронхопневмония (более 6 недель).
Симптомы бронхопневмонии у детей
Основной признак бронхопневмонии — респираторный синдром, который проявляется кашлем. В начале заболевания ребенка беспокоит сухое покашливание, которое довольно быстро сменяется приступами глубокого влажного кашля. При очаговом воспалении отхаркивается небольшое количество слизисто-гнойной мокроты без резкого неприятного запаха. Дети старшего возраста жалуются на тяжесть и боли в груди.
Основным физикальным признаком бронхопневмонии являются влажные мелкопузырчатые хрипы над ограниченной зоной легкого, также в этом месте выслушивается ослабленное дыхание. При сочетании воспаления легких и бронхита у ребенка определяются участки жесткого дыхания, средне- и крупнопузырчатых хрипов. В ходе перкуссии иногда удается обнаружить локальное притупление звука, но из-за малых размеров очагов этот признак не имеет большой диагностической ценности.
Осложнения
Бронхопневмония редко дает негативные последствия, в сравнении в другими видами воспалительного поражения легких. Все осложнения делятся на такие группы: легочные (абсцессы, буллы), легочно-плевральные (пневмоторакс, пиопневмоторакс, плеврит), инфекционно-токсические (бактериальный шок). Наибольшая вероятность осложненного течения у детей до годовалого возраста, пациентов с иммунодефицитами и врожденными аномалиями развития легких.
Если не назначено этиотропное лечение, очаговые инфильтраты могут распространяться на другие отделы легочной ткани, вызывая сегментарную, полисегментарную и долевую пневмонии. Последняя считается самой опасной, особенно в первые 4 года жизни. В тяжелых случаях бронхопневмония может закончиться смертью ребенка. В РФ летальность на 100 тысяч детей составляет от 30 случаев в возрасте до 4 лет до около 0,8 случаев у подростков.
Диагностика
При осмотре детский пульмонолог выявляет клинические критерии очаговой пневмонии — фебрильную лихорадку, кашель с мокротой, определяет типичные физикальные отклонения при перкуссии и аускультации. Диагноз бронхопневмонии неправомочен без инструментального подтверждения, поэтому в план диагностики включаются следующие методы исследования:
- Рентгенография ОГК. Рентгенограмма в прямой и боковой проекции — основной метод визуализации пневмонических инфильтратов. Фокусы воспаления выглядят как очаги затемнения 1-2 см в диаметре, могут быть единичными и множественными. Рентгенография проводится при первичной диагностике и для контроля динамики заболевания.
- Пульсоксиметрия. Быстрый метод оценки сатурации показан детям с клиническими симптомами дыхательной недостаточности. Признаком проблемы считают значение менее 95%. Пациентам от 5 лет при расстройствах дыхания назначается спирография с оценкой ОФВ1 и индекса Тиффно.
- Исследование мокроты, смывов бронхов. Бактериоскопия с окраской по Граму показана для экспресс-диагностики бронхопневмонии, затем выполняется посев биоматериала для культивирования инфекции и установления ее антибиотикочувствительности. Более быстрая методика видового определения возбудителя — ПЦР мокроты — позволяет начать этиотропное лечение в кратчайшие сроки.
- Анализы крови. При оценке гемограммы пульмонолог обращает внимание на нейтрофильный лейкоцитоз, повышение СОЭ более 20 мм/час. Изучение уровней прокальцитонина и С-реактивного белка информативно для оценки активности бактериального воспаления. При симптомах дыхательной недостаточности анализируется газовый состав крови.
Лечение бронхопневмонии у детей
Более 80% детей с очаговыми пневмониями проходят лечение амбулаторно. Госпитализации подлежат младенцы до 6-месячного возраста, больные с тяжелым и осложненным течением заболевания, отсутствием ответа на терапию в течение 48 часов. Режим — постельный, ребенку рекомендовано обильное теплое питье и щадящая диета. Комплексное лечение бронхопневмонии требует применения нескольких групп препаратов:
- Антибиотики. Этиотропные медикаменты составляют основу терапии. Они подбираются эмпирически, схему корректируют после получения результатов бакпосева. В детской пульмонологии преимущественно используются пенициллины, цефалоспорины, макролиды. Антибиотики назначают на 7-14 суток в средних возрастных дозах.
- Жаропонижающие препараты. Лечение антипиретиками из группы нестероидных противовоспалительных средств не проводится планово. Они показаны при фебрильных судорогах, метапневмоническом плеврите, лихорадке у пациентов грудного возраста и детей, страдающих сопутствующими болезнями сердца.
- Муколитики. Отхаркивающие препараты эффективны при влажном кашле для разжижения мокроты и стимуляции ее выведения из бронхоальвеолярного дерева. Они принимаются внутрь в виде сиропов и таблеток, а для большей эффективности вводятся с помощью ингаляций непосредственно в дыхательные пути.
- Инфузионные растворы. Дезинтоксикационное лечение необходимо при тяжелом течении бронхопневмонии. Ребенку рекомендованы внутривенные вливания в объеме 30-50 мл/кг. Для инфузий используются коллоидные и кристаллоидные растворы в соотношении 1:2, в отдельных случаях применяют свежезамороженную плазму.
Прогноз и профилактика
Вовремя начатое лечение — основное условие успешного выздоровления при бронхопневмонии. У большинства детей заболевание протекает в среднетяжелой форме и заканчивается полным клиническим излечением через 2-3 недели. Менее благоприятный прогноз у больных, страдающих врожденными пороками и иммунодефицитными состояниями, у которых зачастую развиваются гнойно-деструктивные процессы в легких.
Специфическая профилактика предполагает вакцинацию от гемофильной и пневмококковой инфекции. В период сезонного роста заболеваемости нужно максимально оградить ребенка от контактов с респираторными пациентами, воздержаться от посещения мест большого скопления людей. Круглогодично рекомендованы дозированные физические нагрузки, прогулки на свежем воздухе, сбалансированное питание и другие методы укрепления иммунитета.

Нет ничего печальнее для матери, чем болезнь горячо любимого малыша. На фоне полного здоровья малыш неожиданно начинает вести себя иначе. Он становится капризным, вялым, отказывается от еды и игры с любимыми игрушками. И тогда мамочки начинают волноваться и паниковать. Но как раз в этом момент паника родителей – самый главный враг для малыша. Внимательно присмотритесь к своему малышу, и если вы заметили первые признаки заболевания, срочно обращайтесь за медицинской помощью.
Понимать, как отличить бронхит от пневмонии, необходимо, поскольку, несмотря на внешнее сходство, эти заболевания имеют различную природу и, соответственно, требуют различных подходов к лечению.
Основное отличие состоит в том, что бронхит – это воспаление (как бактериального, так и вирусного характера), протекающее в слизистых тканях бронхов (ветвей дыхательного горла), а воспаление легких – острое заболевание, имеющее инфекционную природу и затрагивающее сами легочные ткани.
СРАВНЕНИЕ СИМПТОМОВ
Хотя признаки острого бронхита и пневмонии имеют различия, часто симптомы могут быть не очень четкими, поэтому при подозрении на воспаление легких обязательно следует делать рентгеновский снимок.
Причины заболеваний также бывают различными – часто бронхит вызывается вирусами, а пневмония – бактериями. Соответственно, отличается терапия и симптомы.
Бронхит

- Болевые ощущения. Обязательная боль в грудной области.
- Кашель. Суховатый, постепенно становящийся влажным с отделением слизи (позже с гноем).
- Гипертермия. Температура достигает 37 — 38 градусов.
- Дыхание жесткое, во время прослушивания обнаруживаются хрипы и свисты.
- Динамика. Течение болезни облегчается за 1 — 2 недели, кашель прекращается.
Пневмония
Воспаление лёгких – именно так называется эта болезнь в народных кругах. Возникает она из-за активности вирусов, бактерий и грибков.
- Пневмония вирусного происхождения обычно протекает в нетяжёлой форме. Как ни странно, она уходит без всякого лечения.
- Вызванная бактериями. Чаще всего является следствием других болезней. Такая форма лечится антибиотиками и только под наблюдением врача.
- Грибковая. Встречается нечасто, очень опасная. Появляется из-за неправильного лечения. Иногда причиной может быть плесень и сырость в доме или месте, где чаще всего находится ребенок.

Важно определить точную причину, а это сможет сделать только лечащий врач. От установления истинного виновника заболевания будет зависеть тип лечения.
Как ни странно, заразиться этой болезнью от одного человека другому почти не представляется возможным. Поэтому можно спокойно находиться в контакте с болеющим ребёнком!
Пневмония может быть с одной стороны (правосторонняя, левосторонняя) или поражать оба легких (двухсторонняя). Частой причиной пневмонии, а точнее, ее предшествием является бронхит. Сухой кашель — характерный признак при заболевании бронхита и пневмонии.
- Болевые ощущения. В районе груди на вдохе, при кашле. В боку – постоянная интенсивная боль.
- Кашель. Сухой, постепенно становящийся влажным.
- Гипертермия. Температура 39 — 40 градусов.
- Дыхание. Частое, неглубокое. При прослушивании – хрипы (сухие, влажные).
- Дополнительные признаки. Насморк, озноб, одышка. Ухудшение аппетита, сна. Дрожащий голос. Интоксикация (общее недомогание, головные боли).
- Динамика. Болезнь при лечении продолжается более трех недель.
КАК ЛЕЧАТ?

Лечение бронхитов всегда комплексное, оно включает в себя борьбу с инфекционным началом, освобождение бронхов от содержимого, снижения секреции мокроты, улучшение общего самочувствия ребенка.
При бронхите рекомендуется соблюдение полупостельного режима, при стихании острых симптомов можно позволить ребенку вести более активный образ жизни. Суточный объем питья должен быть увеличен в 2 раза по сравнению с привычной суточной потребностью ребенка. Проводится проветриванием помещения, где находится больной ребенок, до 4 раз в день. Необходимо соблюдать легкую диету с преимущественным содержанием растительных и молочных продуктов питания. Из еды нужно исключить острые блюд, приправы и продукты, способные вызвать аллергию. В начале заболевания показана противовирусная терапия. При температуре выше 38,5оС показано назначение жаропонижающих средств. Для облегчения отхождения мокроты и снижения воспалительного процесса в бронхах применяются ингаляции (противопоказано - при высокой температуре!)
– минеральную воду, купленную в аптеке, физ.раствор.
Применяют отхаркивающие препараты. Если происходит обильное выделение большого количества мокроты, то показан постуральный дренаж и вибрационный массаж. Популярные когда-то банки запрещено применять. Хотя они внешне могут облегчить состояние ребенка, но если идет гнойный процесс, то банки только ускорят его распространение на соседние здоровые отделы респираторного тракта. При лечении аллергического бронхита у детей показаны антигистаминные препараты. Они назначаются в качестве вспомогательной терапии и при бронхитах с не аллергической природой. Хороший эффект дает дыхательная гимнастика. В особо тяжелых случаях назначается антибиотикотерапия. Показаниями к срочной госпитализации являются появление одышки, дыхательной недостаточности,
гипоксии, резкого ухудшения состояния ребенка, отсутствие прогресса во время лечения. Поэтому мамам нужно быть очень бдительными, и при отсутствии улучшений сразу же сообщить об этом врачу. Но в большинстве случаев бронхит можно лечить в домашних случаях.
Решить вопрос о том, где и как лечить ребенка при пневмонии может только врач. Лечение может проводиться не только в стационарных условиях, но и дома, однако, если врач настаивает на госпитализации, препятствовать этому не стоит.
ОСЛОЖНЕНИЯ БРОНХИТА — ПНЕВМОНИЯ
Неадекватное, недостаточное или несвоевременное лечение бронхита чревато осложнениями, в том числе более грозными разновидностями (хронической и т. п.), а также пневмонией.
Пневмония (особенно двусторонняя) представляет собой еще большую опасность, при неверной терапии вплоть до риска для жизни пациента.
Иногда также бронхит диагностируется после пневмонии, когда ещё ослабленный прошедшей болезнью организм не имеет достаточных сил для сопротивления вирусам.
Поэтому следует проявлять большую осторожность даже после окончания лечения, уделять достаточное внимание профилактике осложнений, устранять возможные причины нового заболевания.
ОТЛИЧИЯ БОЛЕЗНЕЙ У ДЕТЕЙ
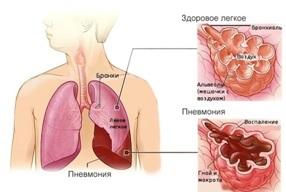
Если пневмония у ребенка вызвана бактериальной инфекцией, то симптомы проявляются активно, температура резко поднимается, дыхание становится быстрым. Вирусный вариант болезни отличается более медленным развитием симптомов.
Как правило, бронхит и пневмония у ребенка лечатся в домашних условиях. Госпитализация требуется лишь при тяжелом течении болезни.
Дополнительным фактором, увеличивающим вероятность пневмонии у детей, является пассивное курение.
ПРОФИЛАКТИКА БРОНХИТА И ПНЕВМОНИИ
Заболевания верхних дыхательных путей очень распространены, поэтому одним из средств профилактики является укрепление сопротивляемости организма.
Необходимо также избегать людных мест во время эпидемий ОРЗ и ОРВИ, отказаться от курения, по возможности устранить неблагоприятные экологические факторы. Хорошие результаты также дает специальная дыхательная гимнастика.
Наступление осенних холодов всегда становится временем повального появления у малышей насморка, кашля, болей в горле и других малоприятных симптомов. Такие явления могут быстро перейти в бронхит, в появлении которого, прежде всего, винится плохая погода и инфекции.
Безусловно, маленькие дети более уязвимы для большинства болезней, но на самом деле правильная профилактика бронхита у детей поможет ребенку избежать сезонного недуга или существенно снизит остроту заболевания.
Профилактика необходима не только тем детям, которые часто болеют, но и тем, которые редко встречаются с бронхитом, но в их случае она может быть очень и очень щадящей и мало отличаться от привычного образа жизни.
Для облегченной профилактики нужно следовать принципам сбалансированного питания, проводить летние месяцы на морском побережье или просто на свежем воздухе, заниматься спортом или хотя бы утренней гимнастикой, соблюдать режим дня и вести активный образ жизни.

В том случае, если первые симптомы заболевания начали проявляться еще до сезонного разгула инфекции, на состояние здоровья ребенка нужно обратить особое внимание, так как если иммунная система дала сбой еще до возникновения серьезной нагрузки, то весь осеннее – зимний сезон малыш наверняка проведет в больничной кровати.
В этом случае, независимо от проводимого лечения, будет полезен прием общеукрепляющих витаминных комплексов, которые можно легко подобрать с помощью участкового педиатра. Кроме того, не стоит отказываться и от вакцинации детей, так как иммунный препарат бактериального происхождения может помочь организму ребенка научиться справляться с посторонними микробами.
Больше всего сил профилактика бронхита у детей должна отнимать в том случае, если ребенок постоянно болеет и ослаблен простудами, имеет аллергии или наследственную склонность к болезням верхних и нижних дыхательных путей. Особое внимание нужно уделять процедуре санации имеющихся очагов инфекции в носоглотке, так как даже небольшое воспаление может при отсутствии сопротивления организма быстро развиться в бронхит. Летом часто болеющим детям необходимо проводить общий комплекс оздоровительных процедур.
Следует помнить, что после каждого вылеченного приступа бронхита или любой другой болезни, связанной с дыхательной системой, необходимо проводить курс реабилитации и витаминизации организма ребенка. Также стоит приучить малыша к правилам личной гигиены, активности и сбалансированному рациону, тогда все инфекции обойдут его стороной.
ПРИВИВКИ
Медикаментозным средством профилактики являются прививки, которые не только снижают вероятность заболевания, но и облегчают его течение, если оно все же началось.
Кроме того, следует учитывать противопоказания к вакцинации, в частности, индивидуальную непереносимость компонентов прививки.
Достоверно определить, бронхит или пневмония у пациента, может только опытный врач, поскольку иногда для этого необходимо провести дополнительные исследования, в том числе рентгенографию. Поэтому при любых признаках заболевания своевременно обращайтесь за медицинской помощью.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бронхит: причины появления, классификация, симптомы, диагностика и способы лечения.
Определение
Бронхит – это воспаление слизистой оболочки бронхов. Основная жалоба больных бронхитом – кашель с мокротой, который может быть изнуряющим, доставлять немалый дискомфорт как днем, так и в ночное время.
Острый бронхит часто развивается после перенесенной простуды или других респираторных инфекций.
Хронический бронхит - более серьезное состояние, он представляет собой постоянное раздражение или воспаление слизистой оболочки бронхов и может приводить к серьезному нарушению функции дыхания.
Причины появления бронхита
Чаще всего бронхит имеет вирусную или бактериальную этиологию. Существуют факторы риска, наличие которых увеличивает вероятность заболеть бронхитом:
- Слабая иммунная система. В группу риска входят пожилые и люди с хроническими или острыми заболеваниями, а также младенцы и маленькие дети.
- Курение, в том числе пассивное.
- Работа с веществами, оказывающими раздражающее воздействие на ткань бронхов.
- Проживание или длительное пребывание на экологически неблагоприятной территории.
- Желудочный рефлюкс (то же самое, что и гастроэзофагеальный рефлюкс, или гастроэзофагеальная рефлюксная болезнь). Повторяющиеся приступы сильной изжоги могут раздражать слизистую дыхательных путей.
Бронхит делится на два основных типа:
- острый, когда кашель длится не более 30 дней;
- хронический, когда кашель с выделением мокроты продолжается более 1-3 месяцев в году в течение двух лет и более.
По причине появления:
- острый инфекционный бронхит (вирусный, бактериальный, смешанный);
- острый неинфекционный бронхит, вызываемый химическими и физическими факторами.
- проксимальный – с поражением крупных бронхов;
- дистальный – с поражением мелких бронхов;
- острый бронхиолит - с воспалением самых мелких бронхов диаметром около 2 мм.
- катаральный – мокрота состоит из слизи, без примеси гноя;
- гнойный – мокрота зеленоватая (желто-зеленая, вязкая), с гноем;
- гнойно-некротический – в мокроте могут появляться прожилки крови (алого или бурого цвета) из-за некроза, то есть распада слизистой оболочки бронхов.
- обструктивный бронхит – характеризуется сужением просвета бронхов вследствие воспаления. Чаще возникает у детей, помимо кашля сопровождается одышкой (чувством нехватки воздуха, как правило, с учащением дыхания), затрудненным дыханием;
- необструктивный бронхит – протекает легче, основной симптом – кашель с мокротой.
- обострение;
- ремиссия – ослабление или исчезновение симптомов заболевания.
Основным симптомом бронхита является кашель. В начале болезни он может быть сухим, надсадным, затем появляется мокрота. Важно обращать внимание на ее цвет - появление зеленоватой мокроты свидетельствует о присоединении бактериальной инфекции и осложнении процесса, который может привести к частичному разрушению ткани бронхов.
Громкие хрипы, которые могут быть слышны даже на расстоянии, характерны для обструктивного бронхита.
Температура тела, как правило, субфебрильная (не выше 37,5°С), однако при присоединении бактериальной инфекции может повышаться до 38°С.
К другим симптомам бронхита относят потливость, слабость и ломоту в теле, снижение аппетита, чувство стеснения и боль в грудной клетке, головные боли, заложенность носа.
Особую опасность бронхит представляет для детей дошкольного возраста. У них повышен риск возникновения обструктивного бронхита, когда бронхи сужаются очень сильно (спазмируются) и блокируются мокротой.
Ребенок не может откашляться и нормально дышать, такое состояние возникает внезапно, на фоне очередного приступа кашля. Для снятия спазма гладкой мускулатуры используют ингаляторы с бронхорасширяющими препаратами, которые назначает врач-педиатр.
Диагностика бронхита
Диагноз ставится на основании жалоб больного. Важное значение имеет история заболевания, давность появления симптомов и частота их повторения в течение года.
При осмотре врач проводит аускультацию легких - выслушивает легкие через фонендоскоп. Для постановки диагноза могут понадобиться следующие лабораторные и диагностические обследования:
-
Клинический анализ крови с развернутой лейкоцитарной формулой.
Одно из основных лабораторных исследований для количественной и качественной оценки всех классов форменных элементов крови. Включает цитологическое исследование мазка крови для подсчета процентного содержания разновидностей лейкоцитов и определение скорости оседания эритроцитов.
Общий белок выступает показателем белкового обмена, отражающим содержание всех фракций белков в сыворотке крови. Тест используется в комплексных биохимических обследованиях пациентов при различных заболеваниях.
Электрофорез белков сыворотки крови используют в диагностике состояний, сопровождающихся аномальным синтезом или потерей белка. Скрининговый тест при подозрении на миелому.
Исследование СРБ в сыворотке крови применяют в целях выявления воспаления и контроля лечения воспалительных заболеваний.
Определение уровня АЛТ в сыворотке крови применяют преимущественно в диагностике и контроле течения болезней печени, а также в комплексных биохимических исследованиях.
Определение уровня АСТ в сыворотке крови используют преимущественно в диагностике и контроле течения болезней печени, а также в комплексных биохимических исследованиях.
Лактатдегидрогеназа – гликолитический фермент, участвующий в конечных этапах превращений глюкозы. Тест используют в диагностике различных заболеваний (сердца, печени, мышц, почек, легких, системы крови).
Креатинин – продукт метаболизма мышечных клеток, удаляется из крови почками. Тест используют в качестве маркера функции почек для диагностики и мониторинга острых и хронических болезней почек, а также в скрининговых обследованиях.
Определение уровня калия, натрия и хлора в сыворотке крови используется для скрининга электролитов и исследования кислотно-щелочного дисбаланса.
Общий кальций – основной компонент костной ткани и важнейший биогенный элемент, обладающий важными структурными, метаболическими и регуляторными функциями в организме.
Бактериологическое исследование биоматериала с целью выделения и идентификации этиологически значимых микроорганизмов – возбудителей бактериальных инфекций нижних дыхательных путей (пневмония, абсцесса лёгких, обострение хронических обструктивных заболеваний лёгких) с определением чувствительности к антимикробным препаратам (антибиотикам).
Рентгенологическое исследование структуры легких с целью диагностики различных патологий.
Исследование, позволяющее получить данные о состоянии органов грудной клетки и средостения.
При подозрении на желудочный рефлюкс может потребоваться консультация врача-гастроэнтеролога ; при присоединении кардиологических проблем у пожилых пациентов и пациентов с хроническим бронхитом - врача-кардиолога .
Лечение бронхита
Лечение бронхита начинается с ограничения нагрузок, больному рекомендован полупостельный режим.
Необходимо следить за тем, чтобы воздух в помещении, где находится больной, был достаточно влажным. Дело в том, что сухой воздух высушивает слизистую оболочку дыхательных путей и, как следствие, – провоцирует приступы кашля.
Медикаментозная терапия включает курс антигистаминных препаратов для уменьшения отека слизистой, при влажном кашле назначают препараты, разжижающие мокроту и стимулирующие откашливание, при сухом кашле – препараты, оказывающие местноанестезирующее действие на кашлевые рецепторы. При выявлении обструктивного бронхита применяют ингаляционные бронхорасширяющие препараты. При тяжелой обструкции, особенно у больных хроническим бронхитом, могут понадобиться глюкокортикостероиды в виде ингаляций.
При выявлении бактериального инфекционного процесса врач назначит антибактериальную терапию, подобрав необходимый препарат, дозу и продолжительность лечения.
Необходимо помнить, что вирусные простудные инфекции не лечат антибиотиками. Признаками бактериальной инфекции, которые должен обязательно оценить врач, являются усиление одышки, появление зеленоватой мокроты, лихорадка более 3 дней.
После нормализации температуры тела врач может рекомендовать лечебный массаж, физиотерапию, лечебную физкультуру.
Осложнения дыхательной системы:
- Пневмония – воспаление ткани легких. Характеризуется повышением температуры тела, кашлем, болью в грудной клетке. Заболевание зачастую требует госпитализации.
- Бронхиолит – в основном возникает у маленьких детей на фоне вирусной инфекции. Характеризуется воспалением мелких бронхиол, дальних отделов бронхов. Симптомами являются нарастание одышки, затрудненное частое дыхание, хриплый кашель.
- Бронхоэктатическая болезнь – необратимое расширение просвета бронхов. В основном является осложнением рецидивирующего или хронического бронхита. Характеризуется кашлем с гнойным отделяемым.
- Миокардит, перикардит и эндокардит – инфицирование оболочек сердечной мышцы. Общими симптомами для всех трех состояний будут лихорадка, повышенная слабость, одышка. Могут быть перебои в работе сердца и боль в грудине.
- Гломерулонефрит – инфекционное воспаление почечной ткани. Может проявляться лихорадкой, отеками, кровью в моче.
- Васкулиты – воспаление сосудов - как поверхностных, так глубоких. Кожная форма выражается мелкоточечной красной сыпью по всему телу, температурой, может присоединяться боль в суставах. При поражении сосудов внутренних органов клиническая картина зависит от места поражения.
Данные состояния требуют лечения в условиях стационара. Нелегочные осложнения возникают редко, при тяжелом течении бронхита, у ослабленных пациентов или у детей.
Своевременно начатое лечение бронхита и корректно подобранная терапия помогают снизить риск возникновения подобных осложнений.
Профилактика бронхита
С профилактической целью рекомендовано устранить все факторы, вызывающие раздражение слизистой оболочки бронхов.
В первую очередь речь идет о сигаретном дыме. Он опасен как для самого курильщика, так и для окружающих его людей.
Пыльные, плохо вентилируемые помещения, работа в холодных помещениях, пересушенный воздух – устранение этих факторов снижает риск развития бронхита.
При наличии в доме или на работе кондиционера необходимо следить за своевременной сменой фильтров.
При частых бронхитах, особенно у детей, врачи рекомендуют занятия плаванием.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Читайте также:

