Беременность и острый аппендицит реферат
Обновлено: 06.07.2024
Аппендицит – самая частая причина неотложных хирургических операций у беременных. Так среди всех беременных женщин встречается от 2 и до 5?% женщин, у которых все же развивается такое состояние как аппендицит. Основным предрасполагающим фактором может выступать резкое увеличение матки в своем объеме, что, конечно же, может вызывать некоторое смещение всего червеобразного отростка и как следствие нарушение его нормального кровоснабжения. А уже это, в свою очередь, и может приводить к различным воспалительным процессам. Надо сказать, что существует и ряд других реальных причин для развития аппендицита в период беременности. А это: и склонность к запорам, и смещение слепой кишки, и различные сбои во всей иммунной системе женщины, что может приводить к изменениям общих свойств крови. В исследовании были включены 12 историй болезней беременных с диагнозом острый аппендицит. Наиболее часто встречался катаральный аппендицит – 50?% в III триместре беременности – 67 ?%. В большинстве случаев при поступлении больные отмечали боль в правой подвздошной области, в наименьшей степени тошноту, рвоту и повышение температуры.

1. Введениский К.К. Острый аппендицит и беременность // Акушерство и гинекология. – 1953. – №1. – С.68–71.
4. Стяжкина С.Н., Ситников В.А., Климентов М.Н. Острый аппендицит: учебное пособие. – Ижевск, 2012. – С. 50.
5. Острый панкреатит у беременных и в раннем послеродовом периоде при метаболическом синдроме / С.Н. Стяжкина, А.В Леднева., Е.В. Третьякова, В.И. Коробейников, В.М. Виноходова, М.Л. Черненкова, М.В. Султанова // Анналы хирургической гепатологии. – 2013., Т. 18. – №1.
6. Стяжкина С.Н., Максимов С.Ю., Кабанова Е.П., Акимов А.А. Хронический панкреатит – причины панкреонекроза у беременных и в послеродовом периоде // Успехи современного естествознания. – 2013. – №9.
По данным различных авторов, частота острого аппендицита колеблется от 0,38 до 1,41 на 1000 беременных. Однако в целом частота острого аппендицита у беременных не повышается. Диагноз острого аппендицита у беременных поставить довольно сложно, особенно в III триместре беременности. Главные трудности состоят в том, что тошнота, рвота и неясные боли в животе часто отмечаются во время беременности. Пальпацию живота выполнять также значительно труднее вследствие увеличения матки. Защитное напряжение мышц передней брюшной стенки и симптомы раздражения брюшины встречаются реже, поскольку мускулатура живота в значительной степени ослаблена. Кроме того, постановка диагноза острого аппендицита у беременных женщин осложняется тем, что слепая кишка и червеобразный отросток смещены увеличенной маткой.
Клинический пример. Пациентка Н. 21 год проживающая в городе Ижевск неработающая.
Данные лабораторно-инструментальных исследований:
1. УЗИ и УЗДГ. Заключение: беременность 31–32 недели. Преэклампсия легкой степени. Подозрение на острый аппендицит. Под вопросом перекрут ножки кисты, почечная колика, преждевременная отслойка плаценты.
2. Осмотр хирургом : данных за острый аппендицит нет; урологом: данных за почечную колику нет; гинекологом: данных за перекрут кисты и преждевременной отслойки плаценты нет.
21.10.12 г. экстренно поступила в дежурную хирургию 1 РКБ, где находилась на стационарном лечении в хирургическом отделении с 21.10.12 г. по 27.10.12 г. с диагнозом: Катаральный аппендицит. Беременность 29– 30 недель.
Жалобы при поступлении: на боли в правом фланге с радиацией в поясничную область справа. Двухкратная рвота желчью. Боли постоянные. Мочеиспускание в норме. Температура тела 37,5 С. Состояние средней степени тяжести. Положение активное. Кожа физиологической окраски, язык влажный. Живот увеличен за счет беременной матки, мягкий, болезненный в правом фланге и подвздошной области. Аппендикулярные симптомы положительные. Диагноз: острый аппендицит.
Данные лабораторно-инструментальных исследований: в анализе крови (21.10.2012 г.) лейкоцитоз и увеличение СОЭ 17 мм/ ч.
Выполнено оперативное вмешательство под наркозом, разрезом Волковича- Дьяконова вскрыта брюшная полость, брюшина блестящая, выпота нет. Купол слепой кишки выведен в рану. Аппендикс 9?1,0 см. Расположен медиоцикально, выведен в рану, сероза тусклая, утолщена, сосуды инъецированы. Брыжейка аппендикса поэтапно перевязана, пересечена. Аппендикс пережат у основания, перевязан кетгутом, отсечен. Культя его погружена в стенку слепой кишки кисетным и Z- образным швом. Контроль гемостаза – сухо. В малом тазу серозный экссудат – осушен. Послойно швы на рану, спиртовая асептическая повязка.
Методы и материалы исследования. Проведен анализ 12 историй болезни среди беременных, находящихся в хирургическом отделении в 2012 году.
Возраст беременных: 20–24 года – 3 человека, 25–29 лет – 4 человека, 30–34 года – 3 человека, 35–40 лет – 2 человека. Триместр беременности:
I триместр – 2 человек, II триместр – 2 человека, III триместр – 8 человек.
Частота встречаемости определенных видов аппендицитов: катаральный аппендицит – 50 %, флегманозный аппендицит- 25 %,гангренозный перфоративный аппендицит – 8,3 %, К38.9 Болезнь аппендикса неуточненная – 8,3 %, некроз участка большого сальника – 8,3 %.
7 из 12 беременных при поступлении предъявляли жалобы на постоянные ноющие боли в правой подвздошной области. У 5 из 12 беременных бала температура в пределах 37,5–38,0°С.Тошнота и рвота наблюдалась у 4 из 12.
Оперативные вмешательства: аппендэктомия ( азрез по Волковичу- Дъяконову) – 9 беременных; лапаротомия, кесарево сечение, аппендэктомия, экстирпация матки с трубами, санация, дренаж брюшной полости – 1 беременная; лапаротомия, кесарево сечение, резекция некротического участка большого сальника, дренаж брюшной полости – 1 беременная; выписана на стационарное лечение в родильном доме – 1 человек.
Аппендицит при беременности — это острое или хроническое воспаление червеобразного отростка, возникшее у женщины во время гестации, в родах или сразу после них. Проявляется внезапной постоянной или приступообразной болью разной интенсивности в правых отделах живота, повышением температуры, тошнотой, рвотой. Диагностируется с помощью физикального осмотра, трансабдоминального УЗИ, лабораторных исследований крови, экстренной диагностической лапароскопии. Лечение оперативное с удалением аппендикса и последующей терапией для предупреждения осложнений и возможного прерывания беременности.
МКБ-10
Общие сведения
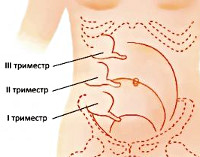
Острый аппендицит является наиболее распространённой абдоминальной хирургической патологией у беременных. Он выявляется у 0,05-0,12% женщин, вынашивающих ребёнка. Заболеваемость воспалением аппендикулярного отростка при беременности несколько выше, чем у небеременных. До 19-32% случаев острого аппендицита возникает в 1-м триместре, 44-66% — во 2-м, 15-16% — в 3-м, 6-8% — после окончания родов. Отмечаются спорадические случаи воспаления аппендикса в родах.
Актуальность рассмотрения аппендицита при гестации как особой разновидности заболевания обусловлена стёртостью клинической картины и его выявлением на поздних деструктивных стадиях, когда прогноз для матери и ребёнка ухудшается. Так, у беременных гангренозная форма воспаления наблюдается в 5-6 раз, а перфоративная — в 4-5 раз чаще по сравнению с небеременными женщинами. Именно деструктивные варианты зачастую провоцируют прерывание гестации и гибель плода.

Причины
Аппендицит при беременности возникает за счёт патологической активации смешанной микрофлоры, которая обитает в просвете кишечника. Возбудителями заболевания обычно становятся анаэробные неспорообразующие бактерии (кокки, бактероиды), реже — стафилококки, энтерококки, кишечные палочки. При беременности существует ряд дополнительных факторов, способствующих развитию аппендицита:
- Смещение слепой кишки и аппендикса. Под давлением растущей матки начальные отделы толстого кишечника постепенно смещаются вверх и кнаружи. В результате червеобразный отросток может перегибаться, растягиваться, нарушается его опорожнение, ухудшается кровоснабжение. Подвижность и нетипичное размещение органа препятствуют защитному спаечному ограничению воспаления.
- Запоры. До двух третей беременных и каждая третья роженица испытывают затруднения с опорожнением кишечника. Это связано с ухудшением перистальтики из-за снижения чувствительности мышечной стенки к стимуляторам сокращений и угнетающим действием прогестерона. При запорах содержимое аппендикулярного отростка застаивается, а вирулентность кишечной флоры повышается.
- Снижение кислотности желудочного сока. Хотя для беременности более характерна повышенная кислотность, у части пациенток, страдающих хроническим гипоацидным гастритом, смещение внутренних органов приводит к обострению заболевания. Желудочный сок перестаёт выполнять защитную функцию, что приводит к активации микрофлоры желудочно-кишечного тракта.
- Нарушение иммунной реактивности. Относительный физиологический иммунодефицит является одним из механизмов защиты плода от отторжения организмом матери. Кроме того, при беременности происходит перераспределение антител для обеспечения гуморального иммунитета ребёнка. Дополнительным фактором становится компенсаторная перестройка лимфоидной ткани слепой кишки.
Патогенез
В развитии аппендицита во время беременности играет роль сочетание окклюзивных и неокклюзивных механизмов. Почти в двух третях случаев заболевание начинается с нарушения оттока содержимого аппендикса из-за запоров, перегиба и гиперплазии лимфоидной ткани. У части беременных аппендицит становится результатом ишемии смещённого отростка. Постепенное растяжение стенок органа под давлением скапливающейся слизи, выпота и газов делает его уязвимым для повреждения микроорганизмами, обитающими в кишечнике. Ситуация усугубляется нарушениями кровоснабжения, возникшими в результате смещения и растяжения органа, а также изначально высокой вирулентностью флоры на фоне снижения иммунитета.
Под действием токсинов, массово производимых микроорганизмами, изъязвляется слизистая оболочка отростка (первичный аффект Ашоффа). В ответ на действие инфекционных агентов начинается локальная воспалительная реакция с выделением большого количества интерлейкинов и других медиаторов. Сначала процесс воспаления локализуется в червеобразном отростке, однако деструкция мускульного слоя приводит к разрыву органа и вовлечению брюшины. Особенностью аппендицита при беременности является более быстрая генерализация за счёт смещения аппендикса и иммунных нарушений.
Классификация
Систематизация форм заболевания у беременных соответствует общеклинической классификации, используемой отечественными абдоминальными хирургами. В её основу положены критерии остроты патологии, наличия осложнений и особенностей морфологических процессов, происходящих в аппендикулярном отростке. По скорости развития, длительности и выраженности симптоматики различают острый и хронический (первичный или рецидивирующий) аппендицит. С клинической точки зрения важно учитывать морфологические формы заболевания, которые фактически являются стадиями его развития. Выделяют такие варианты воспаления, как:
- Катаральное. В воспалительный процесс вовлечены слизистая аппендикса и его подслизистый слой. Наиболее лёгкая форма заболевания, которая длится около 6 часов и диагностируется у 13-15% беременных.
- Флегмонозное. Воспаление распространяется на мышечный слой и серозную оболочку. Прогноз аппендицита становится более серьёзным. Флегмона аппендикса наблюдается в 70-72% случаев и продолжается от 6 до 24 часов.
- Гангренозное. Характеризуется частичной или полной деструкцией аппендикулярного отростка. Прогностически наиболее неблагоприятная форма заболевания. Выявляется у 12-17% пациенток через 24-72 часа от начала воспаления.
Сравнительное учащение деструктивных флегмонозной и гангренозной форм аппендицита в гестационном периоде по отношению к основной популяции связано с более поздним обращением за медицинской помощью при стёртой клинической симптоматике. Для более точного прогнозирования и выбора хирургической тактики при беременности обоснованным является выделение осложнённых вариантов воспаления, при которых формируются периаппендикулярный и другие абсцессы брюшной полости, развиваются перитонит, периаппендицит, пилефлебит, абдоминальный сепсис.
Симптомы аппендицита
В I триместре признаки заболевания практически такие же, как и вне периода беременности. Пациентка обычно ощущает внезапную режущую боль справа в подвздошной области, которая носит постоянный или приступообразный характер, может иррадиировать в низ живота и поясницу. Иногда болевые ощущения сначала возникают в эпигастрии и лишь потом перемещаются в типичное место. Возможны тошнота, рвота, разовое расстройство стула, вздутие живота, гипертермия, напряжение брюшных мышц, ощущение нехватки воздуха. Позднее обращение к специалисту может быть обусловлено объяснением диспепсических расстройств ранним токсикозом, а тазовых болей — угрозой выкидыша.
Специфика проявлений заболевания во II-III триместрах связана со смещённым расположением аппендикса, менее выраженным болевым синдромом и растянутостью мышц передней стенки живота, усложняющей выявление симптомов раздражения брюшины. Болевой синдром чаще умеренный, большинство пациенток связывают его с развивающейся беременностью. Обычно боль локализована в правой части живота ближе к подреберной области.
Наблюдается субфебрильная температура, иногда возникает тошнота и однократная рвота. Напряжение растянутых мышц улавливается с трудом. Из всех перитонеальных симптомов более выражены симптомы Образцова (усиление болезненности в правой подвздошной области при поднятии выпрямленной правой ноги) и Бартомье-Михельсона (усиление болевых ощущений при пальпации слепой кишки в положении беременной на левом боку). В целом, в отличие от аппендицита у небеременных, клиническая картина чаще бывает нетипичной, что осложняет диагностику.
В родах патология наблюдается крайне редко, отличается неблагоприятным течением. Характерный для аппендицита болевой синдром и напряжение мускулатуры живота маскируются схватками. Воспаление аппендикса можно заподозрить по гипертермии, ослаблению или дискоординации родовой деятельности, сохранению и даже усилению боли в правой половине живота в межсхваточном периоде. После родов обычно отмечается типичное течение аппендицита с возникновением боли, тошноты, рвоты и повышением температуры. Однако мышечное напряжение менее выражено, поскольку мускулатура живота ещё не полностью восстановила тонус после беременности.
Осложнения
Несвоевременная диагностика острого аппендицита и промедление с удалением воспалённого аппендикса приводят к перфорации отростка и развитию осложнённых форм болезни — перитонита с тяжёлой интоксикацией, пилефлебита, абсцессов брюшной полости, септического шока. Раздражение беременной матки воспалительными метаболитами и образовавшимися спайками, лихорадочное состояние, повышение внутрибрюшного давления, инструментальные травмы, психоэмоциональный стресс в 2,7-3,2% случаев провоцируют выкидыш на ранних гестационных сроках и преждевременные роды — на поздних.
Диагностика
Правильный диагноз аппендицита на догоспитальном этапе устанавливается лишь в 42,9% случаях заболевания, у остальных больных предполагается угроза прерывания беременности. Поздняя диагностика и несвоевременное выполнение операции ухудшают прогноз воспаления. Физикальное обследование у беременных менее информативно. При использовании традиционных методов постановки диагноза у пациенток с возможным аппендицитом необходимо учитывать ряд особенностей, обусловленных спецификой гестационного периода:
- Общий анализ крови. Диагностическая ценность лабораторной диагностики аппендицита при беременности невысока. Характерные для заболевания повышение СОЭ и лейкоцитоз могут наблюдаться при физиологическом течении гестации. Полученные результаты рекомендуется оценивать в динамике. О вероятном воспалении аппендикса свидетельствует быстрое нарастание воспалительных изменений в крови.
- УЗИ брюшной полости. В норме червеобразный отросток не визуализируется. При аппендиците он определяется в виде гиперэхогенного неперестальтирующего образования диаметром от 6,0-10,0 мм с утолщённой стенкой, исходящего из слепой кишки. Чувствительность метода достигает 67-90%. При необходимости УЗИ дополняют допплерометрией, позволяющей обнаружить участок воспаления в брюшной полости.
- Диагностическая лапароскопия. Хотя с помощью эндоскопа червеобразный отросток можно полностью визуализировать в 93% случаев, существует ряд ограничений для использования метода. Обычно процедуру назначают при атипичном течении воспаления до 16-18 недели беременности, а также после родов. Во второй половине гестации эффективному осмотру червеобразного отростка и купола слепой кишки препятствует увеличенная матка.
С учётом клинических данных и результатов исследований острый аппендицит, возникший при беременности, удаётся вовремя выявить в 57,0-83,5% случаев. В зависимости от гестационных сроков дифференциальную диагностику аппендицита проводят с ранним токсикозом, угрозой выкидыша, внематочной беременностью, пиелитом беременных, перекрутом ножки кисты яичника, острым гастритом, прободением язвы желудка или двенадцатиперстной кишки, холециститом, панкреатитом, почечной коликой, пиелонефритом. К ведению беременной с подозрением на воспаление аппендикса обязательно подключают хирурга. По показаниям пациентку консультируют гастроэнтеролог, гепатолог, уролог, нефролог, анестезиолог-реаниматолог.
Лечение аппендицита при беременности
При выявлении у беременной признаков воспаления аппендикулярного отростка показана срочная госпитализация и выполнение аппендэктомии вне зависимости от гестационного срока. Длительность наблюдения за пациенткой не должна превышать 2 часов, за которые необходимо провести дифференциальную диагностику и определиться с объёмом оперативного вмешательства. Основными терапевтическими целями при аппендиците у беременной являются:
Прогноз и профилактика
Прогноз аппендицита зависит от времени его выявления, срока гестации, скорости принятия решения о проведении операции и правильности сопровождения беременности в послеоперационном периоде. Чем позже начато лечение, тем выше вероятность потери ребёнка и осложнённого течения аппендицита. При увеличении гестационного срока возрастает вероятность летального исхода у беременной, после 20 недели частота прерывания гестации повышается в 5 раз.
Хотя первичная профилактика аппендицита детально не разработана, в период беременности рекомендована коррекция диеты для обеспечения хорошего пищеварения и предупреждения возможных запоров, соблюдение режима питания с исключением перееданий, достаточная двигательная активность, своевременное лечение хронических заболеваний ЖКТ. При внезапном появлении любых необычных болевых ощущений в животе необходима срочная консультация специалиста в сфере абдоминальной хирургии или акушерства и гинекологии для ранней диагностики заболевания и профилактики осложнений.
2. Беременность и острый аппендицит / Стрижаков А.Н., Черноусов А.Ф., Рыбин М.В., Самойлова Ю.А. // Вестник хирургической гастроэнтерологии - 2010 - №3
3. Диагностика аппендицита при беременности / Фрилэнд М. , Кинг Э. , Сафксак К. , Дурам Р. // Русский медицинский журнал - 2010 - №21
4. Особенности клиники, диагностики и лечения острого аппендицита у беременных/ Сопуев А.А., Туташев А. С., Калжикеев А.М., Искаков М.Б., Кудайбердиев З. К.// Проблемы современной науки и образования. – 2016.
Острый аппендицит -это самая частая причина неотложных хирургических операций во время беременности. Аппендицит представляет собой воспаление червеобразного отростка слепой кишки. Примерно в 2-5 процентах во время беременности развивается аппендицит. Беременность подвергает женщину более высокому риску нагноению аппендикса. При этом около в 60 процентах случаев заболевание приходится на первую половину беременности, в основном на первые 10 недель.
Основной причиной развития аппендицита во время беременности является смещение слепой кишки вместе с червеобразным отростком вверх и кнаружи вместе , в следствие чего увеличивается матка
Склонность к запорам способствует застою кишечного содержимого и сократительной активности кишечной микрофлоры
Имунная система перестраивается , в том числе и лимфоидный аппарат слепой кишки
Во время беременности ослабляются имунные системы организма , что приводит к изменению свойств крови. Возникает предрасположенность к сосудистым тромбозам и спазмам
Большую роль в развитии воспаления играет питание и различные варианты расположения отростка в брюшной полости.
Симптомы и диагностика
Наиболее часто – в 63 % случаев, во время беременности встречается катаральный аппендицит, представляющий собой простую форму данной патологии. Более осложненные, деструктивные формы, такие как флегмонозный, гангренозный, перфоративный аппендицит, встречаются во время беременности с частотой до 37% наблюдений. В большинстве наблюдений острый аппендицит встречается в первой половине беременности, а около 25% случаев заболевания отмечается во второй ее половине. Осложненные деструктивные формы в основном имеют место в III триместре беременности и после родов.Для развития этих стадий нужно определенное время : для катарального аппендицита — 6-12 часов, для флегмонозного — 12-24 часа, для гангренозного — 24-48 часов; позднее может наступить и перфорация отростка, при которой содержимое кишечника попадает в брюшную полость.
При беременности защитные силы организма определенным образом ослабевают. В этой связи клиническая картина острого аппендицита может носить стертый характер, и типичные симптомы заболевания могут проявляться только при распространенном процессе.
Боли в животе при аппендиците могут быть не такими выраженными, как у небеременных. В этой связи о наличии и степени выраженности заболевания следует судить и по таким признакам, как увеличение частоты пульса, подъ ем температуры тела, рвота, вздутие живота, одышка, затрудненное дыхание. Наличие болей в животе во время родов может быть замаскировано схватками, а после родов – болями, связанными с воспалительными заболеваниями матки и ее придатков.
У беременных роль ранней диагностики острого аппендицита очень велика, ибо от нее, в конечном счете, зависит прогноз для матери и плода.
Диагностика острого аппендицита у беременных основывается на тех же симптомах, что и вне беременности. Характерными признаками является внезапность заболевания, возникновение болей сначала в эпигастрии, затем смещение их в правую подвздошную область, учащение пульса, появление рвоты, локальная болезненность при пальпации правой подвздошной области, повышение температуры тела. В дальнейшем присоединяются симптомы раздражения брюшины, защитное напряжение мышц и др. аппендикулярные симптомы.
Наиболее яркие отличия от типичного течения острого аппендицита возникают во второй половине беременности. Заболевание начинается внезапной резкой болью в животе, которая приобретает постоянный ноющий характер и перемещается в место локализации отростка (в правой подвздошной области – в нижних отделах живота или выше, вплоть до подреберья, в зависимости от степени смещения отростка маткой). Нередко появляющиеся тошнота и рвота не имеют диагностического значения, так как присущи беременным. У 35— 40 % женщин выявляют тахикардию свыше 100 ударов в 1 мин, у 20 % — температура тела достигает 38 °С и выше. Только у половины беременных при аппендиците определяют незначительное напряжение мышц передней брюшной стенки. Характерно усиление боли в положении лежа на правом боку, вследствие давления беременной матки на воспаленный очаг.
От качества и своевременности диагностики острого аппендицита у беремен ных зависит дальнейший прогноз для матери и плода. Женщины чаще связывают наличие болей в животе с угрозой прерывания беременности и нередко занимаются безуспешным самолечением предполагаемого ими осложнения. Это приводит к позднему обращению к врачу, запоздалой госпитализации, усугублению и осложненному течению острого аппендицита и к поздней операции. Большая часть беременных с острым аппендицитом поступают в родильный дом с ложным диагнозом угрозы прерывания беременности. Правильный диагноз до госпита лизации ставится не более чем в 1/3 наблюдений.
Для диагностики аппендицита, помимо данных осмотра и изучения жалоб, применяют лабораторное, инструментальное обследование. Так, общий анализ крови показывает увеличение количества лейкоцитов.
В начальные сроки беременности диагностика аппендицита мало отличается от таковой у небеременных, но и она бывает затрудненной: обилие жалоб у женщин в эти сроки приводит к тому, что им не уделяется должного внимания. Характерные для беременности запоры, тошнота, рвота и т.п. не могут рассматриваться как признаки аппендицита при отсутствии других симптомов.
Для диагностики острого аппендицита у беременных в настоящее время используются такие методики, как ультразвуковое исследование, допплеровское исследование кровотока в червеобразном отростке и лапароскопия — осмотр брюшной полости с помощью специальных оптических приборов, вводимых через небольшой разрез передней брюшной стенки.
Лечение острого аппендицита
Острый аппендицит независимо от срока беременности подлежит только хирургическому оперативному лечению, так как на фоне ослабления защитных сил организма значительно возрастает вероятность деструктивного процесса со всеми его негативными последствиями. Беременную для аппендэктомии и послеоперационного ведения желательно перевести в хирургическое отделение.
В первой половине беременности техника операции не отличается от та ковой вне беременности. Рану зашивают наглухо. Во второй половине бере менности рассечение передней брюшной стенки производят выше, чем обычно. В случае затрудненного доступа к отростку из-за увеличенной матки пациентку следует повернуть на левый бок. Методом выбора является нижнесрединная лапаротомия. В первой половине беременности при неосложненном аппендиците возможно выполнение аппендэктомии с помощью лапароскопии.
В случае возникновения осложнений (перитонит, инфильтрат, абсцесс) выполняют дренирование брюшной полости с введением антибиотиков. Последующий объем лечения зависит от распространенности процесса.
Выкидыш при остром аппендиците объясняется:
Сращениями, которые вызывают преждевременные сокращения матки (наблюдались случаи, когда матка была буквально замурована в спайках, исходящих из аппендикса)
Инфицированием матки контактным путем – по брюшине, через свободный фимбриальный конец фаллопиевых труб
Гнойными метастазами из червеобразного отростка в плаценту, оболочки плодного яйца, непосредственно в яйцо и стенку матки.
К этому можно добавить ряд факторов, способствующих сокращению матки при аппендиците: повышение внутрибрюшинного давления при приступе, рефлекторную передачу раздражения с брюшины отростка на брюшину, покрывающую матку.
Никакая форма аппендицита, в том числе и осложненная перитонитом, не является основанием для прерывания беременности любого срока. Опасения генерализации инфекции вследствие наступивших после операции родов представляются преувеличенными. К кесареву сечению, производимому перед аппендэктомией, следует прибегать лишь в исключительных случаях сочетания аппендициты с тяжелой акушерской патологией: кровотечением из-за предлежания или преждевременной отслойки плаценты, угрожающим разрывом матки. Необходимость в опорожнении матки может возникнуть и в тех редких случаях, когда величина ее может явиться препятствием к выполнению основной операции.
После выписки из стационара всех беременных, перенесших аппендицит, включают в группу риска по угрозе преждевременного прерывания беременности, которое может наступить по прошествии значительного времени после операции.
Аппендицит представляет собой воспаление червеобразного отростка слепой кишки. У беременных данное заболевание встречается с частотой - 1 случай на 800-2000 беременных. С увеличением срока беременности частота и тяжесть осложнений от аппендицита возрастает, что обусловлено трудностями диагностики, неадекватным ведением пациентки и запоздалым оперативным лечением.
Наиболее часто - в 63 % случаев, во время беременности встречается катаральный аппендицит, представляющий собой простую форму данной патологии. Более осложненные, деструктивные формы, такие как флегмонозный, гангренозный, перфоративный аппендицит, встречаются во время беременности с частотой до 37% наблюдений. В большинстве наблюдений острый аппендицит встречается в первой половине беременности, а около 25% случаев заболевания отмечается во второй ее половине. Осложненные деструктивные формы в основном имеют место в III триместре беременности и после родов . Эти формы заболевания нередко сопровождаются перфорацией червеобразного отростка с развитием разлитого перитонита.
Основной предпосылкой к развитию аппендицита во время беременности является смещение слепой кишки вместе с червеобразным отростком кверху и кнаружи вследствие увеличения беременной матки. При этом происходит перегиб червеобразного отростка, его растяжение, ухудшение кровоснабжения и нарушение опорожнения. Часто возникающая во время беременности склонность к запорам способствует застою кишечного содержимого и повышению активности кишечной микрофлоры. С маткой образуются спайки, что приводит к усилению ее сократительной активности, а в ряде случаев у 2,7-3,2% женщин и к прерыванию беременности. При деструктивном аппендиците может также произойти и гибель плода.
Роды при аппендиците могут осложняться аномалиями сократительной деятельности матки, гипоксией плода, кровотечениями в последовом и в раннем послеродовом периоде . Потери детей при остром аппендиците во второй половине беременности возникают в 5 раз чаще, чем при наличии данного заболевания в первой половине беременности. Частота гибели плода при перфорации отростка достигает 28 %, а в случае развития перитонита составляет до 90%.
Клиническое течение и диагностика острого аппендицита при беременности
При беременности защитные силы организма определенным образом ослабевают. В этой связи клиническая картина острого аппендицита может носить стертый характер, и типичные симптомы заболевания могут проявляться только при распространенном процессе. Следует отметить, что часто клиническая картина острого аппендицита в первой половине беременности практически не отличается от таковой у небеременных женщин. Во второй половине беременности характер течения заболевания во многом зависит от тех изменений, которые произошли в отростке и от его расположения.
Боли в животе при аппендиците могут быть не такими выраженными, как у небеременных. В этой связи о наличии и степени выраженности заболевания следует судить и по таким признакам, как увеличение частоты пульса, подъем температуры тела, рвота , вздутие живота, одышка , затрудненное дыхание. Наличие болей в животе во время родов может быть замаскировано схватками, а после родов - болями, связанными с воспалительными заболеваниями матки и ее придатков.
От качества и своевременности диагностики острого аппендицита у беременных зависит дальнейший прогноз для матери и плода. Женщины чаще связывают наличие болей в животе с угрозой прерывания беременности и нередко занимаются безуспешным самолечением предполагаемого ими осложнения. Это приводит к позднему обращению к врачу, запоздалой госпитализации, усугублению и осложненному течению острого аппендицита и к поздней операции. Большая часть беременных с острым аппендицитом поступают в родильный дом с ложным диагнозом угрозы прерывания беременности. Правильный диагноз до госпитализации ставится не более чем в 1/3 наблюдений.
При типичной картине острого аппендицита в первой половине беременности сложностей в диагностике данного заболевания, как правило, не возникает. Исключения могут составлять случаи нетипичного расположения червеобразного отростка. Во второй половине беременности симптомы раздражения брюшины бывают плохо выражены или отсутствуют из-за растяжения передней брюшной стенки и отсутствия прямого контакта отростка с брюшиной, так как этому препятствует увеличенная беременная матка. Начиная со второй половины беременности после 20 недель увеличенная в размерах матка смещает кверху и кзади слепую кишку с червеобразным отростком. Ближе к концу беременности отросток может располагаться ближе к правой почке и желчному пузырю, что изменяет типичную локализацию болей. Вследствие этого боли могут определяться не внизу живота справа, а выше - в правом подреберье.
Важное диагностическое значение у беременных приобретает сопоставление количества лейкоцитов и частоты пульса. Так, при частоте пульса более 100 уд./мин в сочетании с увеличением лейкоцитов более 12-14 Х 109/л даже при нормальной температуре тела с высокой долей вероятности можно предполагать наличие деструктивного процесса. В родах напряжение мышц передней брюшной стенки выражено слабо из-за ее растяжения. Поэтому для диагностики важно обратить внимание на локальный характер болей в животе, появление признаков интоксикации, а также на результаты клинического анализа крови. Повышение температуры может свидетельствовать об уже начавшемся деструктивном процессе. Для диагностики заболевания может быть использована лапароскопия , которая позволяет правильно поставить диагноз у 93 % беременных с аппендицитом, что в свою очередь способствует снижению частоты осложнений и предотвращению неоправданных оперативных вмешательств у 84% больных. Ультразвуковое исследование является малоинформативным с точки зрения диагностики острого аппендицита у беременных.
В зависимости от локализации отростка возникающий воспалительный процесс приводит к поражению других смежных органов брюшной полости, что проявляется клинической картиной пиелонефрита , самопроизвольного аборта, преждевременных родов , преждевременной отслойки нормально расположенной плаценты, кишечной непроходимости и т.д. Важно также отличать острый аппендицит от других возможных осложнений беременности , которые могут иметь сходные симптомы и похожую клиническую картину. К таким осложнениям и заболеваниям относятся: ранний токсикоз , почечная колика, пиелонефрит, холецистит, панкреатит , внематочная беременность, пневмония и перекрут ножки кисты яичника.
Во второй половине беременности, когда отросток располагается высоко, аппендицит бывает трудно отличить от правостороннего пиелонефрита или холецистита. При этом следует обращать вниманием на начало заболеваний. Так, острый аппендицит всегда начинается с болей, затем повышается температура и появляется рвота . Пиелонефрит, наоборот чаще начинается с озноба, рвоты, лихорадки и только позднее появляются боли в поясничной области. Кроме того, в моче появляются в значительном количестве лейкоциты и эритроциты.
Дифференциальная диагностика с острым холециститом носит весьма затруднительный характер, и часто правильная постановка диагноза возможна только при лапароскопии. У родильниц положительный симптом Щеткина- Блюмберга может быть связан с воспалением матки и ее придатков.
В процессе дифференциальной диагностики оценивают ощущения при поколачивании в поясничной области - симптом Пастернацкого, который должен быть отрицательным при аппендиците. Также исследуют мочу, которая не должна содержать патологических элементов. До 12-13 недель беременности следует обязательно выполнить влагалищное исследование. Для дифференциальной диагностики с почечной коликой целесообразно выполнить хромоцистоскопию. При этом в случае почечной колики из мочеточника с нарушенной проходимостью введенный краситель не выделяется. Для исключения перекрута ножки кисты яичника выполняют ультразвуковое исследование. В особо сложных случаях для уточнения диагноза проводят лапароскопию.
Необходимо также помнить о том, что возможно сочетание острого аппендицита и с другими осложнениями и заболеваниями.
Лечение острого аппендицита
Острый аппендицит независимо от срока беременности подлежит только хирургическому оперативному лечению, так как на фоне ослабления защитных сил организма значительно возрастает вероятность деструктивного процесса со всеми его негативными последствиями. Беременную для аппендэктомии и послеоперационного ведения желательно перевести в хирургическое отделение.
В первой половине беременности техника операции не отличается от таковой вне беременности. Рану зашивают наглухо. Во второй половине беременности рассечение передней брюшной стенки производят выше, чем обычно. В случае затрудненного доступа к отростку из-за увеличенной матки пациентку следует повернуть на левый бок. Методом выбора является нижнесрединная лапаротомия. В первой половине беременности при неосложненном аппендиците возможно выполнение аппендэктомии с помощью лапароскопии.
В случае возникновения осложнений (перитонит, инфильтрат, абсцесс) выполняют дренирование брюшной полости с введением антибиотиков. Последующий объем лечения зависит от распространенности процесса.
Аппендикулярный инфильтрат лечат консервативно до его рассасывания или абсцедирования. В случае рассасывания инфильтрата аппендэктомию выполняют через 6 мес. При его абсцедировании также необходима операция. При разрыве гнойника операцию выполняют в экстренном порядке. В послеоперационном периоде следует избегать введения лекарств, способствующих повышению сократительной активности матки. В этой связи не применяют прозерин, гипертонический раствор хлорида натрия и гипертонические клизмы. Самопроизвольный выкидыш после хирургического лечения аппендицита происходит у 0,9-3,8% женщин. Для предотвращения этого осложнения у женщин после операции, выполненной в I триместре, назначают препараты магния, витамин Е. В более поздние сроки беременности развитие преждевременных родов вскоре после хирургического лечения аппендицита крайне нежелательно, так как сокращения матки и изменение ее размеров и конфигурации после родов нарушают процесс заживления и способствуют распространению перитонита. Для предотвращения преждевременного развития родовой деятельно после операции во II и III триместрах беременности назначают гинипрал или партусистен. Для профилактики послеоперационных воспалительных осложнений пациенткам назначают антибиотики. В рамках ведения и лечения беременной с аппендицитом придерживаются тактики максимального сохранения беременности независимо от формы аппендицита.
При разлитом гнойном перитоните вследствие флегмонозного или гангренозного аппендицита выполняют кесарево сечение. После этого удаляют червеобразный отросток, дренируют брюшную полость и проводят все мероприятия, направленные на лечение перитонита. При небольшом сроке беременности возможно лечение перитонита на фоне пролонгирования беременности. По желанию женщины производят и искусственный аборт. При этом его выполняют через 2-3 недели после операции при неосложненном течении послеоперационного периода. Если беременность доношенная или почти доношенная, то сначала выполняют кесарево сечение, а после зашивания разреза на матке производят аппендэктомию с последующим лечением перитонита.
При наличии катарального или флегмонозного аппендицита на фоне нормального течения родов их следует завершить как можно быстрее через естественные родовые пути, а затем выполнить аппендэктомию. В родах проводят полноценное обезболивание и профилактику гипоксии плода.
В случае нормального течения родов и возникновении клинической картины гангренозного или перфоративного аппендицита необходимо одномоментно произвести кесарево сечение и последующую аппендэктомию.
Если у пациентки имеет место хронический аппендицит , то наибольшая вероятность его обострения возникает в III триместре беременности. Удаление аппендикса производят в плановом порядке. При переходе хронического процесса в острый необходима экстренная операция.
Клинический материал включает результаты диагностики и лечения острого аппендицита у 26 женщин на третьем триместре беременности, которые поступили в хирургическое и родильное отделении Городской клинической больницы №8 г. Уфы за 2006-2015 годы. При неосложненном остром аппендиците и при сроках беременности до 34 недель целесообразно выполнить операцию через расширенный доступ по Волковичу-Дьяконову и пролонгировать беременность до наступления срочных родов. При осложненном остром аппендиците и при сроках беременности 35 и более недель оправданным является срединная лапаротомия с одновременным родоразрешением путем кесарево сечения и выполнение аппендэктомии. Своевременное проведение токолитической терапии позволяет сохранить беременность у большинства прооперированных женщин в послеоперационном периоде и предупредить преждевременные роды.

2. Хасанов А.Г., Журавлев И.А., Бадретдинова Ф.Ф., Нуриева А.Р., Мамедова О.К. Новый и старый взгляд на проблему острого аппендицита при беременности (Обзор литературы) Научное обозрение. Медицинские науки №1.,2016., с.40-49
3. Шаймарданов Р.Ш., Гумаров Р.Ф. Острый аппендицит у беременных Практическая медицина 2011. №06 (11) ,с. 43-47
4. Lachman E., Schienfeld A., Voss E. et al. Pregnancy and laparoscopic surgery. J Am Ass Gynecol Laparosc 1999;6:347.
Материал и методы исследования
Клинический материал включает результаты диагностики и лечения 159 беременных поступивших в хирургическое и родильное отделении ГКБ №8 г. Уфы за 2006-2015 годы. У 86 (54,1%) женщин на диагностическом этапе диагноз острый аппендицит исключен. Оперативное лечение выполнено 73(45,9%) беременным по поводу острого аппендицита. Среди них 13 (17,8%) женщин находились на первом, 34(46,6%) на втором и 26 (35,6%) женщин на третьем триместре беременности. В качестве основной группы взяты беременные с острым аппендицитом на третьем триместре гестации. Контрольную группу составили беременные с острым аппендицитом I и II триместра беременности. Средний возраст беременных пациенток, находящихся на третьем триместре, составил 24 ±6,7 лет и были сходны с возрастом контрольной группы.
Результаты и их обсуждение
У всех беременных, поступивших на третьем триместре, диагностика острого аппендицита была крайне затруднительна, о чем свидетельствуют сроки дооперационного наблюдения. Так, у 14(53,8%) беременных сроки дооперационного наблюдения составили свыше 12 часов; у 6(23,1%) до 12 часов; у 4(15,4%) до 6 часов. В среднем сроки дооперационного наблюдения составили 12,7±3,1 час. В контрольной группе среди беременных на II триместре эти показатели составили 10,9±2,3 часа и статистически были недостоверны (Р> 0,05). Сроки дооперационного наблюдения у женщин I триместра беременности составили 5,4±1,2 часа (Р
Читайте также:

