Ахалазия пищевода у детей реферат
Обновлено: 05.07.2024
Журнал имени Г.Н. Сперанского
издается с мая 1922 года
Каталог
2020 / Том 99 / № 4
Л.В. Ольхова, О.Г. Желудкова, Ю.В. Кушель, А.Г. Меликян, С.К. Горелышев, М.В. Рыжова, А.Г. Коршунов, С.В. Горбатых, В.Е. Попов, Л.П. Привалова, Н.Б. Юдина, Е.Л. Слобина, С.А. Румянцев
И.В. Маркова, С.Н. Бондаренко, О.В. Паина, Е.В. Бабенко, Т.Л. Гиндина, И.М. Бархатов, Е.В. Семенова, И.С. Моисеев, Л.С. Зубаровская, Б.В. Афанасьев
А.В. Козлов, Т.В. Юхта, П.С. Толкунова, А.Г. Геворгян, И.В. Казанцев, К.В. Лепик, А.В. Бейнарович, И.В. Маркова, А.В. Ботина, В.В. Байков, Е.В. Морозова, А.Л. Алянский, И.Ю. Николаев, Н.Б. Михайлова, Л.С. Зубаровская, Б.В. Афанасьев
А.А. Щербаков, М.А. Кучер, А.Н. Зайцева, О.В. Паина, О.Н. Зацепина, Е.С. Кульнева, И.С. Ярушкина, Р.В. Клементьева, О.В. Голощапов, И.С. Моисеев, Л.С. Зубаровская, Б.В. Афанасьев
С.В. Красильникова, Д.Ю. Овсянников, Т.И. Елисеева, Е.В. Туш, Е.В. Большова, Р.А. Ларин, П.А. Фролов, И.И. Балаболкин
Д.Ю. Овсянников, М.А. Карпенко, М.А. Жесткова, И.К. Ашерова, А.А. Байчикова, М. Даниэл- Абу, Ш.А. Гитинов, С.В. Зайцева, И.В. Коваленко, О.В. Кустова, А.Б. Малахов, И.М. Османов, Е.С. Павлова, Е.Е. Петряйкина, В.В. Попова, А.Ю. Ртищев, Э.Р. Самитова, Д.А. Скобеев, С.В. Старевская, А.Г. Талалаев, О.Г. Топилин, П.А. Фролов
Е.В. Стрига, Д.Ю. Комелягин, О.В. Зайцева, С.А. Дубин, Т.Н. Громова, А.В. Петухов, Ф.И. Владимиров, С.В. Яматина, О.Е. Благих
О.В. Шамшева, И.В. Полеско, Т.В. Косенкова, Е.В. Каримова, Л.А. Строзенко, В.Ф. Учайкин, В.В. Малиновская, Т.А. Семененко
Е.И. Бурцева, А.А. Маныкин, Е.А. Гущина, Н.В. Бреслав, Е.А. Мукашева, О.В. Пьянков, С.А. Боднев, М.Ю. Еропкин
М. Лопес, Ю.А. Козлов, Н.В. Косовцова, А.А. Распутин, К.А. Ковальков, П.Ж. Барадиева, Ч.Б. Очиров, В.Н. Черемнов, В.М. Капуллер
Ю.А. Козлов, А.А. Смирнов, А.А. Распутин, П.А. Барадиева, К.А. Ковальков, Ч.Б. Очиров, Д.М. Чубко, В.М. Капуллер
Т.П. Васильева, Р.А. Зинченко, И.А. Комаров, Е.Ю. Красильникова, О.Ю. Александрова, О.Е. Коновалов, С.И. Куцев
Е.Б. Мачнева, А.В. Мезенцева, В.В. Константинова, Л.В. Ольхова, А.Е. Буря, О.Л. Благонравова, Ю.А. Николаева, О.А. Филина, Е.А. Пристанскова, Е.В. Скоробогатова
Н.Г. Ускова, Т.В. Шаманская, Д.Г. Ахаладзе, Н.Н. Меркулов, Г.С. Рабаев, С.Р. Талыпов, Д.Ю. Качанов, Н.С. Грачев
А.В. Мезенцева, Л.В. Ольхова, Е.Б. Мачнева, В.В. Константинова, А.Е. Буря, Ю.А. Николаева, О.А. Филина, Е.А. Пристанскова, Б.Б. Пурбуева, О.С. Финк, М.М. Антошин, Е.В. Скоробогатова
А.А. Осипова, И.В. Маркова, Т.А. Быкова, В.Н. Овечкина, Е.В. Семенова, Л.С. Зубаровская, А.Д. Кулагин
С.М. Батаев, А.К. Федоров, Л.Р. Хабибуллина, Н.Т. Зурбаев, Р.О. Игнатьев, И.Н. Хворостов, А.П. Шадчнев, М.А. Ромашин, А.С. Батаев
Т.Т. Валиев, Н.В. Матинян, О.А. Петина, М.А. Шервашидзе, Е.В. Захарова, П.А. Керимов, Л.А. Мартынов, Е.Г. Громова, К.И. Киргизов, С.Р. Варфоломеева
Ю.А. Козлов, А.А. Распутин, П.А. Барадиева, В.С. Черемнов, Ч.Б. Очиров, М.Н. Мочалов, К.А. Ковальков, В.М. Капуллер
С.В. Минаев, А.Н. Григорова, И.Н. Герасименко, И.Н. Анисимов, С.И. Тимофеев, М.А. Аксельров, Н.О. Самурганов
Искать статью, автора
СТАТЬИ ПО НАЗВАНИЯМ
Архив журнала
Обновление разделов сайта


Вышел свежий номер журнала, 2021/том 100/№6

Материалы сайта предназначены для лиц 18 лет и старше.
Адрес для корреспонденции: 115054, Москва, М-54, а/я 32.
Индексы для индивидуальных подписчиков: 71458, 71695 (год)
Индексы для предприятий и организаций: 71459, 71696 (год)
Международный индекс:
ISSN 0031-403X (Print)
ISSN 1990-2182 (Online)
Импакт-фактор журнала можно уточнить на сайте: www . elibrary . ru
Врожденные дивертикулы пищевода располагаются при переходе глотки в пищевод, в грудной части (в местах сужений пищевода), отходят от пищевода в виде выпячиваний или мешков с отверстием разной ширины. Эта редкая аномалия устанавливается при операции или на секции, в отдельных случаях в результате рентгенологического исследования (Nelson).
Диагноз дивертикула уточняется рентгенологическим исследованием. Приходится дифференцировать с врожденным и приобретенным сужением пищевода, с воспалительными процессами вблизи пищевода.
Врожденное расширение пищевода (megaoesophagus), или ахалазия пищевода, встречается редко. Возникает в результате недоразвития ганглиозных клеток в дистальной части стенки пищевода.
Симптомы в противоположность врожденному сужению пищевода появляются относительно поздно, поскольку жидкая и полужидкая пища при кормлении грудного ребенка хорошо проходит в желудок. При переходе на более густую и плотную пищу появляются нарушения проглатывания, срыгивание пищи вместе со слюной и слизью, без кислоты. Дети жалуются на давление под ложечкой, наблюдается частая отрыжка.
При рентгенологическом исследовании со взвесью бария видны характерное веретенообразное расширение пищевода в средней части с постепенным воронкообразным сужением книзу и суженная сократившаяся дистальная (нижняя) часть пищевода.
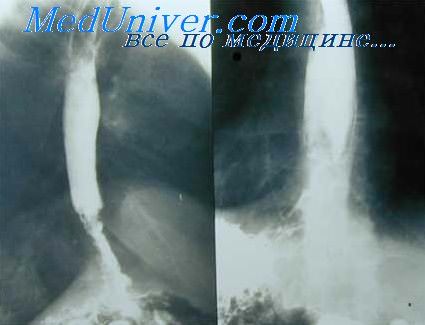
При эзофагоскопии обнаруживается расширенный мешок в средней части пищевода с остатками пищи. Желудочный зонд проходит без труда в желудок, что важно при дифференцировании от сужения.
Врожденное расширение пищевода некоторые авторы считают идентичным с ахалазией пищевода.
Симптомы ахалазии пищевода проявляются в нарушении проглатывания пищи (дисфагии). Отмечается регургитация (срыгивание) и рвота, обычно без тошноты. Рвотные массы содержат остатки предыдущего кормления, не кислые. Во время частой рвоты может наступить аспирация пищи в дыхательные пути с развитием аспирационной пневмонии.
Рентгенологически отмечается картина, весьма близкая к изменениям, характерным для врожденного расширения пищевода. У кардии, на месте, перехода пищевода в желудок, выявляются задержка прохождения пищи, а выше — расширение пищевода, обычно значительное.
Несмотря на выраженную дисфагию и на задержку проходимости пищи через кардию, резиновый зонд свободно проходит в желудок.
Халазией пищевода называют изредка встречающееся у новорожденных расслабление (релаксацию) кардии. В результате пища из желудка легко поступает обратно в пищевод (рефлюкс), особенно при вдохе, если ребенок находится в положении лежа. С первых дней после рождения у ребенка отмечается рвота, как только его укладывают в горизонтальное положение после кормления. В результате ребенок остается голодным и поэтому охотно сосет вновь.
Диагноз уточняют с помощью рентгенологического контрастного исследования. На рентгенограмме видно ослабление перистальтики пищевода. Он умеренно расширен, его стенки тонкие и вялые. Контрастное вещество (взвесь бария) при дыхании перемещается вверх и вниз в зависимости от вдоха и выдоха, как в сторону рта, так и в сторону желудка. Отмечаются свободный рефлюкс (обратный отток) и регургитация (срыгивание) из желудка в пищевод, которые прекращаются в вертикальном положении ребенка (Ravitch).
Дифференцировать халазию пищевода приходится с грыжей пищеводного отверстия.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Общая характеристика ахалазии (кардии и пищевода) – нейрогенного заболевания нижнего пищеводного сфинктера. Описание этиологии, патогенеза, клинических симптомов, источников и сопутствующих симптомов заболевания. Основные методы диагностики и лечения.
| Рубрика | Медицина |
| Вид | реферат |
| Язык | русский |
| Дата добавления | 15.05.2017 |
| Размер файла | 13,9 K |
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Общая характеристика заболевания
Ахалазия (ахалазия кардии, ахалазия пищевода) - нейрогенное заболевание нижнего пищеводного сфинктера, при котором он полностью или частично теряет способность к расслаблению в процессе глотания пищи.
Впервые о заболевании написал Томас Виллис в 1672 году. На долю ахалазии кардии приходится от 3, 1 до 20% поражений пищевода. Около 1 случая заболевания регистрируется на 100 тысяч населения. Чаще встречается у людей в возрасте от 41 до 50 лет (в 22,4%). Меньше всего заболевших имеют возраст от 14 до 20 лет. Чуть больше случаев обнаруживается у женщин. ахалазия кардия пищевод нейрогенный
При диагнозе ахалазия нижний пищеводный (кардиальный) сфинктер (мышечное кольцо) не выполняет функцию пропускания пищи из пищевода в желудок. В процессе глотания он не расслабляется, еда задерживается в пищеводе, в результате чего пищевод расширяется, со временем настолько, что теряет свою пропульсивную активность и, соответственно, способность проталкивать еду в желудок.
Таким образом, при ахалазии моторика пищевода нарушена, снижен его тонус, а кардиальный сфинктер полностью или частично потерял способность к рефлекторному раскрытию.
Считается, что причина заболевания состоит в рассогласованности между нервными регуляторными механизмами, отвечающими за перистальтику пищевода и работу его нижнего сфинктера.
Причины развития ахалазии
Точная причина, способствующая возникновению ахалазии пищевода, неизвестна. К наиболее частым причинам относятся инфекционные заболевания, наружное сдавление пищевода, воспалительные процессы, злокачественные образования, инфильтративные поражения и т.д.
Установлено, что простейший микроорганизм (Trypanosoma cruzi) вызывает повреждение интрамуральных ганглиев пищевода и спустя несколько лет, а иногда и десятилетий, после перенесенной инфекции у пациента развивается ахалазия пищевода, известная еще как болезнь Чагаса (Chagas). В настоящее время к факторам, способствующим возникновению ахалазии пищевода, относят генетическую предрасположенность, например, нарушения эмбриогенеза органа (врожденные), а также воздействие постнатальных факторов, таких как рубцовые изменения его дистальных отделов в результате повреждений или под влиянием сопутствующих заболеваний органов средостения и грудной клетки, нарушения нервно-психической сферы, быстрого приема пищи и некоторых других состояний, сопровождающихся нарушением моторики пищевода.
У детей ахалазия пищевода чаще всего диагностируется после пятилетнего возраста. На появление первых симптомов, как правило, никто особого внимания не обращает, поэтому диагностируют болезнь с опозданием. Самыми распространенными симптомами ахалазии пищевода у детей являются дисфагия и рвота сразу после приема пищи.
Ахалазия пищевода у детей часто носит врожденный характер и кроется в генетической склонности, иногда она сопутствует таким заболеваниям как болезнь Гиршпрунга, синдром Дауна, синдром Альпорта и другим.
Радует то, что ахалазия довольно редкое заболевание, оно встречается всего у 3% людей с разнообразными болезнями пищевода. При своевременной диагностике и правильном лечении клинические и субъективные симптомы ахалазии полностью исчезают.
Так, на первой (начальной) стадии, когда отсутствует расширение пищевода, а сужение самого сфинктера носит редкий эпизодический характер, все что ощущает человек - периодические затруднения при глотании.
Более выраженные симптомы ахалазии присутствуют на второй (стабильной) стадии, когда пищевод незначительно, но расширен, а сфинктер находится в состоянии постоянного спазма (то есть, стабильно не раскрывается).
Третья стадия ахалазии пищевода - это стадия рубцовых изменений ткани сфинктера. Рубцовая ткань не имеет эластических свойств, она заменяет естественную ткань сфинктера, в результате чего он становится неэластичным и неспособным к раскрыванию. Пищевод при этом уже значительно расширен, удлинен и/или искривлен.
Когда в условиях резко выраженного сужения сфинктера и значительного расширения пищевода возникает воспаление пищевода, некротические язвы на нем и другие осложнения - диагностируют четвертую стадию ахалазии.
Симптомы ахалазии пищевода у детей и взрослых
Для ахалазии пищевода характерна триада классических признаков: затрудненное глотание (дисфагия), обратное движение пищи с забросом в рот (регургитация) и болевой синдром.
1. Затруднение глотания возникает у человека внезапно (обычно на фоне сильных переживаний, стрессов) или же развивается постепенно. Оно сначала носит эпизодический характер и может наблюдаться в ответ на употребление определенной пищи или быть следствием излишнего эмоционального волнения. Затруднения при глотании заставляют больных искать способы облегчения своего состояния. Некоторые из них задерживают дыхание, другие - предпочитают выпивать стакан воды. Такое поведение можно считать характерным симптомом ахалазии.
2. Обратное движение непереваренной пищи - второй по частоте возникновения симптом ахалазии. Оно происходит в результате переполнения пищевода пищей из-за невозможности ее прохождения в желудок. Регургитация носит разнообразный характер: она может возникать во время еды или после нее, она происходит в виде срыгивания (1-2 стадия) или в виде обильной рвоты (3-4 стадия). Иногда бывает ночная регургитация, при которой обратное движение пищи происходит во сне, что приводит к ее затеканию в дыхательные пути и вызывает приступы кашля. Вероятность регургитации усиливается при наклонах туловища вперед.
3. Болевой синдром - третий классический симптом ахалазии пищевода. Как правило, это загрудинная боль, отдающая в область между лопатками, шею и даже челюсть. Иногда периодические приступы боли носят очень сильный характер и связаны с внеглотательными сокращениями пищевода. Такой приступ заканчивается регургитацией или прохождением еды в желудок. Для облегчения состояния можно принять препарат спазмолитик. На последних стадиях ахалазии болевой синдром тесно связанный с воспалением пищевода и другими осложнениями.
Больные ахалазией теряют в весе, их трудоспособность снижена, они часто болеют бронхитами и пневмониями, им доставляет неудобство неприятный запах изо рта.
Особенности заболевания у детей
У детей чаще недуг развивается после пяти лет. В редких случаях врачи говорят о врожденных болезнях. В период младенчества отмечается рвота грудным непереваренным молоком. Срыгивания появляются, когда малыш спит, возникает ночной кашель. Детей более старшего возраста беспокоят боли, особенно в грудной области.
У таких детей чаще происходит заражение бронхитами и пневмониями. При изучении анамнеза врачи часто выявляют, что такие малыши более медленно едят, пережёвывают пищу. Хронические нарушения могут привести к отставанию в развитии и анемиям.
Следует обратиться за консультацией к гастроэнтерологу.
Подобные документы
Сущность, этиология, патогенез, патоморфология, симптомы, дифференциальная диагностика и способы лечения ахалазии кардии. Признаки, современные методики лечения (в том числе и диетотерапия) и место в структуре онкологической заболеваемости рака пищевода.
реферат [570,2 K], добавлен 09.09.2010
Причины возникновения и симптомы гастроэзофагеальной рефлюксной болезни, грыжи пищеводного отверстия диафрагмы, ахалазии кардии, варикозного расширения вен пищевода. Виды дивертикулов пищевода по происхождению, локализации, строению, механизму развития.
презентация [4,1 M], добавлен 09.10.2014
Сущность и патогенез ахалазии кардии, ее клинические проявления. Физикальное обследование пациента. Признаки заболевания при рентгенологическом и эндоскопическом исследовании пищевода. Анамнез и стадии болезни, ее медикаментозное и оперативное лечение.
презентация [122,7 K], добавлен 12.03.2013
Анатомия и физиология пищевода. Классификация заболеваний пищевода, пороки развития. Повреждения, химические ожоги и инородные тела пищевода. Клиника и диагностика ахалазия кардии. Эзофагоспазм и кардиоспазм: симптоматика и лечение. Дивертикулы пищевода.
лекция [34,2 K], добавлен 03.03.2009
Характеристика хронических заболеваний пищевода: ахалазии кардии, дивертикулы, рубцового сужения пищевода. Симптомы и течения заболеваний, дифференциальная диагностика и лечение. Эндоскопия пищевода и желудка, рентгенологическое контрастное исследование.
презентация [1,7 M], добавлен 06.04.2014
Описание основных заболеваний пищевода у детей. Атрезия пищевода - тяжелый порок развития, при котором верхний отрезок пищевода заканчивается слепо. Трахео-пищеводный свищ, рефлюкс-эзофагит, диафрагмальные грыжи, ахалазия: симптомы, клиника, лечение.
реферат [46,4 K], добавлен 01.10.2011
Рентгенологическое исследование, эндоскопия, томография, эндоскопическая сонография и эзофагоманометрия - основные методы инструментального исследования пищевода. Ахалазия кардии, или кардиоспазм — нервно-мышечное заболевание гладкой мускулатуры пищевода.
Cardiac achalasia: modern concepts on etiology, pathogenesis, clinical presentation and diagnostics
Yu. V. Yevsyutina, O. A. Storonova, A. S. Trukhmanov, V. T. Ivashkin
Ахалазия кардии представляет собой идиопатическое заболевание, причиной развития которого является воспаление и дегенерация межмышечных сплетений, приводящие к потере постганглионарных тормозящих нейронов, необходимых для расслабления нижнего пищеводного сфинктера (НПС) и перистальтических сокращений пищевода [33].
Очень часто кардиоспазм считают синонимом ахалазии кардии наряду с мегаэзофагусом и идиопатическим расширением пищевода, однако это утверждение является ошибочным. Кардиоспазм представляет собой заболевание, характеризующееся стойким спазмом кардии, возникающим в результате дегенеративно-дистрофических изменений преганглионарных нейронов дорсальных ядер блуждающих нервов [10]. В пользу различия этих заболеваний говорит и тот факт, что баллонная пневмокардиадилатация как метод лечения эффективен только при ахалазии кардии.
Перистальтика пищевода и расслабление НПС контролируются энтеральной нервной системой (ЭНС), представляющей собой сложную сеть нервов и сплетений, работу которых координируют ЦНС и ядра блуждающего нерва, расположенные в дне IV желудочка. Нейроны, входящие в состав ЭНС, контролируют двигательную активность желудочно-кишечного тракта (ЖКТ) и располагаются в ауэрбаховом межмышечном нервном сплетении. Существуют два основных типа нейронов:1) тормозящие, нейротрансмиттерами которых являются оксид азота (NO) и вазоактивный интестиналъный пептид (ВИП), и 2) возбуждающие, медиатором которых является ацетилхолин (АХ) [18].
Ахалазия кардии считается достаточно редким заболеванием, ее распространенность составляет 10 случаев на 100 000 населения [23]. Идиопатическая ахалазия встречается на всех континентах, причем мужчины и женщины подвержены этому заболеванию одинаково [38]. У взрослых ахалазию кардии чаще всего диагностируют в возрастной группе от 25 до 60 лет. На настоящий момент рассматриваются три основные этиологические гипотезы: генетическая, инфекционная и аутоиммунная.
Генетическая гипотеза
У детей самой частой причиной ахалазии кардии является мутация гена ALADIN 12q13, что приводит к развитию аутосомнорецессивного заболевания, так называемого синдрома Allgrove, или синдрома ААА, характеризующегося развитием ахалазии, алакримии и болезни Аддисона [41].
Риск развития ахалазии повышен и у детей с трисомией 21 (болезнью Дауна). Примерно 75% таких пациентов имеют заболевания ЖКТ и у 2% развивается ахалазия [28]. Риск ахалазии у детей с синдромом Дауна выше в 200 раз, чем в обшей популяции [50].
Еще одна теория, указывающая на роль генетических факторов в развитии ахалазии, связана с полиморфизмом гена IL23R, локализованного в хромосоме Ip31 Она находит свое подтверждение в исследовании, проведенном в Испании, в ходе которого изучался полиморфизм гена IL23R Arg381 Gln у 262 пациентов с ахалазией и 802 здоровых людей. Установлено, что у мужчин младше 40 лет с ахалазией достоверно чаще встречается полиморфизм данного гена, что позволяет сделать вывод о важной роли IL23R как предрасполагающего фактора в развитии идиопатической ахалазии кардии [13].
Найдена также ассоциация между ахалазией кардии и специфическим HLA-генотипом. Исследование, проведенное в 2002 г., изучавшее уровень циркулирующих аутоантител с HLA DQA1- и DQB1-аллелями у пациентов с ахалазией и здоровых лиц, показало, что у всех женщин и 66,7% мужчин с идиопатической ахалазией и DQA1 * 0103 и DQB1 * 0603-аллелями выявлены аутоантитела к межмышечным сплетениям [35].
Заслуживает внимания теория о полиморфизме NO-синтазы (NOS), которая представляет собой фермент, катализирующий образование NO из аргинина, кислорода и NADPH. Существуют три типа NOS: нейрональная (nNOS), индуцибельная (iNOS) и эндотелиальная (eNOS). Ответственные за них гены локализуются в хромосомах:12q24.2, 17q11.2 q12 и 7q36. В ряде работ показан полиморфизм всех трех генов у пациентов с ахалазией. При этом чаще всего выявлялся полиморфизм iNOS22*A/Ab и eNOS*4a4a [27, 47].
Кроме оксида азота, вторым нейротрансмиттером тормозящих нейронов является вазоактивный интестинальный пептид. Одним из его рецепторов является рецептор 1, который принадлежит к семейству секретиновых и экспрессируется различными иммунными клетками, такими как Т-лимфоциты, макрофаги и дендритные клетки [32]. Полиморфизм этого гена (VIPR1) также может играть роль в развитии идиопатической аха-лазии. VIPR1-ген локализуется в хромосоме 3p22, и в ходе некоторых исследований были показаны пять его простых нуклеотидных полиморфизма, таких как (rs421558) Intron-1, (rs437876) Intron-4, (rs417387) Intron-6, rs896 и rs9677 (3’UTR) [31, 32].
Ген, ответственный за синтез протеинтирозинфосфатазы нерецепторного типа 22 (PTPN22), локализуется в хромосоме 1p13.м3-p13 и ассоциирован с развитием аутоиммунных заболеваний [13]. Одной из кодируемой им фосфатаз является специфическая лимфоидная фосфатаза (Lyp), которая представляет собой внутриклеточную тирозиновую фосфатазу, являющуюся важнейшим регулятором Т-клеточной активации [22]. Полиморфизм гена PTPN22 С1858T, когда происходит замена кодона 620 Arg (R) на Trp (W), вследствие чего вместо Lyp-R620 образуется Lyp-W620 и повышается активность Т-лимфоцитов, является фактором риска развития аутоиммунных заболеваний [42, 44]. Исследование, проведенное в Испании, показало, что вышеописанный полиморфизм повышает риск ахалазии в испанской популяции [36].
Инфекционная гипотеза
В течение многих лет болезнь Чагаса рассматривают как один из этиологических факторов в развитии ахалазии кардии. Это заболевание, называемое также американским трипаносомозом, вызывается микроорганизмом Trypanosoma cruzi и встречается в странах Латинской Америки. Заболевание протекает в две фазы. Первая является острой и связана с циркуляцией паразитов в крови. Вторая фаза проявляется в проникновении трипаносом в сердце и мышечный слой пищевода, где и происходит их кумуляция. Процесс сопровождается в основном поражением межмышечных сплетений пищевода, что приводит к последующим дегенеративным изменениям в них и нарушению двигательной функции пищевода. Именно в эту фазу происходит нарушение расслабления НПС и развивается атония пищевода, которые проявляются дисфагией, пищеводной рвотой и болью по ходу пищевода при проглатывании пищи [11].
В качестве возможного этиологического фактора идиопатической ахалазии высказывается также предположение о вирусной природе заболевания. Так, существует некая корреляция между ахалазией кардии и предшествующими инфекционными заболеваниями, в частности корью и опоясывающим лишаем, возбудителем которого является Herpes zoster [30].
Аутоиммунная теория
Аутоиммунная теория в патогенезе ахалазии заслуживает отдельного внимания. Интересен тот факт, что одинаковые аутоантитела могут встречаться как при паранеопластических, так и идиопатических нарушениях моторики ЖКТ [24]. Примерами могут служить частое обнаружение антинейрональных нуклеарных антител (ANNA-1) при мелкоклеточном раке легких и антител к клеткам Пуркинье (PCA-1) при карциноме яичников и молочных желез, при сопутствующих им нарушениях двигательной функции пищевода [25, 29].
Как установлено в ряде работ, в популяции пациентов с ахалазией кардии возрастает риск развития аутоиммунных заболеваний. Так, проведенное в Канаде исследование, включавшее 193 пациента с диагнозом идиопатичекой ахалазии, показало повышенный риск развития некоторых аутоиммунных заболеваний у этих пациентов в сравнении с контрольной группой: сахарного диабета 1-го типа в 5,4 раза, гипотиреоза в 8,5 раза, синдрома Шегрена в 37 раз, системной красной волчанки в 43 раза и увеита в 259 раз, что в общем дает повышение риска аутоиммунных заболеваний у пациентов с ахалазией в 3,6 раза [12].
В некоторых исследованиях доказано сочетание ахалазии кардии и тиреоидной патологии. Так, в исследовании, проведенном в Иране в 2007 г., среди 30 пациентов с ахалазией у 23,2% выявлена патология щитовидной железы, из них у 13,3% — гипотиреоз, у 6,6% — гипертиреоз и у 3,3% — эутиреоидный зоб [15].
В одном из последних исследований, выполненном в клинике Мэйо в США, изучался профиль циркулирующих аутоантител у больных с первичной ахалазией (n=70) и здоровых людей (n=161) [34]. Пациенты с ахалазией подвергались тщательному сбору анамнеза: уточнялись данные о наличии сахарного диабета 1-го типа, тиреоидной патологии, пернициозной анемии, витилиго, ревматоидного артрита, системной красной волчанки, табакокурении, влиянии профессиональных вредностей, а также отягощенном семейном анамнезе по ахалазии, онкологическим и аутоиммунным заболеваниям. У всех пациентов исследовалась сыворотка крови на спектр нейрональных аутоантител: антитела к никотиновым рецепторам АХ — ганглионарному и мышечному типу (AChR), антитела к калиевым и кальциевым каналам — P/Q-тип и N-тип, к декарбоксилазе глутаминовой кислоты (GAD65), антитела к скелетным мышцам, антинейрональные нуклеарные антитела (ANNA-1), известные также под названием anti-Hu, и другие органоспецифичные антитела: маркёры сахарного диабета 1-го типа — антитела к инсулину, к клеткам островков Лангерганса, антитела к париетальным клеткам желудка и тиреопероксидазе.
Согласно результатам, представленным в табл. 1, ни у пациентов с ахалазией, ни в контрольной группе не было обнаружено антинуклеарных нейрональных антител и антител к ганглионарным рецепторам АХ, которые могут иметь место при паранеопластической ахалазии. Однако 25,7% больных с первичной ахалазией имели одно или более нейрональных антител к скелетной мускулатуре, тогда как в контрольной группе они были выявлены лишь у 4,4%. Среди пациентов с ахалазией у 21,4% найдены антитела к декарбоксилазе глутаминовой кислоты (в контрольной группе у 2,5%), хотя только один пациент страдал сахарным диабетом 1-го типа. Данное исследование, как и вышеупомянутые, показало также, что у больных с первичной ахалазией достоверно выше уровень органоспецифических антител: к тиреопероксидазе (выявлены в 20% в группе ахалазии по сравнению с 12,4% в контрольной группе) и антител к париетальным клеткам желудка — 5,7% против 1,9%.
Читайте также:

