Рак пищевода и желудка кратко
Обновлено: 05.07.2024
На вопросы о профилактике, диагностике и лечении рака желудка и пищевода отвечает руководитель онкологического центра комбинированных методов лечения клиники высоких медицинских технологий им. Н. И. Пирогова СПбГУ Андрей Павленко.
Рак желудка и рак пищевода — заболевания, идущие в связке?
Нет, это не так. Рак желудка и рак пищевода — заболевания, которые входят в разные группы риска и провоцируются разными факторами.
Что может спровоцировать рак желудка и рак пищевода?
Рак пищевода могут спровоцировать: многолетнее курение, любовь к горячим напиткам, частое (несколько раз в неделю) употребление крепких спиртных напитков. Почему? Они травмируют слизистую оболочку пищевода, провоцируют предраковые состояния. От курения никотин и смолы растворяются в слюне, крепкий алкоголь раздражает и вызывает воспалительные процессы.
Не так давно типичным эндемическим районом была Средняя Азия с ее любовью к горячему чаю. Его пили не остужая, и это приводило к заболеваниям среднегрудного отдела пищевода. Так что стоит пить и есть горячее, предварительно остудив во рту, либо охладив заранее до приемлемой температуры.
Рак желудка может быть вызван возбудителем helicobacter pylori. Он может довести слизистые оболочки до воспаления, которые потом трансформируются в метаплазии (изменения эпителия). Также в группу риска входят люди, употребляющие необработанные мясо и рыбу. Стоит помнить, что жареное и жирное скорее увеличит вероятность колоректального рака, нежели рака желудка.

Правда ли, что рак желудка и рак пищевода — болезни пожилых людей?
По большей части — да. Если говорить о пищеводе, 99% больных — люди старше пятидесяти, многолетние курильщики, употребляющие много крепкого алкоголя. Если каждый день употреблять крепкий алкоголь, слизистая оболочка не будет успевать восстанавливаться. А со временем репаративные процессы замедляются. Но если ваши близкие не пьют, но при этом много и давно курят, то это тоже повод провериться.
Порядка 15-20% заболевших раком желудка — пациенты до 50 лет. Есть совсем ранние формы — у тридцатилетних. Достаточно часто молодой возраст сочетается с агрессивными формами рака. Как правило, выживаемость у таких больных достаточно низкая. Это преимущественно недифференцированные формы рака — перстневидноклеточные, диффузные и так далее.
На какой стадии чаще всего обнаруживают эти виды рака?
Если опухоль агрессивна, то на любой стадии может произойти ее генерализация. В таких случаях прогноз практически всегда неблагоприятен. Если говорить о нашей диагностике, она, как правило, запаздывает.
Большинство больных приходит к нам на третьей стадии заболевания (когда лимфоузлы уже поражены опухолевыми клетками). Это касается как рака пищевода, так и рака желудка. Это происходит потому, что в России нет государственных программ скрининга, которые позволяли бы выявлять ранние формы рака среди большого количества обследуемых. У нас же, пока не начнутся боли, никто не идет к врачам.
Если у человека возникают симптомы: боль, стеноз выходного отдела желудка, дисфагия, кровотечение из опухоли, это означает, что болезнь уже запущена и опухоль большая. Рак пищевода проявляет себя тогда, когда опухоль перекрывает просвет и человек не в состоянии проглатывать пищу. С вероятностью 95% можно говорить о том, что болезнь запущена и третья стадия как минимум. Однако бывает и вторая стадия — когда опухоль большая, но поражения лимфоузлов нет, но это происходит довольно редко. 60% больных приходят к нам уже на третьей стадии. Ранние формы рака можно выявить в тот момент, когда человека ничего не беспокоит.
Когда нужно делать ФГДС?
При любых проявлениях желудочного дискомфорта или боли. Это относится абсолютно к любому возрасту, ждать сорока лет не нужно.
Как сделать ФГДС?
Вы приходите с определенной жалобой к терапевту и пожеланием выполнить ФГДС. Грамотный доктор не будет настаивать на том, чтобы была проведена просто тест-терапия, без визуального и морфологического подтверждения.
Как понять, что дискомфорт — желудочный?
Желудочный дискомфорт четко связан с приемом пищи. Это тяжесть в желудке, тощаковые боли. Если на ФГДС ничего не находится, значит проблема не с желудком, и следует сделать УЗИ.
Что делать, если мне отказывают или не сообщают о проведении биопсии?
Настаивать. Нужно понимать, что людей, которые делают эндоскопию профессионально, меньше, чем необходимо. Понять это, пока вы не придете в клинику, невозможно.
Биопсия при ФГДС — это больно?
Нет, слизистая оболочка желудка не имеет болевых рецепторов.
Если у меня гастрит, я вхожу в группу риска?

Нужны ли особые условия для ФГДС?
Правильная ФГДС делается за 20 минут в несколько этапов, обязательными являются хромогастроскопия, биопсия, инверсия и осмотр в специальном спектре (например NBI). Необходимо использование красителя метиленового синего для окрашивания стенок. Именно с этим красителем можно выявить ранние формы заболевания. Через инструментальный канал эндоскопа при каждой ФГДС обязательно вводят краситель (хромогастроскопия). Также при проведении процедуры эндоскопист должен сделать инверсию — развернуть эндоскоп в сторону кардии. Также есть различные варианты другого спектра, когда рассматриваются слизистые, строение сосудистого рисунка.
Можно ли сделать анестезию при ФГДС?
Да, сейчас часто делают ФГДС в дневных стационарах поликлиник с использованием наркоза — седации. Человек спит, но аппарата искусственной вентиляции легких не требуется.
Стадирование заболевания и выживаемость
Прежде чем дать человеку прогноз, нам необходимо его правильно отстадировать. Во-первых, мы определяем степень прорастания опухоли в стенку органа, во-вторых, выясняем, есть ли поражение лимфоузлов, в-третьих — наличие отдаленных метастазов.
Первая стадия при раке желудка: 85% вероятности прожить 5 лет и более. Надо понимать, что 15% заболевших начнут прогрессировать и с первой стадией. 100% выживаемости нельзя достичь, несмотря на раннюю стадию. Вторая стадия — показатель пятилетней выживаемости от 55 до 60%. Третья стадия — 35-40%. То есть, почти 70% больных погибают при третьей стадии, не перешагнув пятилетний рубеж. Большинство из этих 70% на третьей стадии умирают в первые два года болезни.
Рак пищевода протекает, как правило, агрессивнее рака желудка. Самый распространенный вид рака для пищевода — плоскоклеточный. Он и наиболее агрессивный.Так, 80% с первой стадией переживут пятилетний рубеж. Из тех, кому диагностировали заболевание на второй стадии, при существующих видах лечения выживает только половина. Менее 20% при третьей стадии рака пищевода смогут пережить пятилетний рубеж. Самое важное, что пока опухоль не перекроет просвет, каких-либо симптомов и затруднений не будет.
Могу ли я исключить себя из группы риска заболеть раком желудка и раком пищевода?
В целом, да. Основная профилактика очень проста: нужно не курить, не употреблять спиртное, особенно крепкие напитки, а также избегать очень горячих жидкостей. Однако даже если убрать все факторы, никто не даст гарантии, что этих двух заболеваний удастся избежать.
Я боюсь заболеть раком желудка/пищевода. Иногда у меня есть неприятные ощущения. Что мне делать?
Вариант первый (опухоль не найдена). Цепочка терапевт — эндоскопист (ФГДС) — гастроэнтеролог — лечение. Прийти к терапевту, описать свои опасения и жалобы, взять направление на ФГДС. На приеме у эндоскописта получаете рекомендацию вернуться за результатами гистологического исследования (от 10 дней до трех недель). Результаты необходимо показать гастроэнтерологу. Гастроэнтеролог проводит лечение в случае, если оно требуется.
Вариант второй (опухоль есть). Цепочка терапевт — эндоскопист (по направлению) — гистологическое исследование (две недели в среднем) — онкологическая поликлиника (стадирование рака) — КТ, УЗИ, колоноскопия (по направлению, около трех недель) — онкодиспансер (запись на две недели вперед).
От похода к терапевту до получения всех результатов, проводимых по ОМС, проходит в среднем около двух месяцев. Нужно понимать, что эти два месяца на течение опухоли не повлияют.
По новому приказу Минздрава мы не можем проводить этап диагностики дольше 30 дней. Это абсолютно утопическая цифра. Во-первых, большой поток людей. Во-вторых, нехватка грамотных специалистов — тех же морфологов, чтобы был поставлен диагноз. Так что ожидание результатов гистологического исследования длиной в две-три недели — это, увы, реальный срок.
Проблем много. Иногда люди приходят после всех тестов в онкодиспансер, его результаты пересматривают, но процентах в тридцати исследования на дисках оказываются неинформативными. Может быть недостаточно контраста, или его вообще нет. Почему это происходит — объяснить сложно. Нюансов много, и срыв может произойти на любом этапе. Иногда он бывает и счастливым — при повторном исследовании оказывается, что рака нет, но это бывает редко.
Основным методом лечения для рака желудка является хирургический. Это удаление больного органа, лимфодиссекция — удаление лимфоколлекторов вокруг желудка (области, которая потенциально обладает метастазами). Удаление лимфоузлов — диагностическая процедура, позволяющая дополнительно уточнить стадию заболевания. Для этого необходимо изучить не менее 22 лимфоузлов. Отсутствие метастазов в лимфоузлах — благоприятная ситуация, означает вторую стадию и увеличенные шансы для больного.
Есть ли варианты операции через небольшие разрезы?
Да, есть. Малоинвазивные вмешательства возможны при ранних формах рака. Когда опухоль находится в пределах слизистой оболочки желудка, можно даже оставить орган полностью, оперировав его эндоскопически (эндоскопическая диссекция в подслизистом слое). Удаляется пораженный участок слизистой при отступлением от края опухоли. Если операция проходит успешно и по данным морфологического исследования, опухоль действительно не проросла сквозь слизистую, то больному больше не требуется дополнительного лечения. Однако не каждый онкоцентр обладает возможностями таких высокотехнологичных операций. Они делаются за счет федеральной квоты по показаниям.

Когда делают химиотерапию?
Химиотерапия, как правило, используется на четвертой стадии либо на третьей стадии — для борьбы с отдаленными метастазами или уменьшения вероятности прогрессирования опухоли.
Куда проникают метастазы при раке желудка?
Метастазирование обычно происходит в печень, брюшину, параортальные лимфоузлы. При отдаленных метастазах оперировать желудок не следует. Прогноз для больного это не улучшит, а качество жизни ухудшит катастрофически.
Всегда ли удаляют желудок полностью?
Если опухоль расположена на границе желудка с двенадцатиперстной кишкой, если есть возможность отступить от края опухоли необходимое расстояние, то можно сохранить желудок частично. Однако объем лимфоаденэктомии остается прежним.
В каких случаях делается химиотерапия перед операцией?
Если есть массивное поражение лимфоузлов или опухоль вышла за стенки желудка, идти на операцию сразу нельзя. Больному должны предложить вариант дооперационной (неоадъювантной) химиотерапии. При этом нужно понимать, что иногда даже ранние формы рака могут быть диссеминированными — распространенными по брюшине. Чтобы это понять при осмотре брюшной полости, делается смыв с брюшины, оправляется цитологу на исследование. Если находятся свободные опухолевые клетки, то человек попадает в ту же группу, что и пациенты с отдаленными метастазами. Эта группа пациентов вместе с обладателями продвинутых форм рака желудка рассматриваются как кандидаты для неоадъювантной формы химиотерапии.
Мне удалят желудок. Как я буду жить?
Во время операции кишку сшивают с пищеводом. Человек продолжает есть естественным путем, однако диета назначается пожизненная с заместительной ферментной терапией. Нужно чаще есть, однако качество жизни будет нормальным.
Есть ли смысл лечиться?
Если не удалить больной желудок, вероятность того, что вы переживет пятилетний рубеж — 5-7%. Если его удалить, то даже на третьей стадии пережить пятилетний рубеж можно с вероятностью 50%. В нормальных специализированных центрах частота осложнений на превышает 12-15%, а летальность после таких операций не превышает 2-3%. Так что, если лечиться, шансов выжить спустя пять лет в 10 раз больше, чем если прийти, развести руками и не делать ничего.
Рак пищевода – злокачественная опухоль, формирующаяся из разросшегося и переродившегося эпителия стенки пищевода. Клинически рак пищевода проявляется прогрессирующими расстройствами глотания и, как следствие, снижением массы тела в результате недостаточного питания. Первоначально, как правило, обнаруживают опухолевое образование при рентгенографии, эндоскопическом исследовании, КТ или УЗИ. Диагноз - рак пищевода - устанавливают после проведения гистологического исследования биоптата новообразования на предмет обнаружения злокачественных клеток.


Общие сведения
Рак пищевода – злокачественная опухоль, формирующаяся из разросшегося и переродившегося эпителия стенки пищевода. Клинически рак пищевода проявляется прогрессирующими расстройствами глотания и, как следствие, снижением массы тела в результате недостаточного питания. Первоначально, как правило, обнаруживают опухолевое образование при рентгенографии, эндоскопическом исследовании, КТ или УЗИ. Диагноз - рак пищевода - устанавливают после проведения гистологического исследования биоптата новообразования на предмет обнаружения злокачественных клеток.
Как и всякое злокачественное новообразование, рак пищевода имеет тем более неблагоприятный прогноз, чем позднее выявлено заболевание. Раннее обнаружение рака способствует более выраженному эффекту, опухоли на 3-4 стадии обычно не подлежат полному излечению. При прорастании раковой опухолью стенок пищевода поражаются окружающие ткани средостения, трахею, бронхи, крупные сосуды, лимфатические узлы. Опухоль склонна к метастазированию в легкие, печень, может распространяться по пищеварительному тракту в желудок и кишечник.
Факторы риска развития рака пищевода

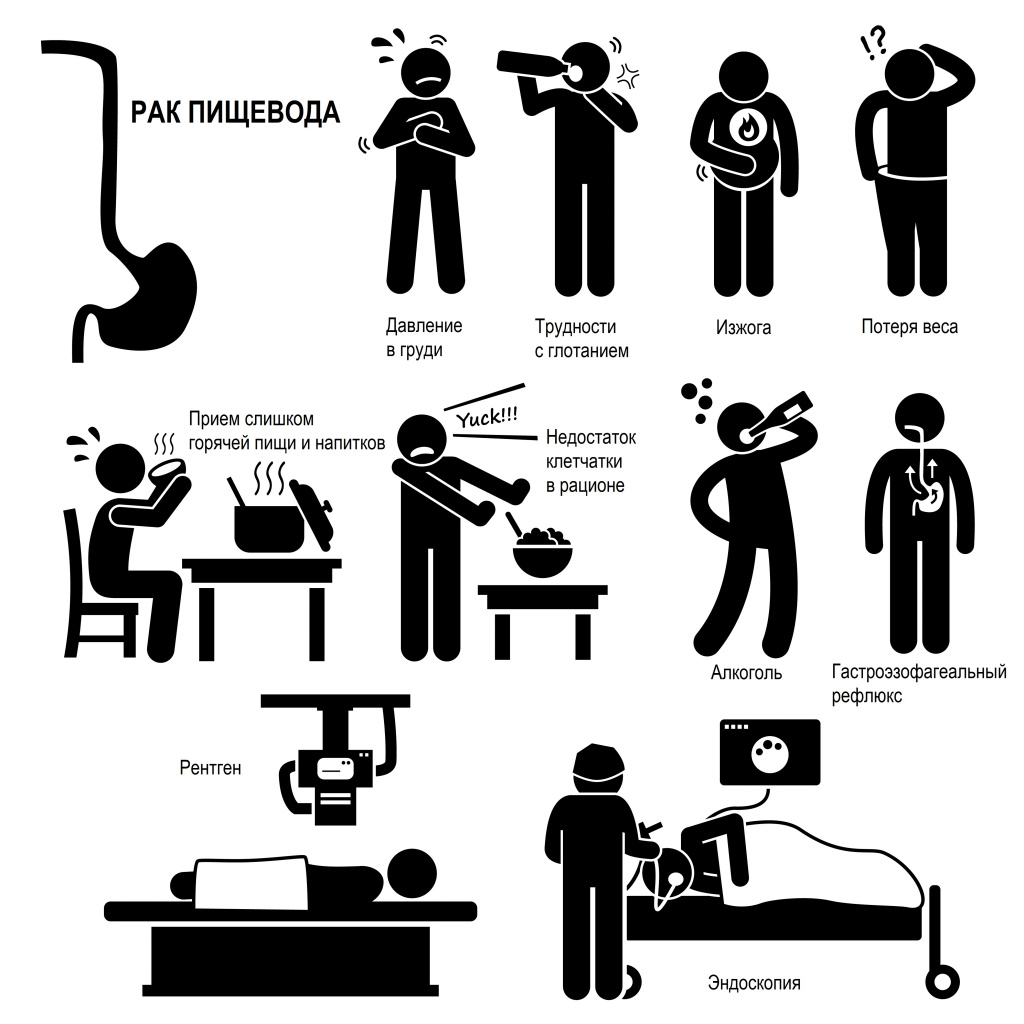
В настоящее время механизмы развития рака пищевода до конца не изучены. Факторами, способствующими возникновению злокачественной опухоли, являются: курение, злоупотребление алкоголем, употребление излишне горячей и слишком холодной пищи, производственные вредности (вдыхание токсических газов), содержание тяжелых металлов в питьевой воде, химические ожоги пищевода при проглатывании едких веществ.
Регулярное вдыхание воздуха, содержащего пылевую взвесь вредных веществ (при проживании в задымленной местности, работе в непроветриваемых помещениях с высокой концентрацией производственной пыли), также может способствовать развитию рака.
Заболеваниями, способствующими развитию рака пищевода, является гастроэзофагеальная болезнь, ожирение, кератодермия. Грыжи пищевода, ахлозия (расслабление нижнего сфинктера пищевода) способствуют регулярному рефлюксу – забросу содержимого желудка в пищевод, что в свою очередь ведет к развитию специфического состояния: болезни Барретта.
Болезнь Баррета (пищевод Баррета) характеризуется перерождением эпителиальной выстилки пищевода по типу желудочного эпителия. Это состояние считают предраковым, как и большинство эпителиальных дисплазий (нарушений развития ткани). Отмечено, что рак пищевода чаще возникает у лиц старше 45 лет, мужчины страдают им в три раза чаще женщин.
Развитию рака способствует питание, содержащее недостаточное количество овощей, зелени, белка, минералов и витаминов. Нерегулярное питание, склонность к перееданию также оказывают негативное влияние на стенки пищевода, что может способствовать снижению защитных свойств. Одним из факторов озлокачествления предраковых образований является снижение иммунитета.
Классификация рака пищевода
Рак пищевода классифицируется согласно международной номенклатуре TNM для злокачественных новообразований:
- по стадии (Т0 – предрак, карцинома, неинвазивная эпителиальная опухоль, Т1 – рак поражает слизистую, Т2 - опухоль прорастает в подслизистый слой, Т3 – поражены слои вплоть до мышечного, Т4 – проникновение опухоли сквозь все слои стенки пищевода в окружающие ткани);
- по распространению метастазов в региональных лимфоузлах (N0 – нет метастазов, N1 – есть метастазы);
- по распространению метастазов в отдаленных органах (М1 – есть, М0 – нет метастазов).
Также рак может классифицироваться по стадиям от первой до четвертой в зависимости от распространенности опухоли в стенке и ее метастазирования.
Симптомы рака пищевода
При прогрессировании опухоли может отмечаться болезненность за грудиной, в глотке. Боль может отдавать в верхнюю часть спины. Снижение проходимости пищевода способствует возникновению рвоты. Как правило, продолжительный недостаток питания (связанный с затрудненным приемом пищи) приводит к общей дистрофии: снижению массы тела, расстройству работы органов и систем.
Часто рак пищевода сопровождается постоянным сухим кашлем (возникает рефлекторно как следствие раздражения трахеи), охриплостью (хронический ларингит). На терминальных стадиях развития опухоли в рвоте и кашле можно обнаружить кровь. Все клинические проявления рака пищевода неспецифичны, но требуют безотлагательного обращения к врачу. Регулярного диспансерного наблюдения у гастроэнтеролога требуют больные, страдающие болезнью Баррета, как лица с высоким риском развития рака пищевода.
Диагностика
Как всякое новообразование, опухоль пищевода можно назвать злокачественной только после проведения биопсии и выявления раковых клеток. Для визуализации опухли применяются: рентгенография легких (иногда можно увидеть формирование очагов рака в легких и средостении), контрастная рентгенография с барием позволяет обнаружить опухолевое образование на стенках пищевода. Эндоскопическое исследование (эзофагоскопия) позволяет детально осмотреть внутреннюю стенку, слизистую, обнаружить новообразование, исследовать его размер, форму, поверхность, наличие или отсутствие изъязвлений, некротизированных участков, кровоточивости. При эндоскопическом ультразвуковом исследовании можно определить глубину прорастания опухоли в стенку пищевода и окружающие ткани и органы.
УЗИ брюшной полости дает информацию о наличие метастазов рака пищевода. МСКТ и магнитно-резонансная томография позволяет получить детальные снимки внутренних органов, выявить изменения лимфоузлов, органов средостения, состояние сосудов и прилегающих тканей. Позитронно-эмиссионная томография (ПЭТ) дополняет эти исследования, выявляя злокачественные ткани. При лабораторном исследовании крови определяется присутствие онкомаркеров.

Лечение рака пищевода
Тактика лечения рака пищевода зависит от его локализации, размера, степени инфильтрации стенки пищевода и окружающих тканей опухолью, наличием или отсутствием метастазов в лимфоузлах и других органах, общего состояния организма. Как правило, в выборе терапии принимает участие несколько специалистов: гастроэнтеролог, онколог, хирург, специалист по лучевой терапии (радиолог). В большинстве случаев комбинируют все три основных методики лечения злокачественных новообразований: хирургическое удаление опухоли и пораженных тканей, радио-лучевая терапия и химиотерапия.
Хирургическое лечение рака пищевода заключается в резекции части пищевода с опухолью и прилежащими тканями, удаление располагающихся рядом лимфатических узлов. После чего оставшийся участок пищевода соединяют с желудком. При этом для пластики пищевода могут использовать как ткань самого желудка, так и кишечную трубку. Если опухоль не подлежит полному удалению, то ее иссекают частично, чтобы освободить просвет пищевода.
В послеоперационном периоде пациенты питаются парентерально, пока не восстановится возможность употреблять пищу обычным способом. Для предупреждения развития инфекции в послеоперационном периоде больным назначают антибиотикотерапию. Для уничтожения оставшихся злокачественных клеток дополнительно возможно проведение курса лучевой терапии.
Лучевая противораковая терапия заключается в облучении пораженного участка тела рентгеновским излучением высокой интенсивности. Существует внешняя радиационная терапия (облучение проводят из внешнего источника в область проекции облучаемого органа) и внутренняя радиотерапия (облучение введенными в организм радиоактивными имплантантами). Нередко лучевая терапия становится методикой выбора при невозможности осуществления хирургического удаления опухоли.
Химиотерапия при раке пищевода применяется в качестве вспомогательного метода подавления активности раковых клеток. Химиотерапию проводят с помощью сильных цитотоксических препаратов. Больным, которым невозможно произвести хирургическую коррекцию просвета пищевода, с целью облегчения глотания показана фотодинамическая терапия. Эта методика заключается в ведении в опухолевую ткань светочувствительного вещества, после чего воздействуют на рак лазером, разрушая его. Однако добиться с помощью этой методики полного уничтожения злокачественного образования нельзя – это паллиативная терапия. По окончании курса противоопухолевого лечения все больные обязательно находятся на онкологическом учете и регулярно проходят комплексное обследование.
Осложнения рака пищевода и его лечения
Основное осложнение рака пищевода – это похудание, возникающее в результате прогрессирующей дисфагии. Также могут возникать различные алиментарные расстройства (алиментарная дистрофия, гиповитаминоз) как следствие недостаточности питания. Злокачественная опухоль может осложняться присоединением бактериальной инфекции. Помимо этого, опухоль может изъязвляться и кровоточить.
Химиотерапия зачастую сопровождается выраженными побочными эффектами: облысение (алопеция), тошнота и рвота, диарея, общая слабость, головные боли. Пациенты, которым проводилась фотодинамическая терапия, должны избегать прямых солнечных лучей в ближайшие месяцы, поскольку их кожа приобретает особую чувствительность к свету.
Прогноз при раке пищевода
Излечение рака пищевода возможно на ранних стадиях, когда злокачественный процесс ограничен стенкой пищевода. В таких случаях хирургическое иссечение опухоли в сочетании с радио-лучевой терапией дает весьма положительный эффект, есть все шансы к полному выздоровлению. Когда рак обнаружен уже на стадии метастазирования и опухоль прорастает в глубокие слои, прогноз неблагоприятный, полное излечение, как правило, невозможно.
В тяжелых случаях, старческом возрасте и при невозможности полного удаления опухоли применяют паллиативное лечение для восстановления нормального питания. Выживаемость пациентов с неоперированным раком пищевода не превышает 5%.
Профилактика рака пищевода
Специфической профилактики рака пищевода не существует. Желательно избегать курения и злоупотребления алкоголем, регулярно проводить обследование пищеварительного тракта на предмет заболеваний, являющихся предраковыми состояниями, следить за своим весом.
В случае имеющейся гастроэзофагеальной болезни регулярно проводить эндоскопическое обследование. Больным с пищеводом Баррета показана ежегодная биопсия.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Рак пищевода: причины появления, симптомы, диагностика и способы лечения.
Определение
Рак пищевода – злокачественное новообразование, исходящее из слизистой оболочки пищевода. Особенность пищевода состоит в том, что это единственный орган, расположенный сразу в трех отделах организма, поэтому различают шейный отдел пищевода, грудной отдел пищевода и брюшной отдел пищевода.
Рак пищевода – одно из самых агрессивных злокачественных новообразований, занимающее восьмое место в структуре смертности в мире.
В целом выживаемость таких больных очень низкая и составляет менее 5%, поскольку в большинстве случаев симптомы болезни проявляются на поздней стадии.
Наиболее частыми морфологическими формами, регистрируемыми в России, являются плоскоклеточный рак и аденокарцинома. Крайне редко встречаются карциносаркома, мелкоклеточный рак и меланома.
Причины появления рака пищевода
Говоря о причинах и условиях развития злокачественного процесса в пищеводе, наибольшее значение придается постоянному химическому, механическому или термическому раздражению слизистой оболочки органа, приводящему к интраэпителиальной неоплазии (дисплазии эпителия).
Существуют и другие состояния и заболевания, которые теоретически могут служить триггерами развития рака пищевода: ахалазия (неспособность гладкой мускулатуры к расслаблению, что чревато закрытием сфинктера нижнего отдела пищевода), папилломавирусная инфекция человека, проглатывание щелочи (приводящее к формированию стриктур), проведение склеротерапии, перепонка пищевода из-за синдрома Пламмера–Винсона, облучение пищевода. Курение табака и алкоголь являются независимыми факторами риска, однако в сочетании с другими значительно увеличивают его.
Генетическая предрасположенность остается неясной, однако у 50% пациентов с наследственной формой кератодермии (гиперкератоза ладоней и подошв) рак пищевода развивается к 45 годам, у 95% – к 55 годам. Для аденокарциномы кардии (кардия — это входной сфинктер, отделяющий пищевод от полости желудка) важное значение имеет гастроэзофагеальный рефлюкс, который приводит к постоянному раздражению и повреждению слизистой оболочки. Отдельно выделяют пищевод Баррета – заболевание, при котором метаплазированный кишечный эпителий появляется в дистальных отделах пищевода. Риск возникновения рака пищевода у таких пациентов примерно в 30 раз выше, чем в популяции.
Классификация заболевания
Согласно Международной классификацией болезней 10-го пересмотра, различают:
- злокачественное новообразование шейного отдела пищевода;
- злокачественное новообразование грудного отдела пищевода;
- злокачественное новообразование абдоминального отдела пищевода;
- злокачественное новообразование верхней трети пищевода (проксимальной трети пищевода);
- злокачественное новообразование средней трети пищевода;
- злокачественное новообразование нижней трети пищевода (дистальной трети пищевода);
- злокачественное поражение пищевода, выходящее за пределы одной и более вышеуказанных локализаций;
- злокачественное новообразование пищевода неуточненное;
- злокачественное новообразование кардии.
- 1-я стадия: поражена только слизистая оболочка пищевода, метастазы отсутствуют;
- 2-я стадия: опухоль распространена до внешней оболочки органа, метастазы отсутствуют или обнаруживаются единичные метастазы в регионарные лимфатические узлы;
- 3-я стадия: глубокая инвазия опухоли и метастазы в регионарные лимфоузлы;
- 4-я стадия определяется при прорастании опухоли в близко расположенные органы и наличии отдаленных метастазов.
Симптомы рака пищевода
Симптомы рака пищевода на ранних стадиях практически незаметны. Однако таким пациентам достаточно часто проводится лекарственная терапия по поводу диспепсии, гастроэзофагеального рефлюкса, нейроциркуляторной дистонии без надлежащего обследования.
Это происходит, когда опухоль вырастает до таких размеров, что частично перекрывает отверстие пищевода. Сначала трудности возникают при проглатывании твердой пищи, затем дискомфорт появляется при употреблении супов, каш и пюре, и совсем в тяжелых случаях человек не может сделать даже глоток воды. Большое значение имеет и история развития сопутствующей сердечно-сосудистой и легочной патологии. Достаточно часто симптомами заболевания могут стать дискомфорт и жжение за грудиной, прогрессирующие по мере увеличения объема неоплазии и постепенного сужения просвета органа.
Результатом дисфагии и одним из признаков рака пищевода становится истощение: резко снижается вес, наступает обезвоживание организма. Возникают боль в грудной клетке, отрыжка, изжога (рефлюкс).
В среднем, длительность анамнеза от появления первых симптомов до момента обращения за медицинской помощью составляет от 2 до 4 месяцев.
На более запущенных стадиях процесса, когда просвет пищевода полностью обтурирован (закрыт), пациенты не в состоянии проглотить даже слюну. При изъязвлении карциномы может появиться одинофагия, т.е. боль при глотании. Как правило, этот симптом становится постоянным, мучительным, боль иррадиирует в спину.
Болезненные ощущения за грудиной, не связанные с глотанием, указывают на распространение опухолевого процесса на средостение и диафрагму.
Признаками прорастания опухоли в бронхи могут служить кашель и поперхивание при употреблении пищи и жидкости.
Различные пульмонологические жалобы (хронический влажный кашель, воспаление легких и одышка) вызывают пищеводно-трахеальные свищи. Осиплость голоса относится к более поздним симптомам и связана с вовлечением в процесс возвратного гортанного нерва. Часто при раке пищевода метастазы образуются в печени и легких.
Диагностика рака пищевода
Критерии установления диагноза:
- Данные анамнеза – 50% больных раком пищевода предъявляют жалобы на боль при глотании, затруднение прохождения пищи, похудение, а также общую симптоматику (слабость, недомогание).
- Данные физикального обследования, лабораторного и инструментального исследования:
Синонимы: Общий анализ крови (ОАК); Гемограмма; КАК; Развернутый анализ крови. Full blood count; FBC; Complete Blood Count (CBC); Hemogram; CBC with White Blood Cell Differential Count; Peripheral Blood Smear; Blood Film Examination; Complete blood count (CBC) with differential white blood cell coun.
Исследование слизистой оболочки верхнего отдела желудочно-кишечного тракта с возможностью выполнения биопсии или эндоскопического удаления небольших патологических образований.
Взятие биоматериала оплачивается отдельно. Согласно требованиям п. 17 Правил проведения патолого-анатомических исследований, утв. Приказом Минздрава России от 24.03.2016 № 179н, в целях уточнения диагноза заболевания (состояния) с учетом требований стандартов медицинской помощи и кл.
Рентгенологическое исследование структуры легких с целью диагностики различных патологий.
Исследование, позволяющее получить данные о состоянии органов брюшной полости (печень, желчный пузырь, селезенка, почки, поджелудочная железа), сосуды брюшной полости и абдоминальные лимфатические узлы).
Исследование, позволяющее получить данные о состоянии органов грудной клетки и средостения.
Исследование, позволяющее оценить функциональные и органические изменения сердца, его сократимость, а также состояние клапанного аппарата.
Электрокардиография (ЭКГ) - повсеместно распространенный метод изучения работы сердца, в основе которого лежит графическое изображение электрических импульсов сердца.
Исследование, регистрирующее электрическую активность сердца в течение суток с помощью специального портативного устройства.
Спирометрия - это неинвазивный метод исследования функции внешнего дыхания, который позволяет оценить состояние легких и бронхов.
Ультразвуковое сканирование, необходимое для определения нарушений кровоснабжения головного мозга.
Комплексное ультразвуковое сканирование сосудов нижних конечностей для диагностики нарушения кровообращения.
Специалистами по диагностике и лечению рака пищевода являются врачи-онкологи и гастроэнтерологи. При необходимости пациент получает направление к узкопрофильным специалистам (кардиологу, неврологу, эндокринологу и др.).
Лечение рака пищевода
Основным методом лечения остается хирургическая операция. Лишь при невозможности ее выполнения (например, при локализации опухоли в шейном отделе пищевода, функциональных противопоказаниях к хирургическому лечению) проводится химио- или лучевая терапия в самостоятельном варианте.
Рак на начальных стадиях, а также поверхностные, неинвазивные формы рака можно лечить с помощью эндоскопической резекции слизистой оболочки или эндоскопического подслизистого расслоения, если поверхностный характер поражения был подтвержден эндоскопическим ультразвуковым исследованием.
Расширенным (радикальным) вмешательством при раке пищевода является операция Льюиса (эзофагэктомия), представляющая собой методику, при которой вмешательство выполняется из двух доступов – брюшного и грудного.
Хирурги удаляют пораженный отдел пищевода с окружающей клетчаткой и лимфатическими узлами, из желудка формируют трансплантат в виде трубки, после чего специальным образом перемещают его в грудную полость и соединяют с сохраненной частью пищевода. Отныне желудок берет на себя роль сразу двух органов – и свою, и пищевода. Иногда удаленный отдел пищевода замещают сегментом тонкой или толстой кишки. Поскольку эзофагэктомия неизбежно сопровождается двусторонней ваготомией (рассечением блуждающего нерва или его отдельных ветвей, стимулирующих секрецию соляной кислоты в желудке), для обеспечения адекватного оттока из желудка проводится пилоропластика (хирургическое расширение привратника).
Для уменьшения числа хирургических осложнений может быть применена минимально инвазивная (торако-лапароскопическая) или гибридная (торакотомия + лапаросокопия или торакоскопия + лапаротомия) эзофагэктомия или робот-ассистированная резекция пищевода. Предоперационные химио- и лучевая терапии оказывают дополнительный благоприятный эффект.
При локальном распространении рака пищевода изолированное хирургическое лечение существенно не влияет на выживаемость. В целях улучшения результатов используются различные сочетания лекарственной и лучевой терапий (предоперационная химиотерапия, предоперационная химиолучевая терапия, самостоятельная химиолучевая терапия), которые способствуют уменьшению размеров опухоли.
Лечебное хирургическое вмешательство нередко плохо переносят пожилые пациенты с сопутствующими заболеваниями. При невозможности выполнения операции или отказе от нее определенного улучшения состояния больного можно достичь благодаря комбинации лучевой и химиотерапии.
Иммунотерапия в сочетании с химиотерапией в настоящее время рекомендуется в качестве терапии первой линии при запущенном плоскоклеточном раке пищевода. На 4-й стадии болезни требуется паллиативное лечение, хирургическое вмешательство не проводится. Паллиативные меры включают стентирование или эндоскопическое лазерное лечение с целью уменьшения обструкции и обеспечения приема пищи через рот.
Наиболее частым осложнением является обструкция пищевода, при которой значительно затруднен проход пищи и жидкости. Необходимость в устранении обструкции может возникать на всех этапах лечения и достигается различными методами: эндоскопическими процедурами (баллонная дилатация, электро-, аргонно-плазменная или лазерная деструкция, фотодинамическая терапия), лучевой терапией (дистанционная или брахитерапия), постановкой внутрипросветных стентов. Эндоскопические процедуры дают быстрый, но кратковременный эффект и подходят в случаях, когда в ближайшее время будет начато эффективное лечение (хирургическое вмешательство, химио- или лучевая терапия).
Если излечение больного невозможно, наиболее оптимальными вариантами коррекции дисфагии является брахитерапия или стентирование пищевода.
При развитии пищеводно-бронхиальных или медиастинальных свищей постановка стентов позволяет купировать данные осложнения у 70-100% больных. Однако следует помнить, что эта манипуляцию может давать такие осложнения, как миграция стента, перфорация, желудочно-пищеводный (гастроэзофагеальный) рефлюкс.
Хроническое кровотечение из распадающейся опухоли способно привести к развитию гипохромной анемии. Профузные кровотечения случаются при вовлечении в процесс магистральных сосудов и практически во всех случаях летальны.
Профилактика рака пищевода
В профилактике рака пищевода главную роль играют отказ от вредных привычек и соблюдение правил гигиены питания:
- выявление и адекватное лечение хронического эзофагита (воспаления слизистой пищевода);
- лечение гастроэзофагеальной болезни;
- отказ от курения и злоупотребления крепкими спиртными напитками;
- отказ от употребления слишком горячей и твердой пищи;
- умеренное потребление маринованных и острых блюд;
- регулярное потребление продуктов, богатых витаминами А, С и каротиноидами;
- ежедневное употребление овощей и фруктов.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Рак пищевода — это общее название для злокачественных опухолей, образующихся из тканей пищевода. Наиболее часто рак развивается из эпителия слизистой пищевода (карцинома), но встречаются и другие формы заболевания. Болезнь чаще диагностируется у мужчин, средний возраст больного — 50-60 лет.
Акции

Запись на консультацию со скидкой 10%.



Консультация врача-хирурга по поводу операции бесплатно!
- Врачи
- Цены
- Рак желчного пузыря
- Рак желчных протоков
- Рак пищевода
- Рак кишечника
- Рак двенадцатиперстной кишки
- Рак языка
- Рак гортани
- Рак поджелудочной железы
- Рак прямой кишки
- Рак анального канала
- Первичный рак печени
- Метастазы рака в печень
- Гастроинтестинальная стромальная опухоль ЖКТ
- Рак желудка
Содержание статьи:
Рак пищевода – злокачественное новообразование, развивающееся преимущественно из эпителия внутренней слизистой оболочки органа. Опухоль растет в толщу стенки и вдоль пищевода, дает ранние метастазы в близлежащие лимфатические узлы из-за обширной лимфатической сети в окружающей клетчатке.
Рак пищевода считается болезнью пожилых людей. Крайне редко он выявляется у людей в возрасте до 30 лет. В среднем заболевание диагностируется в 64 года у мужчин и после 70 лет – у женщин. Мужчины страдают им чаще женщин, в общей структуре онкологических заболеваний у мужчин этот вид опухоли составляет 2,5%, у женщин – 0,5%.
Злокачественная опухоль пищевода занимает шестое место по распространенности среди всех раковых новообразований и первое – среди опухолей органов пищеварения.
Болезнь отличается медленным течением и, зачастую, поздним выявлением, так как больные обращаются к врачу, когда сужение органа, вызванное опухолью, занимает до ⅔ его просвета. При некоторых локализациях рака пищевода оперативное лечение невозможно, а химиотерапия часто оказывается неэффективной.
Причины и факторы риска заболевания
Злокачественное перерождение клеток слизистой оболочки пищевода могут спровоцировать многие факторы. Условно их можно разделить на несколько групп.
- Алиментарные (пищевые). Это привычка есть слишком горячую или слишком холодную пищу, избыток в меню острых блюд, солений, маринадов, продуктов с плесневыми грибами, недостаток фруктов и овощей, авитаминоз, особенно недостаток витаминов A, B, E.
- Вредные привычки – курение и алкоголь.
- Профессиональные вредности и воздействие химических веществ. Сюда относятся как случайные ожоги пищевода едкими веществами, так и постоянное воздействие вредных веществ на производстве (работа в плохо проветриваемых помещениях, вдыхание токсических газов, производственной пыли) либо в быту (проживание в местностях с загрязненным воздухом, частыми задымлениями из-за пожаров).
- Различные заболевания. Спровоцировать развитие новообразования могут ожирение, гастроэзофагеальный рефлюкс, грыжи пищеводного отверстия диафрагмы, ахалазия пищевода, болезнь Баретта. Две последних патологии многократно повышают риск возникновения опухоли.
- Наследственная предрасположенность.
Симптомы рака пищевода
Нередко больные обращаются за медицинской помощью, когда у них затрудняется проглатывание пищи. К этому моменту опухоль уже достигает значительных размеров, что существенно ухудшает прогноз выживаемости. Однако существуют и ранние признаки заболевания, которые свойственны и другим патологиям. Важно обратиться к врачу уже при их появлении для своевременной постановки диагноза и начала лечения.
Если новообразование располагается в верхнем или среднем отделе пищевода, первыми симптомами будут поперхивание и неприятные ощущения (жжение, саднение, незначительная боль) при проглатывании твердой пищи. При развитии опухоли в нижнем отделе, в месте соединения пищевода с желудком, ранним признаком является постоянное срыгивание воздуха. К ранним признакам рака пищевода, характерным для опухолей всех его отделов, относятся диспепсические явления – отрыжка, изжога, тошнота.
Поздние признаки злокачественного новообразования пищевода – это симптомы дисфагии, или нарушения акта глотания.
Они разделяются на степени со II по V (I относится к ранним признакам).
- II – затрудненное глотание твердой пищи, для проглатывания пищу необходимо запивать водой. Для облегчения прохождения пищи возникает обильное слюноотделение. Могут наблюдаться срыгивания слюной и слизью, пищеводная рвота вследствие задержки пищи выше места сужения.
- III – невозможность проглотить твердую пищу, срыгивание при попытке глотания. Больные могут питаться только жидкой и полужидкой пищей.
- IV – возможно глотание только жидкости.
- V – полная непроходимость пищевода. Больные не могут проглотить воду, слюну.
По мере развития симптомов дисфагии, из-за застоя пищи в месте сужений, происходит ее разложение, сопровождающееся местными воспалительными изменениями, появляются гнилостный запах изо рта, боли, вначале периодические, потом постоянные. Может возникнуть как незначительное, так и обильное кровотечение. Скопление пищи может привести к ее забросу в дыхательные пути (в основном это случается в ночное время) и аспирационной пневмонии. На поздних стадиях есть риск возникновения свищей между пищеводом и трахеей, средостением. Из-за затруднения глотания больные ограничивают себя в еде, теряют вес, вплоть до истощения.
Виды рака пищевода
Классификацию патологии проводят по разным критериям.
По месту расположения опухоли и метастазов:
- Рак шейного (верхнего) отдела пищевода. Диагностируется реже остальных видов, не более чем в 10% случаев. Дает ранние метастазы в средостение, шейную клетчатку и надключичное пространство. Метастазы также распространяются в лимфоузлы шеи, подключичные, медиастинальные и паратрахеальные.
- Рак грудного (среднего) отдела. Самый распространенный, занимает долю в 60% от всех злокачественных новообразований пищевода. Ранние метастазы определяются в окружающей клетчатке, лимфоузлах средостения, малого сальника. Поздние – в бронхах, легких, печени.
- Рак брюшного (нижнего) отдела. Составляет 30% всех случаев рака пищевода. Ранние метастазы обнаруживаются в поддиафрагмальных, параэзофагеальных, околокардиальных лимфоузлах, в узлах, находящихся вдоль левой желудочной артерии и малой кривизны желудка. Поздние метастазы выявляются в костях, печени.
Для всех видов характерны метастазы Вирхова – поздние метастазы в лимфоузлы левой надключичной области.
По направлению роста и внешнему строению:
Смешанный рак пищевода – одна из форм переходит в другую. Так, полипозная опухоль может изъязвляться и приобретать блюдцеобразное очертание.
Классификацию язвенная, склерозирующая и узловая также используют для макроскопического описания строения новообразования.
По гистологическому строению:
- Плоскоклеточный рак (карцинома). Развивается из многослойного плоского эпителия в верхнем слое слизистой оболочки пищевода. Самый распространенный – 98% случаев злокачественных образований пищевода. Бывает ороговевающим и неороговевающим (более агрессивный).
- Цилиндроклеточный рак (аденокарцинома). Развивается из цилиндрических клеток желез пищевода, находящихся в подслизистом слое. Часто бывает вторичным, распространяющимся из желудка. Часто и быстро дает метастазы.
- Саркома пищевода. Возникает из стромальной (соединительной или мышечной) ткани. Бывает смешанной с другими видами, крайне злокачественная, часто рецидивирует.
- Редкие опухоли – мукоэпидермоидный, мелкоклеточный рак, меланома. Характеризуются высокой злокачественностью.
- Недифференцированный рак – гистологический вид опухоли определить невозможно из-за низкой дифференциации клеток.
По дифференциации клеток:
- Высокодифференцированный рак – клетки максимально схожи со здоровыми, но имеют признаки атипии. Течение – медленное, больше вероятность благополучного исхода. Дает единичные метастазы, хорошо реагирует на терапию.
Умеренно дифференцированный. Промежуточная форма, отличается умеренной злокачественностью. Относительно благоприятный прогноз при своевременной диагностике. - Низкодифференцированный – аномальная неодинаковая структура клеток (полиморфизм), которые быстро делятся и растут. Отличается сильной злокачественностью.
- Недифференцированный рак – наиболее агрессивный, часто бывает вторичным. В этой ситуации тяжесть состояния обусловлена имеющимся первичным очагом.
Степени рака пищевода
Стадирование учитывает глубину проникновения опухоли, наличие регионарных и отдаленных очагов метастазирования.
| I | новообразование в слизистой оболочке и подслизистом слое. Просвет пищевода в норме. Метастазы отсутствуют. |
| II | опухоль помимо слизистого и подслизистого слоев, затрагивает мышечную ткань. Просвет пищевода незначительно уменьшен. Возможны отдельные метастазы в регионарные лимфоузлы. |
| III | опухоль переходит на внешнюю оболочку, не затрагивая соседние органы. Просвет пищевода сильно стенозирован. В регионарных лимфоузлах – многочисленные метастазы. |
| IV | новообразование проникает во все слои пищевода, переходит на близлежащие органы. Выявляются регионарные и отдаленные метастазы. |
В международной классификации используется обозначение TNM, где T (x, 0, Is, 1, 1a, 1b, 2, 3, 4a, 4b) – первичная опухоль, N (x, 0, 1, 2, 3) – регионарные лимфоузлы, M (0,1) – отдаленные метастазы.
Диагностика рака пищевода
При первичном обращении врач соберет анамнез жизни и болезни пациента (вредные привычки, профессиональные вредности, жалобы, когда появились первые симптомы), проведет визуальный осмотр, пальпацию лимфоузлов, даст направление на общие анализы крови, мочи, биохимический анализ крови.
Дополнительно назначаются следующие исследования:
- эндоскопическое ультразвуковое исследование пищевода, как правило, совмещается со взятием биопсии;
- рентгенография с контрастом – для выявления сужений пищевода;
- компьютерная томография с контрастным усилением – для выявления метастазов в регионарных лимфоузлах, отдаленных метастазов;
- позитронно-эмиссионная томография – для подтверждения метастатической природы увеличенных лимфоузлов;
- бронхоскопия – для исключения проникновения процесса в бронхи;
- торакоскопия, УЗИ брюшной полости – для оценки вовлеченности в процесс органов грудной полости и желудочно-кишечного тракта, обнаружения метастазов;
- анализ крови на онкомаркеры.
Лечение рака пищевода
Лечебные мероприятия подбираются онкологом, хирургом, радиологом и другими специалистами в зависимости от времени выявления злокачественного новообразования, локализации опухоли, ее стадии, отсутствия или наличия метастазов, общего состояния больного.
При возможности оперативного лечения оно, как правило, сочетается с лучевой терапией. Во время операции может проводиться как полное иссечение опухоли с прилежащими тканями и расположенными рядом лимфоузлами, так и ее частичная резекция для освобождения просвета пищевода. Для замещения части удаленного пищевода используется ткань тонкого или толстого кишечника.
При невозможности хирургического лечения рака пищевода методикой выбора становится лучевая терапия. Также, в качестве паллиативного лечения, может применяться фотодинамическая терапия – в опухолевую ткань вводится светочувствительный элемент, и она разрушается лазером. Процедура проводится для облегчения глотания, полностью уничтожить с ее помощью опухоль нельзя.
Химиотерапия при этом виде рака обычно применяется как вспомогательный метод, для подавления активности малигнизированных клеток.
После лечения все пациенты состоят на учете у онколога, регулярно проходят обследование.
Прогноз заболевания
Как и при других онкопатологиях, выживаемость и возможность излечения зависят от времени обнаружения опухоли. Рак пищевода – один из наиболее трудно поддающихся лечению. В целом, при поздней диагностике и отсутствии терапии продолжительность жизни с момента постановки диагноза составляет не более 5-7 месяцев. При раннем выявлении – до 6-7 лет.
Прогноз выживаемости зависит от локализации опухоли и наличия метастазов. При проведении комплексной терапии (оперативное лечение и лучевая/химиотерапия) выживаемость более 5 лет составляет:
- при выявлении рака на I стадии – 80-90%;
- на II – 40-50%;
- на III – 5-10%.
Новые методики лечения помогают повысить продолжительность жизни пациентов. Применение стереотаксической радиохирургии (кибернож) в комплексе с лучевой терапией на линейном ускорителе увеличивает выживаемость на 25%. Радикальная программа лучевой терапии с дифференцированным облучением первичной опухоли, зон перифокальной инфильтрации, а также путей регионарного метастазирования, повышает выживаемость при всех стадиях рака пищевода на 15%.
При неоперабельной опухоли применяется лучевая терапия, которая позволяет увеличить продолжительность жизни до 12 месяцев у 10% больных.
Профилактика рака пищевода
Специфической профилактики заболевания не существует. Снизить риск развития рака помогут отказ от алкоголя и курения, нормализация питания и веса, регулярное обследование органов желудочно-кишечного тракта, обращение к врачу при первых признаках заболевания. Больным с гастроэзофагеальной болезнью показано ежегодное эндоскопическое обследование, с пищеводом Барретта – биопсия.
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Читайте также:

