Причины женского бесплодия кратко
Обновлено: 04.07.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бесплодие женское: причины появления, симптомы, диагностика и способы лечения.
Определение
Женское бесплодие – это заболевание, характеризующееся невозможностью здоровой половозрелой сексуально активной женщины, не пользующейся контрацепцией, добиться беременности в течение одного года.
Согласно статистике, каждая седьмая пара в мире бесплодна в возрастной группе до 35 лет и каждая третья - после 35 лет.
Несмотря на развитие различных медико-генетических технологий в этой области, проблема остается в мире в числе первых трех после сердечно-сосудистых заболеваний и онкопатологий.
Причины появления бесплодия у женщин
К самым частым причинам развития данной патологии относятся воспалительные заболевания органов малого таза, чаще всего вызванные инфекциями, передающимися половым путем (гонококком, генитальным герпесом, уреаплазмой, микоплазмой, хламидией, гарднереллой, бледной спирохетой, трихомонадой, цитомегаловирусом). Проникновение возбудителя инфекции в женские родовые пути вызывает развитие хронических и острых воспалительных (часто гнойных) заболеваний.
Следующей причиной могут стать оперативные вмешательства в области органов малого таза и кишечника, которые также могут привести к появлению спаек в матке и маточных трубах.
Заболевания половых органов, вызванные различными возбудителями, зачастую протекают субклинически, то есть с малым количеством симптомов и жалоб у больных, поэтому диагноз выставляется на поздних стадиях, когда болезнь приобретает хроническое течение.
В этом случае заболевания трудно поддаются лечению, ведут к возникновению поражений эндометрия, формированию спаечного процесса в матке и маточных трубах, изменяя их анатомическую структуру, и влекут за собой бесплодие.
Причиной хронического инфекционного процесса могут стать бактерии, которые активизируются в случае ослабления организма женщины (к этому ведут хронический стресс, неправильное питание и т.д.). Туберкулезное поражение маточных труб, например, протекает практически бессимптомно, ведет к формированию спаек в маточных трубах и невозможности прохождения по ним яйцеклетки, оперативное лечение в таких случаях малоэффективно.
К развитию безовуляторного менструального цикла (когда яйцеклетки не выходят из яичников) и, соответственно, к бесплодию могут привести многие эндокринные нарушения.
Систему, контролирующую процесс оплодотворения яйцеклетки, можно ограничить тремя уровнями: гипоталамус – гипофиз - яичники, работающими по принципу обратной связи. Патология любого звена (опухоли головного мозга, локализующиеся в гипофизе, гипоталамусе или сдавливающие эти две структурные области, заболевания яичников опухолевого и неопухолевого характера) ведет к выводу из строя всего каскада гормональных реакций, протекающих в норме. Щитовидная железа, гормоны коры надпочечников, быстрое изменение количества жировой ткани (резкое похудение или, наоборот, набор веса) также влияют на развитие нормального овуляторного цикла.
Еще одна причина – так называемое иммунологическое бесплодие. Когда иммунная система женщины реагирует на сперму партнера как на чужеродное и опасное для организма явление, начинается выработка антиспермальных антител, препятствующих оплодотворению.
Классификация женского бесплодия
Различают следующие типы женского бесплодия:
- Первичное – отсутствие беременности у половозрелой сексуально активной женщины, не пользующейся контрацептивами.
- Вторичное – бесплодие у женщины, у которой беременности ранее наступали.
Бесплодие считается психогенным при отсутствии других установленных причин, ведущих к отсутствию зачатия.
К одному из первых симптомов бесплодия можно отнести сбой менструального цикла: менструация может быть обильной или скудной, болезненной. В редких случаях кровянистые выделения наблюдаются более 30-45 дней, что свидетельствует о гормональной дисфункции.
Гирсутизм (избыточный рост волос в нежелательных зонах), угревая сыпь на теле, жирная кожа говорят о переизбытке в организме гормонов-андрогенов (мужских гормонов).
При наличии воспалительных заболеваний и инфекционных процессов женщины жалуются на неприятные выделения из половых путей, боли в животе, зуд и дискомфорт в наружных половых органах, иногда - повышение температуры тела.
Психологическими симптомами бесплодия принято считать тревожно-депрессивное состояние, синдром ожидание беременности, истероидные реакции, иногда прекращение менструации.
Диагностика и обследование при бесплодии
Так как наиболее частой причиной нарушения анатомической правильности проходимости половых путей у женщин является воспалительный процесс, то выявление возбудителя инфекции встает на первое место. Для этого исследуют мазки на микрофлору влагалища, назначают анализы, позволяющие выявить наличие инфекций, передающихся половым путем, различные урогенитальные скрининги с последующим контролем эффективности лечения (используется для подтверждения того, что терапия заболевания не ограничивается стиханием воспаления и переходом его в хроническую форму).
В норме влагалище у новорождённых девочек в первые часы жизни стерильно. К концу первых суток после рождения оно заселяется аэробными и факультативно-анаэробными микроорганизмами. Микрофлора влагалища здоровых женщин репродуктивного возраста включает широкий спектр микроаэрофилов, факульта.
Если у женщины никогда не наступала беременность при условии регулярной половой жизни без предохранения, говорят о первичном бесплодии. Если у нее была хотя бы одна беременность, то независимо от того, чем она закончилась (родами, абортом, выкидышем, внематочной беременностью), последующее бесплодие считается вторичным. В своих записях врачи часто пользуются римским цифрами для обозначения этих вариантов бесплодия: бесплодие I — первичное, бесплодие II — вторичное.
Абсолютное женское бесплодие означает, что возможность наступления беременности естественным путем полностью исключена. Такая ситуация может возникнуть, в частности, в результате удаления или врожденного отсутствия матки, маточных труб или яичников. Перейдем теперь к более подробному рассказу о наиболее частых причинах или формах бесплодия.
Эндокринное бесплодие
Частота этой формы бесплодия колеблется от 4 до 40%. Эндокринное бесплодие — это бесплодие, характеризующееся нарушением процесса овуляции. Отсутствие овуляции — ановуляция (греч. a, an — приставка отрицания) — одна из наиболее частых причин эндокринного бесплодия. Проявляется она маточными кровотечениями, нарушением регулярности менструального цикла вплоть до полного отсутствия менструации (так называемой аменореи).
Кроме нарушения процессов созревания фолликула и овуляции, причиной бесплодия может быть недостаточность функции желтого тела или, как еще называют это состояние, недостаточность лютеиновой фазы цикла (НЛФ). Частота НЛФ среди причин бесплодия составляет 12,5–25,2%. В результате недостаточного синтеза прогестерона желтым телом изменяется функция маточных труб, нарушается имплантация, что проявляется бесплодием либо спонтанными выкидышами в первые три месяца беременности, так называемом первом триместре беременности.
Синдром лютеинизации неовулировавшего фолликула (ЛНФ) — это патология, при которой фолликул растет, достигает зрелого состояния, однако овуляция не происходит, а выросший фолликул превращается в ложное желтое тело (лютеинизируется). Основным клиническим симптомом такого синдрома является бесплодие.
Причинами описанных выше нарушений функции яичников могут быть:
- физический и психический стрессы, травмы, нейроинфекция (инфекция, поражающая нервную систему), неврозы и другие подобные факторы;
- нарушение функции других эндокринных желез (гипофиза, надпочечников, щитовидной железы);
- воспалительные заболевания придатков матки;
- тяжелые общие заболевания.
Трубное и перитонеальное (трубно-перитонеальное) бесплодие
Среди причин женского бесплодия доля трубного и перитонеального бесплодия достигает 70%. Работа маточных труб регулируется достаточно сложно. Задача этой регуляции — обеспечение приема и транспорта сперматозоидов и яйцеклетки, питание и транспорт эмбриона. Слишком быстрое или слишком медленное перемещение эмбриона по маточной трубе может так или иначе отразиться на его дальнейшем развитии.
Принято выделять 3 основные формы трубного бесплодия:
- нарушение функции маточных труб;
- органическое поражение маточных труб;
- отсутствие маточных труб.
К функциональным расстройствам относятся нарушения сократительной способности маточных труб: повышенный и пониженный тонус мускулатуры маточных труб, дискоординация (некоординированность) сокращений, в результате чего не образуется направленный поток содержимого трубы и тем самым расстраивается транспортная функция.
К нарушению функции маточных труб приводят многочисленные причины, в частности, воспалительные заболевания, нарушение синтеза половых гормонов и даже хронический психологический стресс по поводу бесплодия.
Органические поражения маточных труб — это непроходимость, или окклюзия маточных труб (рис. 1). Чаще всего причиной непроходимости являются спайки, которые могут образовываться как внутри маточных труб в различных ее отделах, так и вокруг труб, а также между фимбриями как результат воспаления.

Рис. 1. Непроходимость маточной трубы
Воспаление маточных труб может возникнуть в результате инфекционных заболеваний, передающихся половым путем, например, хламидиоза, гонореи и др., а также в результате абортов, послеродовых осложнений, аппендицита, перитонита. Причиной формирования спаек может быть и эндометриоз, о котором мы расскажем ниже.
В связи с тяжелым воспалением или внематочной беременностью маточные трубы могут быть удалены, и тогда возникает абсолютное трубное бесплодие, обусловленное отсутствием маточных труб.
О перитонеальной форме бесплодия говорят в случаях, когда спайки возникают в брюшной полости вокруг маточных труб, между маточными трубами и яичниками, между маткой, придатками, кишечником или другими органами брюшной полости (рис. 2).

Рис. 2. Спайки в малом тазу
В любом из вариантов трубного или перитонеального бесплодия имеется механическое препятствие, не позволяющее сперматозоидам и яйцеклетке попасть в маточную трубу. Проблема осложняется тем, что при воспалении образуются не только спайки, но страдает и сама стенка маточной трубы. Эпителий трубы утрачивает ворсинки, стенка трубы утолщается, становится плотной, теряет эластичность. Это происходит потому, что в результате воспаления мышечная ткань замещается соединительной, т.е. происходит склерозирование тканей: труба теряет свои функциональные способности.

Рис. 3. Гидросальпинкс
Сактосальпинксы приводят к необратимой утрате маточными трубами своих функциональных способностей. Даже хирургическое восстановление проходимости маточных труб не приводит к восстановлению их репродуктивных функций. Кроме того, сактосальпинксы являются коллекторами и источниками инфекции.
Шеечный фактор, патология матки
Как уже говорилось ранее, через канал шейки матки (цервикальный канал) сперматозоиды попадают в полость матки, поэтому изменения состояния шейки матки и слизистой пробки цервикального канала могут быть факторами бесплодия. К первопричинам подобных нарушений относятся: инфекции половых путей, эндокринная патология, деформация шейки матки. Последняя бывает врожденной или приобретенной в результате травмы во время абортов или родов. Нередко после травмы развивается рубцовая или спаечная непроходимость шеечного канала. Кроме этого, слизь цервикального канала может иметь слишком высокую вязкость, в ней могут содержаться антиспермальные антитела, блокирующие подвижность сперматозоидов.
Среди врожденных причин бесплодия следует указать на недоразвитие (инфантилизм) матки и маточных труб и пороки развития, которые весьма разнообразны.
Эндометриоз
Эндометриоз — болезнь, которая встречается у женщин репродуктивного возраста, то есть в период их способности к деторождению (рис. 4). Она проявляется разрастанием ткани, похожей на эндометрий, за пределами внутренней поверхности матки.
Причины возникновения эндометриоза до конца не известны. Существует целый ряд теорий его происхождения, но ни одна из них не может быть применена ко всем случаям этого заболевания.
К предрасполагающим к эндометриозу факторам относят раннее начало менструаций, длительный и обильный характер менструальных кровотечений, нарушения менструального цикла, воспалительные заболевания половых органов, аборты, откладывание рождения ребенка по житейским обстоятельствам и отказ от грудного вскармливания ребенка. Вредные привычки (курение, алкоголь) также увеличивают риск развития эндометриоза.
Поскольку ткань очага эндометриоза сходна по своей структуре с эндометрием, она в определенной степени подвержена тем же циклическим превращениями, которым подвергается нормальный эндометрий в течение менструального цикла. Ткань в очагах эндометриоза кровоточит и отторгается, растет — пролиферирует и претерпевает другие изменения, характерные для эндометрия. Эти изменения происходят под влиянием тех же яичниковых гормонов, которые воздействуют и на слизистую оболочку полости матки.
В зависимости от локализации очагов эндометриоз бывает генитальным и экстрагенитальным. Генитальный эндометриоз встречается чаще, и в этих случаях поражаются женские половые органы (брюшина малого таза, связки матки, яичники, маточные трубы, стенки матки и шейка матки). Если очаги эндометриоза находятся за пределами половой сферы, то такой эндометриоз называют экстрагенитальным. Наиболее часто эндометриозом поражаются мочевой пузырь, мочеточники, кишечник, реже — легкие, бронхи, печень.

Рис. 4. Эндометриоз органов малого таза
Боли во время мочеиспускания и дефекации возникают при поражении эндометриозом стенок мочевого пузыря и прямой кишки.
Выраженность болевого синдрома не связана со степенью распространенности (стадией) эндометриоза. Боли могут отсутствовать при тяжелых стадиях эндометриоза и, наоборот, быть крайне интенсивными при наличии единичных, мелких очагов эндометриоза.
При поражении эндометриозом стенок матки, шейки матки и влагалища нарушения менструального цикла проявляются в виде мажущих кровянистых выделений до и/или после месячных. Появление крови в моче или кале, связанное по времени с менструацией, может свидетельствовать об эндометриозе мочевого пузыря и кишечника. Кровохарканье, приступы бронхиальной астмы могут быть симптомами эндометриоза бронхов или легких.
В связи с нарушением гормональной функции яичников менструальный цикл при эндометриозе может укоротиться или стать нерегулярным с длительными задержками.
Если очаги эндометриоза локализуются на маточных трубах, яичниках, на брюшине малого таза, кровянистые выделения из этих очагов попадают в брюшную полость, вызывают воспалительную реакцию тканей, что приводит к формированию спаек и непроходимости маточных труб. Эндометриоз нередко (в 17–27% случаев) сопровождается нарушением созревания фолликулов, ановуляцией и недостаточностью желтого тела.
Даже при так называемых малых формах эндометриоза, когда при лапароскопии находят в брюшной полости лишь единичные мелкие очаги эндометриоза, в эндометрии обнаружены изменения, которые могут быть причиной нарушения имплантации эмбриона.
При эндометриозе нарушается иммунитет, повышается концентрация веществ, которые подавляют подвижность сперматозоидов, блокируют оплодотворение яйцеклетки.
Таким образом, бесплодие при эндометриозе обусловлено двумя причинами: спайками и неблагоприятной для оплодотворения средой. Обобщая сказанное, можно заключить, что бесплодие, вызванное эндометриозом, нередко может быть преодолено только с помощью ЭКО.
Иммунологическое бесплодие
К иммунологическому бесплодию относят случаи, когда в организме женщины или мужчины вырабатываются специфические белки (антитела) против сперматозоидов. Эти антитела подавляют подвижность сперматозоидов и угнетают их способность к оплодотворению яйцеклетки. Антиспермальные антитела могут быть в крови женщины, в шеечной слизи, в секрете матки и маточных труб. Именно эти случаи чаще всего имеют в виду, говоря о бесплодии, вызванном несовместимостью супругов.

Рис. 5. Схема действия аутоиммунных антител
В последнее время появились публикации об антителах к хорионическому гонадотропину (гормону, который вырабатывает плодное яйцо и который стимулирует секрецию прогестерона желтым телом) как причине бесплодия и неудач в его лечении. Однако, чтобы дать окончательную оценку сообщающимся фактам, необходимо проведение дополнительных исследований.
Появление антител рассматривается специалистами как частное проявление общих нарушений в иммунной системе. Иммунологические нарушения могут сочетаться с любой другой формой бесплодия, быть причиной невынашивания наступившей в результате лечения беременности, поэтому исследования состояния иммунной системы входят в комплексное обследование бесплодных супружеских пар.
Психогенные факторы
Всем пациентам программ ВРТ мы рекомендуем пройти консультацию психолога. Громадный мировой и наш собственный опыт свидетельствуют, что помощь этого специалиста сокращает и облегчает путь к желаемой беременности.
Стаж работы 11 лет.
Статья проверена медицинским директором, врачом акушер-гинекологом высшей квалификационной категории Тяпкиной Мариной Анатольевной.
- Виды женского бесплодия
- Факторы женского бесплодия
- Эндокринные факторы бесплодия
- Органическое бесплодие
- Функциональное бесплодие
- Основные причины женского бесплодия
- Симптомы и признаки
- Часто задаваемые вопросы
- Нет времени читать?
Данная статья не может быть использована для постановки диагноза, назначения лечения и не заменяет прием врача.
Виды женского бесплодия
В зависимости от того, когда возникли проблемы с зачатием, существует два типа бесплодия у женщин:
Первичная форма бесплодия встречается относительно редко.
Основными ее причинами являются:
- гипоплазия органов репродукции;
- врожденные аномалии строения внутренних половых органов;
- отсутствие матки, фаллопиевых труб;
- нарушения со стороны желез внутренней секреции.
При первичном бесплодии беременности в анамнезе отсутствуют. При вторичном бесплодии женщина указывает на наличие беременностей в прошлом, даже если они не закончились рождением ребенка, но на момент обращения зачатие не наступает, несмотря на нормальные показатели фертильности у партнера. В 90% случаев при вторичном бесплодии диагностируют воспалительные заболевания репродуктивной системы, в 60% — непроходимость маточных труб.

Первичное бесплодие

Вторичное бесплодие
Факторы женского бесплодия
По причине возникновения различают следующие формы женского бесплодия:
- Иммунологическое — связано выработкой антиспермальных антител.
Чтобы убедиться в правильности диагноза, паре рекомендуют пройти посткоитальный тест. - Трубное — возникает из-за непроходимости маточных труб.
В Российской Федерации этим видом страдает около 60% женщин, имеющих проблемы с естественным зачатием. Причиной трубного бесплодия являются хронические воспалительные процессы, осложнившиеся образованием спаек. - Маточное — является следствием различных заболеваний матки — от пороков развития до миомы.
В эту же группу входят болезни шейки матки. Диагностика их проста — врачу достаточно результатов объективного обследования и ультразвукового сканирования. Иногда в диагностический план включают гистероскопию и гистерографию. - Эндокринное — обусловлено нарушением работы желез внутренней секреции.
Гормональный дисбаланс препятствует нормальному созреванию яйцеклетки, что ведет к бесплодию. - Психологическое — возникает из-за психоэмоциональных перегрузок и других факторов, не имеющих отношения к анатомии и физиологии репродуктивной системы.
Лечением этого вида бесплодия занимаются психологи (подробнее читайте здесь). - Генетическое — может быть врожденным и приобретенным.
В первом случае проблемы с зачатием провоцируют хромосомные аномалии, во втором — курение, ионизирующее излучение, прием некоторых лекарств. - Возрастное — связано с уменьшением овариального резерва, а также с ухудшением выработки сперматозоидов с возрастом.
Точные причины возрастного бесплодия неясны.
Каждая форма бесплодия сопровождается своими признаками, особенностями течения болезни, методами лечения.

Эндокринные факторы бесплодия
Возможность зачатия напрямую зависит от правильного гормонального баланса. Его нарушение приводит к отсутствию или нерегулярности овуляции.
Такие нарушения в работе эндокринной системы могут вызвать:
Очень важен и нормальный индекс массы тела. Как избыток жировой ткани, так и ее недостаток негативно влияют на функцию яичников и способны привести к нарушению цикла и проблемам с зачатием.

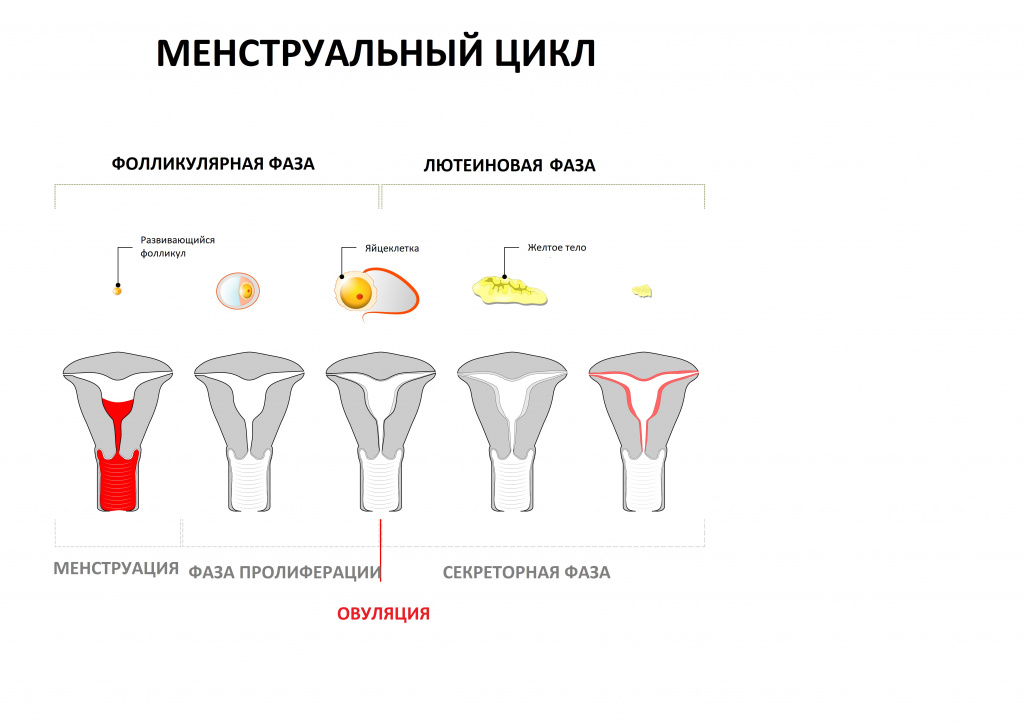
Гормональный контроль овуляции

Гормональная регуляция менструального цикла
Органическое бесплодие
К этой группе причин относятся различные поражения и нарушения в работе репродуктивных органов, влияющих на функциональную сторону зачатия. Так как оплодотворение и развитие плода происходит не в одном и том же месте, такие как возможность беспрепятственного движения мужских половых клеток и эмбриона после оплодотворения, становятся критически важными для наступления здоровой беременности.
Наиболее распространенные причины:
Функциональное бесплодие
Функциональным бесплодием называется такое состояние, когда после полного обследования обоих партнеров врач-репродуктолог не может выявить причину проблемы. Другими словами, когда оба партнера здоровы, а беременность не наступает.
Также, этот тип бесплодия еще называют психогенным, бесплодием неясного генеза, и идиопатическим. Чаще всего такое бесплодие вызывается психологическими причинами. Работа психологов в связке с репродуктологами в такой ситуации, обычно приносит положительный результат.
Основные причины женского бесплодия
Причинами женского бесплодия являются:
- гормональные нарушения — частая причина бесплодия у женщин;
- инфекционные заболевания — также довольно распространенные причины бесплодия как у женщин, так и мужчин;
- органические гинекологические заболевания.
Причинами гормонального дисбаланса, ведущего к женскому бесплодию, являются:
- Чрезмерные психоэмоциональные нагрузки, негативно сказывающиеся на работе органов эндокринной системы.
В стрессовом состоянии выносить ребенка женскому организму очень тяжело, поэтому беременность не наступает. Но даже если зачатие произошло, очередной стресс может привести к раннему выкидышу. - Чрезмерный вес, излишняя худоба.
Индекс массы тела женщины должен составлять не менее 19 и не более 25, его нужно учитывать при лечении. Сильное отклонение от этих показателей сопровождается нарушением выработки эстрогенов — женских половых гормонов. В результате нарушается регулярность месячных, циклы становятся ановуляторными. Главной причиной женского бесплодия в таких случаях — нарушение обмена веществ, вызванное неправильным питанием и гормональный дисбаланс. - Генетический фактор также может способствовать бесплодию.
Женское бесплодие в таких ситуациях провоцируют курение, злоупотребление алкоголем, бесконтрольный прием лекарств, контакт с ионизирующим излучением. Все эти факторы инициируют мутации в генах, что в итоге проявляется проблемами с зачатием ребенка. - Опухоли и аномалии развития гипоталамо-гипофизарной системы.
В норме гипоталамус вырабатывает статины и либерины, которые регулируют работу передней доли гипофиза. Регуляция осуществляется по принципу обратной связи. Тропные гормоны влияют непосредственно на яичники. При чрезмерной или недостаточной выработке статинов, либеринов или тропных гормонов менструальный цикл нарушается, овуляция отсутствует, в яичниках вместо фолликулов развиваются кисты. Все это приводит к гормональному бесплодию.
Очень часто женскому бесплодию способствуют инфекционные агенты. Воспалительные заболевания органов репродукции склонны к хронизации и могут длительное время протекать бессимптомно. Особенно опасны в этом плане вирус папилломы человека, уреаплазма, микоплазма, хламидии, цитомегаловирус. Длительный вялотекущий воспалительный процесс сопровождается рубцеванием ткани, появлением спаек. В результате развивается непроходимость маточных труб, препятствующая естественному зачатию.
К органическим женским заболеваниям, приводящим к бесплодию, относятся:
- полипы — доброкачественные новообразования на длинной ножке или широком основании, развивающиеся из эндометрия — слизистой оболочки матки;
- эндометриоз — чрезмерное разрастание эндометрия или появление эндометриоидных очагов за пределами полости матки;
- миомы — доброкачественные опухоли, развивающиеся из мышечного слоя матки;
- злокачественные образования ;
- кисты — полостные новообразования, заполненные жидкостью.
В таких случаях женщины жалуются на болезненные менструации, появление кровянистых выделений между месячными, после полового контакта.
Чтобы уточнить причину бесплодия, убедиться в правильности диагноза и получить рекомендации по лечению, женщине нужно проконсультироваться у врача и пройти обследование. Опираясь на его результаты, гинеколог поставит окончательный диагноз и назначит терапию бесплодия.
Симптомы и признаки
Симптомы, говорящие о бесплодии, самые разные. Чаще всего это комплекс признаков, самым частым из которых является расстройство менструального цикла . Женщины жалуются на обильные, скудные месячные или их отсутствие. Иногда задержки или отсутствие менструации женщины воспринимают как наступление беременности, но такие признаки характерны для множества болезней, как эндокринного, так и гинекологического происхождения и могут говорить о бесплодии. Боль внизу живота, иррадиирующая в задний проход и поясницу, выделения непривычного цвета с неприятным запахом свидетельствуют о воспалительном процессе.
У женщин заболевания щитовидной железы также могут стать причиной, ведущей к бесплодию. В таких случаях пациенты жалуются на учащенное сердцебиение, немотивированную потерю веса, непереносимость высоких температур. Все эти признаки развиваются при тиреотоксикозе — повышенная функция щитовидной железы.
Недостаточная выработка тироксина (гипотиреоз) также негативно сказывается на репродуктивной функции женщины. В таких случаях пациенты отмечают сонливость, плохую переносимость холода, прибавку в весе, отечность мягких тканей.
Резкий набор веса, приведший к ожирению, чрезмерное выделение кожного сала, оволосение по мужскому типу, недоразвитие молочных желез свидетельствуют о нарушении функции желез внутренней секреции и может говорить об эндокринном бесплодии.
Главный признак женского бесплодия — отсутствие зачатия на протяжении года с момента начала активной половой жизни без применения контрацептивов, при условии, что спермограмма партнера соответствует норме.
Еще один характерный симптом бесплодия у женщины — отсутствие овуляции. Определить ее наличие можно по функциональным тестам, например, измеряя базальную температуру. Также на помощь женщинам приходит ультразвуковое сканирование органов малого таза и специализированные тесты, продающиеся в аптеках. С их помощью можно не только подтвердить факт овуляции, но и установить ее точную дату.
Часто о бесплодии говорит нестабильный психоэмоциональный фон. 30% пар не могут забеременеть именно из-за психогенного фактора. Постоянные стрессы становятся причиной гормонального дисбаланса, который, в свою очередь, приводит к бесплодию. Женщина переживает еще больше, что приводит к еще большим стрессам. Патологический круг замыкается. Разорвать его может только врач — он выяснит причину, приведшую к бесплодию и назначит нужное лечение.
Мнение врача
Важно, чтобы на обследование супружеская пара приходила вместе. Ведь причиной бесплодия может быть и нарушение сперматогенеза. На женский фактор, и мужской, приходится примерно по 40% случаев бесплодия, в оставшиеся 20% причина остается неясной. Сначала лучше исключить мужской фактор, так как для проверки сперматогенеза достаточно сдать спермограмму. Если обнаружатся нарушения, назначат дополнительные исследования. Женщин обследовать сложнее. Нужно учесть все возможные патологии, и одним УЗИ диагностика не ограничивается.
Врач репродуктолог, акушер-гинеколог, к.м.н.
- Вихляева Е.М., Железнов Б.И., Запорожан В.Н. и др. Руководство по эндокринной гинекологии / Под. ред. Е.М.Вихляевой. - М., 1998.
- Аксененко В.А. Воспаление половых органов и профилактика репродуктивных потерь. - Ставрополь: Ставроп. гос. мед. акад. - 2000.
- Кожухов М.А. Влияние экологических и популяционно-демографических факторов на репродуктивное здоровье женщин: Автореф. дис. . канд. мед. наук: 14.00.33 / Курский гос. мед. ун-т. - М., 2002.
- Актуальные направления исследований в области репродуктивного здоровья женщины: Материалы международного симпозиума.- М., 1997.
- Анохин Л.В., Коновалов О.Е. Бесплодие в браке -Рязань, 1995.
- Пшеничникова Т.Я., Сухих Г.Т. Бесплодный брак // Акушерство и гинекология. 1994
- Адамян, Л. В. Эндометриозы : рук. для врачей
- Беженарь, В. Ф. Трубно-перитонеальное бесплодие. Проблемы и перспективы : обзор / В. Ф. Беженарь, А. С. Максимов // Журн. акушерства и женских болезней. - 1999.
У вас есть вопросы? Проконсультируйтесь с нашими опытными врачами и эмбриологами.

Женское бесплодие не считается заболеванием, однако при таком диагнозе за счастье материнства возможно придётся бороться долгие годы. Чтобы добиться положительного результата, нужно будет пройти большое количество исследований и лечиться, хотя бывают случаи, когда причина выявляется и устраняется очень быстро.

Что такое бесплодие, когда ставится такой диагноз?
Бесплодие — диагноз, который изначально ставится паре в общем, и лишь после установления причин уже определяется женское это бесплодие или мужское. Иногда бывает, что проблемы с детородной функцией есть у обоих пациентов.
Начать обследоваться на бесплодие нужно, если в течение 6 месяцев регулярной половой жизни женщина не беременеет. Если в течение 12 и более месяцев не удалось зачать ребенка, диагноз считается подтвержденным.
Причины, мешающие зачатию или вынашиванию
Причин наступления бесплодия много. Некоторые настолько примитивны, что знай о них супруги ранее, можно было бы избежать проблем. Другие могут быть настолько серьезны, что родить малыша можно только через ЭКО. Бывает и так, что пары остаются бесплодными даже после лечения — причины в этом случае нельзя устранить.
По статистике чаще всего причина ненаступления беременности кроется в женском организме, но начинать обследование стоит все-равно с мужчины. Это связано с тем, что ему для начала нужно сдать всего один анализ — спермограмму, тогда как женщине придется проходить разные процедуры.
Давайте рассмотрим основные причины женского бесплодия.
Возраст — после 35 лет шансы на зачатие снижаются!
В наше время стали популярны так называемые “поздние роды”, когда первый ребенок появляется после 30 и даже 35 лет. Однако в этом возрасте возможность забеременеть существенно снижается. Также повышаются риски рождения малыша с хромосомными патологиями. С материальной точки зрения может быть и неплохо, что женщина рожает, уже будучи зрелой. Но природой заложен оптимальный возраст для рождения первенца — 19-25 лет. Именно в этот возрастной промежуток чаще всего появляются крепкие, здоровые дети, а женщина быстро восстанавливается после родов.
Причины возрастного бесплодия сразу 3:
- Снижение овариального резерва . При рождении у женщины закладывается определенное количество яйцеклеток, исчерпав резерв, она становится бесплодной.
- Высокий риск привычных выкидышей . С возрастом в организме накапливаются токсины, иммунитет слабеет, нарушается обмен веществ, все это приводит к нарушениям в образовании половых клеток. Природа заложила программу при которой большая часть зародышей с отклонениями гибнет на самых первых этапах и выводится в виде выкидыша. Пациентка может даже не знать, что обильные месячные — это ранний выкидыш.
- Возможность наступления раннего климакса . У каждой 10-й женщины климакс наступает до 40 лет.
Нарушения гормонального фона
Нарушения менструального цикла сильно влияют на способность женщины к зачатию ребенка. Гормональные изменения часто связаны с экологией или наследственностью, с приемом таблеток и наличием сопутствующих заболеваний. Повлиять на уровень гормонов могут даже продукты питания и стресс на работе. Сбои в функционировании яичников мешают правильному созреванию яйцеклеток и дальнейшему процессу вынашивания.
Именно сбои гормонального характера в большинстве случаев и являются причиной бесплодия и способствуют наступлению климакса в более раннем возрасте.
Стрессовые состояния
В жизни любого человека предостаточно ситуаций, когда организм страдает от переутомлений, недосыпаний, нервного истощения, Единственный выход из такого состояния — отдых, но только правильный, качественный. Если пренебрегать этим, то можно не только бесплодие получить, но и ряд других проблем со здоровьем.
Иногда снять стресс просто отдыхом невозможно, тогда нужно обратиться к врачу. При этом важно понимать, что стрессовая ситуация вгоняет в замкнутый круг. Стресс — гормональный скачок — ухудшение состояния — ещё больший стресс и нервное истощение.
Болезни, провоцирующие женское бесплодие
Существуют заболевания, которые являются прямой причиной бесплодия или провоцируют другие патологии, приводящие к проблемам с зачатием. Таких заболеваний в гинекологии несколько десятков и вс они очень распространены. Очень часто встречаются:
- Воспаления яичников и маточных труб . Они возникают в результате переохлаждения или наличия половых инфекций. Более половины женщин, способных родить ребенка, обнаруживают воспаления половых органов, но лечить их не торопятся. Спустя определенное время обнаруживается запущенная форма той или иной инфекции половых органов — это уже гарантия длительного лечения от бесплодия.
- Хирургические аборты и травмы матки . Всем известно, что аборт, особенно при первой беременности, ставит под сомнение возможность не только снова зачать малыша, но и выносить его. А несколько абортов подряд — это уже высокий риск стать бесплодной. Хирургическое вмешательство требует выскабливания стенок матки изнутри: маточный слой истончается, сам орган травмируется. Часто в процессе родов женщина получает травмы матки, что впоследствии может стать проблемой при вынашивании второй и последующих беременностей.
- Нарушенный обмен веществ . Лишний вес, как и его недостаток, тоже отрицательно влияет на возможность женщины стать мамой. Деятельность репродуктивных органов напрямую связана с эндокринной системой и обменными процессами. Если организм болен, а нарушение обмена — это болезнь, можно ожидать проблемы с репродукцией. Около 10% случаев бесплодия возникают из-за нарушения обмена веществ.
- Непроходимость маточных труб . Еще один дефект женского организма, а именно полная или частичная непроходимость маточных труб, становится причиной бесплодия примерно в 20% случаев. Причины спаек — аборты, воспаления репродуктивных органов, операции органов малого таза, врожденные проблемы. Причем это заболевание может диагностироваться даже у нерожавших женщин.
- Кисты . Женщин детородного возраста часто страдают от опухолей и кист матки и яичников. Такие диагнозы, как фиброма матки и поликистоз яичников раньше отмечались у женщин более зрелого возраста, но теперь все чаще встречаются среди молодежи. Гинекологи считают, что к их возникновению приводят гормональные и генетические проблемы. Так как патологии очень долго протекают бессимптомно, врачи советуют периодически проходить обследование у гинеколога — сдавать мазки, анализы на гормоны и проходить УЗИ малого таза.
- Дефекты женских половых органов . Причина врожденных дефектов прежде всего, наследственность. Ранее такие диагнозы, как отсутствие яичников, “детская” матка или неразвитые маточные трубы, были сродни страшному приговору. В настоящее время известны способы лечения некоторых из них, в других случаях медицина предлагает альтернативное решение. Суррогатное материнство, к примеру.
Есть и еще причины, способствующие невозможности зачать ребенка, однако они не могут обоснованы медициной. Вроде пара и здорова, а детей нет. В таких случаях рассматривается психологический аспект и совместимость партнеров по гормональным и др. признакам.
Признаки женского бесплодия: какие симптомы требуют срочного обследования у гинеколога
Выявить наличие бесплодия можно, руководствуясь некоторыми симптомами:
- Нерегулярные месячные. Один из первых признаков проблем со здоровьем у женщины — нарушенный цикл менструаций. Скудные или, наоборот, слишком интенсивные выделения свидетельствуют о каких- то сбоях в работе организма. В данном случае необходима консультация гинеколога для своевременного обнаружения бесплодия и, при его наличии, выбора методов лечения.
- Болезненные месячные. Ни в коем случае не нужно терпеть сильную боль во время месячных, ведь это не является нормой. Хотя многие женщины считают, что так и должно быть. Реагировать на этот сигнал организма нужно незамедлительно.
- Отсутствие критических дней более двух месяцев. Это явление называется аменорея. Если месячные не начались в положенное время и спустя неделю тоже, то это либо беременность, либо сбой. Только врач поможет установить точный диагноз. Затягивать с визитом к гинекологу не стоит, чтобы не запускать болезнь.
Степени и виды бесплодия: прогноз на беременность
В медицине выделяют несколько степеней женского бесплодия: относительное, первичное, абсолютное, бесплодие 2-й степени.
Относительное бесплодие характеризуется тем, что его причины можно выявить и ликвидировать, тем самым восстановив способность женщины к деторождению. Абсолютная же степень бесплодия означает, что ничего сделать уже нельзя, процесс необратим.
- Бесплодие 1 степени, или первичное бесплодие, диагностируется у тех женщин, которые ни разу не забеременели при регулярной половой жизни.
- Бесплодие 2 степени предполагает отсутствие беременности в определенный временной промежуток, хотя раньше беременность была.
Бесплодие 1 и 2 степени возможно вылечить, если оно было своевременно обнаружено.
По характеру причин, вызвавших бесплодие, выделяют следующие его виды:
- Маточное;
- Гормональное;
- Эндометриальное;
- Аутоиммунное;
- Трубно-перитонеальное;
- Идиопатическое.
Зачастую женщина даже не догадывается о наличии у нее бесплодия, потому что пока не планирует зачатие ребенка. В то же время особых проблем со здоровьем она не замечает, ведь очень много заболеваний не имеют симптомов и никак себя не проявляют. Вот поэтому и нужно посещать гинеколога хотя бы раз в полгода для своего же спокойствия.
Как обнаружить бесплодие?
Выявить женское бесплодие можно с использованием общих и специальных методов. Целью общих методов является оценка состояния женщины. Это возможно сделать с помощью первичного осмотра (состояние кожи, груди, телосложения, слизистых оболочек, волос), пальпации желез и живота, измерения давления и температуры.
Специальные методы диагностики предусматривают проведение различных тестов: инструментальных, лабораторных, функциональных. Они дают врачам возможность оценить особенности в строении половых органов и исследовать выделения из половых органов.
Наиболее действенными функциональными тестами являются:
- Периодическое изменение базальной температуры и на основе полученных данных определение степени отклонений гормональной активности от пределов нормы, а также особенностей овуляционного периода и менструального цикла. Это очень трудоемкий процесс, требующий регулярности и внимательности. Кроме того возможны ошибки, ведь температура тела человека может меняться под влиянием разных условий.
- Измерение уровня гормонов — эстрогенов путем взятия мазка выделения из шейки матки.
- Посткоитальное исследование активности сперматозоидов и анализ на наличие антиспермальных тел.
К лабораторным тестам относятся исследование мочи и крови на гормоны, исследование мазков и крови на инфекции и т.д.
Важнейшее обследование при бесплодии — УЗИ. Существует несколько методик, позволяющих полностью исследовать репродуктивные органы. Например, можно сделать трансвагинальное УЗИ и полностью получить картину состояния матки. УЗИ с контрастом помогает найти спайки и выявить степень их проходимости. УЗИ с доплером показывает, как функционирует кровоток. А фолликулометрия покажет как и когда созревают фолликулы, их число и др.
Эти обследования недорогие, безопасные, но очень эффективные. Ещё один плюс — они безболезненные.
Лечение бесплодия: шансы на излечение в процентах
После проведения комплексного обследования и изучения полученных результатов гинеколог назначает лечение. Оно начинается с ликвидации причины этой проблемы.
При лечении женского бесплодия применяется несколько методик. Их действие направлено в первую очередь на:
- Восстановление детородных функций путем хирургического вмешательства или применения консервативных методов лечения.
- Привлечение дополнительных технологий в случаях невозможности зачать ребенка естественным путем.
Во многих случаях гинекологами выявляется эндокринное бесплодие, лечение которого будет состоять из корректировки гормональных нарушений и стимуляции функций яичников. Такое лечение не обязательно проходит с использованием медикаментов. Сначала происходит нормализация веса при помощи диет и занятий спортом.
Если назначено медикаментозное лечение, то оно основано на гормонотерапии. Уровень гормонов определяется путём проведения анализов. Такое лечение при его правильной организации даёт высокую вероятность наступления беременности (в 80% случаев).
Лечение маточного бесплодия основывается на проведении реконструктивно-пластической операции. Успешность проведения такого метода невелика — положительный исход вероятен в 20% случаев. Если хирургическое вмешательство не дало результата, остается только одно — суррогатное материнство.
Трубно-перитонеальное бесплодие возникает из-за непроходимости фаллопиевых труб. В данном случае основная цель лечения — коррекция врожденной или приобретенной аномалии при помощи метода лапароскопии. 40% таких операций заканчиваются удачно обеспечивая женщине возможность родить малыша. Если операция не помогает, пациенткам советуют прибегнуть к искусственному оплодотворению.
Эндометриальное бесплодие лечится методом лапароскопии с эндокоагуляцией, которая направлена на удаления патологии. После проведения процедуры пациентка проходит курс приема гормональных лекарств. Вероятность зачать ребёнка в данном случае также невысока — около 30%.
Если у женщины выявлено иммунологическое бесплодие, лечение здесь не нужно. Поможет процедура инсеминации, когда смерматозоиды обходят иммунный барьер шейки матки. 40% таких процедур заканчиваются наступлением беременности.
При идиопатической форме бесплодия лечение оказывается довольно проблематичным. В данном случае причину бесплодия выявить невозможно, остается надеяться на вспомогательную терапию.
Диагностика бесплодия и его лечение — прерогатива только высококвалифицированных специалистов. И даже если диагноз оставляет желать лучшего, ни в коем случае нельзя опускать руки. Заболевания, связанные с репродуктивной функцией, сейчас очень хорошо лечатся если не традиционной медициной, то другими альтернативными способами.
Профилактика женского бесплодия
Профилактикой нарушений детородной функции следует заниматься с детского возраста. Заболевания половых органов часто наступают после перенесения дифтерии, кори, краснухи, гриппа. Эти болезни нарушают процесс роста и созревания женских половых органов, провоцируя появление первичного бесплодия. Как результат, будучи в зрелом возрасте, женщины тратят много времени, чтобы восстановить способность выносить и родить ребенка.
Обнаружить проблемы с зачатием можно у девушек. Задержка менструаций или, наоборот, слишком раннее начало — это тревожный сигнал. В подростком возрасте не нужно слишком интересоваться диетами, ведь с лишними килограммами могут уйти и менструации. Диеты также приводят к уменьшению размеров яичников и матки, отсюда результат — бесплодие.
В более зрелом возрасте женщина должна своевременно обращаться к врачу при обнаружении воспалений, особенно после абортов и операций. Иначе последствия будут серьезными, вплоть до бесплодия. Именно поэтому профилактика гинекологических заболеваний столь важна для здоровья.
Соблюдение определённых правил поможет сохранить здоровье и обрести возможность стать мамой. Вот основные из них:
- Следовать правилам гигиены;
- Употреблять алкоголь только в умеренных количествах;
- Не вступать в беспорядочные половые связи;
- По возможности избегать стрессовых ситуаций;
- Правильно питаться.
Главное, не потерять драгоценное время и обнаружить заболевание вовремя. Есть случаи, когда за помощью обращаются женщины, страдающие бесплодием более 10 лет. Тогда даже самые прогрессивные способы лечения не помогут достичь нужного эффекта. Поэтому не нужно пренебрегать визитами к гинекологу. Врач поможет диагностировать бесплодие и начать бороться с ним.
Читайте также:

