Поражения черепных нервов кратко
Обновлено: 08.07.2024
От головного мозга к разным частям головы, шеи и туловища идут двенадцать пар черепных нервов. Некоторые из них передают в мозг информацию от органов чувств (зрение, слух и вкус), другие управляют работой желез и мышц лица. Все нервы имеют номера и названия (номер зависит от положения нерва, нервы нумеруются в направлении от передней части мозга к задней).
Изображение черепных нервов
Двенадцать пар черепных нервов выходят с нижней стороны мозга, проходят через отверстия в черепе и идут к разным частям головы, шеи и туловища.
Заболевание черепных нервов может возникнуть при повреждении или нарушении функции следующих структур:
Некоторые заболевания черепных нервов нарушают движения глаз. Движения глаз контролируются 3 парами мышц. Эти мышцы двигают глаз вверх-вниз, вправо-влево и по диагонали. Эти мышцы контролируются следующими черепными нервами:
Если одни из этих нервов или участок в головном мозге, контролирующий их, повреждены, мышцы, которые ими контролируются, может парализовать с разной степенью тяжести (паралич), и люди тогда не способны нормально двигать глазами. Насколько сильно страдают движения глаз, зависит от того, насколько сильно поражен нерв. У больного с параличом одного из этих нервов может двоиться в глазах, когда он смотрит в определенных направлениях.
Знаете ли Вы, что.
Некоторые заболевания черепных нервов нарушают движения глаз, вызывая двоение зрения.
Причины
Заболевания черепно-мозговых нервов имеют множество причин, включая следующие:

Давление на нерв из-за аномалий кровеносных сосудов, таких как выпячивание (аневризма Аневризмы артерий рук, ног и сердца Аневризма представляет собой выпячивание (расширение) в стенке артерии. (См. также Аневризмы ветвей аорты и Аневризмы головного мозга). Аневризмы могут возникать в любой артерии. Наиболее часто. Прочитайте дополнительные сведения ) стенки артерии или патологическое соединение между артерией и веной (артериовенозная мальформация Артериовенозная фистула Артериовенозная фистула (свищ) представляет собой патологический ход между артерией и веной. В редких случаях через большой свищ может сбрасываться достаточно крови, что вызывает симптомы снижения. Прочитайте дополнительные сведения )
Некоторые токсины, такие как ртуть
Симптомы
Симптомы заболеваний черепных нервов различаются в зависимости от пораженных нервов и характера самого повреждения. Заболевания черепных нервов могут оказывать влияние на восприятие запаха, вкуса, чувствительность лица, выражение лица, слух, чувство равновесия, речь, глотание и мышцы шеи.
Например, возможны следующие варианты нарушения зрения:
При повреждении одного 2-го черепного нерва (зрительного нерва Заболевания зрительного нерва Прочитайте дополнительные сведения ) зрение на пораженный глаз может частично или полностью пропадать.
При повреждении любого из трех черепных нервов, которые контролируют движение глаз (3-го, 4-го или 6-го черепного нерва), больной не может нормально двигать глазами. Симптомы включают двоение зрения, когда больной смотрит в определенном направлении.
Заболевания черепных нервов также могут стать причиной разнообразной лицевой или головной боли.
Диагностика
Исследования функции черепных нервов
Обычно магнитно-резонансная томография
Часто необходимо проведение визуализации головного мозга методом магнитно-резонансной томографии.
Лечение
Лечение заболеваний конкретного черепного нерва зависит от причины его поражения.
ПРИМЕЧАНИЕ: Это — пользовательская версия ВРАЧИ: Нажмите здесь, чтобы перейти к профессиональной версии
Была ли страница полезной?
Также интересно
Компания MSD и Справочники MSD
Чувствительность кожи лица, деятельность глазных, мимических, язывовых, глоточных мышц обеспечивается черепными нервами. Периферические нервные волокна очень хрупкие и неустойчивы к сдавлению (компрессии) или травме. Острое нарушение функции черепных нервов случается при переохлаждении, нахождении длительное время в неудобном положении, травматическом повреждении. Хроническое нарушение деятельности нервных волокон часто бывает следствием нарушения обмена углеводов (сахарный диабет), жиров (гиперхолестеринемия), интоксикации алкоголем. Кроме того нейропатии могут быть следствием нарушений мозгового кровообращения (инсульт), демиелинизирующих процессов. Разобраться в многообразной симптоматике поможет врач невролог. Наиболее частыми нарушениями деятельности черепных нервов являются:

Неврит глазодвигательного нерва: нарушение чаще сосудистого, воспалительного, метаболического (диабетического) происхождения. Проявляется неврит глазодвигательного нерва опущением верхнего века, расширением зрачка, расходящимся косоглазием и двоением в глазах.
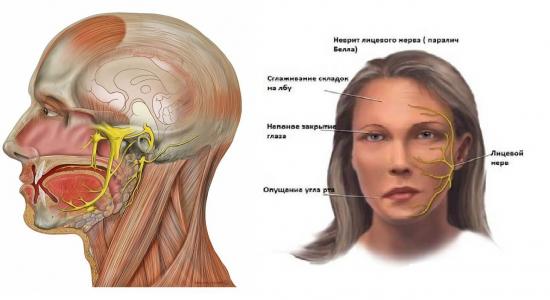
Неврит лицевого нерва: наиболее часто встречающееся поражение черепных нервов, воспалительного, травматического, инфекционного характера. Проявляется неврит лицевого нерва асимметрией лица, глаз на пораженной стороне не закрывается, нарушается жевание и слюновыделение. Очень важно при возникшей асимметрии лица в первые часы обратиться к врачу, чтобы исключить инсульт, своевременно назначить лечение и предотвратить формирование контрактур мышц лица (стойкий постоянный односторонний спазм мышц лица).
Невралгия тройничного нерва: проявляется приступом острой жгучей боли, который провоцируется прикосновением к слизистой рта и десен при жевании, чистке зубов, разговором, волнением. Боль может сопровождаться односторонним покраснением, судорогами мышц половины лица, слезотечением, пузырьковыми высыпаниями на коже лица.
В настоящее время нередко встречается невралгия крылонебного узла (синдром Сладера) и проявляется приступами боли в области уха, глаза, корня носа, челюсти, зубов, покраснением и отеком лица, слезотечением, слюнотечением. При этом возможны шум в ухе, головокружение.
Невралгия языкоглоточного нерва возможна при опухолях, атеросклерозе. Для данного нарушения характерны приступы интенсивной боли в корне языка, миндалинах, боль может затрагивать ухо, глаз, шею. При этом пациент ощущает сухость во рту, кашель.
В первые часы после возникновения вышеперечисленных жалоб обратитесь к врачу!
Любое поражение черепных нервов – это крайне неприятное состояние. Необходимо как можно быстрее обратиться за помощью к неврологу. Но перед тем, как посетить специалиста, предлагаем почерпнуть сведения о том, какие заболевания провоцируют данный процесс, с помощью каких клинических симптомов проявляется патология, на что стоит обратить внимание.
В этой статье рассказано про то, какие причины подвергают угрозе черепные нервы, а также освещены синдромы и симптомы поражения. Эта информация дополнена современными способами лечения, которые не причиняют вреда вашему здоровью.
Начнем традиционно с анатомии и физиологии. Важно понимать, как всё устроено и работает для того, чтобы иметь представление о процессе развития патологии.
Итак, черепные парные нервы отходят от ствола головного головного мозга. Всего из 12 пар. Вот они:
- обонятельные нервы (nervi olfactorii) отвечают за функцию обоняния, при их патологии развивается аносмия или гиперсмия и т.д.;
- глазодвигательный нерв (nervus oculomotorius) позволяет иннервировать мышцы, осуществляющие движение глаз, благодаря э\тому человек может посмотреть в разные стороны, вверх и вниз;
- зрительный нерв (nervus opticus) обеспечивает остроту зрения, при компрессии подвергается дистрофии и острота зрения у пациента падает, могут возникать различные зрительные и оптические иллюзии;
- блоковый нерв nervus trochlearis) – позволяет поднимать плечи вверх и держать голову прямо;
- отводящий нерв (nervus obducens) – также отвечает за функцию мышц глаз;
- тройничный нерв (nervus trigeminus) – иннервирует лицевые части черепной коробки;
- лицевой нерв (nervus facialis) – отвечает за иннервацию мягких тканей лица, частично за десны и зубы;
- языкоглоточный нерв (nervus glossopharingeus) – позволяет совершать глотательные движения, при его компрессии развивается дисфагия (человек испытывает затруднения с проглатыванием пищи и жидкости);
- преддверно-улитковый нерв (nervus vestibulocochlearis) – отвечает за иннервацию среднего и внутреннего уха, при сдавливании появляется глухота;
- добавочный нерв (nervus accessorius) иннеррвирует мышцы шеи, воротниковой области и верхней части груди;
- блуждающий нерв (nervus vagus) – самый длинный из черепных и подразделяется на 4 отдела (головной, шейный, грудной, брюшной), каждая часть отвечает за свою область иннервации;
- подъязычный нерв (nervus hypoglossus)- отвечает за подвижность подъязычных мышц.
Спинномозговой канал полый на всем своем протяжении. Он формируется за счет соединения тел позвонков и отходящих от них боковых дугообразных отростков. Овальные отверстия позволяют сформировать канал. Между телами позвонков расположены межпозвоночные хрящевые диски. Они обеспечивают равномерное распределение амортизационных нагрузок и защищают спинной мозг от компрессии. Также они обеспечивают стабильность положения тел позвонков, не дают им оказывать давление на твёрдые оболочки спинного мозга, провоцируя нарушение баланса ликвора внутри.
При дегенеративном дистрофическом поражении хрящевых межпозвоночных дисков в любом отделе позвоночника нарушается внутренний баланс ликвора, увеличивается или уменьшается его давление внутри дуральных оболочек. Это провоцирует увеличение нагрузки на нижние отделы головного мозга. Возникает угроза дислокации ствола головного мозга и компрессия парных черепных нервов. Все это провоцирует появление соответствующих клинических синдромов и симптомов. Но об этом поговорим далее в статье.
А пока хотим предложить вам бесплатно посетить врача невролога в Москве в нашей клинике мануальной терапии. Здесь трудятся опытные доктора. Они проведут полноценный осмотр, поставят точный диагноз и расскажут о том, как проводить лечение в вашем индивидуальном случае.
Причины поражения черепных нервов
Поражение черепных нервов вызывают самые разнообразные причины, среди которых лидируют патологии опорно-двигательного аппарата. Чаще всего компрессия возникает по причине следующих заболеваний:
- искривление позвоночго столба в шейном и грудном отделе (в том числе сколиоз);
- травмы шеи и воротниковой зоны, приводящие к вывиху и подвывиху, перелому или трещине костной ткани тел позвонков, затылочной кости, отростков позвоночника, растяжению и разрывам связочного и сухожильного волокна, гематомам внутри мышц и т.д.;
- нестабильное положение тел позвонков, их периодическое смещение относительно центральной оси и друг друга по типу ретролистеза, антелистеза, латеролистеза и т. д.;
- поглощение тела первого позвонка затылочной костью (ассимиляция атланта);
- подвывих или вывих первого шейного позвонка;
- рубцовая деформация передней или задней продольной связки позвоночника (они начинаются в районе копчика и крепятся к затылочной кости;
- образование остеофитов шейных тел позвонков;
- нарушение мозгового кровообращения на фоне развития синдрома задней позвоночной артерии;
- разрушение сустава между первым и вторым шейным позвонками;
- дегенеративное дистрофическое заболевание хрящевых тканей межпозвоночных дисков (остеохондроз) и его осложнения, такие как протрузия, экструзия и межпозвоночная грыжа;
- ревматические патологии, такие как рассеянный склероз, болезнь Бехтерева, системная красная волчанка и т.д.
- выявить точно причину поражения черепных парных нервов может только опытный врач. Поэтому настоятельно рекомендуется при появлении характерных признаков обращаться к специалисту.
Самостоятельно в домашних условиях можно лишь исключать все возможные факторы риска. Их присутствие в жизни человека значительно увеличивает вероятность развития тех патологических процессов, на фоне которых и возникают поражения черепных нервов.
Вот основные факторы риска, которые по возможности следует исключать из своей повседневной жизни:
- ведение малоподвижного образа жизни с преимущественно сидячей работой – происходит нарушение процессов микроциркуляции крови и лимфатической жидкости, подвергаются дистрофии мышечные волокна, начинается процесс разрушения тканей опорно-двигательного аппарата и позвоночного столба в том числе;
- частое травмирование области шеи и воротниковой зоны (обычно в группу риска входят водители автомобилей, которые вынуждены в процессе управления транспортным средством часто экстренно тормозить во время движения, это провоцирует запрокидывание черепной коробки и травмирование верхних отделов шеи);
- неправильная осанка и искривление позвоночного столба в любом отделе (происходит компенсаторное смещение тел позвонков в том числе в области крепления к затылочной кости);
- избыточная масса тела – значительно увеличивает все амортизационные и механические нагрузки на позвоночный столб, ускоряет процесс его разрушения;
- неправильная постановка стопы при ходьбе и беге в виде плоскостопия и косолапости;
- труд, связанный с длительным статичным напряжением мышц шеи и воротниковой зоны;
- курение и употребление алкогольных напитков (происходит спазмирование мелких кровеносных сосудов и ухудшается кровоснабжение тканей);
- неправильная с точки зрения эргономики организация спального и рабочего места.
Все потенциальные причины следует устранять до начала лечения. Опытный врач вертебролог или невролог в ходе первичной коснультации собирает данные анамнеза с целью выявления всех факторов негативного влияния, которые присутствуют в жизни того или иного пациента. Затем он дает практические индивидуальные рекомендации. Их соблюдение позволяет остановить разрушительный процесс и подготовить организм к процессу восстановления.
Клиника поражения черепных нервов: признаки и симптомы
В целом клиника поражения черепных нервов может существенно отличаться в зависимости от того, какой нерв подвергается негативному воздействию. Мы рассмотрим далее симптомы поражения черепных нервов в частных случаях. Эти признаки поражения черепных нервов указывают на то, что пациенту необходимо срочно обратиться на прием к неврологу или вертебрологу. При длительной компрессии черепные парные нервы подвергаются дистрофии. Восстановить их работоспособность в будущем будет очень сложно.
При поражении обонятельных черепных нервов возникают следующие признаки:
- изменение обоняния;
- отсутствие запахов или их сильное искажение;
- галлюцинации – ощущаются ароматы, которых на самом деле нет.
При поражении зрительных нервов могут возникать вспышки в глазах, снижается острота зрения, выпадают поля зрения, появляется синдром неправильного восприятия цвета и т.д. В тяжелых случаях наступает полная слепота.
Если поражаются глазодвигательные нервы, то может возникать косоглазие, невозможность посмотреть в ту или иную сторону.
Часто возникает поражение тройничного и лицевого нерва. Эти состояния в первую очередь характеризуются сильнейшими болевыми ощущениями в области лицевой части черепа. Также может возникать парез или паралич мимической мускулатуры. В результате этого человек не может улыбнуться или выразить другие эмоции.
Языкоглоточный, подъязычный и блуждающий нервы при компрессии дают клиническую картину дисфагии (нарушение глотания). Появляется гнусавость голоса, происходит постепенное атрофирование сосочков языка и человек может потерять вкус.
Поражение преддверно-улиткового нерва характерно для поздних стадий развития шейного остеохондроза. Клинические симптомы могут включать в себя выражение головокружение, сопровождающееся тошнотой и рвотой. Также возникают различные слуховые галлюцинации: биение сердца в ушах, свист, шуршание. Постепенно происходит снижение остроты слуха, вплоть до полной глухоты. В тяжелых случаях у пациентов развивается вестибулярная атаксия. Они становятся неспособными самостоятельно перемещаться в пространстве.
Как лечить синдромы поражения черепных нервов
Перед тем, как лечить выявленный синдром, необходимо установить – почему он развивается. Только поле устранения непосредственной причины поражения черепных нервов возможно проведение полноценного восстановительного лечения. Если действие негативного фактора продолжается, то, к сожалению, состояние человека с течением времени будет только ухудшаться.
Синдромы поражения черепных нервов хорошо поддаются мануальному воздействия. Помощь остеопата в таких ситуациях незаменимы и её трудно переоценить. Этот специалист сможет обнаружить место, в котором происходит защемление или компрессия. Затем он устранит этот блок и восстановит нормальное функционирование кровеносной и лимфатической системы.
Также определённую помощь может оказать вертебролог, невролог и мануальный терапевт.
Если у вас есть подозрение на подобную патологию, то вы можете обратиться в нашу клинику мануальной терапии. Первичный прием любого специалиста у нас для каждого пациента проводится совершенно бесплатно. Доктор поставит точный диагноз, даст все необходимые рекомендации по проведению обследования и лечения.
Отделение микрохирургии №1
Зав. отделением: Воронович Т.Ф.
Врач-интерн : Иванькова А.Г.
Глазодвигательный нерв - n. oculomotorius (III пара) – является смешанным нервом, содержит двигательные и парасимпатические волокна.
Двигательные волокна иннервируют наружные мышцы глаза: верхнюю прямую мышцу (движение глазного яблока вверх и кнутри); нижнюю прямую мышцу (движение глазного яблока вниз и кнутри); медиальную прямую мышцу (движение глазного яблока кнутри); нижнюю косую мышцу (движение глазного яблока кверху и кнаружи); мышцу, поднимающую верхнее веко.
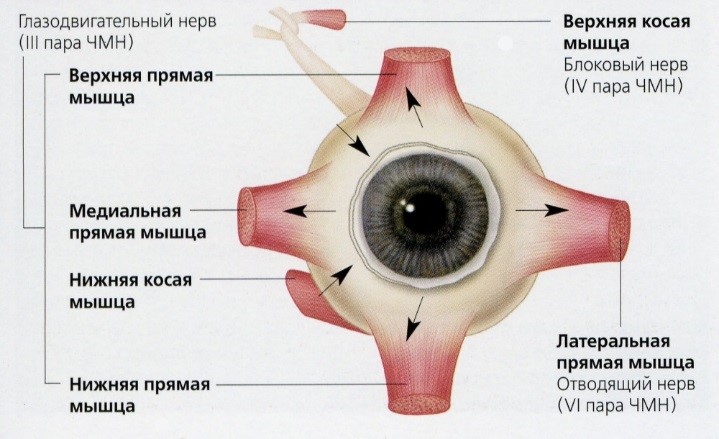
Парасимпатическим волокнам иннервируют внутреннюю мышцу глаза - мышцу, суживающую зрачок (m. sphincter pupillae), отвечают за конвергенцию (сведение к центру) глазных осей и аккомодацию.
Симптомы поражения.
Птоз (опущение века) обусловлен параличом мышцы, поднимающей верхнее веко

Расходящееся косоглазие - установка глазного яблока кнаружи и слегка вниз в связи с действием не встречающих сопротивления латеральной прямой (иннервируется VI парой черепных нервов) и верхней косой (иннервируется IV парой черепных нервов) мышц.
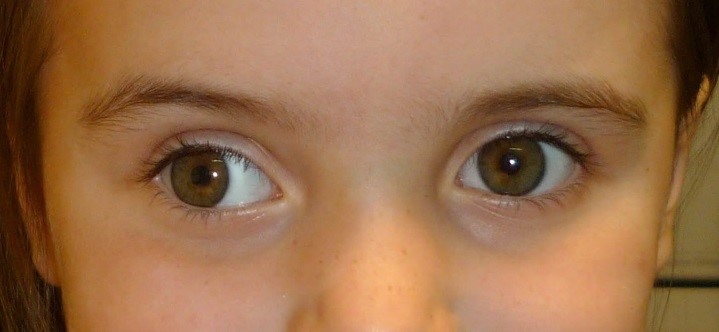
Диплопия (двоение в глазах). Двоение возникает вследствие отклонения зрительной оси одного глаза относительно другого, при монокулярном зрении оно обусловлено, как правило, изменением свойств преломляющих сред глаза (катаракта, помутнение хрусталика).

Мидриаз (расширение зрачка) с отсутствием реакции зрачка на свет и аккомодацию; зрачок расширяется, так как сохраняется симпатическая иннервация. Исчезновение зрачкового рефлекса на свет происходит как на стороне поражения, так и на противоположной, поскольку прерывается сопряженность этой реакции. Если при этом свет падает на контралатеральный, непораженный глаз, то рефлекс зрачка на свет возникает с обеих сторон.
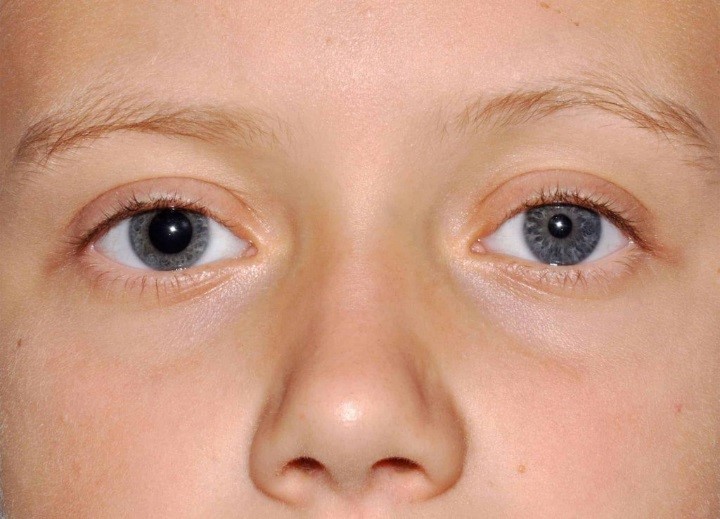
Паралич (парез) аккомодации обусловливает ухудшение зрения на близкие расстояния.
Паралич (парез) конвергенции глаз проявляется невозможностью повернуть глазные яблоки кнутри.
Блоковый нерв - n. trochlearis (IV пара) – иннервирует верхнюю косую мышцу, которая поворачивает глазное яблоко кнаружи и вниз.
Симптомы поражения. Паралич мышцы вызывает отклонение пораженного глазного яблока кверху и несколько кнутри. Это отклонение особенно заметно, когда пораженный глаз смотрит вниз и в здоровую сторону, и отчетливо проявляется, когда больной смотрит себе под ноги (при ходьбе по лестнице).

Отводящий нерв - n. abducens (VI пара) – иннервирует латеральную мышцу глаза, поворачивающую глазное яблоко кнаружи.
Симптомы поражения. Нарушается движение глазного яблока кнаружи. Это происходит потому, что медиальная прямая мышца остается без антагониста и глазное яблоко отклоняется в сторону носа (сходящееся косоглазие - strabismus convergens). Кроме того, возникает двоение в глазах, особенно при взгляде в сторону пораженной мышцы.

Паралич Белла (идиопатическая форма невропатии лицевого нерва – иннервирует мимические мышцы) - проявляется параличом мимических мышц, обусловленным поражением лицевого нерва. При попытке закрыть глаз веки на стороне поражения не смыкаются, глазное яблоко остается неприкрытым, отклоняется вверх и кнаружи, глазную щель при этом заполняет лишь склера (симптом Белла).
Симптомы поражения. Односторонний парез мимических мышц, слабость.

Больной не может поднять бровь на пораженной стороне, нахмурить ее, наморщить нос, плотно зажмурить глаз, надуть щеку, вытянуть губы трубочкой, свистнуть.
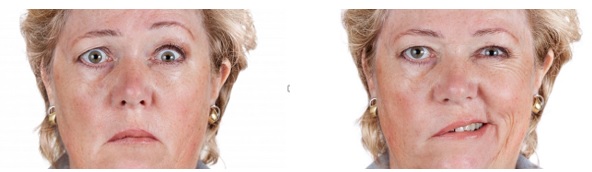
Тонус мышц на пораженной стороне снижен, щека "парусит"; изменение ширины глазных щелей; при оскаливании зубов ротовая щель перетягивается в здоровую сторону.
Из-за паралича круговых мышц глаз веки не смыкаются (лагофтальм - заячий глаз).

Пища застревает между щекой и десной, слеза может стекать по щеке, утрачивается вкус на передних 2/3 языка на стороне поражения, отмечается обострение слуха на той же стороне (гиперакузия). Иногда из-за отека охватывающий коленчатый узел, выключаются волокна, контролирующие слезную железу, что приводит к прекращению слезоотделения (синдром "сухого глаза"), чреватый возникновением кератита из-за лагофтальма.
Синдром верхней глазничной щели (также известный как Синдром Рошон-Дювиньо) — симптомокомплекс, возникающий вследствие поражения (воспалением или сдавлением) III (глазодвигательного), IV (блоковый), VI (отводящий) пар черепно-мозговых нервов, глазного нерва (1 ветви тройничного нерва), проходящих через одноимённую щель.
Верхняя глазничная щель (fissura orbitalis superior) образована телом клиновидной кости и ее крыльями, соединяет глазницу со средней черепной ямкой.

В глазницу проходят:
- три основные ветви глазного нерва ( ophthalmicus) — слезный, носоресничный и лобный нервы (nn. lаеrimalis, nasociliaris et frontalis) – определяют чувствительность глазного яблока;
- блоковый нерв (n.trochlearis). – определяет движение глазного яблока;
- отводящий нерв ( abducens) – определяет движение глазного яблока;
- глазодвигательный нерв ( oculomolorius) – определяет движение глазного яблока и верхнего века.
- верхняя глазная вена ( ophthalmica superior). – определяет отток венозной крови из глазного яблока
При повреждениях этой области развивается характерный симптомокомплекс:
- полная офтальмоплегия, т. е. обездвиженность глазного яблока; (опущение верхнего века); (расширение зрачка);
- снижение тактильной чувствительности роговицы и кожи век;
- расширение вен сетчатки;
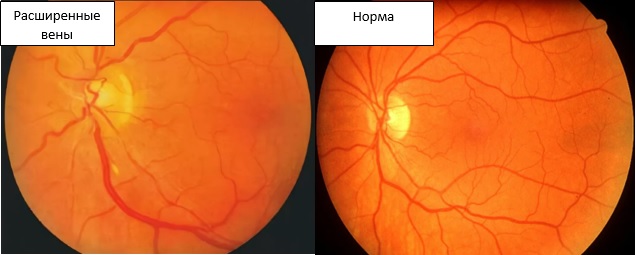

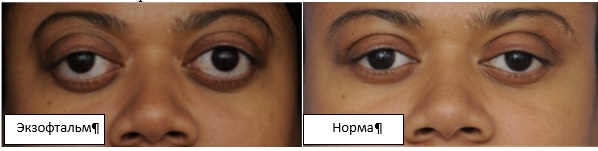
Однако "синдром верхней глазничной щели" может быть выражен не полностью, когда повреждены не все, а лишь отдельные нервные стволы, проходящие через эту щель.
Пальпебромандибулярная синкинезия Маркуса-Гунна.
При этом заболевании наблюдают поднятие век при каждом движении челюсти во время пережёвывания пищи. Лечение проводят при выраженном птозе и при наличии значительного движения века. Обнаруживают при рождении.
Этиология: синкинезия, вызванная врождённым нарушением нервных связей между волокнами глазодвигательного нерва, иннервирующими мышцу, поднимающую верхнее веко, и волокнами тройничного нерва, иннервирующими жевательные мышцы.
Как правило, первые признаки синдрома обнаруживают при кормлении младенца. Веко на стороне поражения при движениях челюсти во время кормления будет двигаться вверх и вниз.
Внешний вид пальпебромандибулярной синкинезии Маркуса-Гунна. Односторонний птоз со снижением функции мышцы, поднимающей верхнее веко. Последнее поднимается на стороне поражения при движениях челюсти. К поднятию века также приводит боковое смещение нижней челюсти в сторону, противоположную больному глазу.
Читайте также:

