Подготовка пациента к рентгенографии почек алгоритм кратко
Обновлено: 07.07.2024
Цистоскопия – эндоскопическое исследование мочевого пузыря с диагностической и лечебной целью, может проводиться амбулаторно или в стационарных условиях. Осмотр проводится врачом-урологом, ассистирует медицинская сестра. Исследование проводится в положении лежа на гинекологическом кресле. Перед осмотром необходимо опорожнить мочевой пузырь, туалет наружных половых органов.
Обзорная и экскреторная урография – методы рентгенологического обследования органов мочеполовой системы. Подготовка заключается в очищении толстого кишечника (накануне исследования вечером и утром в день исследования поставить очистительную клизму), 3 дня до обследования соблюдать диету с исключением продуктов, вызывающих газообразование (овощи, фрукты, сладкое, молочные продукты, черный хлеб). Накануне исследования принимать Эспумизан 2капс 3 раза в день, 4капс утром в день исследования. Также утром в день исследования в 7:00 – завтрак, состоящий из ½ стакана несладкой кипяченой воды и 1 куска белого хлеба.
При проведении КТ почек – специальной подготовки не требуется.
Катетеризация мочевого пузыря (мужчине, женщине) – производится для своевременного выведения из мочевого пузыря мочи с последующим восстановлением нормального естественного мочеиспускания. Проводится амбулаторно или стационарно, в асептических условиях врачом-урологом после туалета наружных половых органов.
Подготовка к рентгенологическим исследованиям
В отделении лучевой диагностики проводятся следующие КТ исследования:
Компьютерная томография черепа и головного мозга (подготовка не требуется)
Компьютерная томография придаточных пазух носа (подготовка не требуется)
Компьютерная томография височных долей (подготовка не требуется)
Компьютерная томография органов грудной клетки (Обязательно предшествующее рентгеновское исследование, подготовка не требуется)Компьютерная томография органов брюшной полости (Обязательно предшествующее ультразвуковое исследование)
Компьютерная томография поджелудочной железы (Обязательно предшествующее ультразвуковое исследование)
Компьютерная томография почек (Обязательно предшествующее ультразвуковое исследование)
Компьютерная томография надпочечников
Компьютерная томография органов малого таза (Обязательно предшествующее ультразвуковое исследование)
Компьютерная томография позвонков и межпозвонковых дисков (Обязательно предшествующее рентгеновское исследование, подготовка не требуется)
Компьютерная томография костей и суставов (Обязательно предшествующее рентгеновское исследование, подготовка не требуется)
Подготовка к КТ органов брюшной полости
КТ поджелудочной железы
КТ малого таза
КТ почек
1. Содержимое двух ампул урографина 76% развести в 1.5 литрах кипяченой воды
2. Небольшими порциями выпить вечером накануне исследования 0.5 литра раствора
3. Утром в день исследования вместо завтрака выпить еще 0.5 литра раствора
4. Оставшиеся 0.5 литра (взять с собой) выпить за 30 мин и за 15 мин до исследования
Дополнительная подготовка к КТ малого таза
1.Не мочиться за 30-40 мин до исследования
2. Для женщин иметь при себе вагинальный тампон
Подготовка пациентов к рентгенологическому исследованию
• Рентгенологическое исследование желудка и двенадцатиперстной кишки (гастроскопия)
Последний прием пищи не позднее 20 часов накануне.
При наличии упорных запоров и метеоризма – вечером накануне исследования: и утром за 1,5 -2 ч поставить очистительную клизму
Утром исключить завтрак, прием лекарственных средств
- Рентгенологическое исследование толстой кишки (ирригография)
1 Способ:
Сделать две очистительные клизмы с интервалом в 1 час вечером накануне исследования делать 1-2 очистительных клизмы утром в день исследования (не позднее, чем за 2 часа до исследования).
Исключить из рациона продукты, способствующие газообразованию
(овощи, фрукты, сладкое, молоко, чёрный хлеб).
По назначению врача – активированный уголь.
Ограничить прием жидкости до 1 литра со второй половины дня накануне исследования.
Очистительные: клизмы утром (1-2) не позднее, чем за 2 часа до исследования.
2 Способ с использованием препарата ФОРТРАНС:
Если исследование проводится утром: каждый из четырёх пакетов препарата Фортранс растворить поочерёдно в литре воды (всего 4 литра). Выпивать готовый раствор, начиная с 15 часов до 19 часов со скоростью 1 литр в час. Приём пищи запрещён. Параллельно можно пить воду, осветлённые соки в небольшом количестве. Очищение кишечника происходит естественным путём.
Если исследование проводится в обед: приём препарата следует сместить с 17 до 21 часа.
Рентгенологичекое исследование почек (экскреторная внутривенная урография)
Подготовка - Исключить из рациона продукты, способствующие газообразованию (овощи, фрукты, сладости, молоко, чёрный хлеб). По назначению врача-карболен, активированный уголь. Ограничить приём жидкости до 1 листа со второй половины дня накануне исследования. Очистительные клизмы утром и вечером.
Подготовка к магнитно-резонансной томографии:
При МРТ брюшной полости и органов малого таза - рекомендуется воздерживаться от еды и питья за 5 часов до исследования. Никакая специальная подготовка к МРТ других органов обычно не нужна. Контраст при МРТ в большинстве случаев не используется, но иногда без него не обойтись. Контраст вводится в вену через катетер, никаких неприятных ощущений и осложнений при этом не возникает. МРТ - контраст беременным противопоказан.
Подготовка к УЗИ
Подготовка к УЗИ органов брюшной полости: Наиболее приемлемое время для исследования - утром натощак. Если исследование предстоит во второй половине дня, утром допускается легкий завтрак и интервал между приемом пищи и УЗИ не менее 6 часов; За 2-3 дня до обследования рекомендуется исключить из рациона продукты, усиливающие газообразование в кишечнике (сырые овощи, богатые растительной клетчаткой, цельное молоко, черный хлеб, бобовые, газированные напитки, а также высококалорийные кондитерские изделия - пирожные, торты); При склонности к повышенному газообразованию рекомендуется 2 – 3 дня до исследования принимать энтеросорбенты (например, активированный уголь или эспумизан по 2 таблетки 3 раза в день).
Подготовка к УЗИ органов малого таза (мочевой пузырь, матка, придатки у женщин): Для трансабдоминального (через живот) гинекологического УЗИ (ТА) необходима подготовка мочевого пузыря: выпить 1 л негазированной жидкости за 1 час до процедуры; Для трансвагинального (внутриполостного) гинекологического УЗИ (ТВ) специальная подготовка не требуется, исследование проводится при опорожненном мочевом пузыре; Акушерское УЗИ (УЗИ при беременности) проводится при умеренно заполненном мочевом пузыре (выпить 2 стакана жидкости за 1 час до процедуры);
Подготовка к УЗИ мочевого пузыря и простаты у мужчин: исследование проводится при полном мочевом пузыре, поэтому необходимо выпить 1 л негазированной жидкости за 1 час до процедуры; накануне вечером необходимо провести очистительную клизму;
Подготовка к УЗИ молочных желез: Первичное профилактическое обследование можно пройти в любой день цикла. Исследование молочных желез с уточняющей целью желательно проводить в первые 10 дней менструального цикла (оптимально 5-7 день).
УЗИ щитовидной железы, УЗИ мошонки и УЗИ почек: эти исследования не требуют специальной подготовки.
Подготовка пациента к процедуре сдачи анализа крови
Правила сбора мочи на лабораторные исследования
Общий анализ мочи
Мочу следует собирать только из утренней порции ( натощак, сразу после сна), после тщательного туалета наружных половых органов. Допускается использование мочи, собранной не ранее чем через 2-3 часа после последнего ( желательно утреннего) мочеиспускания.
Для ОАМ собирается средняя порция мочи по схеме:
- начать мочеиспускание в унитаз;
- через 2-3 сек подставить контейнер для сбора анализа;
- после наполнения контейнера на 2/3- ¾ объема продолжить мочеиспускание в унитаз.
Женщинам не рекомендуется сдавать анализ мочи во время менструации.
Анализ мочи по Нечипоренко
Для исследования собирается средняя порция мочи, находившаяся в мочевом пузыре не менее 4-6 часов, предпочтительнее собирать утреннюю мочу. После тщательного туалета наружных половых органов пациент собирает среднюю порцию мочи по вышеуказанной схеме в объеме – 100-150мл.
3-х стаканная проба
Для исследования собирается полная порция мочи, находившаяся в мочевом пузыре не менее 4-6 часов, предпочтительнее собирать утреннюю порцию. После тщательного туалета наружных половых органов пациент начинает мочиться в первую емкость, продолжает во вторую и заканчивает в третью, при этом важно, чтобы вторая порция мочи была большей по объёму.
В лабораторию доставляются все три емкости, при этом на каждой из них необходимо указать номер порции.
Накануне данного исследования рекомендуется половое воздержание в течение 2 дней.
Правила сбора суточной мочи
Моча собирается в течение 24 часов на обычном питьевом режиме (1.5-2л в сутки). Утренняя моча сбрасывается, следующие порции мочи, включая утреннюю порцию следующего дня, собираются в чистый сосуд емкостью не менее 2 л. Контейнер необходимо хранить в прохладном месте, до тех пор, пока он не будет доставлен в лабораторию.
Правила сбора мочи на исследование методом ПЦР
Для исследования собирается только утренняя порция мочи. Вся порция собирается в одну банку, отстаивается 30 минут, верхнюю порцию мочи не взбалтывая слить, оставляя 50 мл мочи, которую необходимо доставить в лабораторию в течении 2-3х часов.
Подготовка пациентов к бактериологическому исследованию
Для получения достоверных результатов клинический материал на исследования должен забираться до назначения антибактериальных и биопрепаратов или через 2 недели после их отмены. Пробу следует передать в лабораторию не позднее 2 ч с момента сбора.
Правила забора мочи:
Провести тщательный туалет наружных половых органов и область заднего прохода теплой кипяченой водой с мылом (девочек подмывают спереди назад). Просушить стерильной салфеткой. Исследованию подлежит средняя порция свободно выпущенной утренней мочи. Пробу в количестве 20-50 мл (у детей - 10-15мл) необходимо собрать в стерильный пластиковый одноразовый контейнер с завинчивающейся крышкой.
Особенности забора мочи:
- у маленьких детей. После мочеиспускания провести тщательный туалет наружных половых органов, напоить ребенка и ожидать следующего мочеиспускания для забора мочи;
- у женщин. Перед забором закрыть влагалище ватным тампоном.
Правила забора мокроты.
Исследуют свободно откашливаемую мокроту (предпочтительно утреннюю), натощак. Пациент предварительно должен почистить зубы и сполоснуть рот и горло водой. Нельзя собирать слюну и носоглоточное отделяемое. В домашних условиях для лучшего разжижения мокроты можно дать горячее обильное питье, сделать массаж спины. Мокроту собирают в стерильный пластиковый контейнер с завинчивающейся крышкой.
Правила забора испражнений на дисбактериоз.
Несколько дней до исследования не следует принимать активированный уголь и биопрепараты. Отбор материала производят в день сдачи анализа. Горшок или судно предварительно дезинфицируют, тщательно моют в мыльной воде, ополаскивают, обрабатывают кипятком, остужают. Для сбора испражнений нельзя использовать туалетную бумагу, нельзя загрязнять мочой. Допустим забор материала с памперса или с проглаженной пеленки. Для сбора испражнений рекомендуется стерильный пластиковый контейнер с лопаточкой и завинчивающейся крышкой.
Материал для анализа забирают лопаточкой, вмонтированной в крышку флакона, из средней и последней порций кала (3-4 лопаточки – 1,5-2 г). Жидкими фекалиями заполняют не более 1/3 флакона.
При отсутствии возможности доставки в лабораторию материала в течение 2 часов, пробу возможно хранить при температуре +8°С не более 5 часов.
Правила забора грудного молока
В день обследования утром женщина принимает душ и надевает чистое белье. Перед сцеживанием молока необходимо вымыть руки с мылом, одеть маску. Затем следует обмыть левую и правую грудную железу теплой водой с мылом и насухо вытереть чистым полотенцем. Поверхность сосков и околососковую область молочных желез необходимо обработать отдельными ватными тампонами, смоченными 70°С этиловым спиртом. Первая порция грудного молока выливается, последующие 3-4 мл сцеживаются из каждой железы в отдельную стерильную посуду (контейнер). В течение 2 часов грудное молоко должно быть доставлено в лабораторию.
Подготовка пациентов к эндоскопическим методам исследования
-
Эзофагогастродуоденоскопия
Эзофагогастродуоденоскопия (ЭГДС) относится к эндоскопическому методу исследования, при котором осматриваются верхние отделы желудочно-кишечного тракта: пищевод, желудок и двенадцатиперстная кишка. Гастроскопия поможет поставить правильный диагноз при многих состояниях, в их числе боль в области желудка, кровотечение, язва, опухоли, затрудненное глотание и многих других.
Показания к проведению ЭГДС:
хронические заболевания пищевода, желудка, луковицы двенадцатиперстной кишки (гастрит, эрозии, язвенная болезнь), болезнь Менетрие, полипоз желудка и кишечника, пищевод Барретта и др.;
предраковые изменения эпителия пищевода и желудка (метаплазия, дисплазия);
наличие жалоб на диспепсию ( отрыжка, изжога, тошнота, дисфагия, отвращение к мясу, повышенное слюноотделение, вздутие живота, чувство тяжести в эпигастрии, рвота, болевой синдром);
операции на пищеводе, желудке, двенадцатиперстной кишке в анамнезе;
анемия, похудание, длительная лихорадка, немотивированная слабость;
наличие черного стула;
длительный прием нестероидных противовоспалительных препаратов, гомонов, антикоагулянтов;
возраст старше 40 лет, если ранее не проводились обследования, даже при отсутствии жалоб;
наличие близких родственников, больных раком желудка.
Подготовка к исследованию:
Исследование проводится натощак. Допускается прием лекарственных препаратов с небольшим количеством воды. Последний прием пищи должен быть не позже 18 часов накануне исследования.
Перед исследованием необходимо сообщить врачу об имеющейся аллергии на лекарства, если она у Вас имеется и о том, какие лекарственные препараты Вы принимаете.
2. Бронхоскопия
Бронхоскопия — эндоскопический метод оценки слизистой оболочки и просвета трахеи и бронхов. Диагностическое исследование выполняется с помощью гибких эндоскопов, которые вводятся в просвет трахеи и бронхов.
Показания к бронхоскопии
хронические заболевания легких (хр. бронхиты, пневмонии, бронхиальная астма, абсцесс легкого и др.);
длительный кашель, боли в грудной клетке, длительная лихорадка, слабость, похудание;
наличие кровохаркания;
изменения на рентгенограммах;
подозрение на инородное тело;
длительная осиплость голоса;
необходимость трахеобронхиальной санации.
Подготовка к бронхоскопии
Эндоскопическое исследование выполняется натощак, чтобы избежать случайного заброса остатков пищи или жидкости в дыхательные пути при рвотных движениях или кашле, поэтому последний прием пищи должен быть не позже 21 часа накануне исследования. Утром, в день исследования допускается прием лекарственных средств с небольшим количеством воды. Не забудьте предупредить доктора о наличии аллергии и приеме лекарств.
3. Колоноскопия (КС)
Фиброколоноскопия - эндоскопическое исследование, во время которого визуально, то есть под контролем зрения, оценивается состояние слизистой оболочки толстой кишки. Исследование выполняется гибкими эндоскопами.
Исследование проводится натощак. Допускается прием лекарственных средств.
Показания к фиброколоноскопии:
частые запоры, поносы, чередование запоров с поносами;
черный стул, выделение слизи, крови при дефекации;
боли по ходу кишечника, ложные позывы, анемия, похудание, длительная температура;
положительные анализы кала на скрытую кровь и положительные копрологические тесты;
наличие в анамнезе хронических колитов, язвенного колита, болезни Крона, одиночных и множественных полипов;
наличие в анамнезе лечения по поводу рака толстого кишечника и половой сферы, удаления полипов в толстой кишке;
родственники больных раком кишечника.
Подготовка к колоноскопии
Для того чтобы осмотреть слизистую оболочку толстой кишки необходимо, чтобы в ее просвете не было каловых масс. За два дня до исследования рекомендуется употреблять в пищу бульон, отварное мясо, рыбу, курицу, яйца, сыр, белый хлеб, печенье.
Следует исключить фрукты, овощи, зелень, злаковые, бобовые, грибы, ягоды, зерновой хлеб.
Накануне исследования – водно-чайная диета (минеральная вода, чай, прозрачные соки, бульоны).
Подготовка к колоноскопии слабительным препаратом на основе МАКРОГОЛА
Колоноскопия во сне
Возможно проведение исследования только при отсутствии противопоказаний.
Для этого при себе следует иметь:
- Анализ крови (срок давности - не более 10 дней).
- Анализ крови на сахар (после 35 лет).
- Клинический анализ мочи (срок давности - не более 10 дней).
- Данные рентгеновского или фолюрографического исследования органов грудной клетки.
- ЭКГ.
- Гепатит Б, С, РПР.
- Биохимический анализ крови (биллирубин, АлАТ, АсАТ, амилаза, мочевина, креатинин, общий белок).
- Заключение врача-терапевта.
В день обследования не есть, не пить, не курить!
ПОДГОТОВКА К ДУОДЕНАЛЬНОМУ ЗОНДИРОВАНИЮ
Процедура проводится по назначению врача.
С собой необходимо иметь:
1)результаты УЗИ-исследования органов брюшной полости;
3)1 литр минеральной воды без газа.
За 2-3 дня до процедуры: соблюдение строгой диеты. Исключить прием жирной, копченой, жареной пищи, свежие овощи и фрукты, молочные продукты, алкоголь, сладости, ржаной хлеб.
Перед днем проведения процедуры ужин должен быть легким, не позднее 18:00. Запрещено принимать такие продукты, как молоко, картофель, ржаной хлеб и другие продукты, повышающие газообразование в кишечнике.
В день проведения зондирования ЗАПРЕЩЕНО курить, пить, принимать пищу. Допустимо выпить малое количество воды, но не позже, чем за 2 часа до запланированной процедуры.
Питание после проведения процедуры. Через 20-60 минут после дуоденального зондирования, можно покушать. Еда должна быть легкой, а пища на протяжении всего дня не должна содержать острых, жирных и жареных блюд. Далее, на протяжении нескольких дней, рекомендовано придерживаться диеты.
Противопоказания к проведению дуоденального зондирования:
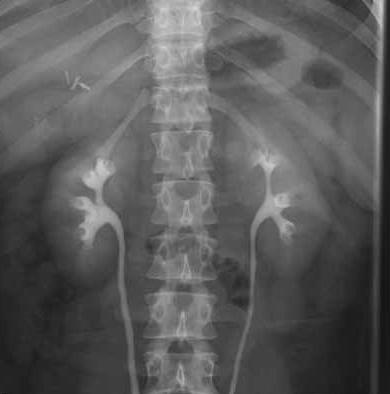
Рентгенография почек, в отличие от УЗИ, несет некоторую лучевую нагрузку на организм, однако бывает необходима для уточнения диагноза и дополнения сведений, полученных путем ультразвукового исследования. Рентген почек позволяет выявить патологии почек, оценить структуру, а также функциональную способность данного органа.
Существует два основных метода проведения рентгенодиагностики почек: обзорный метод и методика введения контрастирующего йодсодержащего вещества. Для более точной визуализации строения почек и сосудов используется второй метод. Введение рентгеноконтрастного вещества производится внутривенным способом (экскреторная урография), либо посредством катетера или прямого укола в почку (инфузионная урография). Тот или иной метод диагностики выбирается в зависимости от предварительного диагноза на основании клинических симптомов и анамнеза.
Показания для проведения рентгенодиагностики почек
Есть ряд очевидных признаков, когда однозначно потребуется пройти рентген почек:
- сильные боли в области поясницы;
- моча имеет примеси слизи, крови и нехарактерный запах;
- отечность в области вен, голеней;
- отклонения от допустимых показателей анализа крови;
- недостаточность данных, полученных посредством ультразвукового способа обследования почек и/или мочевого пузыря.
Основанием для назначения врачом урографии почек будут следующие симптомы и показания:
- кровь в моче;
- почечные колики;
- рецидивирующих инфекционные заболевания мочевыделительной системы;
- мочекаменная болезнь;
- признаки обструкции мочеточника;
- послеоперационный период;
- необходимость определения локализации камня, застрявшего в мочеточнике, камней в мочевом пузыре и почках;
- дисфункция почек и мочеточников;
- признаки пассивного рефлюкса;
- опущение почек;
- симптомы гидронефроза;
- опухоли и метастатические процессы;
- различного рода травмы
Обзорная рентгенография – более простой метод лучевой диагностики, дающий представление в основном об анатомических параметрах органа: размере, форме, локализации почек, позволяет обнаружить камни крупных размеров. К подобному малоинформативному способу прибегают только в случае, если контрастная рентгенография почек неприменима, например, по причине аллергической непереносимости йода у пациента. Обзорный рентген, к примеру, не дает возможности обнаружить камни, состоящие из цистина, фосфатов, оксалаты. Также к неинформативности снимка может привести наложение изображения позвонков, газы кишечника и т.д.
Что покажет урография
- локализацию и форму камней в мочевыделительной системе;
- причину рецидивирующих заболеваний инфекционного характера;
- эффективность проведенного хирургического вмешательства, либо ультразвукового дробления камней;
- кисту и поликистоз;
- опухоли;
- опущение;
- степень перекрытия мочевыводящих каналов;
- аномалии развития мочеточников, почек, мочеполовой системы в целом;
- различного рода травматические последствия (разрывы почек, мочеточника, повреждения мочевого пузыря и т.д.)
- пиелонефрит и другие воспалительные заболевания бактериальной природы;
- признаки протекания туберкулезных процессов;
- почечную гипертензию
Что необходимо сделать перед процедурой урографии
Как проходит процедура рентгенодиагностики почек
Обзорный рентген и урография отличаются особенностями проведения. Обзорный метод производится согласно следующему алгоритму:
- пациент снимает все металлические предметы со своего тела, раздевается до пояса;
- занимает горизонтальное положение на специальном столе (при необходимости делают и вертикальный снимок)
Урография почек – более сложная процедура. В данном случае последовательность действий выглядит так:
- исключение возможности аллергических реакций на йод и йодсодержащие вещества (проведение проб, изучение анамнеза);
- информирование обследуемого о необходимости контроля состояния в момент введения контрастирующего вещества в организм и признаках нормальной реакции, которые однако не должны быть чрезмерными: тошнота, жжение, покраснение лица (в случае экскреторной урографии почек), неприятные ощущения в области над лобком и в мочеточнике (в случае пиелографии). Если будет наблюдаться сильный приступ тошноты, зуд, пигментация кожи, слезотечение, кашель, затрудненность дыхания, исследование должно быть остановлено;
- пациент принимает седативное средство, либо анальгетик;
- требуется опорожнить мочевой пузырь непосредственно перед исследованием;
- получение изображения методом обзорной урографии;
- введение рентген-контрастного вещества;
- получение рентгенологических проекций с некоторыми временными интервалами: 5-я – 7-я минуты, 12-я – 15-я минуты, 20-я – 25-я минуты, возможно, потребуется снимок на 45-й – 60-й минутах.
После этого врач-рентгенолог даст детализированное описание полученных изображений, врач, который направил сделать рентген почек, на основании предоставленных данных сможет провести анализ функционирования почек, скорости процессов фильтрации плазмы крови, визуализирует форму почек, аномалии развития, увидит структуру мочевыводящих каналов, лоханки и мочевого пузыря. Сопоставив все с клиническими симптомами и анамнезом, врач поставит диагноз.
Цена экскреторной урографии и пиелографии выше, чем обзорной рентгенографии.
Специфика рентген-исследований почек у детей
Такая процедура проводится только в случаях, когда данных, полученных в результате УЗИ, недостаточно для постановки диагноза. Есть ряд особенностей проведения процедуры:
- ребенку вводят препараты седативного действия;
- процедура проводится в присутствии врача и иногда – анастезиолога;
- если ребенок маленький, потребуются взрослый (обычно родители), который поможет удерживать ребенка в максимально неподвижном положении;
- двукратное очищение клизмой кишечника накануне процедуры обязательно
Противопоказания процедуры рентгенодиагностики почек
Лучевая диагностика методом рентгенографии противопоказана беременным женщинам, особенно в первом триместре беременности. Рентген на столь ранних сроках показан только в качестве экстренной меры. В остальных случаях процедуру переносят, как минимум на второй триместр беременности. Кроме того, категорически противопоказан рентген почек в случае почечной недостаточности, аллергической реакции на йод (контрастный).
Цена рентгена почек будет зависеть от того, какая методика рентгена используется, какое количество снимков в разных проекциях необходимо, от размеров исследуемых участков тела. В Немецкой Семейной клинике пациенты любого возраста могут пройти урографию на низкодозном цифровом оборудовании. Такое оборудование может быть использовано даже для диагностики детей грудничкового возраста.
За 2-3 суток до проведения исследования рекомендуется перейти на бесшлаковую диету: исключить из рациона молочные продукты, черный хлеб, макаронные изделия, каши, овощи, фрукты, бобовые, шоколад, кондитерские изделия, кофе и газированные напитки;
Вы можете выбрать наиболее удобный для Вас способ очищения кишечника:
1. Очищение клизмами. Понадобится кружка Эсмарха или комбинированная грелка
Вечером накануне дня исследования делаются 2 очистительные клизмы по 1 л (например в 19.00 и 21.00). Чистые промывные воды свидетельствуют о том, что кишечник очищен.
Ужин не разрешается, Утром в день исследования допускается легкий завтрак.
2. Клизмы можно заменить приемом слабительного средства накануне дня исследования (препарат "Фортранс", "Эндофальк", "Пикопреп", "Лавакол" и др.).
Приём раствора начинается в 16 -17 часов накануне дня исследования.Достаточно 1 пакета Фортранса. Пакетик препарата разводится в литре теплой кипяченой воды и выпивается на протяжении часа. Ужин не разрешается, Утром в день исследования допускается легкий завтрак.
Рентген почек — метод лучевой диагностики, который используется для оценки функциональных способностей почек и выявления патологических отклонений в строении и структуре органов мочевыделительной системы. Рентгенография несет определенную лучевую нагрузку и может спровоцировать развитие аллергических реакций, поэтому исследование назначается по строгим показаниям.
Рентгенографическая диагностика нуждается в предварительной подготовке и тщательном соблюдении правил проведения процедуры, поэтому выполнение рентгенографии следует доверять квалифицированным специалистам.
Что показывает рентген почек
С помощью рентгенографического исследования врач может установить причину частых инфекционных патологий мочевыводящих путей, обнаружить патологические состояния после ультразвукового дробления камней, выявить признаки туберкулезного процесса и воспаления почечных тканей, а также оценить степень перекрытия мочеточников отеком, опухолью или камнями.
Кроме того, рентген почек назначается для диагностики широкого спектра болезней и патологических нарушений мочевыделительной системы:
- Поликистоз;
- Опущение почек;
- Опухолевые, кистозные новообразования;
- Мочекаменная болезнь;
- Гидронефроз;
- Травмы почек;
- Пиелонефрит;
- Гломерулонефрит;
- Почечная гипертензия;
- Разрыв мочеточника, почки;
- Водянка почки;
- Нефроптоз и другие.
Показания и противопоказания к назначению рентгена почек
Направление на рентгенографию выдается врачом урологом после визуального обследования и проведения ряда лабораторных исследований. Рентген почек относится к первичным диагностическим методам, который назначается при наличии следующей патологической симптоматики:
- Боли в поясничном отделе;
- Появление слизи, примесей крови в моче;
- Нарушения мочеиспускания;
- Отеки (особенно на лице);
- Резкий запах мочи;
- Подозрения на наличие камней.
Также сделать рентген-снимок почек рекомендуется при обнаружении патологических отклонений в ходе ультразвукового сканирования и нарушений в клинических анализах мочи и крови.
Как любой метод лучевой диагностики, рентгенографическое обследование имеет ряд противопоказаний. Процедура не проводится при аллергии на компоненты контрастных веществ, используемых для исследования, нефрологических заболеваниях, патологиях свертываемости крови и нарушениях функционирования щитовидной железы. Также рентгенография не назначается кормящим и беременным пациенткам.
Как подготовиться к рентгену почек
Для получения достоверных результатов диагностики рентгенография требует предварительной подготовки, которая заключается в соблюдении диетического питания и ряда рекомендаций.
Диета перед рентгеном почек соблюдается на протяжении 2 — 3 дней накануне исследования. Из суточного рациона следует исключить продукты, усиливающие метеоризм (сдобные и молочные изделия, черный хлеб, газированные напитки, свежие фрукты, капусту, бобовые, картофель и пр.).
Некоторые виды рентгенографической диагностики выполняются на пустой желудок. Пациентам, которые страдают запорами и не могут опорожнить кишечник естественным путем приписываются слабительные препараты. Также может быть назначена очистительная клизма, которая выполняется вечером и утром накануне рентгена.
Последний прием пищи перед предстоящей процедурой должен быть не позднее шести часов вечера. При этом еда должна быть легкоусвояемой и нежирной. В день исследования употреблять ничего нельзя, кроме воды. Непосредственно перед рентгенографией опустошается мочевой пузырь.
Разновидность рентгена почек
Существует несколько способов проведения рентгенографической диагностики:
- Обзорный рентген почек. Снимок живота, который используется для визуализации органа без рентгеноконтрастного вещества.
- КТ (компьютерная томография). Методика исследования, которая проводится на специальном рентгеновском аппарате. Заключается в послойном изучении строении органа. Метод КТ считается наиболее информативным и эффективным, однако в силу дороговизны диагностики используется редко.
- Рентген с контрастом почек. Распространенная методика, которая применяется для визуализации функциональных особенностей сосудов и почечных структур.
Рентген почек с контрастным веществом назначается взрослым и детям по строгим показаниям и нуждается в предварительной подготовке. В зависимости от способа и целей введения контрастирующего вещества различают несколько видов контрастного рентгена почек:
- Внутривенная урография (йодосодержащее вещество вводится в вену);
- Прямая пиелография. Проводится двумя способами: ретроградная пиелография (введение контраста с помощью катетера) и антеградная рентгенография (контрастирующее вещество вводится с помощью инъекции).
Еще один подвид контрастного исследования почек — ангиография. В подобном случае контраст вводится в сосуды, что позволяет оценить состояние не только почечных структур, но и кровоснабжающих их сосудов.
Ангиографическое обследование почек имеет несколько подвидов:
- Общая ангиография (контраст вводится через катетер, установленный в бедренную аорту);
- Селективное ангиографическое исследование (катетер вводят в артерию почек);
- Селективная венография (катетер подводится к почечным венам через полую нижнюю вену).
Наиболее подходящая методика проведения рентгенографии определяется врачом индивидуально с учетом предполагаемого диагноза, целей исследования, возраста и состояния здоровья пациента, а также результатов лабораторных анализов.
Как делают рентген почек
Технология проведения рентгенографии будет зависеть от используемой методики исследования.
Для выполнения обзорной рентгенографии пациент ложится на стол, предварительно раздевшись до пояса. Затем проводится ряд снимков.
Перед проведением урографического обследования выполняется проба на восприимчивость к йоду. В плечо подкожно вводится 1 мл контрастирующего вещества, которое будет вводиться внутривенно. Для контроля в другое плечо вводится физиологический раствор (1 мл). Если с обеих сторон не возникает аллергических реакций (отсутствие покраснений диаметром более 3 мм), значит можно применять контраст.
Прежде чем проводить урографию пациента предупреждают о появлении возможного дискомфорта и неприятных ощущений (покраснение лица, тошнота, жжение). Это нормальная реакция, однако нужно следить, чтобы перечисленные проявления были не ярко выражены. При возникновении затрудненного дыхания, зуда кожного покрова, слезотечения, насморка, сухого кашля или пятен на коже — исследование прекращается.
Пиелография также проводится после предварительных внутрикожных проб на йодосодержащее вещество. При отсутствии аллергических реакций устанавливается мочевой катетер, посредством которого вводится контрастирующий препарат. При этом пациент испытывает дискомфорт в лобковой зоне по ходу уретры. Перед выполнением антеградной пиелографии используется местная анестезия, после чего в почку устанавливается катетер.
Пиелография и урография предполагают проведение серии рентгеновских снимков через определенные промежутки. Часть снимков выполняется в вертикальном положении, часть — лежа. Продолжительность процедуры занимает 1 — 1,5 часа.
Особенности проведения рентгенографии почек у детей
У детей методика проведения рентгена имеет свои принципы. Исследование назначается только по строгим показаниям при неинформативности ультразвуковой диагностики. При необходимости, перед процедурой делается легкий наркоз. Доза контрастного вещества определяется с учетом веса и возраста ребенка.
Маленьким детям во время рентгенографии необходима фиксация. Для этого под прикрытием специальных фартуков ребенка должны удерживать двое взрослых (мама, папа иди другие родственники). За 2 — 3 суток до процедуры назначаются ветрогонные препараты от метеоризма. Детям, достигшим одного года, не рекомендуется употреблять сладкие напитки, бобовые, фрукты. При проведении экскреторной урографии за 7 — 8 часов до процедуры запрещается пить.
Родителям младенцев следует взять с собой на обследование бутылочку с кашей или молоком. При чрезмерном газообразовании после заполнения желудка едой врач сможет провести рентген. Также рекомендуется взять с собой соску или игрушку.
Рентгенография почек — эффективный и относительно безопасный диагностический метод, который позволяет обнаружить широкий спектр патологических нарушений и болезней мочевыделительной системы. Для высокой информативности исследования и предупреждения возможных осложнений пациенту следует тщательно соблюдать правила подготовки к процедуре.

Внимание! Данная статья размещена исключительно в ознакомительных целях и ни при каких обстоятельствах не является научным материалом или медицинским советом и не может служить заменой очной консультации с профессиональным врачом. За диагностикой, постановкой диагноза и назначением лечения обращайтесь к квалифицированным врачам!
Читайте также:

