Липидный обмен это кратко
Обновлено: 07.07.2024
Липиды и их роль в организме. Жиры. Клеточные липиды. Фосфолипиды. Холестерин.
Липиды организма человека — это, главным образом, нейтральные сложные эфиры глицерина и высших жирных кислот — триглицериды, фосфолипиды и стерины. Высшие жирные кислоты, входящие в состав сложных липидных молекул в виде углеводородных радикалов, бывают насыщенными и ненасыщенными, содержащими одну и более двойных связей. Липиды играют в организме энергетическую и пластическую роль. По сравнению с молекулами углеводов и белков молекула липидов является более энергоемкой. Поэтому при окислении липидов в организме образуется больше молекул АТФ и тепла. За счет окисления жиров обеспечивается около 50 % потребности в энергии взрослого организма.
Запасы нейтральных жиров-триглицеридов в жировых депо человека в среднем составляют 10—20 % массы его тела. Из них около половины локализуется в подкожной жировой клетчатке. Кроме того, значительные запасы нейтрального жира откладываются в большом сальнике, околопочечной клетчатке, в области гениталий и между мышцами. Жиры, откладываясь в жировых депо, служат долгосрочным резервом питания организма.
Нарушения обмена липидов у детей приводит к различным расстройствам. Особенно актуально нарушение обмена жиров в жаркое время года, что грозит психическими расстройствами. Жиры являются источником образования эндогенной воды. При окислении 100 г нейтрального жира в организме образуется около 107 г воды. Если в удовлетворении энергетических потребностей организма основную роль играют нейтральные молекулы жира (триглицериды), то пластическая функция липидов в организме осуществляется, главным образом, за счет фосфолипидов, холестерина, жирных кислот. Эти липидные молекулы являются структурными компонентами клеточных мембран (липопротеинов) и предшественниками синтеза стероидных гормонов, желчных кислот и простагландинов.
Клеточные липиды
В состав клеточных липидов входят фосфолипиды и холестерин, являющиеся необходимыми структурными компонентами поверхностной и внутриклеточных мембран. Триглицериды откладываются в клетках в виде жировых капель, формируя жировые депо. Последние являются не инертной массой, а активной динамической тканью, в которой запасенные жиры подвергаются постоянному расщеплению и ресинтезу.
При действии на организм холода, в состоянии голода, при физической или психоэмоциональной нагрузке происходит интенсивное расщепление (липолиз) запасенных триглицеридов. Образующиеся при этом неэстерифицированные жирные кислоты используются в организме как энергодающие или как пластические вещества, необходимые для синтеза сложных липидных молекул. В условиях покоя после приема пищи происходят ресинтез и отложение нейтральных липидов в подкожной жировой клетчатке, брюшной полости, мышцах.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.

Обновлено: 03.11.2021
Получите консультацию кардиолога
Обслуживание на двух языках: русский, английский.
Оставьте свой номер телефона, и мы обязательно перезвоним вам.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначить только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Статья проверена врачом-кардиологом, к.м.н. Жуковой А.В., носит общий информационный характер, не заменяет консультацию специалиста.
Для рекомендаций по диагностике и лечению необходима консультация врача.
Провоцирующие факторы развития нарушения липидного обмена
Среди них есть полностью зависящие от человека и его образа жизни. Но на некоторые он повлиять не в силах.
К основным факторам риска относятся:
- Несбалансированное питание с высоким содержанием жиров животного происхождения.
- Курение и употребление спиртных напитков.
- Сидячий образ жизни.
- Постоянное нервное перенапряжение.
- Болезни, связанные с нарушением метаболизма: сахарный диабет I и II типа, болезнь Кушинга.
- Болезни ЖКТ, связанные с нарушением всасывания и усвоения питательных веществ.
- Наследственные особенности.
В группе риска находятся люди старше 40 лет (преимущественно мужчины) и беременные женщины.
Проявления дислипидемии
Зависят от локализации холестериновых бляшек. Именно поэтому они могут выглядеть по-разному у людей с одинаковым диагнозом.
Основные симптомы нарушения липидного обмена:
- артериальная гипертония;
- стенокардия покоя и напряжения (давящие боли, жжение в области сердца в спокойном состоянии или при выполнении физических работ);
- внезапные головокружения, шум и гул в ушах, ухудшение памяти, резкое снижение концентрации внимания;
- боли в ногах при ходьбе;
- образование отложений жира в коже (ксантомы) или в области век (ксантелазмы).
Если у человека совпадает большинство пунктов, то с большой долей вероятности можно предположить, что у него липидный обмен нарушен.
Диагностика и лечение
Для выявления нарушений используются некоторые специфические анализы. Они необходимы для выяснения, как нормализовать липидный обмен в организме:
- Биохимия крови, измеряющая показатели липидного обмена.
- Определение коэффициента атерогенности — определение соотношения липопротеинов высокой и низкой плотности.
- Ультразвуковое дуплексное сканирование сосудов цвете при помощи УЗ-аппарата. С его помощью врач определяет очаги плохого кровообращения и сравнивает кровоток в парных органах.
- Магнитно-резонансная ангиография — позволяет оценить анатомические и функциональные особенности кровотока.
- Компьютерная ангиография — применяется для визуализации крупных кровеносных сосудов и выявления их патологических изменений.
Не все анализы и методы обязательны. Они назначаются по усмотрению врача и отсутствии противопоказаний.
Специалисты, к которым следует обратиться с конечными результатами:
- кардиолог;
- невролог;
- сосудистый хирург..
После ознакомления с анализами пациента, сбора анамнеза и осмотра врач разрабатывает индивидуальную схему лечения. Терапия включает в себя лечение лекарственными препаратами (например, статинами). К таковым относятся диета с ограниченным содержанием жиров животного происхождения и посильные физические нагрузки.
Иногда требуется экстракорпоральная гемокоррекция, целью которой является очищение крови от патогенных элементов (излишков холестерина, продуктов метаболического распада, токсических веществ и антител).
Как методы экстракорпоральной гемокоррекции помогают при гиперхолестеринемии
Для коррекции нарушения липидного обмена используется ряд методик, таких как:
- криоаферез (H.E.L.P.-афереза);
- плазмофильтрация (каскадный плазмаферез);
- иммуносорбция.
Методики способствуют восстановлению адекватного уровня холестерина. После процедуры уменьшается объем холестериновых бляшек на стенках сосудов и снижается вязкость крови.
Также наблюдаются другие положительные эффекты:
- Увеличивается восприимчивость клеток к лекарствам.
- Работа внутренних органов становится эффективней за счет усиления кровоснабжения.
- Улучшаются память, концентрация внимания, настроение.
- Нормализуется сон.
- Снижается вероятность развития инсульта.
- Усиливается кровоснабжение миокарда, что уменьшает количество приступов стенокардии и риск развития инфаркта миокарда.
- Физические нагрузки легче переносятся.
- Улучшается циркуляция крови в нижних конечностях, позволяя трофическим язвам быстрее заживать. Уменьшает вероятность развития гангрены.
- Стимулируются процессы регенерации в коже за счет усиления кровообращения.
- Достигается видимый омолаживающий эффект.
Показания к экстракорпоральной гемокоррекции
Врачи назначают гемокоррекцию для лечения липидного обмена в следующих случаях:
- повышенное артериальное давление;
- высокий уровень общего холестерина;
- противопоказания к определенному веществу в лекарственных препаратах, снижающих холестерин;
- необходимость уменьшение дозировок из-за развития осложнений;
- недостаточная эффективность препаратов;
- повышенные индекс атерогенности > 3 и уровень липопротеина а (ЛП(а));
- унаследованные патологии, связанные с выраженным повышением количества ЛПНП в кровотоке и высоким риском раннего развития ИБС;
- наличие ИБС, цереброваскулярной болезни, облитерирующего атеросклероза;
- перенесенные инфаркт миокарда, острое нарушение мозгового кровообращения, оперативные вмешательства на сердечно-сосудистой системе.
При желании остановить развитие атеросклероза можно. Для этого надо записаться на приём к кардиологу в медицинский центр на Яузе. Специалисты проведут тщательный осмотр, назначат необходимые анализы, выставят диагноз и назначат адекватное лечение.
Помимо остановки развития болезни можно добиться омолаживающего эффекта, который напрямую связан с улучшением кровоснабжения всех внутренних органов и систем.
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Цены на услуги кардиолога
- Стандартные консультации
- Прием (осмотр, консультация) врача-кардиолога первичный 3 900 руб.
- Прием (осмотр, консультация) врача-кардиолога повторный 3 500 руб.
- Расширенный прием (осмотр, консультация) врача-кардиолога 5 500 руб.
- Консультации экспертов
- Прием (осмотр, консультация) ведущего врача-кардиолога первичный 5 900 руб.
- Прием (осмотр, консультация) ведущего врача-кардиолога повторный 5 500 руб.
- Телеконсультации
- Удаленная консультация врача-кардиолога первичная 2 500 руб.
- Удаленная консультация врача-кардиолога повторная 2 200 руб.
- Спермлаб
- Исследование фрагментации ДНК в сперматозоидах методом Halosperm 8 000 руб.
Внимание! Цены на сайте могут отличаться.
Пожалуйста, уточняйте актуальную стоимость у администраторов по телефону.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Напоминаем, что самостоятельная интерпретация результатов недопустима, приведенная ниже информация носит исключительно справочный характер.
Липидный профиль, скрининг: показания к назначению, правила подготовки к сдаче анализа, расшифровка результатов и показатели нормы.
Показания для назначения исследования
Липидный профиль – это скрининговое исследование крови, в процессе которого определяют содержание липидов (иначе – жиров) разных фракций в сыворотке крови.
Липидный профиль состоит из определения уровня триглицеридов, общего холестерина и холестерина липопротеинов различной плотности.
Особое внимание уделяется дислипидемиям (нарушению соотношения липидов) в рамках профилактики сердечно-сосудистых заболеваний (ССЗ). Наиболее актуальной проблемой современной медицины в плане нарушений жирового обмена является атеросклероз.
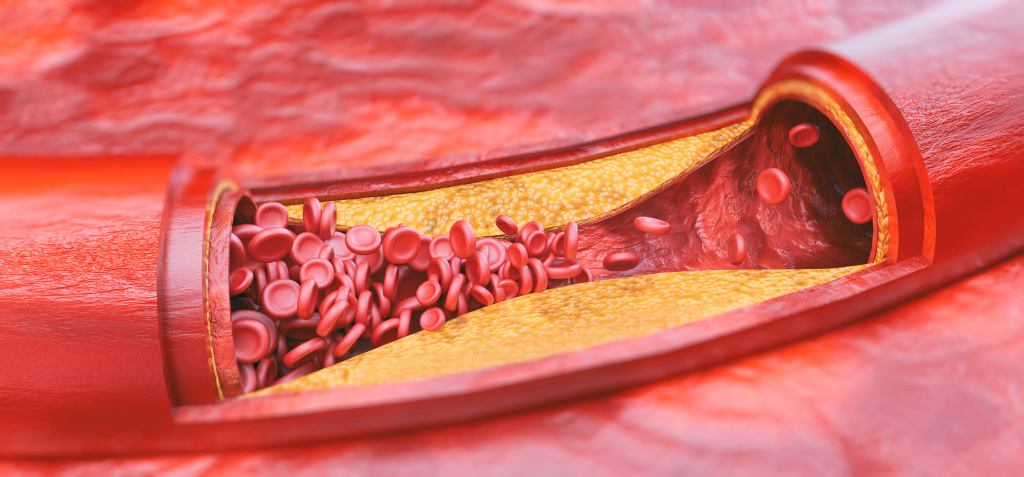
Атеросклероз представляет собой хроническое, медленно прогрессирующее, но при этом очень опасное заболевание. При его развитии происходит постепенное формирование атеросклеротических бляшек в просвете сосудов с последующим перекрытием кровотока.

Повреждение и распад бляшки ведут к острому нарушению кровообращения в сосудах головного мозга и сердца.

Анализ липидного профиля целесообразно проводить в качестве скрининга ССЗ у мужчин в возрасте 40 лет и старше и женщин в возрасте старше 50 лет или после наступления менопаузы. Вне зависимости от возраста наравне с другими исследованиями скрининг на дислипидемию показан пациентам:
- с сердечно-сосудистой патологией (гипертоническая болезнь, ишемическая болезнь сердца, нарушения ритма сердца, пороки сердца и т. д.);
- с хроническими аутоиммунными воспалительными заболеваниями (псориаз, ревматоидный артрит, системная красная волчанка), с эндокринной патологией (сахарный диабет, гипотиреоз, аутоиммунный тиреоидит и т. д.);
- с хронической болезнью почек;
- с хроническими заболеваниями печени.

Исследование липидного профиля также назначают при подозрении на наследственные формы дислипидемий, которые впервые могут проявиться в детском и подростковом возрасте. Важно проводить регулярные исследования липидного профиля у пациентов с риском раннего развития сердечно-сосудистых заболеваний, когда в семье имеются случаи раннего развития ишемической болезни сердца или внезапной сердечной смерти.
Подготовка к процедуре
Исследование крови на содержание липидов проводится натощак. Накануне исследования рекомендуется исключить психоэмоциональные и физические нагрузки (в том числе спортивные тренировки), прием алкоголя, кофе и курение.
Срок исполнения – 1 рабочий день.
Что может повлиять на результаты
Обычно анализ на содержание липидов в крови проводится натощак, однако в целях ориентировочной оценки риска также может быть применено исследование, проведенное после еды. Прием пищи слегка повышает содержание уровня триглицеридов в сыворотке крови (примерно на 0,3 ммоль/л), а у пациентов, страдающих сахарным диабетом, значительно снижается уровень ХС-ЛПНП (на 0,6 ммоль/л), что в итоге ведет к недооценке риска развития сердечно-сосудистой патологии. Длительное голодание (более 24 часов), прием гормональных препаратов, курение, оперативные вмешательства, перенесенные за шесть недель перед исследованием инфекции также могут приводить к ошибкам в интерпретации результатов.
Базовая оценка липидного спектра предполагает определение уровня:
-
общего холестерина (ОХ);
Синонимы: Холестерол, холестерин. Blood cholesterol, Cholesterol, Chol, Cholesterol total. Краткая характеристика определяемого вещества Холестерин общий Около 80% всего холестерина синтезируется организмом человека (печенью, кишечником, почками, надпочечниками, половыми железами), остальные 20%.
Жировой обмен является совокупностью процессов переваривания и всасывания нейтральных жиров, а также продуктов их распада в желудочно-кишечном тракте. Также отвечает за промежуточный обмен жиров и жирных кислот, их выведение из организма. Липиды, которые входят в состав растений и тканей животных являются важной составляющей липидного обмена в организме. Ежедневно в организм взрослого человека вместе с пищей поступает около 70 г жиров. Нарушения липидного обмена являются фактором развития многих заболеваний. Частичное расщепление жиров происходит в желудке, но основные процессы протекают в верхних отделах тонкой кишки при помощи панкреатической липазы. Регуляция жирового обмена осуществляется гипоталамусом, который вступает в действие уже на этапе расщепления жиров в желудке. Нейрогормональные влияния на жировой обмен связаны с процессом мобилизации жирных кислот из жировых депо. При эмоциональных стрессах в крови повышается уровень свободных жировых кислот, что приводит к увеличению выброса в кровь катехоламинов и активацией липолиза. Посредством активации или угнетения липолиза осуществляется действие на жировой обмен.
Причины нарушения жирового обмена
Возможные причины нарушения жирового обмена и неполного расщепления жиров:
недостаток панкреатической липазы;
пониженное выделение желчи;
нарушение функции кишечного эпителия;
В следствии нарушений всасывания в кале появляется большое количество жирных кислот, что приводит к стеаторее. Также организм перестает получать нужное количество жирорастворимых витаминов. Плазма крови имеет молочный цвет из-за высокого содержания хиломикронов. Лечение патологии предополагает замещение природных жиров синтетическими. Синтетические жирные кислоты всасываются из кишечника непосредственно в кровь. При пониженной активности липопротеинлипазы в крови накапливаются липопротеины низкой плотности. В этом случае больным вводиться гепарин внутривенно, а также назначается диета с низким содержанием жиров и углеводов.
Причины лишнего веса
У людей среднего и пожилого возраста в жировой ткани может происходить избыточное накопление жира. Причиной является высококалорийная пища в сочетании с низкими энергетическими затратами. Переедание приводит к ожирению.
Избыточное отложение жира может наблюдаться при переходе от активного образа жизни к малоподвижному. При этом сохраняется возмутительность пищевого центра на прежнем уровне. Проявляется прежний аппетит, но энергозатраты соответственно снижены.
Патологическое ожирение связано со следующими факторами:
пониженная активность жировой ткани;
усиленный переход углеводов в жиры;
повышенная возбудимость пищевого центра;
пониженная мышечная активность.
Пониженная мобилизация жира также происходит при ослаблении функций щитовидной железы и гипофиза, поскольку их гормоны активируют липолиз. Пониженная функция половых желез также приводит к избыточному отложению жира. Главным фактором развития наследственно-конституционного ожирения является гиперсекреция инсулина.
Ниболее заметный признак ожирения – увеличение объема подкожной жировой клатчатки. При высокой интенсивности этого процесса ожирение могут считать самостоятельным заболеванием. Важно знать, что люди с повышенным весом:
- плохо переносят физические нагрузки;
- страдают одышкой;
- повышенный аппетит;
- имеют повышенное давление.
Также при ожирении возростает риск развития сахарного диабета. Также с увеличением содержания липидов в организме растет и их содержание в крови. Это приводит к гиперлидемии. "Ожирение крови" очень опасно, так как со времением формируются бляшки атеросклероза, которые закупоривают сосуды. В итоге больного ждет инфаркт или инсульт.
Истощение и кетоз
Истощение при недостаточном отложении жира в тканях развивается при угнетении возбудимости пищевого центра, при пониженной всасываемости жиров и углеводов (энтерит), при продолжительном голодании. Нарушения в образовании жира из углеводов может наблюдаться при поражениях вегетативных центров гипоталамо-гипофизарной системы, а также коры надпочечников. Такие нарушения лежат в основе прогрессирующего истощения при гипофизарной кахексии и аддисоновой болезни. Кахексия – крайнее истощение организма, которое характеризуется:
- общей слабостью;
- резким снижением веса;
- активностью физиологических процессов;
- психическими нарушениями.
Симптомами кахексии являются резко выраженная слабость, утрата трудоспособности, резкая потеря веса, часто сопровождаемая признаками обезвоживания. Снижение массы тела до 50% при развитии заболевания.
Накопление жиров в клетках печени является реакцией на заболевания и повреждения органа. Также жировая инфильтрация печени наблюдается при сахарном диабете, белковой недостаточности, отравлении алкоголем, ожирением. Кетоз – повышенное образование и накопление в тканях и крови кетоновых тел. В состоянии кетоза организм может функционировать долгое время. Например, жители севера в течении жизни питаются животной пищей и рыбой без ущерба для здоровья. Но для дителей остальных тереторий земного шара преобладание животной пище в рациони не характерно исторически. Поэтому низкоуглеводная диета и введение организма в состояние кетоза может негативно сказаться на здоровье, вызвав патологические изменения обмена веществ.
Профилактика и лечение
Лечение нарушений жирового обмена предполагает полное устранение физических причин расстройства и настройка организма на правильный метаболизм. Также обязательным пунктом является диета. При ожирении нужно ограничивать себя в жирном и сладком, а при истощении следует постепенно вводить в организм продукты с высоким содержанием жиров и углеводов. Врач-диетолог сможет назначить адекватную диету, а также порекомендует дополнительную профилактику. При ожирении помагают спортивные тренировки, физические нагрузки восстанавливают баланс липидов в крови. Также спорт оказывает позитивное воздействие на обмен веществ.
Жиры преимущественно располагаются в подкожной клетчатке и отвечают за теплоизоляцию и механическую защиту. Жировой обмен — это метаболизм липидов, включающий их расщепление, всасывание и ресинтез. Потребность в жирах у взрослого человека достигает 80–100 г в сутки. Это около 30 % энергии всего рациона питания.
Этапы жирового обмена
Метаболизм липидов можно условно разделить на следующие этапы:
Нарушение жирового обмена: стеаторея
Проблемы переваривания и всасывания липидов связаны с разными причинами. Одна из них — нарушение секреции желчи в желчном пузыре вследствие механического препятствия ее оттоку (сужение из-за наличия камней, сдавление опухолью). Недостаточная секреция желчи негативно влияет на процесс эмульгирования жиров.
Снижение скорости гидролиза липидов в процессе жирового обмена может быть обусловлено дефицитом панкреатической липазы из-за нарушения секреции сока поджелудочной железы.
Стеаторея приводит к нарушению всасывания жирорастворимых витаминов, незаменимых жирных кислот. Сбои в переваривании жиров приводят к проблемам с перевариванием других веществ, т. к. жир их обволакивает и делает недостижимыми для ферментов.
Нарушение жирового обмена: ожирение

У женщины жировая ткань составляет 20–25 % от массы тела, у мужчины — 15–20 %. Ожирение — нарушение жирового обмена, при котором вес человека на 20 % больше идеальной отметки для данного индивида.
Среди причин первичного ожирения находятся:
- генетические нарушения жирового обмена (80 %);
- неправильный режим питания (состав и количество пищи);
- недостаток физической активности;
- психологические факторы.
Также в нарушении жирового обмена играет роль ген ожирения (obese gene). Продуктом его экспрессии являет лептин. У 80 % страдающих ожирением его концентрация в четыре раза выше, чем у людей с нормальной массой тела. Изменения в первичной структуре лептина наблюдаются у 20 % больных. Сегодня выявлены пять одиночных мутаций в гене лептина, приводящие к ожирению.
Вторичное ожирение развивается на фоне основного заболевания. Например, при наличии гипотиреоза, синдрома Иценко-Кушинга, гипогонадизма и др.
Профилактика нарушения обмена липидов
Для поддержания нормального жирового обмена рекомендуется:
- употреблять жиры в оптимальном количестве (1,2 г на килограмм веса тела);
- исключить из рациона трансжиры, отдавать предпочтение жирам из растительных источников, а также жирным сортам рыбы;
- обеспечить регулярные физнагрузки;
- избавиться от вредных привычек;
- нормализовать режим труда и отдыха.
Читайте также:

