Контроль качества дезинфекции кратко
Обновлено: 02.07.2024
Ни одна отрасль современной медицины, будь то терапия, хирургия или стоматология немыслима без особого гигиенического режима, который обеспечивал бы относительную чистоту помещений, оборудования лечебно-профилактических учреждений от микробного загрязнения. Комплекс мероприятий по предотвращению распространения инфекций, включающий стерилизацию и дезинфекцию является общим для всех отраслей медицины. Цель - обрыв путей передачи, опосредованных медицинским оборудованием или действиями врача, и снижение риска передачи инфекционных заболеваний.
Инструменты, которые пользуется врач на приёме больных или во время оперативных вмешательств должны быть стерильными, то есть полностью свободными от каких либо микроорганизмов.
Процесс уничтожения микробов на (в) каких-либо объектах получил название деконтаминации, то есть удаления. Для осуществления этого процесса разработаны и применяются разнообразные методы дезинфекции и стерилизации.
Дезинфекция — комплекс мероприятий, направленных на уничтожение патогенных возбудителей на объектах внешней среды и предупреждающих передачу возбудителя от зараженного организма к здоровому. Она проводится, если отсутствует возможность подвергнуть предмет стерилизации. Дезинфекция осуществляется различными методами: физическими и химическими. К физическим методам относят:
1) механические (вытряхивание, проветривание, влажная уборка, стирка с моющим средством);
2) применение УФ-излучения (облучение бактерицидными лампами для обеззараживания воздуха, различных поверхностей в операционных, перевязочных, микробиологических лабораториях, предприятиях пищевой промышленности и т.д.);
3) действие высокой температуры:
• кипячение — простейший способ дезинфекции игл, шприцев, хирургических инструментов, резиновых трубок. Проводят в стерилизаторе в течение 20-30 мин. Стеклянные предметы погружают в холодную, металлические предметы — в горячую воду с добавлением гидрокарбоната натрия. Стерилизуемые предметы кипятят на слабом огне. Началом стерилизации считается момент закипания воды в стерилизаторе. Однако следует помнить, что споры некоторых бацилл и вирусные частицы (возбудитель гепатита) могут выдерживать кипячение в течение нескольких часов;
• пастеризация — метод, применяемый для обработки пищевых жидких продуктов, в основном среды молока, а также соков, вина и пива. При используемом обычно режиме — 60-70°С в течение
20-30 мин — погибает большинство вегетативных форм бактерий (особенно важно уничтожение бруцелл и Mycobacterium bovis, которые могут находиться в молоке), но сохраняется часть энтерококков, молочнокислых бактерий и споры. Поэтому пастеризованное молоко помещают на холод для предотвращения и прорастания спор и размножения бактерий.
Чаще всего используются химические методы дезинфекции. Химические вещества, используемые для дезинфекции и обладающие противомикробным действием, называются дезинфицирующими или дезинфектантами. Они должны растворяться в воде, в низких концентрациях уничтожать микроба в короткие сроки, не повреждать обеззараживаемые материалы, не обладать резким неприятным запахом, не оказывать побочного действия на организм человека и животных, не терять активности при хранении и соприкосновении с дезинфицируемыми материалами.
При дезинфекции химическим методом применяют следующие дезинфицирующие вещества:
1) хлорсодержащие препараты (хлорная известь, хлорамин Б, гипохлорит кальция, гипохлорит натрия, получаемый электрохимическим путем и др.;
2) окислители (перекись водорода с моющим средством и без него, перманганат калия);
3) фенолы (карболовая кислота, лизол);
4) иод и йодофоры (йод + ПАВ);
5) соли тяжёлых металлов (сулема, диоцид, мертиолят);
6) поверхностно-активные вещества — ПАВ (сульфанол);
7) четвертичные аммониевые соединения — ЧАС (мирамистин, роккал, бензалкония хлорид)
8) спирты (70% этанол);
9) альдегиды (глютаровый, формальдегид — формалин);
10) красители (бриллиантовый зеленый, метиленовый синий);
11) кислоты (салициловая, борная и др.)-
Выбор метода дезинфекции определяется устойчивостью конкретных микроорганизмов, контаминировавших объект, а также свойствами самого объекта. По устойчивости к действию дезинфицирующих средств в настоящее время выделяют 5 групп возбудителей инфекций: вирусные, бактериальные, туберкулез, кандидозы, дерматомикозы.

В зависимости от направления дезинфекции, могут быть использованы различные вещества, разные концентрации одного и того же вещества или время экспозиции. Различают профилактическую дезинфекцию и дезинфекцию в эпидемическом очаге.
Профилактическая дезинфекция применяется с целью предотвращения возможного распространения инфекционных заболеваний и проводиться во всех общественных местах. Особенно тщательно проводят дезинфекцию во всех учреждениях медицинского профиля.
Дезинфекцию в эпидемическом очаге, в котором обнаружено конкретное инфекционное заболевание, проводят целенаправленно против возбудителей данного заболевания.
Контроль эффективности дезинфекции. Контроль текущей и заключительной дезинфекции в очагах кишечных инфекций основан на обнаружении в исследуемом материале кишечной палочки (этот микроб постоянно находится в выделениях больных и по устойчивости близок к возбудителям кишечных инфекций). После проведения дезинфекции в исследуемом материале кишечная палочка должна отсутствовать.
Для контроля работы дезинфекционных камер используют эталонные культуры, например, стафилококк — при обработке вещей из очагов инфекций, вызванных неспорообразующими микроорганизмами, споры антракоидной палочки при дезинфекции вещей из очагов инфекций, вызванных спорообразующими микробами.
0 качестве дезинфекции изделий медицинского назначения судят по отсутствию после обработки золотистого стафилококка (S aureus), синегнойной палочки (Р. aeruginosa) и бактерий группы кишечной палочки (БГКП). Для этого методом смывов исследуют 1% (не менее 3-5 единиц) одновременно обработанных изделий одного наименования. По 0,1 мл смывов, взятых марлевыми салфетками (5x5 см), наносят на поверхность желточно-солевого, кровяного агаров и среды Эндо и инкубируют засеянные чашки при 37°С. Дезинфекцию считают эффективной, если через 48 ч на чашках не вырастают колонии указанных микроорганизмов, Дезинфекция, предстерилизационная очистка и стерилизация изделий медицинского значения являются важнейшим комплексом мер, препятствующих возникновению и распространению внутрибольничных инфекций среди больных и персонала)
Предстерилизационную очистку изделий осуществляют ручным или механизированным (с применением ультразвука) методом после их дезинфекции и последующего отмывания дезинфектантов питьевой водой. Если средство одновременно обладает моющим и антимикробным действием, допускается совмещение в одном процессе дезинфекции и предстерилизационной очистки. Для очистки используют различные химические вещества, кипячение, замачивание, ершевание, тампоны, салфетки, струйный метод. Разъемные изделия очищают в разобранном виде, тщательно очищают каналы и полости изделий. После очистки изделия ополаскивают и высушивают. Режимы очистки и высушивания определяются видом и характером загрязнения.
Качество оценивают путем постановки амидопиридиновой (азопирамовой) пробы на остаточные количества крови и фенолфталеиновой пробы на остатки щелочных компонентов моющих средств. При положительном результате той или иной пробы всю группу изделий подвергают повторной очистке до получения отрицательного результата.
5. Стерилизация, методы, аппаратура и режимы стерилизации
Стерилизация — полное обеспложивание объектов — это процесс умерщвления на изделиях или в изделиях или удаление из объекта микроорганизмов всех видов, находящихся на всех стадиях развития, включая споры (термические и химические методы и средства). Для гибели вегетативных форм бактерий достаточно действия температуры 60°С в течение 20-30 мин; споры погибают при 170°С или при температуре 120°С пара под давлением (в автоклаве).
Методы стерилизации подразделяют на три группы: физические, химические и физико-химические (рис. 8). К физическим способам стерилизации относятся: стерилизация высокой температурой, УФ-облучением, ионизирующим излучением, ультразвуком, фильтрованием через специальные бактериальные фильтры.
| Методы стерилизации | ||
| / | г | \ |
| Физические методы • высокая температура • УФ-облучение • ионизирующие излучение • инфракрасное излучение • ультразвук • фильтрование • плазменная стерилизация | Химические методы • стериализация химическими растворами (20% раствор формальдегида, 70% этанол, 6%раствором перекиси водорода) • газовая стерилизация (этиленоксид или смесь окиси этилена с бромистым метилом, озон) | |
| Физико-химические методы |
Рис. 8. Методы стерилизации
Ни одна отрасль современной медицины, будь то терапия, хирургия или стоматология немыслима без особого гигиенического режима, который обеспечивал бы относительную чистоту помещений, оборудования лечебно-профилактических учреждений от микробного загрязнения. Комплекс мероприятий по предотвращению распространения инфекций, включающий стерилизацию и дезинфекцию является общим для всех отраслей медицины. Цель - обрыв путей передачи, опосредованных медицинским оборудованием или действиями врача, и снижение риска передачи инфекционных заболеваний.
Инструменты, которые пользуется врач на приёме больных или во время оперативных вмешательств должны быть стерильными, то есть полностью свободными от каких либо микроорганизмов.
Процесс уничтожения микробов на (в) каких-либо объектах получил название деконтаминации, то есть удаления. Для осуществления этого процесса разработаны и применяются разнообразные методы дезинфекции и стерилизации.
Дезинфекция — комплекс мероприятий, направленных на уничтожение патогенных возбудителей на объектах внешней среды и предупреждающих передачу возбудителя от зараженного организма к здоровому. Она проводится, если отсутствует возможность подвергнуть предмет стерилизации. Дезинфекция осуществляется различными методами: физическими и химическими. К физическим методам относят:
1) механические (вытряхивание, проветривание, влажная уборка, стирка с моющим средством);
2) применение УФ-излучения (облучение бактерицидными лампами для обеззараживания воздуха, различных поверхностей в операционных, перевязочных, микробиологических лабораториях, предприятиях пищевой промышленности и т.д.);
3) действие высокой температуры:
• кипячение — простейший способ дезинфекции игл, шприцев, хирургических инструментов, резиновых трубок. Проводят в стерилизаторе в течение 20-30 мин. Стеклянные предметы погружают в холодную, металлические предметы — в горячую воду с добавлением гидрокарбоната натрия. Стерилизуемые предметы кипятят на слабом огне. Началом стерилизации считается момент закипания воды в стерилизаторе. Однако следует помнить, что споры некоторых бацилл и вирусные частицы (возбудитель гепатита) могут выдерживать кипячение в течение нескольких часов;
• пастеризация — метод, применяемый для обработки пищевых жидких продуктов, в основном среды молока, а также соков, вина и пива. При используемом обычно режиме — 60-70°С в течение
20-30 мин — погибает большинство вегетативных форм бактерий (особенно важно уничтожение бруцелл и Mycobacterium bovis, которые могут находиться в молоке), но сохраняется часть энтерококков, молочнокислых бактерий и споры. Поэтому пастеризованное молоко помещают на холод для предотвращения и прорастания спор и размножения бактерий.
Чаще всего используются химические методы дезинфекции. Химические вещества, используемые для дезинфекции и обладающие противомикробным действием, называются дезинфицирующими или дезинфектантами. Они должны растворяться в воде, в низких концентрациях уничтожать микроба в короткие сроки, не повреждать обеззараживаемые материалы, не обладать резким неприятным запахом, не оказывать побочного действия на организм человека и животных, не терять активности при хранении и соприкосновении с дезинфицируемыми материалами.
При дезинфекции химическим методом применяют следующие дезинфицирующие вещества:
1) хлорсодержащие препараты (хлорная известь, хлорамин Б, гипохлорит кальция, гипохлорит натрия, получаемый электрохимическим путем и др.;
2) окислители (перекись водорода с моющим средством и без него, перманганат калия);
3) фенолы (карболовая кислота, лизол);
4) иод и йодофоры (йод + ПАВ);
5) соли тяжёлых металлов (сулема, диоцид, мертиолят);
6) поверхностно-активные вещества — ПАВ (сульфанол);
7) четвертичные аммониевые соединения — ЧАС (мирамистин, роккал, бензалкония хлорид)
8) спирты (70% этанол);
9) альдегиды (глютаровый, формальдегид — формалин);
10) красители (бриллиантовый зеленый, метиленовый синий);
11) кислоты (салициловая, борная и др.)-
Выбор метода дезинфекции определяется устойчивостью конкретных микроорганизмов, контаминировавших объект, а также свойствами самого объекта. По устойчивости к действию дезинфицирующих средств в настоящее время выделяют 5 групп возбудителей инфекций: вирусные, бактериальные, туберкулез, кандидозы, дерматомикозы.
В зависимости от направления дезинфекции, могут быть использованы различные вещества, разные концентрации одного и того же вещества или время экспозиции. Различают профилактическую дезинфекцию и дезинфекцию в эпидемическом очаге.
Профилактическая дезинфекция применяется с целью предотвращения возможного распространения инфекционных заболеваний и проводиться во всех общественных местах. Особенно тщательно проводят дезинфекцию во всех учреждениях медицинского профиля.
Дезинфекцию в эпидемическом очаге, в котором обнаружено конкретное инфекционное заболевание, проводят целенаправленно против возбудителей данного заболевания.
Контроль эффективности дезинфекции. Контроль текущей и заключительной дезинфекции в очагах кишечных инфекций основан на обнаружении в исследуемом материале кишечной палочки (этот микроб постоянно находится в выделениях больных и по устойчивости близок к возбудителям кишечных инфекций). После проведения дезинфекции в исследуемом материале кишечная палочка должна отсутствовать.
Для контроля работы дезинфекционных камер используют эталонные культуры, например, стафилококк — при обработке вещей из очагов инфекций, вызванных неспорообразующими микроорганизмами, споры антракоидной палочки при дезинфекции вещей из очагов инфекций, вызванных спорообразующими микробами.
0 качестве дезинфекции изделий медицинского назначения судят по отсутствию после обработки золотистого стафилококка (S aureus), синегнойной палочки (Р. aeruginosa) и бактерий группы кишечной палочки (БГКП). Для этого методом смывов исследуют 1% (не менее 3-5 единиц) одновременно обработанных изделий одного наименования. По 0,1 мл смывов, взятых марлевыми салфетками (5x5 см), наносят на поверхность желточно-солевого, кровяного агаров и среды Эндо и инкубируют засеянные чашки при 37°С. Дезинфекцию считают эффективной, если через 48 ч на чашках не вырастают колонии указанных микроорганизмов, Дезинфекция, предстерилизационная очистка и стерилизация изделий медицинского значения являются важнейшим комплексом мер, препятствующих возникновению и распространению внутрибольничных инфекций среди больных и персонала)
Предстерилизационную очистку изделий осуществляют ручным или механизированным (с применением ультразвука) методом после их дезинфекции и последующего отмывания дезинфектантов питьевой водой. Если средство одновременно обладает моющим и антимикробным действием, допускается совмещение в одном процессе дезинфекции и предстерилизационной очистки. Для очистки используют различные химические вещества, кипячение, замачивание, ершевание, тампоны, салфетки, струйный метод. Разъемные изделия очищают в разобранном виде, тщательно очищают каналы и полости изделий. После очистки изделия ополаскивают и высушивают. Режимы очистки и высушивания определяются видом и характером загрязнения.
Качество оценивают путем постановки амидопиридиновой (азопирамовой) пробы на остаточные количества крови и фенолфталеиновой пробы на остатки щелочных компонентов моющих средств. При положительном результате той или иной пробы всю группу изделий подвергают повторной очистке до получения отрицательного результата.
5. Стерилизация, методы, аппаратура и режимы стерилизации
Стерилизация — полное обеспложивание объектов — это процесс умерщвления на изделиях или в изделиях или удаление из объекта микроорганизмов всех видов, находящихся на всех стадиях развития, включая споры (термические и химические методы и средства). Для гибели вегетативных форм бактерий достаточно действия температуры 60°С в течение 20-30 мин; споры погибают при 170°С или при температуре 120°С пара под давлением (в автоклаве).
Методы стерилизации подразделяют на три группы: физические, химические и физико-химические (рис. 8). К физическим способам стерилизации относятся: стерилизация высокой температурой, УФ-облучением, ионизирующим излучением, ультразвуком, фильтрованием через специальные бактериальные фильтры.
Качество дезинфекционных мероприятий устанавливается контролем, который проводится визуальным, химическим и бактериологическим методами. В практических условиях указанные методы используют одновременно.
| Рис.43 Контроль содержания действующих веществ |
Кроме того, обращают внимание:
- на грамотность персонала;
- на добросовестность персонала;
- на обеспечение дезинфекции (ёмкости, мензурки, мерки);
- на укомплектованности смены (санитарки, младшие медицинские сестры, медсестры).
Химический контроль. Этот вид контроля используют для определения содержания действующих веществ (рис.43), соответствия концентрации рабочих растворов концентрациям, предусмотренным инструкциями. При отборе проб отмечают дату их взятия, когда и кем приготовлен дезинфицирующий раствор, какая концентрация указана на этикетке. Обнаружение во взятых пробах меньшего, чем требуется, количества действующего вещества служит
доказательством плохого выполнения дезинфекции.
При контроле проведения профилактической дезинфекции, а в некоторых случаях (при отсутствии бактериологической лаборатории) и при проведении очаговой дезинфекции может быть применен йодкрахмальный метод контроля применения хлорсодержащих препаратов. Метод основан на цветной реакции йода с крахмалом. Если прикоснуться смоченным этим составом тампоном к орошенной хлорсодержащим раствором поверхности, то на поверхности контролируемого объекта появляется специфическое окрашивание.

Этим методом следует контролировать обеззараживание поверхностей тех предметов, которые представляют эпидемическую опасность: посуду для еды и выделений, игрушки, полы, стены, подоконники, мебель, полки и другие вещи, увлажняемые во время дезинфекции хлорсодержащими дезинфицирующими растворами. Для правильного вывода о тщательности работы дезинфекторов пробы следует брать с возможно большего количества мест. Результаты контроля обнаруживаются мгновенно. Контроль можно проводить внезапно на протяжении первых двух суток после дезинфекции. На горячих поверхностях (печи, батареи отопления) хлор определяется в более короткие сроки.
Бактериологический контроль (рис.44). Этот контроль дезинфекции в очагах кишечных инфекций проводят путем обнаружения санитарно-показательной кишечной палочки методами смыва или соскобов.
| Рис.44 Биологический контроль качества дезинфекции |
Режимы дезинфекции
Режим использования методов и средств дезинфекции зависит от вида обеззараживаемого объекта (предметы ухода, оборудование, медицинский инструментарий), материала, применяемого для изготовления инструмента (металл, резина, пластик, полимеры), способа использования инструментария (многократного и однократного применения).
Механические приёмы дезинфекции основаны на удалении патогенных микробов путем обмывания, вытряхивания, промывания с использованием мыла и синтетических моющих средств.
Физический метод дезинфекции основан на уничтожении или удалении патогенных микроорганизмов с поверхности предметов, подлежащих обеззараживанию путем воздействия ряда физических факторов.
Действия высоких температур: обжигания, прокаливания; кипячения, пастеризации; действия горячего воздуха, высушивания.
Действия лучистой энергии: ультрафиолетового излучения; радиоактивного и ионизирующего излучения; тока ультравысокой частоты.
| Рис.45 Сухожаровой шкаф |

Дезинфекцию изделий из стекла, металлов, термостойких полимерных материалов, резины чаще проводят кипячением в дезинфекционном кипятильнике в дистиллированной воде в течение 30 мин, с добавлением 2% соды - 15 мин.
Воздушный метод дезинфекции применяется для изделий из стекла и металла. Дезинфекцию проводят сухим, горячим воздухом в воздушном стерилизаторе (сухожаровом шкафу) в лотках без упаковки. При температуре 120°С - экспозиция 45 минут (рис.45).


Паровой метод дезинфекцииприменяют для изделий из стекла, металла, резины, латекса и термостойких полимеров. Производится она централизованно, водяным насыщенным паром под избыточным давлением в автоклаве в стерилизационных коробках. Давление - 0,5 атмосферы, температурный режим - 110°С, экспозиция - 20 минут

(рис.46).
| Рис.46 Стерилизаторы паровые |

Химический метод дезинфекции основан на использовании различных химических веществ. Наиболее часто применяют водные растворы. Химические методы дезинфекции применяют для изделий из стекла, коррозионностойких металлов, полимерных материалов, резины. Производят полное погружение в дезинфицирующий раствор, экспозиционная выдержка зависит от применяемого средства и вида обеззараживаемого объекта (рис.47), или 2-кратное протирание салфеткой из бязи, смоченной дезраствором, с интервалом 15 минут (рис.48).


| Рис.47 Химический метод дезинфекции способом погружения в дезраствор |

| Рис.48 Химический метод дезинфекции способом протирания |
Для проведения химического метода дезинфекции в ЛПО могут использоваться дезинфицирующие средства из различных химических групп (рис.49), имеющих государственную регистрацию и сертификат соответствия.
Существует два типа новейших дезинфицирующих средств:
1тип – бактериостатические (прекращают рост)
2 тип – бактерицидные (вызывают гибель).
В настоящее время на рынке представлены как универсальные, так и целевые дезинфицирующие средства.
Универсальные средства предназначены для обеззараживания большинства объектов больничной среды и имеют в связи с этим широкий диапазон режимов применения (концентрация, температура рабочих растворов, время воздействия – экспозиционная выдержка), что требует от персонала четкого выполнения рабочих инструкций. Использование дезинфицирующего средства в неоправданно низких (бактериостатических) концентрациях может привести к селекции высоковирулентных госпитальных штаммов.
Целевые дезинфицирующие средства создаются для обеспечения какого-то одного направления дезинфекционных мероприятий: дезинфекция поверхностей объектов больничной среды, дезинфекция инструментов медицинского назначения, асептическая обработка рук и т.д.
Дезинфицирующие средства




| Рис.49 Современные дезинфицирующие средства |

Приготовление дезинфицирующих растворов различной концентрации, с соблюдением техники безопасности
В настоящее время в лечебно-профилактических организациях России для дезинфекции широко используются несколько десятков наименований дезинфицирующих средств на основе различных биоцидных веществ, способных убивать микроорганизмы. Поэтому все используемые препараты небезопасны для человека. Использование дезинфектантов нового поколения проводится в соответствии с инструкциями фирмы-изготовителя. Для того чтобы выбрать дезинфицирующие средства с минимальным негативным воздействием, необходимо внимательно изучить инструкцию по применению препарата.

Проведение дезинфекционных мероприятий ранее чаще всего проводилось с применением хлорамина и хлорной извести. Они представляют собой белый, мелкий порошок с резким запахом хлора.
| Рис.50 Порошок хлорной извести |
Чтобы использовать хлорную известь в виде растворов, необходимо готовить 10% маточный раствор.
Приготовление маточного раствора хлорной извести:
берут 1 кг сухого препарата, к которому добавляют небольшое количество воды и тщательно перемешивают до получения кашицеобразной консистенции. После чего, продолжая перемешивать, добавляют воду до объема 10л (ведро). Свежеприготовленную 10% хлорную известь оставляют на 24 часа в прохладном темном помещении в закрытой посуде. Целесообразно в течение первых 4-х часов отстаивания не менее 3-х раз проводить перемешивание смеси, чтобы активный хлор перешел полностью в раствор. Через 24 часа осторожно, не взбалтывая, осадка, сливают осветленный раствор для хранения (до 10 дней). За среднее количество активного хлора в сухой хлорной извести применяется 25%. При уменьшении содержания активного хлора необходимо увеличивать количество сухого препарата. В этом случае производят перерасчет по формуле: 25*1000
Х- количество хлорной извести, необходимое для приготовления маточного раствора;
С – концентрация активного хлора в сухом препарате;
25 – среднее содержание активного хлора в сухом препарате.
Приготовление рабочих растворов хлорной извести:
Для приготовления рабочих растворов хлорной извести из 10% раствора пользуются таблицей:
| Концентрация осветленных растворов, % | Необходимое количество 10% маточного осветленного раствора для приготовления 10л рабочего раствора заданной концентрации, мл |
| 0,1 | 100,0 |
| 0,2 | 200,0 |
| 0,5 | 500,0 |
| 1,0 | 1000,0 |
| 3,0 | 3000,0 |
| 5,0 | 5000,0 |

Хлорамин, Б, Т., ХБ (монохлорамин) содержит 25-29% активного хлора (рис.51). Препараты хлорамина хорошо растворяются в воде. В отличие от хлорной извести хлорамин более устойчив к действиям факторов внешней среды и теряет при правильном хранении 0,1-0,2% активного хлора в год.
1. в сухом виде – так же, как хлорная известь
2.
| Рис.51 Хлорамин Б (порошок) |
Так как сухой хлорамин растворяется в воде без остатка, это дает возможность использовать его без предварительного отстаивания, осветления. Растворы хлорамина готовят в соответствии с содержанием хлора в сухом препарате и заданной концентрации раствора. Необходимое количество хлорамина размешивают в воде, лучше подогретой до 50-60°С и доводят раствор до нужного объема. Срок хранения растворов до 15 дней.
Приготовление рабочих растворов хлорамина:
| Концентрация рабочих растворов | Количество хлорамина в граммах на | |
| % | 1л раствора | 10л раствора |
| 0,2 | 2,0 | 20,0 |
| 0,5 | 5,0 | 50,0 |
| 1,0 | 10,0 | 100,0 |
| 3,0 | 30,0 | 300,0 |
| 5,0 | 50,0 | 500,0 |
Кроме традиционных, старых дезинфицирующих средств (хлорамин и хлорная известь) на сегодняшний день существует более 400 новейших дезинфицирующих средств.

Соблюдение техники безопасности при работе с дезинфицирующими средствами
1. К работе с дезинфицирующими препаратами допускаются лица, не моложе 18 лет, прошедшие соответствующий инструктаж по технике безопасности.
2. Лица с повышенной чувствительностью к работе с дезсредствами не допускаются.
3. Хранение и разведение дезинфицирующих средств, проводится в специальных хорошо проветриваемых помещениях, недоступных для посторонних, в таре (упаковке) изготовителя, снабженной этикеткой, на стеллажах, в специально предназначенных местах.
4. Необходимо иметь отдельные емкости с рабочими растворами дезинфекционных средств, используемых для обработки различных объектов:
- для дезинфекции, для предстерилизационной очистки и для стерилизации изделий медицинского назначения, а также для их предварительной очистки (при использовании средств, обладающих фиксирующими свойствами);
- для дезинфекции поверхностей в помещениях, мебели, аппаратов, приборов и оборудования;
- для обеззараживания уборочного материала, для обеззараживания отходов классов Б и В (в случае отсутствия установок для обеззараживания).
5. Емкости с рабочими растворами дезинфекционных средств должны быть снабжены плотно прилегающими крышками, иметь четкие надписи или этикетки с указанием средства, его концентрации, назначения, даты приготовления, предельного срока годности раствора.
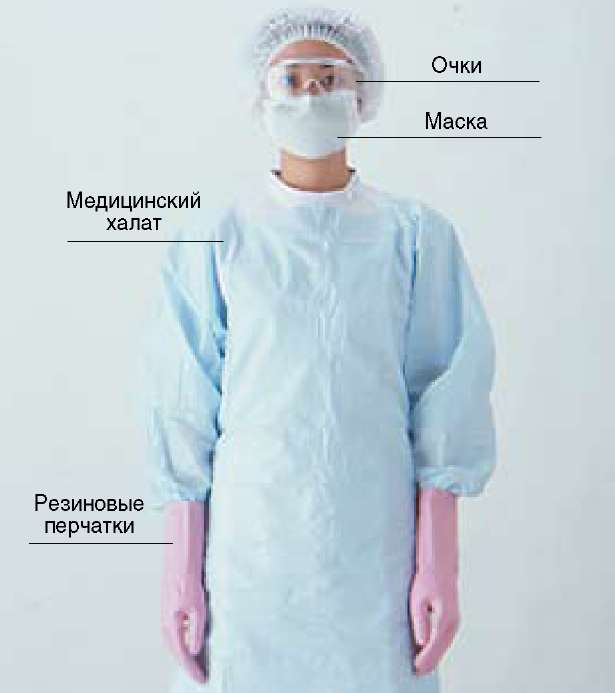
6. При работе с дезинфекционными средствами необходимо соблюдать все меры предосторожности, включая применение средств индивидуальной защиты, указанные в инструкциях по применению (рис.52).
7.
| Рис.52Индивидуальные средства защиты |
8. При работе с дезинфицирующими средствами через каждые 40-50 минут необходимо делать перерыв на 10-15 минут, во время которого обязательно выйти на свежий воздух, снять халат.

Оказание первой помощи при попадании дезинфицирующих растворов на кожу и слизистые
· Характерным для всех применяемых химических средств дезинфекции и стерилизации является раздражающее действие в отношении кожных покровов, слизистых оболочек глаз и верхних дыхательных путей.
· Первая помощь при попадании на незащищенную кожу состоит в немедленном, обильном обмывании пораженного места чистой водой. При поражении формальдегидом лучше обмывать кожу 5 % нашатырного спирта.
· При ингаляционном отравлении, немедленно удалить пострадавшего из помещения на свежий воздух или в хорошо проветриваемое помещение. Необходимо прополоскать рот и носоглотку холодной водой.
В случае отравления формальдегидом рекомендуется вдыхание водяных паров
с добавлением нескольких капель 5% раствора нашатырного спирта.
Во всех случаях показано обильное щелочное питье. По показаниям – сердечно-
сосудистые аналептики, седативные, противокашлевые, вдыхание кислорода.
В тяжелых случаях – госпитализация.
· При попадании любого препарата в глаза немедленно промыть их струей тёплой воды и закапать раствор альбуцида, при болях 1% раствор новокаина.
· При попадании в желудок хлорактивных препаратов промывают желудок 2% раствором гипосульфита и выпить воды с 5 – 15 каплями нашатырного спирта, можно молока, питьевую соду.
При отравлении формальдегидом обычно проводят промывание желудка
с добавлением в воду нашатырного спирта или аммония. После промывания внутрь –

Чтобы оценить качество проведенной дезинфекции понадобиться помощь профессионалов из дезинфекционной станции и других подобных учреждений. Проверка может осуществляться несколькими методами: визуальным, химическим, бактериологическим и т.п. Далее разберем каждый вид более подробно.
Виды контроля
Визуальный контроль является достаточно поверхностным, он проводится лаборантом или работником дезстанции с целью проверить своевременность обработки и полноту предпринимаемых мер, а также оценить состояние помещений на данный момент.
Химический
Применяется в том случае, когда требуется провести проверку составов, используемых для дезинфекции. Например, оценивается уровень концентрации хлора в химикатах и их безопасность для здоровья. Проводят анализ сухих компонентов, а также берут пробу у готовых растворов для мытья.
В отчетах важно указать точную дату забора материала, человека, который был ответственен за приготовление смеси, а также характеристики, которые были указаны на этикетке используемого вещества.
Только на основании всех вышеперечисленных показателей профессионал может сделать вывод о правильности разведения того или иного препарата.
Контроль доставки взятых проб – ответственность старших медсестер организации. Данный метод дает гарантию того, что в случае выявления несоответствий или погрешностей будет проведена дополнительная экспертиза. В результате любые расхождения между нормой и действительностью должны быть устранены.
Бактериологический
Данный контроль находится под ответственностью специально обученного лаборанта или врача дезинфекционной станции. Эта процедура носит внезапный характер и проводится не позднее 1 часа после дезинфекции помещений. В процессе проверки берутся смывы с оборудования и инструментария, с посуды, с одежды и формы персонала, а также с рук. Необходимое количество проб – не менее 1% от общего числа).

Виды дезинфекции
Рассмотрим основные дезинфекционные меры, которые предпринимаются в организациях с целью обеззаразить помещения и вещи.
Стерилизация медицинская
Предполагает полное очищение всех предметов от микроорганизмов и бактерий благодаря воздействию на них агентов физического или химического типа.
Данной обработке в обязательном порядке подвергаются все хирургические инструменты и приспособления, так или иначе контактирующие с ранами, кровью и пациентами, являющимися носителями заболеваний.
Стерилизация проходит в три стадии:
- Дезинфекционная обработка.
- Очистка, предшествующая стерилизации.
- Непосредственно сама стерилизация.
Второй этап необходим для того, чтобы очистить поверхности от всех жировых, белковых и прочих загрязнений. Также в это время удаляются остатки медикаментов.
Предстерилизационная обработка проводится как ручным, так и механическим способом. В процессе применяют только разрешенные соответствующими инстанциями препараты и растворы.
Существует несколько вариантов проб, по которым оценивают качество дезинфекции:
- Азопирамовая проба. Для ее взятия предварительно готовят раствор солянокислого анилина (в концентрации от 1,0 до 1,5%) с добавлением медицинского спирта (не менее 95%). Данный раствор может храниться в холодном месте на протяжении 2 месяцев. Перед постановкой пробы также требуется приготовить другую рабочую смесь из азопирама и пероксида водорода. Далее состав распределяется на те предметы, уровень стерильности которых требуется оценить. Проба будет положительной в том случае, если цвет нанесенного препарата станет другим максимум за 1 минуту.
- Фенолфталеиновая проба. Для нее следует заранее подготовить раствор фенолфталеина (не более 1%). Хранить его разрешается не более 30 дней в холодильнике. Чтобы поставить пробу, необходимо смочить марлевую тряпочку в растворе и протереть обрабатываемое изделие. Оценить качество дезинфекции можно в течение пары минут, в результате также изменится цвет нанесенного реактива. Данная проверка поможет оценить эффективность используемых для очищения от моющих средств препаратов.
Стерилизация проводится несколькими методами:
- Химическим.
- Радиационным.
- Термическим.
Рассмотрим основные методы далее:
- Паровой метод стерилизации. Данным способом обрабатывают белье и перевязочный материал, используемый в операционных. Так же могут дезинфицироваться приборы и мелкие детали различных аппаратов, стекла, шприцы, зонды и многое другое. В качестве агента здесь используют водяной пар. Рекомендуемая температура обработки должна быть в пределах от 126 до 141°С.
- Воздушный. В данном случае агентом выступает сухой горячий воздух. При стерилизации таким образом инструменты и вещи будут надежно защищены от коррозии. Метод также подходит для медицинских принадлежностей.
- Газовый. Предполагает обработку на низких температурах (до 80°С) при помощи смеси оксида этилена и метила, а также оксида этилена. Применяется для хрупких материалов, например, резины, пластика, зеркал, оптических инструментов, а также для вещей, предназначенных для однократного использования.
- Химический. Предполагает обязательное использование разрешенных растворов, например, анолита или перекиси.
Физический контроль за уровнем обеззараживания в данном случае проходит при помощи специальных измерительных приборов и устройств, которые могут установить температуру, давление и точную дату процедуры.
Бактериологические методы оценки эффективности заключаются в использовании особых микроорганизмов, в случае гибели которых можно судить о положительном исходе стерилизации.
Заключительная оценка стерильности обработанных изделий включает в себя выявление на их поверхности микробов и бактерий, которые сохранили способность размножаться и паразитировать.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Контроль качества дезинфекции
Визуальный метод контроля
Заключается в оценке: санитарное состояние помещения, кратность и своевременность выполнения дезинфекции, знание и соблюдение инструкции, правил и норм при приготовлении рабочих растворов и их применения персоналом, отвечающим за проведение генеральной уборки и дезинфекции.
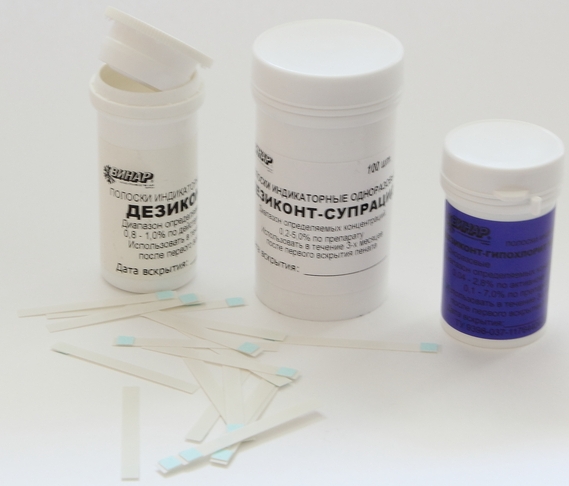
Химический метод
- при помощи специальных полосок-тестов на бумажной основе с определенной цветовой гаммой, также их называют — экспресс (мгновенными) тестами;
- в специализированных лабораторных помещениях, делая химические анализы.

Анализ по определению насыщенности растворов, а потому и действительности проведенной дезинфекции, как правило, делают через установленные временные промежутки, которые зависят от вида дезинфектанта. Мгновенные тесты необходимо проводить ежедневно.
Результатом проведения дезинфекции раствором с концентрацией несоответствующей нормам, будет выявление в образцах инфекционного вещества. В случаи отсутствия лаборатории по исследованию достаточного содержания хлора в растворах и обработанных ими предметов применяют йодокрахмальный метод. Этот метод заключается в цветовой реакции крахмала с йодом: процессе реакции йод выделяется и изменяется в цвете с обычного на буро-синий.
Провести проверку можно таким образом: намотать на спичку (зубочистку) небольшое количество ваты, окунуть ее в смесь калия йода с 1% охлажденным крахмальным клейстером. Стоит только дотронуться этой ватной палочкой до капли раствора, появится разноцветное окрашивание. При контрольном обследовании качества дезинфекции по поверхности предмета проводят ватной палочкой, обработанной йодокрахмальной суспензией. При достаточном содержании хлора в растворе, которым он дезинфицировался, цвет ватного наконечника палочки изменится аналогично первому анализу. Таким методом нужно контролировать дезинфекцию всех окружающих предметов.
Бактериологический контроль
В основном проводится в рамках проведения контроля качества обработки дезинфицирующими средствами предметов медицинского назначения. Но при необходимости может применяться на предприятиях различных структур.
Он заключается в обнаружении патогенной флоры помещений. Взятие смывов и соскобов проводится без предварительного ознакомления персонала, проводящего дезинфекцию. Стерильные ватные палочки окунают в раствор тиосульфата натрия, после чего проводят поочередно смывы с предметов обихода. Нормой для жилых помещений является 10 проб, в детских и лечебно-профилактических учреждений – не менее 30. Расчет палочек-тестов – 1 на 1 предмет. После взятия смывов, тест палочки помещают в пробирку, предварительно наполненную мясо-пептонным бульоном. Далее проводится поэтапное исследование полученного раствора на наличие и рост бактерий и патогенных кишечных палочек, отсутствие которого позволяет поставить удовлетворительную оценку уборки и дезинфекции помещений.
Читайте также:

