Характеристика микоплазм микробиология кратко
Обновлено: 02.07.2024
Заболевания человека, вызываемые мико-плазмами, объединяют в группу микоплаз-мозов. Это антропонозные бактериальные инфекции, вызываемые микоплазмами, поражающими, в зависимости от вида возбудителя, органы дыхания или мочеполовой тракт и редко другие органы.
Возбудители этой группы инфекций — микоплазмы являются самыми мелкими свобод-ноживущими бактериями. Средний размер их клеток 0,27—0,74 мкм. Они привлекают большое внимание исследователей по двум причинам:
из-за своей уникальной организации;
в силу того, что очень часто контамини-руют культуры клеток, вызывают заболевания растений, животных и человека, оказывают
влияние на размножение ряда вирусов, в том числе онкогенных и ВИЧ, и сами способны вызывать иммунодефициты.
Морфология. Отличительной особенностью является отсутствие ригидной клеточной стенки и ее предшественников, что обуславливает ряд биологических свойств: полиморфизм клеток, пластичность, осмотическую чувствительность, способность проходить через поры с диаметром 0,22 мкм, Резистентность к различным агентам, подавляющим синтез клеточной стенки, в том числе к пенициллину и его производным, множественность путей репродукции (бинарное деление, почкование, фрагментация нитей, цепочечных форм и шаровидных образований). Клетки размером 0,1—1,2 мкм, грамотрицательны, но лучше окрашиваются по Романовскому—Гимзе; различают подвижные и неподвижные виды. Минимальной репродуцирующейся единицей является элементарное тельце (0,7—0,2 мкм) сферическое или овальное, позднее удлиняющееся вплоть до разветвленных нитей. Клеточная мембрана находится в жидкокрис-
Класс Mollicutes
Acholeplasmatales
Anaeroplasmatales
Mycoplasmatales
Acholeplasmataceae
Anaeroplasmataceae
Spiroplasmalaceae
Mycoplasmalaceae
Рол An-aeroplasma
Род Ter-moplasma
таллическом состоянии; включает белки, мозаично погруженные в два липидных слоя, основной компонент которых — холестерин. Размер генома наименьший среди прокариот (составляет 1/16 генома риккетсий); обладают минимальным набором органелл (нуклеоид, цитоплазматическая мембрана, рибосомы). Соотношение ГЦ-пар в ДНК у большинства видов низкое (25-30 мол.%), за исключением М. pneumoniae (39—40 мол.%). Теоретический минимум содержания ГЦ, необходимый для кодирования белков с нормальным набором аминокислот, равен 26 %, следовательно, ми-коплазмы находятся у этой грани. Простота организации, ограниченность генома определяют ограниченность их биосинтетических возможностей.
Культуральные свойства. Хемоорганотрофы, у большинства видов метаболизм бродильный; основной источник энергии — глюкоза или аргинин. Растут при температуре 22—41 "С (оптимум — 36—37 °С); оптимум рН — 6,8—7,4. Большинство видов — факультативные анаэробы; чрезвычайно требовательны к питательным средам и условиям культивирования. Питательные среды должны содержать все предшественники, необходимые для синтеза макромолекул, обеспечивать микоплазмы источниками энергии, холестерином, его производными и жирными кислотами. Для этого используют экстракт говяжьего сердца и мозга, дрожжевой экстракт, пептон, ДНК, НАД в качестве источника пуринов и пиримидинов, которые микоплазмы синтезировать не могут. Дополнительно в среду вносятся: глюкоза — для видов, ферментирующих ее, мочевина — для уреаплазм и аргинин — для видов, не ферментирующих глюкозу. Источником фосфолипидов и стиролов служит сыворотка крови животных, для большинства микоп-лазм — сыворотка крови лошади.
Осмотическое давление среды должно быть в пределах 10—14 кгс/см 2 (оптимальное значение — 7,6 кгс/см 2 ), что обеспечивается введением ионов К + и Na + . Виды, ферментирующие глюкозу, лучше растут при более низких значениях рН (6,0—6,5). Требования к аэрации различны у различных видов, большинство видов лучше растет в атмосфере, состоящей из 95 % азота и 5 % углекислого газа.
Для культивирования пригодны куриные эмбрионы, которые погибают после 3—5 пассажей.
Биологические свойства микоплазм, выделенных от человека представлены в табл. 16.38.
Биохимическая активность. Низкая. Выделяют 2 группы микоплазм:
восстанавливающие соединения тетразо-лия, окисляющие глутамат и лактат, но не ферментирующие углеводы.
Все виды не гидролизуют мочевину и эс-кулин. Основные биохимические свойства патогенных микоплазм представлены в табл. 16.39.
* а. у. — аэробные условия.
** ан. у. — анаэробные условия.
Уреаплазмы инертны к сахарам, не восстанавливают диазакрасители, каталазаотрица-тельны; проявляют р-гемолитическую активность к эритроцитам кролика и морской свинки; продуцируют гипоксантин. Уреаплазмы секретируют фосфолипазы А1, A2 и С; протеа-зы, селективно действующие на молекулы IgA и уреазу. Отличительная особенность метабо-
лизма — способность продуцировать насыщенные и ненасыщенные жирные кислоты.
Антигенная структура. Сложная, имеет видовые различия; основные АГ представлены фосфо- и гликолипидами, полисахаридами и белками; наиболее иммунногенны поверхностные АГ, включающие углеводы в составе сложных гликолипидных, липогликановых и гликопротеиновых комплексов. Антигенная структура может изменяться после многократ-
ных пассажей на бесклеточных питательных средах. Характерен выраженный антигенный полиморфизм с высокой частотой мутаций.
М. hominis в мембране содержит 9 интегральных гидрофобных белков, из которых лишь 2 более или менее постоянно присутствуют у всех штаммов.
У уреаплазм выделяют 16 сероваров, разделенных на 2 группы (А и В); основные антигенные детерминанты — поверхностные полипептиды.
Факторы патогенности. Разнообразны и могут значительно варьировать; основные факторы — адгезины, токсины, ферменты агрессии и продукты метаболизма. Адгезины входят в состав поверхностных АГ и обуславливают адгезию на клетках хозяина, что имеет ведущее значение в развитии начальной фазы инфекционного процесса. Экзотоксины в настоящее время идентифицированы лишь у нескольких непатогенных для человека микоплазм, в частности у М. neurolyticum и М. gallisepticum; мишени для их действия — мембраны астроцитов. Предполагают наличие нейротоксина у некоторых штаммов М. pneumoniae, так как часто инфекции дыхательных путей сопровождают поражения нервной системы. Эндотоксины выделены у многих патогенных микоплазм; их введение лабораторным животным вызывает пирогенный эффект, лейкопению, геморрагические поражения, коллапс и отек легких. По своей структуре и некоторым свойствам они несколькоотличаютсяотЛПСграмотрицатель-ных бактерий. У некоторых видов встречаются гемолизины (наибольшей гемолитической активностью обладает М. pneumoniae); большая часть видов вызывает выраженный (3-гемолиз, обусловленный синтезом свободных кислородных радикалов. Предположительно микоп-лазмы не только сами синтезируют свободные кислородные радикалы, но и индуцируют их образование в клетках, что ведет к окислению мембранных липидов. Среди ферментов агрессии основными факторами патогенности являются фосфолипаза А и аминопептидазы, гид-ролизующие фосфолипиды мембраны клетки. Многие микоплазмы синтезируют нейрами-нидазу, которая осуществляет взаимодействие с поверхностными структурами клетки, содержащими сиаловые кислоты; кроме того,
активность фермента нарушает архитектонику клеточных мембран и межклеточные взаимодействия. Среди прочих ферментов следует упомянуть протеазы, вызывающие дегрануля-цию клеток, в том числе и тучных, расщепление молекул AT и незаменимых аминокислот, РНКазы, ДНКазы и тимидинкиназы, нарушающие метаболизм нуклеиновых кислот в клетках организма. До 20 % общей ДНКазной активности сосредоточено в мембранах микоплазм, что облегчает вмешательство фермента в метаболизм клетки. Некоторые микоплазмы (например, М. hominis) синтезируют эндопеп-тидазы, расщепляющие молекулы IgA на ин-тактные мономерные комплексы.
Источник инфекции — больной человек. Механизм передачи — аэрогенный, основной путь передачи — воздушно-капельный; восприимчивость высокая. Наиболее восприимчивы дети и подростки в возрасте 5—15 лет. Заболеваемость в популяции не превышает 4 %, но в закрытых коллективах, например в войсковых соединениях, может достигать 45 %. Пик заболеваемости — конец лета и первые осенние месяцы.
Источник инфекции — больной человек; уреаплазмы инфицируют 25—80 % лиц, ведущих активную половую жизнь и имеющих трех и более партнеров. Механизм передачи — контактный; основной путь передачи — половой, на основании чего заболевание включают в группу ЗППП; восприимчивость высокая. Основные группы риска — проститутки и гомосексуалисты; уреаплазмы значительно чаще выявляют у больных гонореей, трихомониазом, кандидозом.
Патогенез. Микоплазмы — мембранные паразиты. Они могут быть обнаружены лишь внутри тех клеток, которые способны к фагоцитозу, за исключением М. penetrans и некоторых штаммов M. fermentans, активно проникающих в клетки. Способность микоплазм паразитировать на мембране эукариотической клетки во многом определяет патогенез вызываемых ими инфекций, который включает формирование местных воспалительных и генерализованных аутоиммунных реакций. Микоплазмы проникают в организм, мигрируют через слизистые оболочки и прикрепляются к эпителию сначала посредством неспецифического, а затем лигандрецепторного взаимодействия через сиалогликопротеиновые рецепторы, а также посредством связывания поверхностных белков с различными рецепторами. Микробы не проявляют выраженного цитопатогенного действия, но вызывают значительные нарушения функциональных свойств клеток с последующим развитием местных воспалительных реакций. Взаимодействие с рецепторным аппаратом клеток может приводить к нарушению их антигенной структуры и запуску аутоиммунных процессов. Дефекты системы комплемента создают условия для персистенции возбудителя, что ведет к расстройствам гемостаза, повреждению эндотелия, гиперагрегации тромбоцитов, активации плазменных факторов свертывания и развитию синдрома диссеминированного внутрисосудистого свертывания.
Клиника. Респираторный микоплазмоз может протекать в форме ограниченной инфекции верхних дыхательных путей (назофарингит) либо по типу бронхита или пневмонии, а также различных внереспираторных проявлений, связанных с генерализацией инфекционного процесса, развитием аутоиммунных реакций и нарушением гемоциркуляции. М. pneumoniae — один из основных возбудителей легочных поражений, вызывает до 20 % всех пневмоний. Пневмонии протекают по типу интерстициальных и очаговых поражений; реже наблюдают сегментарные, долевые или
смешанные пневмонии. В тяжелых случаях развивается плеврит. Внереспираторные проявления: гемолитическая анемия, неврологические расстройства (менингит, поражения периферического отдела ЦНС и черепно-мозговых нервов), осложнения со стороны сердечно-сосудистой системы (миокардиты) и опорно-двигательного аппарата (реактивный артрит, спон-дилоартрит, ревматоидный артрит).
Иммунитет. Развитие иммунного ответа не сопровождается формированием специфической резистентности; для респираторного и урогенитального микоплазмоза характерны случаи повторного заражения. Фагоцитоз незавершенный, при отсутствии AT макрофаги не способны фагоцитировать микоплазмы, что обусловлено наличием микрокапсул, поверхностных АГ, перекрестно реагирующих с АГ некоторых тканей организма человека (легкие, печень, головной мозг, поджелудочная железа, гладкая мускулатура и эритроциты).
В цитоплазме нейтрофилов возбудитель сохраняет свою жизнеспособность. Микоплазмы чувствительны к компонентам комплемента, их дефицит или дефекты создают условия для персистенции возбудителя. Короткоживущие IgA определяют элиминацию возбудителя со слизистых оболочек; поликлональ-ная стимуляция лимфоцитов ведет к формированию инфильтратов в легочной ткани, появлению перекрестно реагирующих AT и развитию ГЗТ. Для микоплазмоза характерно развитие аутоиммунных реакций. Инфекция М. fermentans сопровождается образованием AT к IgG (за счет связывания Fc-фраг-ментов), т. е. ревматоидного фактора, участвующего в повреждении клеток. Повреждение суставных тканей индуцируют AT, перекрестно реагирующие с АГ тка-
Микробиологическая диагностика. При подозрении на респираторный микоплазмоз исследуют мазки из носоглотки, лаважную жидкость, мокроту, бронхиальные смывы, а также мазки-отпечатки тканей органов мертворожденных и абортированных плодов. При уроге-нитальных инфекциях исследуют срединную порцию утренней мочи, соскобы со слизистой уретры, сводов влагалища, цервикального канала, материал, полученный при лапароскопии, амниоцентезе, мазки-отпечатки тканей органов мертворожденных и абортированных плодов. При простатите исследуют секрет простаты, при мужском бесплодии — сперму. При заборе материала соблюдают те же правила, как и при исследовании на хламидиоз.
Для лабораторной диагностики микоплаз-менных инфекций используют кулыпураль-ный, серологический и молекулярно-генетичес-кий методы (табл. 16.40):
При серодиагностике материалом для исследования служат мазки-отпечатки тканей, соскобы из уретры, цервикального канала и влагалища, секрет простаты и сперма, в которых можно обнаружить АГ микоплазм в прямой и непрямой РИФ. Микоплазмы и уреаплазмы окрашиваются в ярко-зеленый цвет и выявляются на поверхности анализируемых клеток в виде зеленых гранул, расположенных группами или по одиночке, окрашенные зеленые гранулы могут располагаться в неклеточном пространстве. Цитоплазма клеток окрашивается в красно-бурый цвет. Результат считается положительным, если в препарате обнаруживают не менее 10 светящихся зеленых гранул, расположенных на мембране клеток.
АГ микоплазм могут быть обнаружены также в сыворотке крови больных. Для этого используют реакцию агрегат-гемагглютинации (РАГА) и ИФА.
Особенность РАГА заключается в том, что для сенсибилизации эритроцитов используют агрегированные глютаровым альдегидом белки иммунной сыворотки, при этом AT вводятся в состав трехмерных белковых комплексов, вследствие чего часть активных центров AT отдаляется от поверхности эритроцита и становится более доступной для детерминант АГ.
Молекулярно-биологические методы диагностики включают гибридизацию на основе ДНК-зондов и ПЦР. Первый метод позволяет идентифицировать виды микоплазм при наличии 10 000-100 000 клеток на пробу. ПЦР позволяет выявить единичные клетки микоплазм.
Лечение. Антибиотиками. Направленная этиотропная химиотерапия обычно дает хороший эффект, однако исчезновение клинической симптоматики часто не означает полную элиминацию возбудителя.
Профилактика. Специфическая профилактика отсутствует. Не специфическая профилактика направлена на ликвидацию источника инфекции; на разрыв механизма и путей передачи; а также на повышение невосприимчивости коллектива к инфекции.

Рис. 20. Клетка спирохеты. А. Протоплазматический цилиндр (ПЦ), обвит аксостилем, состоящим в данном случае из двух осевых фибрилл (АФ), каждая из которых на одном конце прикреплена к протоплазматическому цилиндру (ПП – прикрепительная пора). Фибриллы, идущие от разных концов клетки, перекрываются. Аксостиль и протоплазматический цилиндр окружены наружной оболочкой (НО). КСт – клеточная стенка; ПМ – плазматическая мембрана; ЦП – цитоплазма (Голт С., 1978). Б и В. Электронные микрофотографии поперечного среза (Б, 110 000 х) и всей клетки (В, 7 000 х) спирохеты из ротовой полости с несколькими осевыми фибриллами (Листгартен Г., 1964).
Из-за отсутствия клеточной стенки микоплазмы осмотически чувствительны и имеют разнообразную форму:
а) мелкие сферические или овоидные клетки размером 0,2 мкм (элементарные тельца) которые фильтруются через бактериальные фильтры;
б) более крупные шаровидные, размером до 1,5 мкм;
в) нитевидные, ветвящиеся клетки размером до 150 мкм.

Рис. 21. Микоплазмы, растущие в питательном растворе клетки возбудителя бронхопневмонии крыс; электронная микрофотография, 11 200 х (Клейнбергер-Нобель Е., 1955).
Микоплазмы не образуют спор, жгутиков, некоторые виды обладают скользящей подвижностью.
Размножаются путем бинарного деления шаровидных и нитевидных клеток, почкования и высвобождения множества элементарных телец, образующихся в нитях.
Для микоплазм характерна уникальная для прокариот потребность в стеролах (холестерине). Холестерин стабилизирует мембрану микоплазм. В инфицированных тканях микоплазмы являются паразитами мембран эукариотических клеток и способны персистировать на них долгое время.

Большинство микоплазм являются безвредными комменсалами слизистых оболочек глаз, дыхательных, пищеварительных и мочеполовых путей человека.
В патологии человека наибольшую роль играют несколько представителей рода Mycoplasma: M. pneumoniae, M. hominis, M. anthritidis и единственный вид рода Ureaplasma – U. urealyticum (названный так из-за уреазной активности). Патогенные микоплазмы вызывают заболевания (микоплазмозы) дыхательных, мочеполовых путей и суставов с разнообразными клиническими проявлениями. При лечении этих заболеваний следует помнить, что микоплазмы не чувствительны к бета-лактамным антибиотикам и другим лекарственным препаратам, угнетающим синтез клеточной стенки (из-за ее отсутствия у возбудителя).
Методы исследования. В световом микроскопе обнаруживаются лишь самые крупные формы микоплазм. В живом состоянии их изучают в темнопольном и фазово-контрастном микроскопе, ультраструктурные компоненты выявляют при помощи электронной микроскопии.
Что такое микоплазмоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Игнатенко Т. А., гинеколога со стажем в 14 лет.
Над статьей доктора Игнатенко Т. А. работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Микоплазма (лат. Mycoplasma) — род микроорганизмов, включающий более сотни видов, как вредоносных, так и мирно сосуществующих с хозяином. Это одноклеточные микроорганизмы, не имеющие клеточной стенки. Паразитируют они внутриклеточно или на ряде клеток (сперматозоиды, эритроциты крови, фибробласты, макрофаги и пр.).
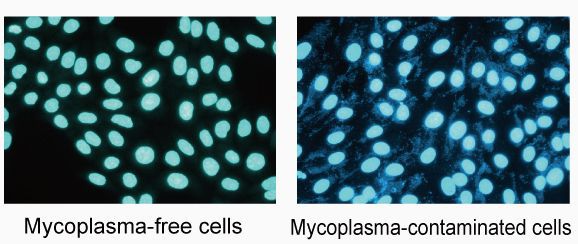
Встречаются микоплазмы у людей и животных. У человека обнаруживают по меньшей мере 14 видов микоплазм. И принципиально различают 2 вида микоплазм, обнаруживаемых при обследовании половых органов человека.
Выявленная в 1980 году Mycoplasma genitalium является так называемым абсолютным патогеном наряду с возбудителями гонореи, трихомоноза, хламидиоза. [1]
Mycoplasma genitalium является недооценённой причиной заболевания репродуктивной системы человека, стойкой, часто бессимптомной инфекцией. [2]
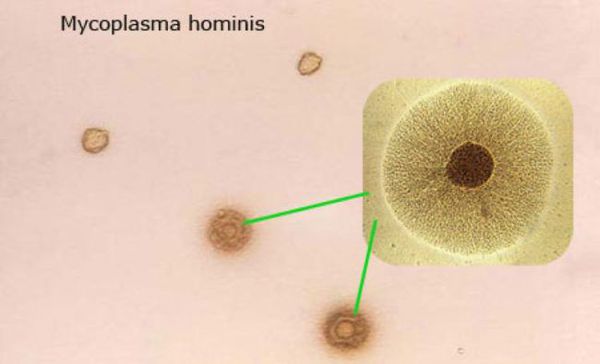
Mycoplasma hominis, описанную ещё в 1937 году, по современным представлениям относят к представителям нормальной флоры половых путей мужчин и женщин. И лишь в условиях иммунодефицита она способна к неконтролируемому размножению с формированием воспалительных заболеваний мочеполовых путей и их осложнений.
Опасен ли микоплазмоз кошек для людей
Описаны случаи инфекционных заболеваний человека, вызванные M. gatae и M. felis. Они наблюдались при иммунодефиците (у ВИЧ-инфицированных, пациентов с аутоиммунными заболеваниями и тяжёлыми формами почечной и печёночной недостаточности). У таких больных воспалялись суставы и кости (артрит и остеомиелит), возникали инфекционные осложнения беременности, выкидыши [14] .
Микоплазмоз у детей
Mycoplasma pneumoniae вызывает респираторные инфекции у детей и взрослых. Помимо респираторных заболеваний, M. pneumoniae также приводит к многочисленным внелёгочным заболеваниям. У детей они носят преимущественно аллергический и аутоиммунный характер.
Опасен ли микоплазмоз при беременности
Mycoplasma genitalium является причиной преждевременных родов и выкидышей у беременных. Mycoplasma hominis связана с ранним и поздним выкидышем особенно при наличии аномальной микрофлоры влагалища (бактериального вагиноза, дефицита лактофлоры, кандидоза) [15] .
Респираторный микоплазмоз
Респираторный микоплазмоз — это инфекционно-воспалительное заболевание органов дыхания, вызываемое бактериями рода Mycoplasma, преимущественно M. pneumoniae. Респираторный микоплазмоз широко распространён, он становится причиной 10–16 % острых респираторных заболеваний. Чаще всего респираторный микоплазмоз встречается у детей, подростков и людей молодого возраста [16] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы микоплазмоза
Микоплазмоз часто протекает бессимптомно. [2] Около 20% инфицированных генитальными микоплазмами или носителей Mycoplasma hominis не предъявляют никаких специфических жалоб.
Симптомы микоплазмоза у мужчин и женщин
К симптомам микоплазмы относятся периодически возникающий умеренный зуд и жжение в области половых органов, выделения из половых путей, нарушение мочеиспускания. Течение заболевания зачастую рецидивирующее, особенно при сочетании с другими патогенными или условно патогенными микроорганизмами (чаще анаэробами при бактериальном вагинозе или вирусами), при устойчивости к лечению.
Патогенез микоплазмоза
Вопреки представлениям о чисто генитальном пути заражения микоплазмозом, есть данные о возможности передачи микроорганизмов не только в генитальных, но и в оро-генитальных и ано-генитальных контактах, причем в гомосексуальных парах отмечено преобладание ректальной инфекции над уретральной. [4] Распространение микоплазм зачастую осуществляется восходяще (например, у женщин от шейки матки через полость матки, маточные трубы в брюшную полость). Плод, проходя по родовым путям матери, инфицированной микоплазмами, имеет высочайшие риски инфицирования. Возможность гематогенной (через кровь) и трансплантационной (при пересадке органов) передачи инфекции доказана во многих преимущественно зарубежных исследованиях. [6]
Классификация и стадии развития микоплазмоза
По типу течения выделяют:
По локализации возможны:
- уретрит (воспаление мочеиспускательного канала) у мужчин и женщин;
- вагинит (воспаление влагалища);
- цервицит (воспаление шейки матки);
- эндометрит (воспаление внутренней выстилки матки);
- сальпингит (воспаление маточных труб);
- бартолинит (воспаление большой железы преддверия влагалища);
- баланит/баланопостит (воспаление головки полового члена); (воспаление предстательной железы);
- орхит (воспаление яичка);
- эпидидимит (воспаление придатка яичка);
- пиелонефрит (воспаление почек);
- проктит (воспаление слизистой оболочки прямой кишки).
Осложнения микоплазмоза
Среди потенциальных осложнений течения генитального микоплазмоза у мужчин и женщин выделяют:
- женское и мужское бесплодие;
- невынашивание плода;
- хронический эндометрит и ассоциированная с ним маточная форма бесплодия;
- первичная плацентарная и вторичная фетоплацентарная недостаточность, задержка роста плода;
- высокая перинатальная заболеваемость и смертность (патология плода или ребёнка, возникшая внутриутробно, в период родов или в новорожденности);
- аномалии развития плода;
- преждевременные роды и патологическое течение послеродового периода (кровотечения, инфекционные осложнения и прочее). [8]
Наблюдается высокая взаимосвязь между микоплазменной инфекцией и различными видами рака органов, потенциально поражаемых микоплазмами. [11]
Последнее время всё больше исследований, доказывающих взаимосвязь Mycoplasma hominis с формированием онкопроцессов репродуктивной сферы, в частности, рака предстательной железы, [7] гнойными воспалительными заболеваниями малого таза у женщин. [10]
Диагностика микоплазмоза
В каких случаях обращаться к врачу
Обследованию на микоплазмы подлежат пациенты с воспалительным заболеванием таза, стойким уретритом или цервицитом, бесплодием, привычным невынашиванием беременности, перед планированием беременности или перед участием в программах вспомогательных репродуктивных технологий. [5]
При лабораторной диагностике микоплазмоза у мужчин исследуют материал из уретры (мочеиспускательного канала), у женщин — шейки матки (цервикального канала). Также исследуется первую порцию свободно выпущенной мочи, секрет простаты, аспират из полости матки. Посев на микоплазмы с определением чувствительности к антибиотикам является оптимальным методом поиска Mycoplasma hominis. Поиск Mycoplasma genitalium осуществляется методом ПЦР. Обнаружение антител к Mycoplasma genitalium и Mycoplasma hominis в крови пациента считается недопустимым методом диагностики ассоциированных с микоплазмами заболеваний.
Обследование на микоплазмоз у женщин проводится в первой половине менструального цикла, не ранее пятого дня с начала менструации.
Допускается и во второй половине цикла, не позднее, чем за пять дней до предполагаемого начала менструации.
Если имеются выраженные симптомы воспаления, диагностический материал собирается в день обращения.
Минимум трое суток до взятия материала на микоплазмоз женщинам рекомендуется воздержаться от спринцевания влагалища.
Не рекомендуется взятие биоматериала ранее 24-48 часов после полового контакта, интравагинального УЗИ и кольпоскопии.
Рекомендуется брать материал не ранее, чем через 14 дней после применения местных антибиотиков и антисептиков (свечи, кремы, гели), и не ранее, чем через 1 месяц после применения антибиотиков перорально.
Если для исследования берут соскоб из уретры, сбор материала проводят до или не ранее 2-3 часов после мочеиспускания. [13]
Перед взятием секрета предстательной железы рекомендуется половое воздержание в течение не менее двух дней. Взятие биологического материала должно проводиться строго до начала применения антибактериальных препаратов или не ранее, чем через 10-14 дней после их отмены (для местных антибиотиков), и не ранее, чем через один месяц после применения антибиотиков перорально. [13]
Эякулят пациент собирает в стерильный контейнер самостоятельно методом мастурбации. Сбор секрета простаты выполняется подготовленным медицинским персоналом после массажа предстательной железы.
Если исследовать планируется мочу, следует собирать первую утреннюю порцию мочи в количестве 20-30 мл в стерильный контейнер. Не рекомендуется сдавать анализ на фоне приёма антибиотиков. [13]
Лечение микоплазмоза
Mycoplasma genitalium является микробом, обнаружение которого в мазке из половых путей является абсолютно ненормальным, а вызванное им заболевание "урогенитальная микоплазменная инфекция" (ранее именовавшаяся генитальным микоплазмозом) подлежит обязательному лечению вне зависимости от жалоб пациентов.
Медикаментозное лечение микоплазмоза
Препаратами выбора считаются доксициклина моногидрат и джозамицин, [12] хотя в последнее время появляются исследования, показывающие плохие результаты лечения доксициклином и рекомендующие неоднократный прием азитромицина в качестве первичного лекарственного средства. [5] [3]
Во избежание хронизации инфекции, возникновения осложнений и резистентности микроба к антибиотикам, когда повторно обострившуюся инфекцию будет просто нечем лечить, целесообразно проходить курс лечения заболевания строго по рекомендации лечащего врача с адекватными дозировками препарата и длительностью курса лечения не менее 10 дней.
Обнаружение Mycoplasma hominis заставляет врача назначать антибактериальную терапию в случаях:
- клинических проявлений заболевания;
- выделения микроорганизмов у пациентов с бесплодием, потерями беременности или в рамках подготовки к беременности;
- выделения микоплазм при осложнённом течении беременности, если есть высокий риск инфицирования плода.
Антибиотики назначают с учётом чувствительности микоплазмы по результатам бакпосева с антибиотикограммой. Курс лечения — 7-14 дней. [12]
Одновременно с антибактериальными препаратами назначают противопротозойные средства (метронидазол) и противогрибковые средства, средства для восстановления микрофлоры кишечника и влагалища, нормализующие pH влагалищного секрета.
Эффективность лечения заболеваний, вызванных Mycoplasma genitalium, оценивают через 4 недели после окончания лечения методом ПЦР. При лечении заболеваний, вызванных Mycoplasma hominis, контроль количества микоплазм определяют методом бакпосева. [12]
Что немаловажно, обследованию и лечению подлежат партнёры заболевшего или нуждающегося в лечении человека.
Народные средства лечения микоплазмоза
Эффективность лечения микоплазмы народными методами научно не доказана. Без адекватной терапии инфекция может привести к осложнениям, например к бесплодию у мужчин и женщин.
Прогноз. Профилактика
При своевременном лечении прогноз благоприятный. Профилактика заключается в использовании презерватива при всех видах половых контактов, особенно с новым, необследованным половым партнёром. Для женщин немаловажно поддерживать здоровый баланс и кислотность влагалищной микрофлоры, нарушению которых способствуют неконтролируемое, излишнее и неправильное использование антибактериальных, противогрибковых, гормональных препаратов, нарушение личной гигиены половых органов, частые и чрезмерные влагалищные души, спринцевания, использование спермицидов, кишечные дисбактериозы, практики незащищённых ано-генитальных контактов и прочее.

Класс Микоплазмы (Mollicutes) – таксон фенотипической классификации бактерий. Единственный класс в типе Тенерикуты (Tenericutes). Объединяет прокариотные организмы не имеющие ригидной клеточной стенки. Класс микоплазмы включает один порядок Mycoplasmatales, в свою очередь подразделяющийся на три семейства Mycoplasmataceae, Acholeplasmataceae и Spiroplasmataceae [3] [4] [2] [1] .
Морфология
Микоплазмы – мелкие прокариотические организмы, полностью лишенные клеточных стенок. Клетки ограничены цитоплазматической мембраной. Для этой группы организмов характерен плеоморфизм. В культуре одного вида одновременно присутствуют кокковидные, эллипсовидные, дискообразные, грушевидные, палочковидные, спиралевидные, тонкие разветвленные и неразветвленные нитевидные формы. Нити могут ветвиться, образуя подобные мицелиальным структуры. Диаметр клеток варьирует от 0,1 до 10 мкм [4] [2] [1] .
Химические особенности
Представители класса Микоплазмы (Mollicutes) нечувствительны к пенициллину и его аналогам, а так же к другим антибиотикам (ампицилину, цефалоспорину) – ингибиторам клеточной стенки. Они неспособны синтезировать пептидогликан и его предшественников [4] [2] [1] .
В связи с отсутствием клеточных стенок микоплазмы чувствительны к лизису, вызываемому осмотическим шоком, детергентам, спиртам и специфическим антителам в комплексе с комплементом [4] [2] [1] .
Биология
Представители класса Микоплазмы (Mollicutes) – грамотрицательные организмы. Большинство – факультативные анаэробы, хотя встречаются строгие аэробы и облигатные анаэробы. Последние погибают в присутствии даже минимального количества минерального кислорода [1] .
Покоящиеся стадии неизвестны. Размножение идет различными способами: бинарным делением, почкованием, фрагментацией крупных нитей и тел. Последний способ сопровождается освобождением большого числа кокковидных форм. Репликация генома предшествует, но не обязательно синхронизирована с клеточным делением [4] [1] .
Микоплазмы обычно неподвижны. Некоторые виды обладают способностью к скользящему движению по поверхностям, покрытым жидкостями. Другие виды, клетки которых имеют форму спиральных нитей, обнаруживают подвижность изгибательного, вращательного и поступательного типов [1] .
Представители класса Микоплазмы разнообразны по физико-биохимическим особенностям. Для культивирования видов могут быть использованы искусственные бесклеточные среды различной степени сложности (от минеральных простых до сложных органических). Большинство видов для роста нуждаются в стеарине и жирных кислотах. Однако. есть виды способные расти только внутри организма-хозяина, откуда их возможно выделить только с использованием культуры клеток [1] .
Способы получения энергии у микоплазм различны. Описаны виды, получающие энергию за счет окисления или сбраживания органических соединений, за счет окисления неорганических соединений (марганца, железа) [1] .
Микоплазмы – сапрофиты, паразиты и патогены. Патогенные микоплазмы вызывают различные заболевания животных, человека, растений [1] .
Микоплазменная инфекция у животных и человека состоит из нескольких фаз. Первая фаза основана на способности микоплазм адсорбироваться на клетках организма-хозяина, что обусловлено общностью рецепторных участков на мембранах различных видов и разных типов клеток макроорганизмов. Различные виды адсорбируются на эритроцитах, макрофагах, мембранных структурах реснитчатого эпителия бронхов и трахеи людей, крупного рогатого скота, птиц и прочих организмов [1] .
В клетки микоплазмы проникают редко. В основном они действуют с поверхности клетки. Конечный эффект взаимодействия микоплазм и клеток организма-хозяина выражается в следующих симптомах:
- развитие острой инфекции, сопровождающейся видимыми изменениями, разрушением поражаемых клеток;
- развитие скрытой инфекции – изменение метаболизма и функции поражаемых клеток, нарушение нормального клеточного деления, хромосомные изменения [1] .
Характер взаимодействия фитопатогенных микоплазм с мембранами клеток растений-хозяев сходен с микоплазмами, патогенными или потенциально патогенными для животных и человека [1] .
Адсорбировавшиеся на мембранных элементах клеток-хозяев микоплазмы, извлекают из них необходимые питательные субстраты и влияют на генетический аппарат. Основные факторы патогенности фитопатогенных микоплазм – токсины, пероксид водорода, аммиак, ферменты. Основной факт патогенности – конкуренция с клеткой-хозяином за субстраты энергетического и белкового обмена. Для аргинин усваивающих микоплазм основной фактор патогенности – способность усваивать аргинин [1] .
Микоплазмозы, поражающие человека и животных, распространяются путем прямых контактов, а у птиц – через яйца. Фитопатогенные микоплазмы – типичные трансмиссивные патогенны. Для распространения им необходим переносчик. Основную роль в распространение микоплазмозов растений выполняют насекомые, в основном цикадки. Установлено более 60 видовцикадок-переносчиков. Одновременно установлена возможность передачи микоплазмозов механическим путем, с применением зараженного прививочного материала [1] .
Распространение
Класс Микоплазмы (Mollicutes) – широко распространен по всему миру. Фитопатогенные микоплазмы распространены в основных районах хлебопашества и овощеводства [1] .
Вредоносность
Класс Микоплазмы (Mollicutes) – объединяет сапрофитные, паразитические и патогенные организмы. Патогенные вызывают заболевания животных, человека, растений. Фитопатогенные микоплазмы вызывают столбуры (недоразвитость верхушки, усиление ветвления, курчавость листьев, позеленение лепестков, увядание), желтухи (пожелтение листьев и удлинение междоузлий), ведьмины метлы (недоразвитость верхушки, разрастание пазушных и дополнительных побегов), вырождения. По вредоносности микоплазмозы в большинстве относят к катастрофическим заболеваниям [1] .
Читайте также:

