Доклад нарушение обмена веществ рахит сахарный диабет
Обновлено: 02.05.2024
Рахит – это заболевание обмена веществ, которое наблюдается у детей в возрасте до трех лет. При рахите нарушается формирование костей и зубов на фоне снижения уровня витамина D и недостаточного усвоения кальция и фосфора. Это приводит к размягчению и деформации костей, неправильным росту и смене молочных зубов, а также к нарушениям раннего развития ребенка.
Своевременная диагностика позволяет провести эффективное лечение с минимальным ущербом для здоровья и предотвратить тяжелые последствия, которые могут сохраниться до конца жизни.
Причины рахита
Для лучшего понимания природы рахита необходимо понять роль витамина Д в обменных процессах организма, который отвечает за фосфорно-кальциевый обмен, а именно за всасывание этих микроэлементов из кишечника и их отложение в костной ткани и зубах. В незначительном количестве он поступает в организм с пищей, но основная его часть синтезируется в коже под действием ультрафиолета. Переход витамина Д в активную форму происходит в печени и почках под воздействием специального фермента – гидроксилазы.
- несбалансированный рацион питания ребенка;
- недостаточное пребывание на солнце;
- рождение раньше срока;
- генетическая предрасположенность;
- нарушение усвоения витамина Д из пищи [1].
При низком уровне кальция активируется паратгормон, который еще больше усиливает вымывание кальция из организма. Из-за нарушений формирования костной ткани происходит разрастание хрящей, что приводит к утолщению трубчатых костей в местах сочленения с суставами.
Если образовавшийся дефицит кальция организм восполняет путем резорбции (рассасывания) костей, то снижение уровня фосфора ничем не компенсируется. Именно с недостатком этого микроэлемента связывают непосредственную причину развития рахита. В частности, низкий уровень фосфора приводит к повреждению нервных волокон и вызывает неврологические явления и снижение мышечного тонуса.
Также нарушения кальций-фосфорного обмена могут быть обусловлены рядом других патологий.
К предрасполагающим факторам относятся проживание на территории, для которой характерны влажность, преимущественно пасмурная погода, высокий уровень загрязнения воздуха. Неблагоприятными периодами считаются осень и зима, когда солнечная активность и продолжительность прогулок на свежем воздухе уменьшаются. Риск заболевания рахитом и тяжесть его течения также повышаются при искусственном вскармливании по сравнению с грудным кормлением.
Симптомы рахита
- Нарушение развития костей ног: позднее начало самостоятельной ходьбы, О-образное или Х-образное искривление ног после начала ходьбы, нарушение походки (переваливающаяся), появление болей и/или судорог в ногах, частые переломы, дисплазия тазобедренных суставов.
- Нарушение развития зубов: позднее прорезывание, неправильный порядок прорезывания, нарушение прикуса, раннее выпадение молочных зубов, кариес.
- Нарушение формирования черепа: позднее зарастание родничка, вытянутая форма черепа, высокий лоб.
- Нарушение развития мышц: утомляемость (ребенок быстро просится на руки), мышечная слабость (грудничок плохо держит голову, с трудом переворачивается и садится).
- Неврологические нарушения: беспокойство, капризность, беспричинный плач, плохой сон, повышенная потливость.
- Другие патологии: например, деформированная грудная клетка, выпуклый живот, утолщения на ребрах и руках, выпадение волос, нарушения функции внутренних органов.
Различают три степени выраженности рахита: легкую (I), среднюю (II) и тяжелую (III). Рахит I степени проявляется неврологическими симптомами (нарушение поведения и сна). Для II степени характерны поражения костной и мышечной ткани. При рахите III степени тяжесть и разнообразие симптомов нарастают вплоть до выраженного отставания в физическом и умственном развитии и смертельного исхода из-за структурно-функциональных изменений в органах.
По течению заболевание бывает острым (быстрое нарастание симптомов), подострым (более медленное развитие заболевания) и хроническим (с периодами клинического улучшения) [3].
По лабораторным показателям различают рахит со снижением уровня фосфора (фосфопенический) или кальция (кальцийпенический), а также заболевание может протекать без заметных изменений уровня этих микроэлементов в крови [1].
Диагностика рахита
Первичный осмотр ребенка, беседа с родителями и дополнительные обследования позволяют выявить признаки рахита и диагностировать заболевание с высокой точностью.
Лабораторные анализы при рахите включают определение уровня 25-гидроксикальциферола (основного метаболита витамина D), электролитов (кальций в крови и моче, фосфор в крови и моче), щелочной фосфатазы, а также паратгормона (выделяется паратиреоидными железами и регулирует обмен кальция и фосфора).
Из инструментальных методов применяют УЗИ внутренних органов, измерение плотности костей (денситометрию), при необходимости – рентгенограмму и компьютерную томографию трубчатых костей.
- врожденная ломкость костей;
- метафизарная дисплазия;
- гипотиреоз;
- гипо и гиперфосфатазия;
- наследственные рахитоподобные заболевания;
- наследственные фосфат-диабет;
- почечный тубулярный ацидоз.
Лечение рахита
Если заболевание вызвано нарушениями со стороны какого-либо органа, то в первую очередь устраняют такую патологию.
Витамин Д в терапии рахита играет решающую роль. Его назначают детям сразу после рождения вместе с препаратами кальция и магния.
Огромное значение имеет правильное питание. Рекомендуются грудное вскармливание или тщательный подбор детской смеси, своевременный и сбалансированный прикорм, включающий богатые кальцием и фосфором продукты (рыба, мясо, печень, овощные и фруктовые пюре, молочные продукты).
Также показаны гимнастика для разработки и укрепления мышц, суставов и позвоночника, массаж, лечебные ванны.
Диспансеризацию детей, перенесших рахит, проводят в течение первых 2-3 лет жизни. Она включает регулярные осмотры (каждые 3 месяца) и, по решению врача, повторные лабораторные анализы [2].
Госпитализация ребенка необходима при рахите II или III степени, а также, если стандартные методы лечения не дают желаемого эффекта [2].
ДИАБЕТ КАК РАССТРОЙСТВО МЕТАБОЛИЗМА

Диабет ( сахарный диабет ) классифицируется в медицине, как нарушение метаболизма (превращение, изменение), т.е. Сахарный диабет - это заболевание, обусловленное абсолютной или относительной недостаточностью инсулина и характеризующееся нарушением обмена углеводов с повышением количества глюкозы в крови и моче, а также другими нарушениями обмена веществ.
Метаболизм играет роль в использовании нашим телом переваренной еды для роста и энергии. В большинстве того, что мы едим, расщепляется на глюкозу. Глюкоза – это форма сахара в крови – основной источник топлива для наших клеток.
Когда наша еда переварена, глюкоза осуществляет свой путь в наш кровоток. Наши клетки используют глюкозу для энергии и роста. Однако, глюкоза не может войти в наши клетки без инсулина – инсулин позволяет нашим клеткам принять глюкозу.
Инсулин. Инсулин – гормон, произведенный поджелудочной железой. После приема пищи, поджелудочная железа автоматически выпускает соответствующее количество инсулина, чтобы переместить глюкозу по кровотоку в клетки. У человека с диабетом имеется условие, при котором слишком поднято количество глюкозы в крови ( гипергликемия ). Это потому что организм не вырабатывает достаточного количества инсулина или вовсе не производит инсулин, или имеет клетки, которые не отвечают на инсулин должным образом, который производит поджелудочная железа. Поэтому приводит к слишком высокому количеству глюкозы, растущей в крови. Лишняя глюкоза крови в конечном счете выводиться из тела в моче. Даже при том, что у крови есть много глюкозы, клетки не получают необходимой энергии и роста.

Если Вас все время мучает жажда при увеличенном мочеотделении, плохо заживают раны, вы подвержены кожным инфекциям, если в последнее время вы чувствуете слабость, боли или онемение в ногах, или у вас ухудшилось зрение – необходимо принять все меры, чтобы исключить вероятность сахарного диабета.
Диабет 1 типа (ИЗСД)

Организм не производит инсулин. Некоторые люди именуют этот тип как инсулинозависимый диабет, юный диабет или диабет раннего начала. Обычно заболевают диабетом 1 типа до 40 лет, часто в раннюю взрослую жизнь или подростковые годы. Диабет 1 типа не так распространен как второй тип. Приблизительно 10% всех случаев диабета – тип 1. Пациенты с диабетом 1 типа должны делать инъекции инсулина всю остальную часть своей жизни. Они должны также обеспечивать надлежащие уровни глюкозы крови, выполняя регулярные анализы крови и соблюдая специальную диету. К сожалению, диабет 1-типа пока неизлечим, без инсулина при данном заболевании быстро наступает тяжелая форма инвалидности, а затем летальный исход. Долгосрочными осложнениями при диабете 1-типа (следствия диабетической ангиопатии) могут быть: слепота, инфаркт, почечная недостаточность, потеря зубов, слабоумие, трофические язвы (вплоть до ампутации конечностей).
Диабет 2 типа (ИНСД)

Организм не производит достаточного количества инсулина для надлежащей функции, или клетки в теле не реагируют на инсулин (устойчивость к инсулину). Приблизительно 90% всех случаев диабета во всем мире имеют диабет 2 типа.
Некоторые люди в состоянии управлять своими симптомами диабета 2 типа, худеть, соблюдать здоровую диету, делать физические упражнения и контролировать свой уровень глюкозы в крови. Однако, 2 тип как правило – прогрессирующая болезнь – он постепенно ухудшается – и пациент в конечном итоге должен принимать сахаропонижающие таблетки, а то и инъекции инсулина.
У грузных и тучных людей более высокий риск развития 2 типа по сравнению с людьми со здоровой массой тела. Люди с большим количеством внутреннего жира, также известного как центральная тучность, жир живота, или тучность брюшной полости, особенно находятся в опасности.
Риск развития диабета 2 типа также больше, поскольку мы стареем. Эксперты не абсолютно уверены почему, но говорят, что, поскольку мы стареем, мы склонны прибавлять в весе и становиться менее физически активными. Люди у которых близкие родственники болеют или болели 2 типом, имеют высокий риск заболевания болезнью.
Диабет во время беременности (гестационный диабет)
Этот тип затрагивает женщин во время беременности. У некоторых женщин есть очень высокие уровни глюкозы в крови, их тела неспособны произвести достаточно инсулина, чтобы транспортировать всю глюкозу в клетки, приводящие к прогрессивно возрастающим уровням глюкозы. Диагноз гестационный диабет ставиться во время беременности.
Большинство больных диабетом во время беременности могут управлять своей болезнью при помощи упражнений и диеты. Но все же 10% -20% из них должны принимать некоторые лекарства для управления глюкозой крови. Не выявленный или неконтролируемый диабет во время беременности может поднять риск осложнений во время родов. Ребенок может родиться более крупным.
Преддиабет
Следует отметить, что похудение (по крайней мере на 5 - 10 процентов от Вашего стартового веса) может предотвратить или задержать диабет или даже полностью вылечить предварительный диабет. См.: Пробиотики против ожирения
У подавляющего большинства пациентов со 2 типом первоначально был предварительный диабет. У большинства людей с предварительным диабетом нет симптомов. Ваш доктор может проверить Вашу кровь, чтобы узнать, выше ли Ваши уровни глюкозы крови чем нормальный. При предварительном диабете уровни глюкозы крови выше нормы, но не достаточно высоки для диагноза диабет. Клетки организма становятся стойкими к инсулину. Исследования указали, что даже на стадии перед диабетом, некоторое повреждение сердечно-сосудистой системы и сердца уже произошло.
*О практическом использовании свойств пробиотических микроорганизмов в создании инновационных препаратов для лечения и профилактики дислипидемии и диабета см. в описании к пробиотику "Бификардио":
ОЖИРЕНИЕ, ИНСУЛИН И УГЛЕВОДЫ
ИЛИ 12 ШАГОВ НА ПУТИ К ОЖИРЕНИЮ
Так как избыточная масса тела является одним из определяющих факторов в развитии сахарного диабета, то полезно было бы понимать, как этот процесс происходит в организме, и что его провоцирует.
Алгоритм ожирения можно представить следующим образом: 1. Вы думаете о пище; 2. вы начинаете выделять инсулин; 3. инсулин дает сигнал организму хранить жирные кислоты и не сжигать их, выделяя энергию; 4. вы чувствуете голод; 5. уровень сахара в крови повышается; 6. простые углеводы проникают в вашу кровь в виде глюкозы; 7. вы начинаете выделять еще больше инсулина; 8. вы начинаете есть; 9. вы выделяете еще больше инсулина; 10. жир откладывается в жировых клетках в виде триглицеридов ; 11. жировые клетки становятся еще толще; 12. вы толстеете
Жиры постоянно поступают и выводятся из клеток организма. А поправляемся мы от тех жиров, что в организме остались. Жир хранится в жировой клетке в форме триглицеридов. Триглицериды образуются из трех жирных кислот, связанных одной молекулой глицерола внутри жировой клетки. Они слишком большие, чтобы выйти через мембраны жировой клетки, в отличие от жирных кислот, которые выходят легко. Т.е. чем больше накоплено триглицеридов, тем крупнее становятся клетки, тем крупнее становимся мы.
Углеводы бывают простые (быстрые) и сложные. Быстрые или простые углеводы - это соединения, которые состоят из одной или двух молекул моносахаридов, и они являются самыми вредными, с точки зрения провоцирования ожирения.
Простые углеводы делятся на две группы:
- Моносахариды (глюкоза, фруктоза, галактоза);
- Дисахариды (сахароза, лактоза, мальтоза)
Простые углеводы мгновенно усваиваются, вбрасывая в кровь глюкозу. Это в свою очередь способствует выработке инсулина.
Инсулин - это главный регулятор метаболизма. От его уровня зависит, будут ли жировые клетки синтезироваться или расщепляться. Когда растет уровень инсулина, активируется фермент липопротеиновая липаза - (ЛПЛ), отвечающий за поступление жира в клетку. Т.е. чем больше инсулина мы вырабатываем, тем активнее ЛПЛ накачивают клетки жиром .
Итак, выработку исулина вызывают углеводы. От количества и качества потребляемых углеводов будет зависеть, сколько жира отложится.
А это значит,
углеводы повышают инсулин -
- инсулин способствует отложению жира
Однако углеводы углеводам рознь:
Роль углеводов в болезнях человека через регуляцию несбалансированной кишечной микробиоты
По теме см. также:
- Кишечный микробиом и сахарный диабет 2-го типа
- Микрофлора и сахарный диабет 2 типа
- Дислипидемия
- Метаболический синдром
- Пробиотики против ожирения
- Антибиотики провоцируют ожирение
- Пробиотики против детского ожирения
- Как кишечная микрофлора может вызывать ожирение
- Клинические исследования "Бификардио"
- Доклинические исследования "Бификардио"
- Пробиотики и Холестерин
- Повышенный холестерин. Что делать?
- Холестеринметаболизирующая активность кишечных бактерий
Будьте здоровы!
ССЫЛКИ К РАЗДЕЛУ О ПРЕПАРАТАХ ПРОБИОТИКАХ

Сахарный диабет - проблема мирового масштаба, важность которой с каждым годом приобретает все более угрожающие размеры, несмотря на то, что этому вопросу уделяется все более пристальное внимание.
Число заболевших стремительно увеличивается. Так, с 1980 года общее число больных сахарным диабетом в мире увеличилось в 5 раз, по данным от 2018 года этим заболеванием страдает 422 миллиона человек, что составляет почти 10 процентов от всех жителей Земли.
Сегодня у каждого из нас есть родственник, или знакомый, страдающий сахарным диабетом.
Основная причина роста числа заболевших – изменение образа жизни населения (гиподинамия, нерациональное питание, курение и злоупотребление алкоголем), начавшееся с середины прошлого века, и продолжающееся по сей день. При сохранении текущего положения дел предполагается, что к 2030 году число заболевших удвоится и составит уже 20 % от всего населения земли.
Сахарный диабет- заболевание коварное, инвалидизирующее, опасное своими осложнениями, которые, возникая при отсутствии своевременной диагностики, должного лечения и изменений в образе жизни, вносят значительный вклад в статистику смертности населения. Осложнения сахарного диабета седьмая по распространенности причина смертности.
Важно, что сахарный диабет, прежде всего II типа, возможно предотвратить и практически исключить развитие осложнений при полном понимании причин формирования этого заболевания, и, вытекающих из них мер профилактики.
Что такое сахарный диабет?
Сахарный диабет - это хроническое эндокринное заболевание, сопровождающееся повышенным уровнем глюкозы в крови вследствие абсолютного или относительного дефицита гормона поджелудочной железы инсулина, и/или вследствие уменьшения чувствительности к нему клеток - мишеней организма.
Глюкоза- основной источник энергии в организме человека. Мы получаем глюкозу, употребляя пищу, содержащую углеводы, или из собственной печени, где глюкоза запасается в виде гликогена. Чтобы реализовать свою энергетическую функцию, глюкоза должна поступить из кровеносного русла в клетки мышечной, жировой, печёночной тканей.

При сахарном диабете инсулин или отсутствует (диабет I типа, или инсулинозависимый диабет), или инсулин есть, но его меньше, чем необходимо, и клетки организма недостаточно чувствительны к нему (диабет II типа, или инсулиннезависимый диабет).
85-90% больных диабетом страдают сахарным диабетом II типа, Сахарный диабет I типа встречается значительно реже.
СД I типа чаще дебютирует в детстве или юности, реже- развивается в зрелом возрасте, как исход CД II типа. Бета-клетки поджелудочной железы теряют способность вырабатывать инсулин. В отсутствии инсулина клетки организма теряют способность усваивать глюкозу, развивается энергетическое голодание. Клетки поджелудочной железы атакует иммунная система (аутоиммунная агрессия), в результате чего происходит их гибель. Процесс этот протекает длительно и часто бессимптомно.
Массовая гибель эндокринных клеток поджелудочной железы может быть вызвана также вирусными инфекциями или онкологическими процессами, панкреатитом, токсическими поражениями и стрессовыми состояниями. Если погибает 80-95% бета-клеток, возникает абсолютный дефицит инсулина, развиваются тяжёлые метаболические нарушения, в данной ситуации становится жизненно необходимо получать инсулин извне (в виде инъекционных препаратов).
Факторы риска развития сахарного диабета
Возраст старше 45 лет
Ожирение (при наличии ожирения I степени риск развития сахарного диабета увеличивается в 2 раза, при II степени – в 5 раз, при III степени – более чем в 10 раз)
Высокий уровень холестерина
Наследственная предрасположенность (при наличии сахарного диабета у родителей или ближайших родственников риск развития заболевания возрастает в 2-6 раз).
Симптомы сахарного диабета:

Полиурия (выделение более 2 литров мочи в сутки)
Полидипсия (чувство жажды, употребление более 3 литров воды в сутки)
Полифагия (повышенный аппетит)
Зуд кожи и слизистых оболочек
Сонливость, быстрая утомляемость
Долгое заживление ран
Рецидивирующие грибковые заболевания кожи
Быстрое снижение массы тела на фоне привычного питания (СД I типа)
Моча приобретает слабый запах ацетона (СД I типа)
Ожирение (СД II типа)
В чём опасность высокого уровня глюкозы крови? Дело в том, что глюкоза, не поступив в клетки мышечной, жировой и печёночной ткани, продолжая циркулировать в кровеносном русле проникает в избытке в органы и ткани, доступ в которые возможен без участия инсулина, а это сосуды глаз и почек, нервная ткань, стенки крупных сосудов, и, реализует здесь своё повреждающее действие.
В результате развиваются осложнения сахарного диабета: ретинопатии (поражения сетчатки глаза при нарушенной микроциркуляции), ведущие к снижению зрения и слепоте (при повреждении сосудов глаз), нефропатии (при повреждении почек), нейропатии (при повреждении нервной ткани), атеросклероз (при повреждении внутренней оболочки кровеносных сосудов).
Именно осложнения диабета ведут к инвалидизации, снижению качества и продолжительности жизни.
Осложнения сахарного диабета
Осложнения развиваются постепенно, очень часто - незаметно для больного, на протяжении 10-20 лет, при сохранении высокого уровня глюкозы в крови. В итоге развиваются следующие заболевания:
Сердечно-сосудистые заболевания (атеросклероз сосудов, ишемическая болезнь сердца, инфаркт миокарда)
Атеросклероз периферических артерий, в том числе артерий нижних конечностей
Микроангиопатия (поражение мельчайших сосудов)
Диабетическая ретинопатия (снижение зрения в результате поражения сетчатки глаза в виде микро аневризм, точечных и пятнистых кровоизлияний, отёков, образования новых сосудов)
Диабетическая нейропатия (нарушение нервной проводимости, ведущее к снижению чувствительности, сухость и шелушение кожных покровов, боли и судороги в конечностях)
Диабетическая нефропатия (выделение с мочой белка, нарушение функций почек)
Инфекционные осложнения (частые гнойничковые поражения кожи, грибки ногтей)
Комы (диабетическая, гиперосмолярная, гипогликемическая)
Диабетический кетоацидоз (тяжёлое состояние, приводящее к потере сознания и нарушению жизненно-важных функций организма, развивающееся вследствие накопления в крови продуктов промежуточного метаболизма жиров)
Сахарный диабет – не болезнь, а образ жизни.
На сегодняшний день вылечить сахарный диабет, устранив причину развития заболевания, практически невозможно. Но у нас есть все возможности для полноценного контроля над ним. Научиться контролировать свой диабет, держать уровень глюкозы крови на оптимальных значениях и есть основная цель лечения.
Конечно, это требует от человека с диабетом высокой осознанности и мотивации. Свою болезнь надо хорошо знать и чётко понимать необходимость изменения образа жизни для снижения рисков развития осложнений. Поддержание нормального уровня глюкозы в крови, т.е. такого, с каким живут люди без сахарного диабета, снижает риск развития и прогрессирования осложнений.
Профилактика развития сахарного диабета.
СД I типа на современном этапе развития медицины предотвратить невозможно.
Однако предотвратить развитие СД II типа реально. Причина диабета II типа — не генетика, а вредные привычки, ведущие к развитию инсулинорезистентности. Переход на здоровый образ жизни даёт 100% защиту от этого заболевания.
Методы профилактики
Здоровое питание (низкоуглеводная диета)
Ежемесячный контроль уровня глюкозы крови (более 6,1 ммоль/л натощак- повод обратиться к врачу)
Отказ от курения
Изменение образа жизни, формирование привычки к здоровому образу жизни- гарантированно предотвращает развитие сахарного диабета II типа.
Обмен веществ (метаболизм) — это совокупность химических реакций, проходящих в организме человека. Этот процесс необходим для поддержания жизни. Суть его заключается в том, что в организм поступают сложные вещества (белки, жиры, углеводы), которые затем расщепляются до все более мелких субстанций, а из них строятся новые ткани организма. Нусвоенные остатки веществ выбрасываются в окружающую среду.
Нарушение метаболизма может стать привести к неблагоприятным последствиям и стать причиной серьезных заболеваний. Некоторые из этих болезней чаще возникают у женщин в связи с особенностями обмена веществ у них.

Причины нарушения обмена веществ
Проблемы, связанные с различными нарушениями обмена веществ в организме, делятся на внешние и внутренние.
К внешним причинам можно отнести:
- поступление в организм токсичных веществ,
- несбалансированность в питании,
- появление в атмосфере неблагоприятных газов,
- существенные сдвиги в насыщенности углекислого газа в атмосфере,
- проникновение в организм неблагоприятных вирусов.
К внутренним факторам принято относить:
- генетические перемены синтеза ферментов, иммунных белков, а также других компонентов.
Также отмечается замедление ускорения обмена веществ у пожилых людей.

Энергетический и основной обмен
Энергия, заключенная в пище, при переваривании выделяется вовне. Половина ее превращается в тепло, а вторая половина запасается в виде аденозинтрифосфорной кислоты (АТФ). Нарушить процессы образования АТФ могут следующие причины:
- гипертиреоз (избыток гормонов щитовидной железы);
- инфекционные заболевания;
- воздействие холода;
- избыточное потребление витамина С.
Под действием этих факторов организм запасает меньше энергии, чем нужно.
Основной обмен – то количество энергии, которого достаточно для поддержания жизни организма в покое. У мужчин он равен 1600 ккал в сутки, у женщин на 10% меньше. Увеличивают основной обмен такие состояния:
- стресс, волнение;
- неврозы;
- лихорадка;
- сахарный диабет;
- повышение выработки тиреотропного, соматотропного гормонов, тиреоидных и половых гормонов, катехоламинов (адреналина и норадреналина);
- аллергия;
- физическая нагрузка и другие.
В результате нарушения энергетического обмена и усиления основного обмена организм расходует больше энергии, чем получает, и начинает использовать свои резервы: вначале мышечную ткань, потом запасы углеводов в печени и мышцах, а затем уже и собственные белки. Результатом становится снижение массы тела, нарушение работы всех внутренних органов, расстройства нервной системы.
Уменьшают основной обмен, то есть снижают потребление энергии, следующие состояния:
- голодание;
- анемия;
- снижение выработки гормонов;
- поражение нервной системы, например, старческая деменция;
- сон.
При уменьшении основного обмена организм получает мало энергии, так как подавлены процессы усвоения пищи или ее вообще не хватает. В результате он тоже вынужден использовать свои ресурсы и истощаться.
Лечение подобных видов нарушений полностью определяется вызвавшей их причиной.

Обмен витаминов
Витамины – незаменимые вещества, которые не встраиваются в ткани организма, но обеспечивают протекание в нем энергетических и обменных процессов.
Их абсолютный недостаток (авитаминоз) встречается редко и проявляется такими болезнями, как цинга, рахит, бери-бери и другие. Их проявления неспецифичны:
- головокружение;
- раздражительность;
- снижение памяти и концентрации внимания;
- головная боль;
- быстрая утомляемость и другие.
Для лечения гиповитаминозов часто достаточно лишь полноценного питания.
Основные причины гиповитаминоза
- снижение потребления витаминов с пищей;
- отсутствие культуры приема синтетических витаминов;
- нарушение кишечной микрофлоры из-за лечения антибиотиками и неправильного питания;
- болезни желудочно-кишечного тракта, в том числе печеночная недостаточность;
- повышенная потребность в витаминах при беременности, грудном вскармливании, гипертиреозе, стрессах.

Проявления недостаточности витамина А:
Лечение заключается в употреблении продуктов, богатых этим витамином: печень, молочные продукты, печень трески и палтуса. Провитамин А содержится в моркови, красном перце, помидорах, шиповнике, облепихе. Обычно добавления в пищу этих продуктов бывает достаточно, чтобы восполнить дефицит витамина А.
Основные причины гиповитаминоза D:
- редкое пребывание на солнце;
- панкреатит и желчно-каменная болезнь;
- хроническая почечная недостаточность.
Проявлением дефицита витамина D служит остеомаляция – размягчение костей. Витамин D содержится в сливочном масле, желтке яиц, печени и рыбьем жире, а также в растительных маслах.
Недостаточность витамина Е приводит прежде всего к нарушению репродуктивной функции, а также к дистрофии внутренних органов. Она встречается редко, в основном при отказе от употребления в пищу растительных масел. Витамин Е содержится также в салате, капусте и злаках, мясе, сливочном масле и яйцах.
Недостаток витамина К встречается редко, поскольку он синтезируется кишечной микрофлорой. Его могут вызвать операции на кишечнике, избыточное лечение антибиотиками, другие болезни кишечника.
Проявляется он кровотечениями и кровоизлияниями, быстрым образованием гематом и синяков. Богаты этим витамином капуста, салат, шпинат, рябина, тыква, свиная печень.
Симптомы недостаточности витамина С:
- ломкость сосудов;
- слабость и апатия;
- подверженность инфекциям;
- заболевания десен.
Аскорбиновая кислота содержится в растительных продуктах: перце, капусте, рябине, черной смородине, картофеле, цитрусовых. У женщин потребность в витамине С возрастает во время беременности и лактации.
Основным признаком недостатка витамина В1 является поражение нервной системы: невриты, параличи, а также сердечная недостаточность. Появляются и психические расстройства. Он встречается при гипертиреозе, передозировке мочегонных препаратов, болезнях органов пищеварения. Витамин содержится в хлебе грубого помола, сое, фасоли, горохе, картофеле, печени животных.
Дефицит витамина В2 проявляется прежде всего воспалением красной каймы губ с образованием трещин в углах рта. Поражается кожа в виде дерматита. Возникают эти явления в основном при недостаточном поступлении витамина с пищей, а также при тяжелых болезнях органов пищеварения. Витамин содержится в хлебе грубого помола, мясе, яйцах, молоке.
При недостатке никотиновой кислоты появляется слабость, апатия, утомляемость, головокружение, бессонница, частые инфекции. Затем присоединяется поражение кожи и полости рта. Возникает это состояние при снижении поступления витамина с пищей, болезнях желудочно-кишечного тракта, карциноидном синдроме, алкоголизме. Бывают и врожденные нарушения обмена этого вещества. Основной источник витамина РР: рис, мясо, хлеб, картофель, печень, морковь.
Недостаток витамина В6 появляется при стрессе, лихорадке, гипертиреозе. Он сопровождается воспалением губ, языка, шелушением кожи, анемией. Витамин В6 содержится в хлебе, бобовых, мясе и картофеле, печени, семенах злаков. Потребность в этом витамине возрастает во время беременности.
Недостаток витамина В12 развивается при строгом вегетарианстве, а также при некоторых болезнях желудка, и приводит к развитию тяжелой анемии, поражению органов пищеварения и нервной системы. Содержится он в мясе, печени, рыбе, молоке, яйцах.
Дефицит фолиевой кислоты может возникать при приеме сульфаниламидов, барбитуратов, алкоголя. Кроме того, что при этом возникают симптомы, подобные дефициту витамина В12, одновременно нарушается деление молодых клеток, прежде всего крови и эпителия. Дефицит фолиевой кислоты очень опасен во время беременности, он может приводить к задержке развития плода и другим патологическим состояниям. Фолиевая кислота содержится в зеленых растениях, томатах, мясе, почках, печени.
Итак, недостаток витаминов в организме может проявляться поражением практически любого органа. Диагностика гиповитаминоза трудна. Предотвратить это состояние можно с помощью полноценного питания (особенно полезны мясо, хлеб, овощи, молочные продукты) и лечения болезней желудочно-кишечного тракта.

Обмен углеводов
Нарушения переваривания и всасывания углеводов могут быть связаны с такими состояниями:
- врожденная недостаточность ферментов, например, лактозы;
- панкреатит;
- болезни кишечника.
Проявления нарушения всасывания: снижение массы тела, апатия, утомляемость, головная боль и другие, связанные с недостатком поступления энергии в организм.
Глюкоза в печени превращается в гликоген и запасается там, чтобы предотвратить резкие колебания сахара в крови. Этот процесс нарушается при следующих заболеваниях:
- гипоксия;
- болезни печени (гепатиты, в том числе лекарственные);
- гиповитаминоз С и В1;
- сахарный диабет и гипертиреоз.
Распад гликогена нарушается при гликогенозах – тяжелых наследственных заболеваниях.
Поступление глюкозы в ткани регулируют разные гормоны:
- инсулин;
- глюкагон;
- адреналин;
- соматотропный и адренокортикотропный гормоны;
- глюкокортикоиды;
- тироксин.
При всех заболеваниях, связанных с нарушением продукции этих гормонов, обмен углеводов нарушается. Частыми причинами этого становятся сахарный диабет, аденома гипофиза, болезни щитовидной железы.
Проявлениями нарушенного углеводного обмена является гипогликемия (снижение уровня глюкозы в крови) и гипергликемия.
- Гипогликемия возникает при тяжелой физической и умственной нагрузке, а у женщин – еще и в период грудного вскармливания. Уровень сахара в крови может снижаться при сахарном диабете, болезнях почек, печени и надпочечников, гиповитаминозе В1, а также при голодании. Симптомы гипогликемии: мышечная дрожь, слабость, потливость, головокружение, вплоть до потери сознания.
- Гипергликемия возникает после еды и при стрессах. Она сопровождает гипертиреоз, болезни нервной системы, надпочечников, а также сахарный диабет. Выраженная гипергликемия приводит к нарушению сознания и коме. При хроническом повышении уровня сахара в крови страдает сетчатка, микрососуды ног, почек, присоединяются инфекционные заболевания.

Обмен липидов
Нарушение обмена липидов возникает вследствие патологии их расщепления, усвоения, депонирования и метаболизма. Оно может возникать при следующих состояниях:
- панкреатит, при котором не вырабатываются ферменты для расщепления жиров;
- болезни печени (гепатит, холецистит, желчно-каменная болезнь), при которых нарушено образование желчи, помогающей усваивать жиры;
- поражение тонкого кишечника и диарея;
- гиповитаминоз А, В, С.
Проявления нарушенного жирового обмена:
- гиповитаминоз жирорастворимых витаминов (А, D, E, К) с соответствующей клиникой;
- дефицит жирных кислот, проявляющийся выпадением волос, воспалением кожи, нарушением способности к деторождению, в частности, ановуляцией;
- истощение или ожирение.
Ожирение приводит к тяжелым последствиям:
- одышке,
- повышению давления,
- разрушению суставов,
- развитию сахарного диабета,
- ишемической болезни сердца.
Следует отметить, что быстрое похудение сопровождается значительными изменениями в нервной системе, в результате чего женщина испытывает подавленное настроение, депрессию, упадок сил. При выраженном ожирении лечить его можно только под наблюдением врача и желательно в группе единомышленниц.

Обмен белков
Белки – незаменимый материал для организма. Причиной их дефицита становится голодание или заболевания желудочно-кишечного тракта. Усиленный распад белков в организме происходит при раковом процессе, туберкулезе, гипертиреозе, лихорадке, ожогах, стрессах, болезнях почек и гиповитаминозе.
Проявления недостатка белка в организме при легкой степени могут быть незначительными. При средней степени белковой недостаточности у женщин исчезают менструации, кожа становится сухой и холодной, возникают поносы. Страдает нервная система: больные становятся раздражительными, у них страдает память и снижается работоспособность. Ослабевает иммунитет, часто присоединяются пневмонии и инфекции мочевыводящих путей.
Снижается масса мышц и жиров. Выпадают волосы, истончаются ногти. Если пациент неподвижен, у нее могут возникать пролежни, быстро инфицирующиеся. Это часто бывает у пожилых женщин, страдающих от перелома шейки бедра или инсульта.
Постепенно снижается артериальное давление и становится более редким пульс. Возникают отеки и анемия. В тяжелых случаях наступает полиорганная недостаточность.
Лечение белковой недостаточности включает рациональное питание. В тяжелых случаях – внутривенное введение аминокислот, жидкие смеси через зонд. Обязательно используются витамины. При необходимости проводится лечение сопутствующих заболеваний.

В медцентре "Север" г. Александров вы можете получить квалифицированные консультации по всем направлениям эндокринологии, включая нарушение обмена веществ. Запись по телефону: 8 (49244) 9-32-49.
С августа 2021 у нас ведут прием Апряткина Юлия Владимировна, врач-невролог с 20 летним стажем, Лукина Ирина Викторовна, врач-оториноларинголог с 8 летним стажем и Гончаров Сергей Александрович, врач-дерматовенеролог с 36 летним стажем.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Рахит: причины появления, симптомы, диагностика и способы лечения.
Определение
Рахит – широко распространенное заболевание обмена веществ, которое возникает из-за недостатка кальция и фосфора в организме ребенка в период его активного роста. В результате нарушается формирование костной ткани – кости размягчаются, могут деформироваться и ломаться. Рахитом страдают преимущественно дети в возрасте от 2-х месяцев до 3-х лет, так как именно в этот период скорость роста организма максимальна.
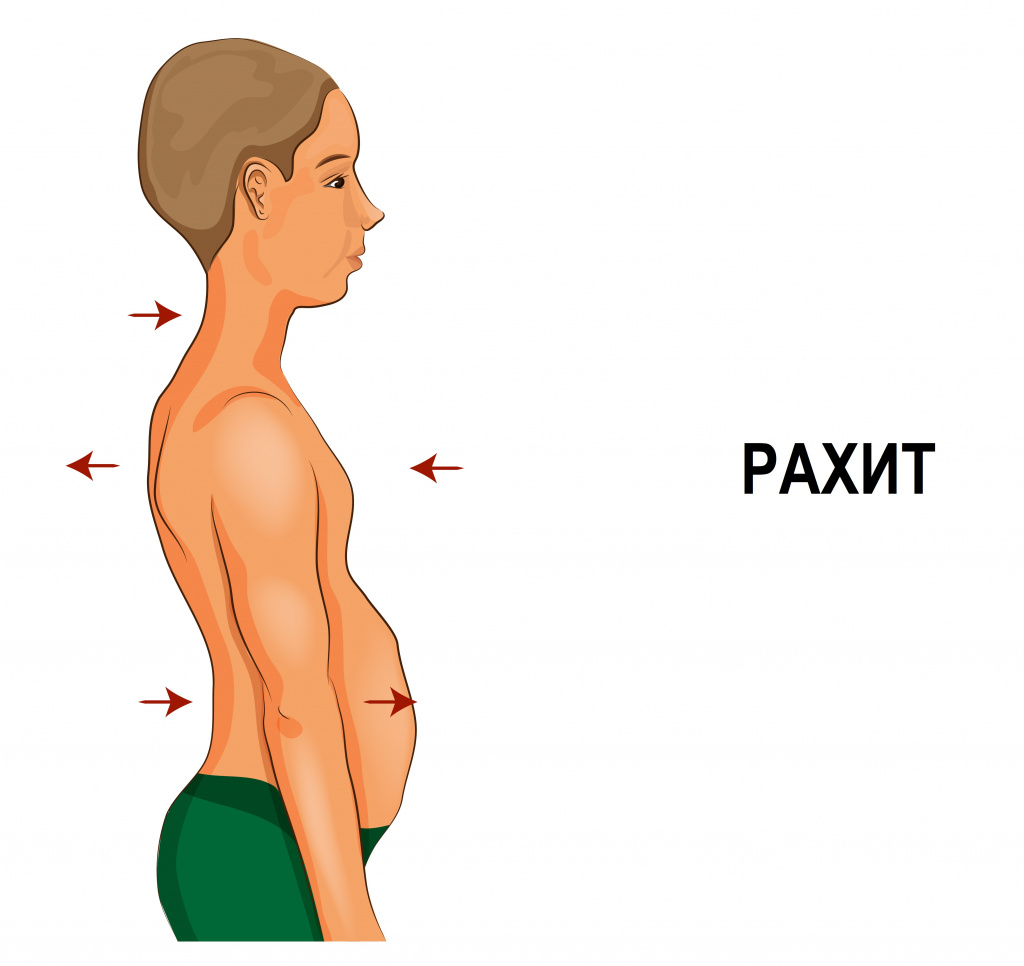
Причины появления рахита
Главная причина рахита – недостаток витамина D, который отвечает за фосфорно-кальциевый обмен в организме.
В минимальном количестве витамин D содержится в продуктах питания, но основная доля (около 90%) вырабатывается под воздействием ультрафиолетовых лучей. Кроме того, развитию рахита способствуют и другие метаболические нарушения – расстройство обмена белка и микроэлементов (магния, железа, цинка, меди, кобальта и др.), поливитаминная недостаточность.
На всасывание и доставку питательных веществ в костную ткань влияют и другие факторы:
- патологии желудочно-кишечного тракта;
- нарушения работы печени и почек;
- генные мутации (характерные для наследственных форм рахита).
Существуют также факторы риска, которые могут провоцировать болезнь. Неблагоприятными факторами со стороны матери служат:
- возраст (беременность до 18 и после 40 лет);
- несоблюдение режима дня (гиподинамия, недостаточное пребывание на солнце и свежем воздухе во время беременности);
- неправильное или неполноценное питание во время беременности и лактации;
- хронические заболевания;
- вредные привычки;
- гестозы беременных;
- оперативные, стимулированные или стремительные роды;
- многоплодная беременность.
- нарушения развития плода в период вынашивания;
- большая масса (более 4 кг) при рождении;
- чрезмерная прибавка в весе первые 3 месяца жизни;
- неправильная организация кормления: недокорм, перекорм, подбор питания не по возрасту;
- ранний перевод на искусственное либо смешанное вскармливание;
- плохое усвоение компонентов смеси при искусственном вскармливании;
- ограничение двигательного режима ребенка (слишком тугое пеленание, необходимость длительной иммобилизации при дисплазии тазобедренных суставов);
- проблемы с пищеварением;
- расстройства нервной системы.
В России распространенность рахита (включая его легкие формы) составляет 54-66% среди доношенных детей раннего возраста и 80% – среди недоношенных.
Классификация заболевания
Формы клинического течения рахита:
- острая – ярко выраженные симптомы невралгии и остеомаляции (деформация костей скелета, болевой синдром, гипотония мышц);
- подострая – выраженное разрастание остеоидной ткани: лобные и теменные бугорки, утолщение суставов запястий и голеностопа, межфаланговых суставов;
- рецидивирующая – волнообразное течение болезни, когда на фоне перенесенного рахита в прошлом начинается новая стадия в острой форме.
I стадия (легкая) — начальный период нехватки витамина D, фосфора или кальция. Характеризуется незначительными изменениями и симптомами. Иногда наблюдается невыраженная гипотония мышц.
II стадия — рахит средней тяжести — явные нарушения общего состояния, умеренные изменения костей, мышечной и кроветворной систем. Видна отчетливая деформация черепной коробки, грудной клетки, конечностей.
III стадия — тяжелая форма. В настоящее время практически не встречается. Характеризуется серьезными поражениями костной системы, внутренних органов и ЦНС. Проявляется отставанием физического и психического развития, заторможенностью, нарушением аппетита и сна. Нарушена функция сердечно-сосудистой системы.
По характеру нарушения минерального обмена выделяют:
- кальципенический рахит;
- фосфопенический рахит;
- рахит без выраженных изменений содержания кальция и фосфора.
Начальный период рахита приходится на 2-3-й месяцы жизни ребенка, а у недоношенных детей - на середину или конец 1-го месяца жизни. Первичная симптоматика незначительна, поэтому зачастую не привлекает внимания родителей. Ранними признаками рахита служат:
- беспокойство, гипервозбудимость,
- тревожный сон, частые вздрагивания во сне,
- плохой аппетит,
- потливость, особенно в области волосистой части головы (пот имеет специфический кислый запах),
- появление стойких опрелостей,
- мышечная гипотония,
- большой размер родничка, очаговое размягчение затылочных костей,
- на голове появляется четкий рисунок подкожных вен,
- стул неустойчивый, моча приобретает резкий запах аммиака.
В период разгара заболевания, который обычно приходится на 5-6-й месяцы жизни, отмечается прогрессирование остеомаляции. Об остром течении рахита могут говорить следующие признаки:
Диагностика рахита
Для окончательной постановки диагноза необходимы следующие исследования:
-
анализ крови на кальций, фосфор, магний витамин D, креатинин, щелочную фосфатазу (фермент, ответственный за транспорт кальция и фосфора к костям), общий белок и белковые фракции, витамин D и его метаболиты, паратиреоидный гормон, остеокальцин;
Синонимы: Витамины и минералы; Витамин Д, 25-гидроксивитамин D, 25-гидроксикальциферол; Неорганический фосфор в крови; Сывороточный фосфор; Сывороточный фосфат; Общий магний; Ионы магния. Vitamine, Nutrition, Nutrient, Diet, Mineral; Vitamin D, 25-Hydroxy; 25-Hydroxycalciferol; 25-OH-D; calcidiol.
Креатинин – продукт метаболизма мышечных клеток, удаляется из крови почками. Тест используют в качестве маркера функции почек для диагностики и мониторинга острых и хронических болезней почек, а также в скрининговых обследованиях.
Оценку уровня щелочной фосфатазы в сыворотке крови применяют в целях скрининга и контроля лечения патологии печени или костной ткани.
Общий белок выступает показателем белкового обмена, отражающим содержание всех фракций белков в сыворотке крови. Тест используется в комплексных биохимических обследованиях пациентов при различных заболеваниях.
Электрофорез белков сыворотки крови используют в диагностике состояний, сопровождающихся аномальным синтезом или потерей белка. Скрининговый тест при подозрении на миелому.
Раздельное определение холекальциферола (витамина D3, 25-OH-D3) и эргокальциферола (витамина D2, 25-OH-D2) позволяет отразить вклад каждой из данных фракций. Определение уровня 25-OH-D3 и 25-OH-D2 может быть полезно при мониторинге лечения препаратами витамина D, а также для обследования пациентов, не отвечающих на терапию.
Паратиреоидный гормон – гормон паращитовидных желез, один из основных регуляторов кальциевого гомеостаза.
Определение уровня остеокальцина в сыворотке крови используют в диагностике нарушений метаболизма костной ткани и контроле ответа на терапию.
Скрининговый тест, используемый в педиатрической практике для контроля терапии витамином D в целях предотвращения его передозировки.
Показатель суточной экскреции фосфора, используемыйя в оценке нарушений обмена костной ткани и предрасположенности к образованию мочевых камней.
Оценку выделения креатинина с мочой за сутки обычно применяют в комплексных исследованиях почечной экскреции веществ (в т. ч. для определения адекватности сбора суточной мочи). Для теста требуется сбор мочи в течение 24 часов.
Исследование кальций-креатининового соотношения в разовой порции мочи применяют в педиатрической практике для контроля терапии витамином D во избежание его передозировки.
Генетическое исследование, направленное на поиск мутаций в гене PHEX с целью диагностики гипофосфатемического витамин D-резистентный рахита.
В ряде случаев необходима дифференциальная диагностика с рахитоподобными заболеваниями (первичными тубулопатиями). К ним относится почечный тубулярный ацидоз, несовершенный остеогенез, синдром Фанкони, гидроцефалия, хондродистрофия, ДЦП.
К каким врачам обращаться
Сначала необходимо обратиться к врачу-педиатру .
Лечение рахита
В первую очередь необходимо скорректировать режим: прогулки на свежем воздухе не менее 2–3 часов в день, соблюдение периодов бодрствования и сна в течение дня, организация глубокого сна в ночное время.
У младенцев, больных рахитом, оптимальным считается естественное вскармливание. Если грудничок находится на смешанном или искусственном вскармливании, то альтернативой грудному молоку являются адаптированные молочные смеси, в состав которых входит витамина D в профилактической дозе (400 МЕ в 1 л), комплекс других витаминов и микроэлементов. Важно своевременное введение в рацион фруктовых и овощных соков, пюре, мяса птицы, рыбы.
Через 2 недели после начала медикаментозной терапии в комплексное лечение включают лечебную физкультуру и массаж в течение 1,5-2 мес.
Применяют лечебные ванны (хвойные и хлоридно-натриевые), аппликации парафина и лечебных грязей, ультрафиолетовое облучение, которые назначают после окончания медикаментозного лечения.
Специфическая терапия рахита требует назначения витамина D в лечебных дозах в зависимости от степени тяжести заболевания. После окончания основного курса витамин D назначается в профилактической дозе. Поскольку при рахите часто отмечается полигиповитаминоз, детям показан прием мультивитаминных комплексов, препаратов группы В, кальция, фосфора. Особенно важна комбинация с витаминами В2 и С, так как при их дефиците эффект от лечения витамином D может быть низким.
Для устранения мышечной гипотонии и улучшения метаболических процессов назначают карнитин гидрохлорид, для коррекции обмена фосфора используют кальция глицерофосфат.
Улучшает всасывания солей кальция и фосфора в кишечнике цитратная смесь на основе лимонной кислоты.
Если заболевание вызвано нарушениями работы внутренних органов, то сначала терапию направляют на устранении этой патологии.
Важно понимать, что такие меры эффективны лишь на ранних стадиях. Если рахит выявлен на этапе деформации скелета, он не пройдет без последствий - возможно, потребуется оперативное вмешательство.
Рахит – опасное заболевание, которое может оставить след на всю жизнь. Если вовремя не принять меры, у малыша могут развиться серьезные патологии костной ткани. Чтобы этого не допустить, нужно внимательно относиться к любым изменениям в поведении ребенка и сообщать о них врачу.
Самые тяжелые последствия связаны с изменением формы скелета:
- искривление челюсти и, как следствие, – затрудненное жевание, неправильный прикус, кариес и проблемы с дикцией;
- деформация таза, позвоночника, плоскостопие;
- мышечная дистрофия, нарушение моторики желудочно-кишечного тракта, снижение скорости всасывания макро- и микроэлементов;
- умственная отсталость.
Нарушение секреторной активности желудка, кишечника и поджелудочной железы выражается в метеоризме, неустойчивом стуле, увеличении печени и селезенки.
Во время острого течения рахита у детей могут диагностировать гипохромную анемию. В редких случаях развивается тяжелая форма анемии Якш Гайема.
Дети, перенесшие рахит, склонны к частым простудным заболеваниям. Рахит является причиной сужения малого таза у женщин, что затрудняет в будущем нормальные роды.
Профилактика рахита
Начинать профилактику рахита следует уже во время беременности. Будущая мама должна ежедневно гулять, правильно питаться, принимать поливитамины, соблюдать режим дня.
К числу профилактических мер для детей грудного возраста относятся: грудное вскармливание, ежедневные прогулки, регулярная гимнастика, массаж, плавание, своевременное введение прикорма.
Для профилактики рахита у здоровых доношенных детей используют водорастворимый витамин D по 1-2 капли ежедневно в зимнее время на 3-м году жизни.
Следует помнить, что витамин D содержится в молочных продуктах, в сливочном масле, рыбьем жире, яичном желтке, растительном масле.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Читайте также:

